Introdução
As análises de impacto orçamentário estimam as consequências financeiras da adoção e difusão de uma nova estratégia ou tecnologia em um sistema de saúde.1 Se adequadamente realizadas, podem predizer como a mudança na oferta de insumos ou serviços influenciará o custeio futuro de um problema de saúde. Por exemplo, ao se introduzir um novo medicamento para tratamento de artrite reumatoide no Sistema Único de Saúde (SUS), é possível determinar o quanto de recurso adicional o gestor terá de dispor para cobrir as despesas dessa incorporação. A análise de impacto orçamentário fornece essa informação, pela comparação dos custos antes e depois da mudança. Este tipo de estudo é indicado para a análise de intervenções comprovadamente eficazes, seguras e custo-efetivas.2 Em consequência, a análise de impacto orçamentário não é focada em questões de eficácia ou efetividade, mas sim em custos, ou seja, em como esses recursos variam com a incorporação de uma nova tecnologia.
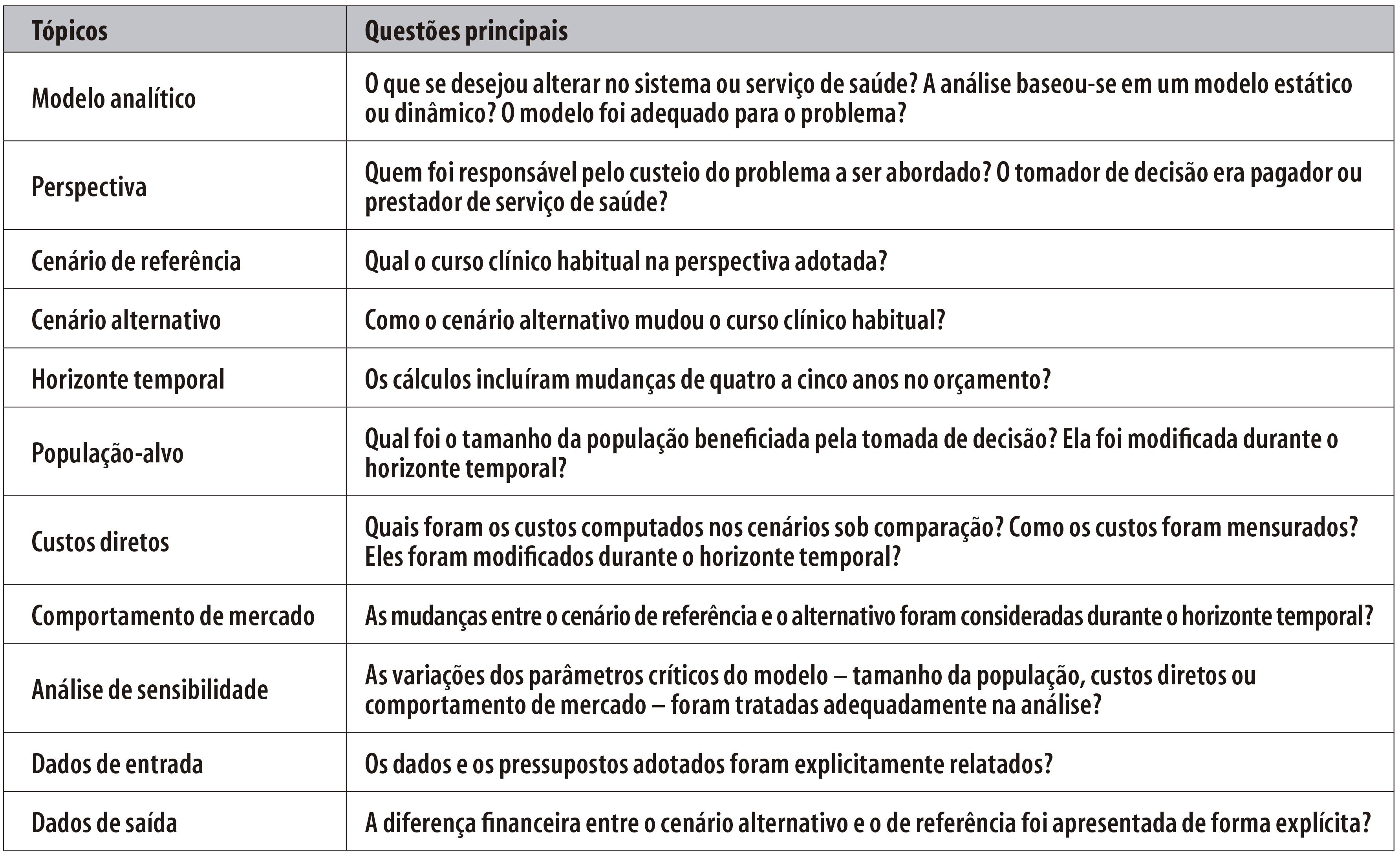
Tem havido um esforço internacional considerável, com reflexo benéfico no País, de produzir recomendações metodológicas para análises de impacto orçamentário. Nelas, são definidos tópicos a serem avaliados neste tipo de estudo (Figura 1). O presente artigo tem como objetivo expor alguns elementos principais dessas recomendações, e as referências indicadas permitem maior aprofundamento sobre o assunto.
Estrutura do modelo
Impacto orçamentário diz respeito a mudanças financeiras ocasionadas em um cenário novo em relação ao cenário de referência. O cenário de referência engloba as consequências financeiras do manejo atual do problema estudado. O cenário novo, ou alternativo, contém os gastos consequentes da adoção da nova oferta de insumos e serviços.
Há necessidade de se especificar no modelo a perspectiva de análise. Em geral, adota-se a perspectiva do pagador, ou seja, do prestador ou do sistema de saúde.1,3 Incluem-se também os custos diretos relacionados ao problema de interesse.4-5 O conjunto dessas informações permite utilizar modelos estáticos ou dinâmicos.6 Esses variam desde planilhas eletrônicas, que possibilitam a construção de modelos de análise de decisão, a softwares específicos, que elaboram modelos dinâmicos e outros mais avançados.
Habitualmente, opta-se pela construção de vários cenários, com o propósito de aumentar a validade da predição.4-5
Horizonte temporal
Análises de impacto orçamentário incluem entre quatro e cinco anos nos cenários em comparação.4-5 Este horizonte temporal influenciará nos demais parâmetros, entre os quais: (i) a população-alvo - ela diminuirá ou aumentará no período?; (ii) os custos no contexto estudado - eles serão modificados ao longo do tempo?; (iii) os potenciais interessados nos cenários alternativos - eles influenciarão na tomada de decisão durante todo o período?
Características e tamanho da população
Na maior parte das vezes, mudanças nas tabelas de procedimento afetam uma parcela dos sujeitos cobertos pelo prestador ou sistema de saúde. Com isso, estimar a população beneficiada em termos de suas características e tamanho dimensionará o gasto em consonância com as perspectivas futuras. Duas abordagens são comuns na perspectiva do prestador ou sistema de saúde:4-5 (i) a série histórica da população em atendimento; e (ii) o cálculo da prevalência do problema ajustado pela capacidade de acesso.
O desafio reside em lidar com variáveis de difícil previsão de comportamento ao longo do tempo, como a incidência e a prevalência do problema de saúde, o nível de aperfeiçoamento dos procedimentos diagnósticos e o uso off label, ou seja, a utilização da tecnologia para propósitos outros que não aqueles a priori especificados.7 Um problema comum, e de difícil equacionamento, refere-se ao fato de o novo cenário modificar a história natural da doença durante o horizonte temporal, aumentando ou diminuindo a morbimortalidade.
Custos relacionados à doença
Uma vez definida a perspectiva, o próximo passo consiste em identificar o percurso financeiro do problema de saúde no cenário de referência. Tendo como base o curso clínico mais frequente, estimam-se os custos diretos em termos, por exemplo, de consultas, internações e consumo de medicamentos.8 Os dados sobre custo são então ponderados em relação ao tamanho da população para se obter o valor do cenário de referência.
Com base na melhor evidência científica disponível, estimam-se as mudanças no curso clínico e, consequentemente, nos custos diretos dos cenários alternativos.9 A partir do tamanho da população-alvo, calcula-se o valor de cada cenário alternativo. De posse das estimativas, é possível calcular a diferença entre os cenários alternativos e o de referência, de modo a estimar o impacto incremental no orçamento. Normalmente, o impacto no orçamento é apresentado em termos percentuais, de modo a facilitar a comunicação dos resultados.
Preferências e comportamento de mercado
Cabe destacar que as mudanças em tabelas de procedimento e reembolso dificilmente ocorrem de maneira abrupta. Diversos fatores influenciam na difusão da mudança, como interesse dos usuários, adoção do insumo pelos profissionais da saúde, influências externas e questões logísticas. Paralelamente, consequências inesperadas do cenário alternativo aparecem e influenciam no acesso à nova estratégia a ser adotada.
Em teoria, a migração do cenário de referência para o alternativo ocorre de maneira gradual dentro do horizonte temporal. Entretanto, os estudos que avaliam o impacto dessa mudança ainda são escassos.10 Considerando a perspectiva do Ministério da Saúde brasileiro, algumas análises envolvendo medicamentos apontam que essa migração é influenciada pelas alternativas disponíveis, pela combinação com outros produtos e pela inovação terapêutica.11
Análise de sensibilidade
As possíveis variações dos parâmetros incluídos nas análises de impacto orçamentário precisam ser averiguadas. Em um primeiro momento, sugere-se a avaliação de todos os elementos inseridos no modelo, com destaque para o tamanho da população, os custos diretos e o comportamento do mercado. O procedimento é semelhante ao realizado em estudos de custo-efetividade, incluindo análises univariadas e diagramas de tornado.12
Adicionalmente, os estudos mais úteis são aqueles que introduzem informações clinicamente válidas (refletem o contexto), são transparentes (garantem repetição dos cálculos) e têm flexibilidade (permitem adaptação).7
Considerações finais
A assistência à saúde é marcada por períodos de crises financeiras e restrições orçamentárias. Mas mesmo em períodos de estabilidade financeira, há mais necessidades de saúde do que de recursos para enfrentá-las. Utilizar bem os recursos disponíveis permitirá alcançar mais benefícios por unidade de gastos. As análises de impacto orçamentário nos ajudam na tomada de decisão, pois estimam a factibilidade financeira de uma estratégia em um serviço ou sistema de saúde.










 text in
text in 
 Curriculum ScienTI
Curriculum ScienTI