No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: abordagem às pessoas com vida sexual ativa”, doi: 10.1590/S1679-4974202100003.esp1, Figura 3 - Indicação de rastreamento para infecção sexualmente transmissível de acordo com subgrupos populacionais, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-10, na página 5:
Onde se lia:
| Subgrupos | HIVa | Sífilisb | Clamídia e gonocococ | Hepatites Bd e Ce |
|---|---|---|---|---|
| Periodicidade | ||||
| Adolescentes, jovens | Anual | Frequência conforme outros subgrupos populacionais ou práticas sexuais abaixo | ||
| Gestantes | Na primeira consulta do pré-natal (idealmente, no 1º trimestre da gestação); | Na primeira consulta do pré-natal (para gestantes ≤30 anos) | Hepatite B: na primeira consulta do pré-natal (idealmente, no primeiro trimestre)f | |
| No início do 3º trimestre (28ª semana); | ||||
| No momento do parto, independentemente de exames anteriores. | Hepatite C: na primeira consulta do pré-natal | |||
| Em caso de aborto/natimorto, testar para sífilis, independentemente de exames anteriores. | ||||
| Gays e homens que fazem sexo com homens | Semestral | Ver frequência conforme outros subgrupos populacionais ou práticas sexuais | Semestral | |
| Profissionais do sexo | ||||
| Travestis/transexuais | ||||
| Pessoas que usam álcool e outras drogas | ||||
| Pessoas com diagnóstico de infecção sexualmente transmissível | No momento do diagnóstico e 4 a 6 semanas após o diagnóstico de infecção sexualmente transmissível | No momento do diagnóstico | No momento do diagnóstico | |
| Pessoas com diagnóstico de hepatites virais | No momento do diagnóstico | - | - | - |
| Pessoas com diagnóstico de tuberculose | No momento do diagnóstico | - | - | - |
| Pessoa vivendo com HIV | Semestral | No momento do diagnóstico | Anual | |
| Pessoas com prática sexual anal receptiva (passiva) sem uso de preservativos | Semestral | |||
| Pessoas privadas de liberdade | Anual | Semestral | - | Semestral |
| Violência sexual | No atendimento inicial; 4 a 6 semanas após exposição e 3 meses após a exposição | No atendimento inicial e 4 a 6 semanas após a exposição | No atendimento inicial, 3 e 6 meses após a exposição | |
| Pessoas em uso de profilaxia pré-exposição de risco à infecção pelo HIV (PrEP) | Em cada visita ao serviço | Trimestral | Semestral | Trimestral |
| Pessoas com indicação de profilaxia pós-exposição à infecção pelo HIV (PEP) | No atendimento inicial; 4 a 6 semanas após exposição e 3 meses após a exposição | No atendimento inicial e 4 a 6 semanas após a exposição | No atendimento inicial e 4 a 6 semanas após exposição (exceto nos casos de acidente com material biológico) | No atendimento inicial e 6 meses após exposição |
Leia-se:
| Subgrupos | Periodicidade | |||
|---|---|---|---|---|
| HIVa | Sífilisb | Clamídia e gonocococ | Hepatites Bd e Ce | |
| Adolescentes, jovens | Anual | Frequência conforme outros subgrupos populacionais ou práticas sexuais abaixo | ||
| Gestantes | Na primeira consulta do pré-natal (idealmente, no 1º trimestre da gestação); | Na primeira consulta do pré-natal (para gestantes ≤30 anos) | Hepatite B: na primeira consulta do pré-natal (idealmente, no primeiro trimestre)f | |
| No início do 3º trimestre (28ª semana); | ||||
| No momento do parto, independentemente de exames anteriores. | Hepatite C: na primeira consulta do pré-natal | |||
| Em caso de aborto/natimorto, testar para sífilis, independentemente de exames anteriores. | ||||
| Gays e homens que fazem sexo com homens | Semestral | Ver frequência conforme outros subgrupos populacionais ou práticas sexuais | Semestral | |
| Profissionais do sexo | ||||
| Travestis/transexuais | ||||
| Pessoas que usam álcool e outras drogas | ||||
| Pessoas com diagnóstico de infecção sexualmente transmissível | No momento do diagnóstico e 4 a 6 semanas após o diagnóstico de infecção sexualmente transmissível | No momento do diagnóstico | No momento do diagnóstico | |
| Pessoas com diagnóstico de hepatites virais | No momento do diagnóstico | - | - | - |
| Pessoas com diagnóstico de tuberculose | No momento do diagnóstico | - | - | - |
| Pessoa vivendo com HIV | - | Semestral | No momento do diagnóstico | Anual |
| Pessoas com prática sexual anal receptiva (passiva) sem uso de preservativos | Semestral | |||
| Pessoas privadas de liberdade | Anual | Semestral | - | Semestral |
| Violência sexual | No atendimento inicial; 4 a 6 semanas após exposição e 3 meses após a exposição | No atendimento inicial e 4 a 6 semanas após a exposição | No atendimento inicial, 3 e 6 meses após a exposição | |
| Pessoas em uso de profilaxia pré-exposição de risco à infecção pelo HIV (PrEP) | Em cada visita ao serviço | Trimestral | Semestral | Trimestral |
| Pessoas com indicação de profilaxia pós-exposição à infecção pelo HIV (PEP) | No atendimento inicial; 4 a 6 semanas após exposição e 3 meses após a exposição | No atendimento inicial e 4 a 6 semanas após a exposição | No atendimento inicial e 4 a 6 semanas após exposição (exceto nos casos de acidente com material biológico) | No atendimento inicial e 6 meses após exposição |
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: sífilis adquirida”, doi: 10.1590/S1679-4974202100004.esp1, Figura 2 - Testes imunológicos para diagnóstico de sífilis e Figura 3 - Resultados de testes treponêmicos e não treponêmicos, interpretação e conduta, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-12, nas páginas 4 e 5:
Figura 2 - Testes imunológicos para diagnóstico de sífilis
Onde se lia:
| Testes imunológicos | Tipos | Observações |
|---|---|---|
| Treponêmicos | Teste rápido (ex.: imunocromatográficos) | São os primeiros a se tornar reagentes. |
| Teste de imunofluorescência indireta - fluorescent treponemal antibody-absorption (FTA-Abs) | Permanecem reagentes na maioria dos casos de sífilis durante toda a vida, independentemente do tratamento. | |
| Ensaios imunoenzimáticos - enzyme-linked immunossorbent assay (ELISA) e suas variações, como os ensaios de quimioluminescência | São importantes para diagnóstico, mas não estão indicados para o monitoramento da resposta ao tratamento. | |
| Testes de hemaglutinação - Treponema Pallidum Haemagglutination Test (TPHA) e de aglutinação de partículas - T. pallidum particle agglutination assay (TPPA); ensaios de micro-hemaglutinação - micro-haemagglutination assay (MHA-TP) | ||
| Não treponêmicos | Venereal disease research laboratory (VDRL) | Tornam-se reagentes cerca de uma a três semanas após o aparecimento do cancro duro. |
| Rapid plasma reagin (RPR) | O resultado final desses testes reagentes deve ser expresso em títulos, conforme a última diluição que apresentar reatividade (1:2, 1:4, 1:8 etc.). | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | São importantes para diagnóstico e monitoramento da resposta ao tratamento. |
Leia-se:
| Testes imunológicos | Tipos | Observações |
|---|---|---|
| Treponêmicos | Teste rápido (ex.: imunocromatográficos) | São os primeiros a se tornarem reagentes. |
| Teste de imunofluorescência indireta - fluorescent treponemal antibody-absorption (FTA-Abs) | Permanecem reagentes na maioria dos casos de sífilis durante toda a vida, independentemente do tratamento. | |
| Ensaios imunoenzimáticos - enzyme-linked immunossorbent assay (ELISA) e suas variações, como os ensaios de quimioluminescência | São importantes para diagnóstico, mas não estão indicados para o monitoramento da resposta ao tratamento. | |
| Testes de hemaglutinação - Treponema Pallidum Haemagglutination Test (TPHA) e de aglutinação de partículas - T. pallidum particle agglutination assay (TPPA); ensaios de micro-hemaglutinação - micro-haemagglutination assay (MHA-TP) | ||
| Não treponêmicos | Venereal disease research laboratory (VDRL) | Tornam-se reagentes cerca de uma a três semanas após o aparecimento do cancro duro. |
| Rapid plasma reagin (RPR) | O resultado final desses testes reagentes deve ser expresso em títulos, conforme a última diluição que apresentar reatividade (1:2, 1:4, 1:8 etc.). | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | São importantes para diagnóstico e monitoramento da resposta ao tratamento. |
Figura 3 - Resultados de testes treponêmicos e não treponêmicos, interpretação e conduta
Onde se lia:
| Primeiro testea + teste complementar | Possíveis interpretações | Conduta | |
|---|---|---|---|
| Teste treponêmico reagente + teste não treponêmico reagente ou Teste não treponêmico reagente + teste treponêmico reagente | - Diagnóstico de sífilis | • Classificação do estágio clínico a ser definida de acordo com o tempo de infecção e o histórico de tratamento. | - Quando for sífilis, tratar, realizar monitoramento com teste não treponêmico e notificar o caso de sífilis. |
| - Cicatriz sorológicab | - Quando for confirmado caso de cicatriz sorológica, apenas orientar. | ||
| Teste não treponêmico reagente + teste treponêmico não reagente ou Teste treponêmico reagente + teste não treponêmico não reagente | - Realiza-se um terceiro teste treponêmico com metodologia diferente do treponêmico realizado. | • Se reagente: diagnóstico de sífilis ou cicatriz sorológica. | - Quando for sífilis, tratar, realizar monitoramento com teste não treponêmico e notificar o caso de sífilis. |
| • Se não reagente: considera-se resultado falso reagente para o primeiro teste, sendo excluído o diagnóstico de sífilis. | - Quando for confirmado caso de cicatriz sorológica, apenas orientar. | ||
| - Se o terceiro teste treponêmico não estiver disponível, avaliar exposição de risco, sinais e sintomas e histórico de tratamento para definição de conduta. | - Para os casos concluídos como ausência de sífilis, apenas orientar. | ||
| - Cicatriz sorológicab | |||
| Teste não treponêmico ou treponêmico não reagente + não realizar teste complementar se o primeiro teste for não reagente e se não houver suspeita clínica de sífilis primária | - Ausência de infecção ou período de janela imunológicac de sífilis recente. | - Em caso de suspeita clínica e/ou epidemiológica, solicitar nova coleta de amostra em 30 dias. | |
| - Evitar retardar a instituição do tratamento, caso o diagnóstico de sífilis seja o mais provável (ex.: visualização de úlcera anogenital) ou o retorno da pessoa ao serviço de saúde não possa ser garantido. | |||
Leia-se:
| Primeiro testea + teste complementar | Possíveis interpretações | Conduta | |
|---|---|---|---|
| Teste treponêmico reagente + teste não treponêmico reagente ou Teste não treponêmico reagente + teste treponêmico reagente | - Diagnóstico de sífilis | • Classificação do estágio clínico a ser definida de acordo com o tempo de infecção e o histórico de tratamento. | - Quando for sífilis, tratar, realizar monitoramento com teste não treponêmico e notificar o caso de sífilis. |
| - Cicatriz sorológicab | - Quando for confirmado caso de cicatriz sorológica, apenas orientar. | ||
| Teste não treponêmico reagente + teste treponêmico não reagente ou Teste treponêmico reagente + teste não treponêmico não reagente | - Realiza-se um terceiro teste treponêmico com metodologia diferente do treponêmico realizado. | • Se reagente: diagnóstico de sífilis ou cicatriz sorológica. | - Para os casos concluídos como ausência de sífilis, apenas orientar. |
| • Se não reagente: considera-se resultado falso reagente para o primeiro teste, sendo excluído o diagnóstico de sífilis. | |||
| - Se o terceiro teste treponêmico não estiver disponível, avaliar exposição de risco, sinais e sintomas e histórico de tratamento para definição de conduta. | |||
| - Cicatriz sorológicab | |||
| Teste não treponêmico ou treponêmico não reagente + não realizar teste complementar se o primeiro teste for não reagente e se não houver suspeita clínica de sífilis primária | - Ausência de infecção ou período de janela imunológicac de sífilis recente. | - Em caso de suspeita clínica e/ou epidemiológica, solicitar nova coleta de amostra em 30 dias. | |
| - Evitar retardar a instituição do tratamento, caso o diagnóstico de sífilis seja o mais provável (ex.: visualização de úlcera anogenital) ou o retorno da pessoa ao serviço de saúde não possa ser garantido. | |||
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: sífilis congênita e criança exposta à sífilis”, doi: 10.1590/S1679-4974202100005.esp1, Figura 1 - Testes imunológicos utilizados para o diagnóstico de sífilis, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-13, na página 4:
Onde se lia:
| Testes imunológicos | Tipos | Observações |
|---|---|---|
| Não treponêmicos | Venereal disease research laboratory (VDRL) | Quantificáveis (ex.: 1:2, 1:4, 1:8). |
| Rapid plasma reagin (RPR) | Importantes para o diagnóstico e monitoramento da resposta ao tratamento. | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | ||
| Treponêmicos | Testes rápidos | São os primeiros a se tornarem reagentes. |
| Teste de imunofluorescência indireta - Fluorescent treponemal antibody-absorption (FTA-Abs) | Na maioria das vezes, permanecem reagentes por toda a vida, mesmo após o tratamento. | |
| Ensaios imunoenzimáticos - Enzyme-linked immunossorbent assay (ELISA) | São importantes para o diagnóstico, mas não estão indicados para monitoramento da resposta ao tratamento. | |
| Ensaio imunológico com revelação quimioluminescente e suas derivações - Electrochemiluminescence (EQL) e Chemiluminescent magnetic immunoassay (CMIA) | ||
| Teste de hemaglutinação - T. pallidum haemagglutination test (TPHA) | ||
| Teste de aglutinação de partículas - T. pallidum particle agglutination assay (TPPA) | ||
| Ensaios de micro-hemaglutinação - Micro-haemagglutination assay (MHA-TP) |
Leia-se:
| Testes imunológicos | Tipos | Observações |
|---|---|---|
| Não treponêmicos | Venereal disease research laboratory (VDRL) | Quantificáveis (ex.: 1:2, 1:4, 1:8). |
| Rapid plasma reagin (RPR) | Importantes para o diagnóstico e monitoramento da resposta ao tratamento. | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | ||
| Treponêmicos | Testes rápidos | São os primeiros a se tornarem reagentes. |
| Teste de imunofluorescência indireta - Fluorescent treponemal antibody-absorption (FTA-Abs) | Na maioria das vezes, permanecem reagentes por toda a vida, mesmo após o tratamento. | |
| Ensaios imunoenzimáticos - Enzyme-linked immunossorbent assay (ELISA) | São importantes para o diagnóstico, mas não estão indicados para monitoramento da resposta ao tratamento. | |
| Ensaio imunológico com revelação quimioluminescente e suas derivações - Electrochemiluminescence (EQL) e Chemiluminescent magnetic immunoassay (CMIA) | ||
| Teste de hemaglutinação - T. pallidum haemagglutination test (TPHA) | ||
| Teste de aglutinação de partículas - T. pallidum particle agglutination assay (TPPA) | ||
| Ensaios de micro-hemaglutinação - Micro-haemagglutination assay (MHA-TP) |
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: testes diagnósticos para sífilis”, doi: 10.1590/S1679-4974202100006.esp1, Figura 2 - Algoritmo com abordagem clássica para diagnóstico de sífilis (iniciando-se com teste não treponêmico) e Figura 3 - Algoritmo com abordagem reversa para diagnóstico de sífilis (iniciando-se com teste treponêmico), publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-12, na página 6:
Figura 2 - Algoritmo com abordagem clássica para diagnóstico de sífilis (iniciando-se com teste não treponêmico)
Onde se lia:
Amostra reagente para anticorpos não treponêmicos com título e para anticorpos treponêmicosc
Leia-se:
Amostra reagente para anticorpos não treponêmicos com título e para anticorpos treponêmicose
Figura 3 - Algoritmo com abordagem reversa para diagnóstico de sífilis (iniciando-se com teste treponêmico)
Onde se lia:
Realizar teste treponêmicoa (rápido ou laboratorial)
Leia-se:
Realizar teste treponêmico (rápido ou laboratorial)
Onde se lia:
Amostra reagente para anticorpos treponêmicos e não reagente para anticorpos treponêmicose
Leia-se:
Amostra reagente para anticorpos treponêmicos e não reagente para anticorpos não treponêmicose
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecções que causam cervicite”, doi: 10.1590/S1679-4974202100008.esp1, Figura 2 - Tratamento de gonorreia e clamídia, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-12, na página 5:
Onde se lia:
| Gonorreia/clamídia | Tratamento |
|---|---|
| Infecção gonocócica NÃO complicada (uretra, colo do útero, reto e faringe) | Ceftriaxona 500mg, intramuscular (IM), dose única mais azitromicina 500mg, 2 comprimidos, via oral (VO), dose única |
| Infecção gonocócica disseminada | Ceftriaxona 1g, IM OU intravenoso (IV), ao dia, completando ao menos 7 dias de tratamento mais azitromicina 500mg, 2 comprimidos, VO, dose única |
| Infecção por clamídia ou micoplasma | Azitromicina 500mg, 2 comprimidos, VO, dose única; OU doxiciclina 100mg, VO, 2 vezes ao dia, por 7 dias (exceto gestantes)a |
| Manutenção: fluconazol 150mg, VO, 1x/semana, por 6 meses OU miconazol creme vaginal tópico, 2x/semana OU miconazol óvulo vaginal, 1x/semana, durante 6 meses | |
| Oftalmia neonatal | Tratamento |
| Prevenção da oftalmia neonatal | Nitrato de prata a 1% (método de Crede), aplicação única, na primeira hora após o nascimento; OU tetraciclina a 1% (colírio), aplicação única, na primeira hora após o nascimento |
| Tratamento da oftalmiab neonatal | Ceftriaxona 25-50mg/kg/dia, IM, no máximo 125mg em dose única |
Leia-se:
| Gonorreia/clamídia | Tratamento |
|---|---|
| Infecção gonocócica NÃO complicada (uretra, colo do útero, reto e faringe) | Ceftriaxona 500mg, intramuscular (IM), dose única mais azitromicina 500mg, 2 comprimidos, via oral (VO), dose única |
| Infecção gonocócica disseminada | Ceftriaxona 1g, IM OU intravenoso (IV), ao dia, completando ao menos 7 dias de tratamento mais azitromicina 500mg, 2 comprimidos, VO, dose única |
| Infecção por clamídia ou micoplasma | Azitromicina 500mg, 2 comprimidos, VO, dose única; OU doxiciclina 100mg, VO, 2 vezes ao dia, por 7 dias (exceto gestantes)a |
| Oftalmia neonatal | Tratamento |
| Prevenção da oftalmia neonatal | Nitrato de prata a 1% (método de Crede), aplicação única, na primeira hora após o nascimento; OU tetraciclina a 1% (colírio), aplicação única, na primeira hora após o nascimento |
| Tratamento da oftalmiab neonatal | Ceftriaxona 25-50mg/kg/dia, IM, no máximo 125mg em dose única |
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecções que causam corrimento uretral”, doi: 10.1590/S1679-4974202100009.esp1, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-13, nas páginas 7 e 9:
Onde se lia:
Figura 3 - Tratamento e seguimento de casos de sífilis e neurossífilis
Leia-se:
Figura 3 - Tratamento de uretrites
Onde se lia:
A moxifloxacina permanece altamente ativa contra a maioria dos M. genitalium resistentes a macrolídeos. No entanto, foram publicados os primeiros casos clínicos de falha do tratamento com moxifloxacina.
Leia-se:
O moxifloxacino permanece altamente ativo contra a maioria dos M. genitalium resistentes a macrolídeos. No entanto, foram publicados os primeiros casos clínicos de falha do tratamento com moxifloxacino.
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecções que causam úlcera genital”, doi: 10.1590/S1679-4974202100010.esp1, Figura 1 - Recomendações para manejo de infecções que causam úlcera genital e Figura 3 - Tratamento de úlceras genitais com diagnóstico de sífilis, cancroide, linfogranuloma venéreo ou donovanose, publicado no periódico Epidemiologia e Serviços de Saúde, 30(Esp.1):1-12, nas páginas 6 e 8:
Figura 1 - Recomendações para manejo de infecções que causam úlcera genital
Onde se lia:
Visualização de treponemas móveis na microscopia de campo?
Leia-se:
Visualização de treponemas móveis na microscopia de campo escuro?
Figura 3 - Tratamento de úlceras genitais com diagnóstico de sífilis, cancroide, linfogranuloma venéreo ou donovanose
Onde se lia:
| Infecção sexualmente transmissível | Primeira opção | Alternativa | Comentários |
|---|---|---|---|
| Sífilis (cancro duro) | Benzilpenicilina benzatina 2,4 milhões de unidades internacionais (UI), intramuscular (IM), dose única (1,2 milhão UI em cada glúteo) | Doxiciclinaa 100mg, 12/12h, via oral (VO), por 15 dias | Tratamento para sífilis recente: sífilis primária, secundária e latente recente (com até um ano de evolução). |
| Se considerada sífilis tardia: tratar com benzilpenicilina benzatina 2,4 milhões UI, IM, semanal (1,2 milhão UI em cada glúteo), por 3 semanas (dose total: 7,2 milhões UI, IM). Alternativa: doxiciclinaa 100mg, 12/12h, VO, por 30 dias. | |||
| Cancroide | Azitromicina 500mg, 2 comprimidos, VO, dose única | Ceftriaxona 250mg, IM, dose única ou ciprofloxacinob 500mg, 1 comprimido, VO, 2x/dia, por 3 dias | O tratamento sistêmico deve ser acompanhado de medidas locais de higiene. |
| O prolongamento da terapia pode ser necessário até a resolução da sintomatologia. | |||
| A antibioticoterapia não tem efeito expressivo na duração da linfadenopatia inguinal, mas os sintomas agudos são frequentemente erradicados de modo rápido. | |||
| Linfogranuloma venéreo | Doxiciclinaa 100mg, VO, 1 comprimido, 2x/dia, por 21 dias | Azitromicina 500mg, 2 comprimidos, VO, 1x/semana, por 21 dias (preferencial nas gestantes) | Os antibióticos não revertem sequelas como estenose retal ou elefantíase genital. |
| Donovanose | Azitromicina 500mg, 2 comprimidos, VO, 1x/semana, por pelo menos três semanas, ou até a cicatrização das lesões | Doxiciclinaa 100mg, 1 comprimido, VO, 2x/dia, por pelo menos 21 dias, ou até o desaparecimento completo das lesões ou ciprofloxacinob 500mg, 1 e 1/2 comprimido, VO, 2x/dia, por pelo menos 21 dias, ou até a cicatrização das lesões (dose total: 750mg) ou sulfametoxazol-trimetoprima (400/80mg), 2 comprimidos, VO, 2x/dia, por no mínimo 3 semanas, ou até a cicatrização das lesões | Não havendo resposta na aparência da lesão nos primeiros dias de tratamento com ciprofloxacino, recomenda-se adicionar um aminoglicosídeo, como a gentamicina, 1mg/kg/dia, endovenoso, 3x/dia, por pelo menos três semanas, ou até cicatrização das lesões. |
| Em pessoas vivendo com HIV, sugerem-se os mesmos esquemas terapêuticos; o uso de terapia parenteral com a gentamicina deve ser considerado nos casos mais graves. | |||
| As sequelas da destruição tecidual ou obstrução linfática podem exigir correção cirúrgica. |
Leia-se:
| Infecção sexualmente transmissivel | Primeira opção | Alternativa | Comentários |
|---|---|---|---|
| Sífilis (cancro duro) | Benzilpenicilina benzatina 2,4 milhões de unidades internacionais (UI), intramuscular (IM), dose única (1,2 milhão UI em cada glúteo) | Doxiciclinaa 100mg, 12/12h, via oral (VO), por 15 dias | Tratamento para sífilis recente: sífilis primária, secundária e latente recente (com até um ano de evolução). |
| Se considerada sífilis tardia: tratar com benzilpenicilina benzatina 2,4 milhões UI, IM, semanal (1,2 milhão UI em cada glúteo), por 3 semanas (dose total: 7,2 milhões UI, IM). Alternativa: doxiciclinaa 100mg, 12/12h, VO, por 30 dias. | |||
| Cancroide | Azitromicina 500mg, 2 comprimidos, VO, dose única | Ceftriaxona 250mg, IM, dose única ou ciprofloxacinob 500mg, 1 comprimido, VO, 2x/dia, por 3 dias | O tratamento sistêmico deve ser acompanhado de medidas locais de higiene. |
| Linfogranuloma venéreo | Doxiciclinaa 100mg, VO, 1 comprimido, 2x/dia, por 21 dias | Azitromicina 500mg, 2 comprimidos, VO, 1x/semana, por 21 dias (preferencial nas gestantes) | O prolongamento da terapia pode ser necessário até a resolução da sintomatologia. |
| A antibioticoterapia não tem efeito expressivo na duração da linfadenopatia inguinal, mas os sintomas agudos são frequentemente erradicados de modo rápido. | |||
| Os antibióticos não revertem sequelas como estenose retal ou elefantíase genital. | |||
| Donovanose | Azitromicina 500mg, 2 comprimidos, VO, 1x/semana, por pelo menos três semanas, ou até a cicatrização das lesões | Doxiciclinaa 100mg, 1 comprimido, VO, 2x/dia, por pelo menos 21 dias, ou até o desaparecimento completo das lesões ou ciprofloxacinob 500mg, 1 e 1/2 comprimido, VO, 2x/dia, por pelo menos 21 dias, ou até a cicatrização das lesões (dose total: 750mg) ou sulfametoxazol-trimetoprima (400/80mg), 2 comprimidos, VO, 2x/dia, por no mínimo 3 semanas, ou até a cicatrização das lesões | Não havendo resposta na aparência da lesão nos primeiros dias de tratamento com ciprofloxacino, recomenda-se adicionar um aminoglicosídeo, como a gentamicina, 1mg/kg/dia, endovenoso, 3x/dia, por pelo menos três semanas, ou até cicatrização das lesões. |
| Em pessoas vivendo com HIV, sugerem-se os mesmos esquemas terapêuticos; o uso de terapia parenteral com a gentamicina deve ser considerado nos casos mais graves. | |||
| As sequelas da destruição tecidual ou obstrução linfática podem exigir correção cirúrgica. |
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: doença inflamatória pélvica”, doi: 10.1590/S1679-4974202100011.esp1, Figura 1 - Agentes etiológicos de doença inflamatória pélvica, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-14, na página 3:
Onde se lia:
| Manifestações clínicas de imunodeficiência moderada | Agentes etiológicos |
|---|---|
| Microrganismos sexualmente transmissíveis | Chlamydia trachomatis |
| Neisseria gonorrhoeae | |
| Mycoplasma genitalium | |
| Trichomonas vaginalis | |
| Microrganismos não sexualmente transmissíveis | Mycoplasma hominis |
| Ureaplasma urealyticum | |
| Bacteroides spp. e fragilis | |
| Peptoestreptococcus spp. | |
| Prevotella spp. | |
| Escherichia coli | |
| Gardnerella vaginalis | |
| Haemophilus influenzae | |
| Streptococcus spp. e agalactieae | |
| Atopobium vaginae |
Leia-se:
| Origem dos microrganismos | Agentes etiológicos |
|---|---|
| Microrganismos sexualmente transmissíveis | Chlamydia trachomatis |
| Neisseria gonorrhoeae | |
| Mycoplasma genitalium | |
| Trichomonas vaginalis | |
| Microrganismos não sexualmente transmissíveis | Mycoplasma hominis |
| Ureaplasma urealyticum | |
| Bacteroides spp. e fragilis | |
| Peptoestreptococcus spp. | |
| Prevotella spp. | |
| Escherichia coli | |
| Gardnerella vaginalis | |
| Haemophilus influenzae | |
| Streptococcus spp. e agalactieae | |
| Atopobium vaginae |
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecções entéricas sexualmente transmissíveis”, doi: 10.1590/S1679-4974202100012.esp1, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-11, na página 1:
Onde se lia:
thereza.mareco@aids.gov.br
Leia-se:
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecção pelo HIV em adolescentes e adultos”, doi: 10.1590/S1679-4974202100013.esp1, Figura 3 - Testes diagnósticos para detecção da infecção pelo HIV e Figura 4 - Exames complementares iniciais e de seguimento clínico de pessoas com HIV, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-13, nas páginas 5 e 6:
Figura 3 - Testes diagnósticos para detecção da infecção pelo HIV
Onde se lia:
| Primeiro teste | Segundo teste | Diagnóstico |
|---|---|---|
| ELISAa quarta geração (+) | Carga viral HIV (PCRb) (+) | Infecção pelo HIV |
| ELISA terceira geração (+) | Carga viral HIV (PCR) (+) | Infecção pelo HIV |
| ELISA terceira geração (+) | WesternBlot HIV (+) | Infecção pelo HIV |
| TRc 1(+) + TRc 2 (+) | Carga viral (PCR) (+) | Infecção pelo HIV |
Leia-se:
| Primeiro teste | Segundo teste | Diagnóstico |
|---|---|---|
| ELISAa quarta geração (+) | Carga viral HIV (PCRb) (+) | Infecção pelo HIV |
| ELISAa terceira geração (+) | Carga viral HIV (PCRb) (+) | Infecção pelo HIV |
| ELISAa terceira geração (+) | WesternBlot HIV (+) | Infecção pelo HIV |
| TRc 1(+) + TRc 2 (+) | Carga viral (PCRb) (+) | Infecção pelo HIV |
Figura 4 - Exames complementares iniciais e de seguimento clínico de pessoas com HIV
Onde se lia:
| Exame | Pré-TARVa | Seguimento | Observação |
|---|---|---|---|
| Hemograma completo | Sim | 6-12 meses | Repetir em 2-8 semanas se início ou troca de TARV com AZTb. |
| Creatinina sérica e TFGec | Sim | Anual | Intervalo de 3-6 meses se uso de TDFd ou outras drogas nefrotóxicas, TFGe<60ml/min ou risco aumentado para doença renal (ex.: diabetes, hipertensão). |
| Exame básico de urina | Sim | Anual | Intervalo de 3-6 meses se uso de TDF ou outras drogas nefrotóxicas, TFGe<60ml/min, proteinúria ou risco aumentado para doença renal (ex.: diabetes, hipertensão). |
| ASTe, ALTf, FAg, BTh e frações | Sim | Anual | Intervalos mais frequentes em caso de uso de drogas hepatotóxicas, doença hepática ou coinfecções com HCVi ou HBVj. |
| CTk, LDLl, HDLm e TGLn | Sim | Anual | Intervalo de 6 meses se alterado na última análise. |
| Glicemia de jejum | Sim | Anual | Considerar teste de tolerância à glicose caso o resultado da glicemia de jejum esteja entre 100 e 125mg/dL. |
| PT/PPDo | Sim | Anual se LTp-CD4+ ≥350 céls/mm3 | Se LT-CD4+<350 céls/mm3 e excluída tuberculose (TB) ativa, iniciar tratamento para infecção latente (ILTB) sem necessidade de realização de PPD. |
| Se tratamento prévio para TB ou ILTB, não há indicação de repetição - RX de tórax recomendado na consulta pré-TARV. | |||
| Teste imunológico para sífilis | Sim | Semestral/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. |
| Anti-HCV | Sim | Anual/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. Solicitar carga viral de HCV se anti-HCV positivo ou suspeita de infecção aguda. |
| Triagem HBV (HBsAgq, antiHBsr, anti-HBc totals) | Sim | Anual/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. |
| Vacinar pessoas não imunizadas. | |||
| Pessoas imunizadas (anti-HBS positivo) não necessitam nova triagem para HBV. | |||
| IgG para toxoplasmose, sorologia para HTLV1t e Chagas | Sim | - | Recomendado IgG toxoplasmose em todos. Sorologia para HTLV-1 e Chagas em áreas endêmicas. |
| Rastreamento das alterações ósseas | Não | 2-3 anos | >40 anos ou fatores de risco. Avaliar pela “Ferramenta de avaliação de risco de fratura” - FRAX Brasil.u |
| Avaliação cardiovascular (escala de risco de Framingham) | Sim | Anual | Frequências maiores conforme risco inicial e TARV em uso. |
| Rastreamento de neoplasias | - | - | Abordar no diagnóstico e conforme indicação específica. |
| Imunizações | - | - | Abordar no diagnóstico e conforme indicação específica. |
| Contagem LT-CD4/CD8 | Sim | 6/6 meses | Com CV-HIV indetectável em 2 exames e LT-CD4 ≥350, não há necessidade de monitorar. |
| Carga viral HIV | Sim | 4-8 semanas após início ou troca e 6/6 meses | Repetir se falha virológica. |
| Genotipagem HIV | - | - | Indicada para gestantes, crianças e adolescentes, casos de HIV-TB, pessoas infectadas por parceiros em uso de TARV e falha virológica confirmada. |
Fonte: adaptado do Protocolo Clínico e Diretrizes Terapêuticas para manejo da infecção pelo HIV em adultos, 2018.22
Notas: a) TARV: terapia antirretroviral; b) AZT: zidovudina; c) TFGe: taxa de filtração glomerular estimada; d) TDF: tenofovir; e) AST: aspartatoaminotransferase; f) ALT: alanina aminotransferase; g) FA: fosfatase alcalina; h)BT: bilirrubina total; i) HCV: vírus da hepatite C; j) HBV: vírus da hepatite B; k)CT: colesterol total; l) LDL: low density lipoprotein; m) HDL: high density lipoprotein; n) TGL: triglicerídeos; o) PT/PPD: teste tuberculínico; p) LT: linfócitos T; q) HBsAg: antígeno de superfície da hepatite B; r) Anti-HBs: anticorpos contra antígeno de superfície da hepatite B; s) Anti-HBc total: anticorpos totais contra o antígeno do núcleo da hepatite B; t) HTLV: vírus T-linfotrópico humano; u) Acessível pelo link: https://www.sheffield.ac.uk/FRAX/tool.aspx?country=55. Ao usar a calculadora FRAX, deve-se clicar na caixa de causa secundária de osteoporose (campo “10. Osteoporose secundária”).
Leia-se:
| Exame | Pré-TARVa | Seguimento | Observação |
|---|---|---|---|
| Hemograma completo | Sim | 6-12 meses | Repetir em 2-8 semanas se início ou troca de TARVa com AZTb. |
| Creatinina sérica e TFGec | Sim | Anual | Intervalo de 3-6 meses se uso de TDFd ou outras drogas nefrotóxicas, TFGec<60ml/min ou risco aumentado para doença renal (ex.: diabetes, hipertensão). |
| Exame básico de urina | Sim | Anual | Intervalo de 3-6 meses se uso de TDFd ou outras drogas nefrotóxicas, TFGec<60ml/min, proteinúria ou risco aumentado para doença renal (ex.: diabetes, hipertensão). |
| ASTe, ALTf, FAg, BTh e frações | Sim | Anual | Intervalos mais frequentes em caso de uso de drogas hepatotóxicas, doença hepática ou coinfecções com HCVi ou HBVj. |
| CTk, LDLl, HDLm e TGLn | Sim | Anual | Intervalo de 6 meses se alterado na última análise. |
| Glicemia de jejum | Sim | Anual | Considerar teste de tolerância à glicose caso o resultado da glicemia de jejum esteja entre 100 e 125mg/dL. |
| PT/PPDo | Sim | Anual se LTp-CD4+ ≥350 céls/mm3 | Se LTp-CD4+<350 células/mm3 e excluída tuberculose (TB) ativa, iniciar tratamento para infecção latente (ILTB) sem necessidade de realização de PT/PPDo. |
| Se tratamento prévio para TB ou ILTB, não há indicação de repetição; raio-X de tórax recomendado na consulta pré-TARVa. | |||
| Teste imunológico para sífilis | Sim | Semestral/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. |
| Anti-HCVi | Sim | Anual/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. |
| Solicitar carga viral de HCVi se anti-HCVi positivo ou suspeita de infecção aguda. | |||
| Triagem HBVj (HBsAgq, antiHBsr, anti-HBc totals) | Sim | Anual/conforme indicação | Considerar maior frequência de triagem se risco ou exposição. |
| Vacinar pessoas não imunizadas. | |||
| Pessoas imunizadas (anti-HBSr positivo) não necessitam nova triagem para HBVj. | |||
| IgG para toxoplasmose, sorologia para HTLV1t e Chagas | Sim | - | Recomendado IgG toxoplasmose em todos. Sorologia para HTLV-1t e Chagas em áreas endêmicas. |
| Rastreamento das alterações ósseas | Não | 2-3 anos | >40 anos ou fatores de risco. Avaliar pela “Ferramenta de avaliação de risco de fratura" - FRAX Brasilu. |
| Avaliação cardiovascular (escala de risco de Framingham) | Sim | Anual | Frequências maiores conforme risco inicial e TARVa em uso. |
| Rastreamento de neoplasias | - | - | Abordar no diagnóstico e conforme indicação específica. |
| Imunizações | - | - | Abordar no diagnóstico e conforme indicação específica. |
| Contagem LTp-CD4+/CD8+ | Sim | 6/6 meses | Com carga viral de HIV (CV-HIV) indetectável em 2 exames e LTp-CD4+ ≥350, não há necessidade de monitorar. |
| Carga viral de HIV | Sim | 4-8 semanas após início ou troca e 6/6 meses | Repetir se falha virológica. |
| Genotipagem de HIV | - | - | Indicada para gestantes, crianças e adolescentes, casos de HIV-tuberculose (HIV-TB), pessoas infectadas por parceiros em uso de TARVa e falha virológica confirmada. |
Fonte: adaptado do Protocolo Clínico e Diretrizes Terapêuticas para manejo da infecção pelo HIV em adultos, 2018.22
Notas: a) TARV: terapia antirretroviral; b) AZT: zidovudina; c) TFGe: taxa de filtração glomerular estimada; d) TDF: tenofovir; e) AST: aspartato aminotransferase; f) ALT: alanina aminotransferase; g) FA: fosfatase alcalina; h) BT: bilirrubina total; i) HCV: vírus da hepatite C; j) HBV: vírus da hepatite B; k) CT: colesterol total; l) LDL: low density lipoprotein; m) HDL: high density lipoprotein; n) TGL: triglicerídeos; o) PT/PPD: teste tuberculínico; p) LT: linfócitos T; q) HBsAg: antígeno de superfície da hepatite B; r) Anti-HBs: anticorpos contra antígeno de superfície da hepatite B; s) Anti-HBc total: anticorpos totais contra o antígeno do núcleo da hepatite B; t) HTLV: vírus T-linfotrópico humano; u) Acessível pelo link: https://www.sheffield.ac.uk/FRAX/tool.aspx?country=55. Ao usar a calculadora FRAX, deve-se clicar na caixa de causa secundária de osteoporose (campo “10. Osteoporose secundária”).
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: infecção pelo papilomavírus humano (HPV)”, doi: 10.1590/S1679-4974202100014.esp1, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-10, nas páginas 2, 3 e 5:
Onde se lia:
O documento foi aprovado pela Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde (Conitec),1 sendo atualizado pelo grupo de especialistas em IST em 2020.
Leia-se:
O documento foi aprovado pela Comissão Nacional de Incorporação de Tecnologias no SUS (Conitec) e atualizado pelo grupo de especialistas do PCDT-IST em 2020.1
Onde se lia:
Todavia, resta a incerteza quanto à frequência da resolução espontânea das lesões, com relatos de proporções de depuração sem tratamento em até 50% das pessoas afetadas.
Leia-se:
Entretanto, há incerteza quanto à frequência da resolução espontânea das lesões, com relatos de proporções de depuração sem tratamento variando entre 0% e 50% das pessoas afetadas.
Onde se lia:
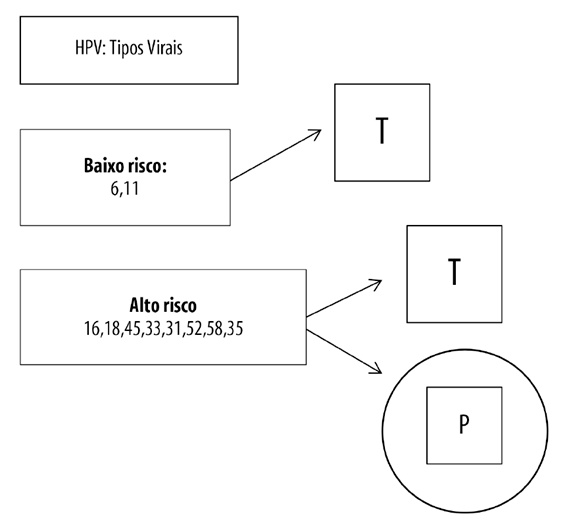
Figura 1 Prevalência dos grupos virais do papilomavírus humano de baixo e alto risco oncogênico e capacidade de persistência no organismo humano
Leia-se:
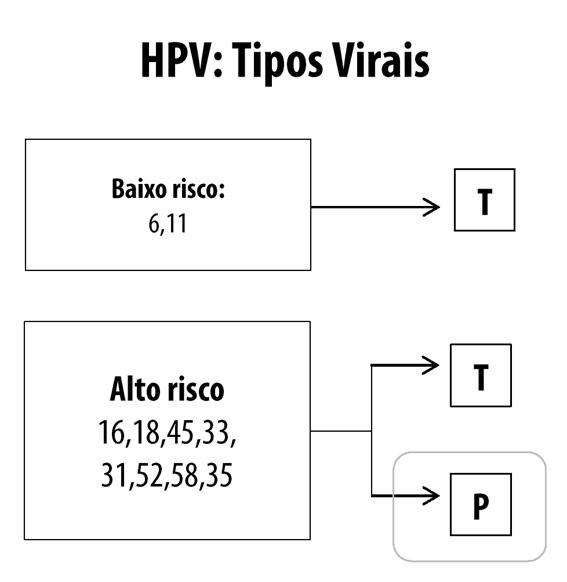
Figura 1 Prevalência dos grupos virais do papilomavírus humano de baixo e alto risco oncogênico e capacidade de persistência no organismo humano (T: Transitórios; P: Persistentes)
No artigo “Protocolo Brasileiro para Infecções Sexualmente Transmissíveis 2020: violência sexual”, doi: 10.1590/S1679-4974202100018.esp1, Figura 1 - Esquema profilático para infecções sexualmente transmissíveis não virais em situações de violência sexual, publicado no periódico Epidemiologia e Serviços de Saúde, v. 30(Esp.1):1-11, na página 4:
Onde se lia:
| Infecção sexualmente transmissível | Medicamento | Posologia | |
|---|---|---|---|
| Adultos e adolescentes com mais de 45kg, inclusive gestantes | Crianças e adolescentes com menos de 45kg | ||
| Sífilis | Benzilpenicilina benzatina | 2,4 milhões de unidades internacionais (UI), intramuscular (IM) em dose única (dividida em duas injeções) | 50.000 UI/kg, IM, dose única (dose máxima total: 2,4 milhões UI) |
| Gonorreia | Ceftriaxona + azitromicina | Ceftriaxona 500mg, 1 ampola, IM, dose única | +/+++ |
| Infecção por clamídia | Azitromicina | 500mg, 2 comprimidos, VO, dose única (dose total: 1g) | 20mg/kg de peso, VO, dose única (dose máxima total: 1g) |
| Tricomoníase | Metronidazola,b | 500mg, 4 comprimidos VO, dose única (dose total: 2g) | 15 mg/kg/dia, divididos em 3 doses/dia, por 7 dias (dose diária máxima: 2g) |
Leia-se:
| Infecção sexualmente transmissível | Medicamento | Posologia | |
|---|---|---|---|
| Adultos e adolescentes com mais de 45kg, inclusive gestantes | Crianças e adolescentes com menos de 45kg | ||
| Sífilis | Benzilpenicilina benzatina | 2,4 milhões de unidades internacionais (UI), intramuscular (IM) em dose única (dividida em duas injeções) | 50.000 UI/kg, IM, dose única (dose máxima total: 2,4 milhões UI) |
| Gonorreia | Ceftriaxona + azitromicina | Ceftriaxona 500mg, 1 ampola, IM, dose única mais azitromicina 500mg, 2 comprimidos, via oral (VO), dose única (dose total: 1g) | Ceftriaxona 125mg, IM, dose única mais azitromicina 20mg/kg de peso, VO, dose única (dose máxima total: 1g) |
| Infecção por clamídia | Azitromicina | 500mg, 2 comprimidos, VO, dose única (dose total: 1g) | 20mg/kg de peso, VO, dose única (dose máxima total: 1g) |
| Tricomoníase | Metronidazola,b | 500mg, 4 comprimidos VO, dose única (dose total: 2g) | 15 mg/kg/dia, divididos em 3 doses/dia, por 7 dias (dose diária máxima: 2g) |










 text in
text in