Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO - See the issue
Share
Epidemiologia e Serviços de Saúde
Print version ISSN 1679-4974On-line version ISSN 2237-9622
Epidemiol. Serv. Saúde vol.30 no.esp1 Brasília 2021 Epub Sep 20, 2021
http://dx.doi.org/10.1590/s1679-4974202100020.esp1
This corrects the article: 10.1590/S1679-4974202100003.esp1
This corrects the article: 10.1590/S1679-4974202100004.esp1
This corrects the article: 10.1590/S1679-4974202100005.esp1
This corrects the article: 10.1590/S1679-4974202100006.esp1
This corrects the article: 10.1590/S1679-4974202100008.esp1
This corrects the article: 10.1590/S1679-4974202100009.esp1
This corrects the article: 10.1590/S1679-4974202100010.esp1
This corrects the article: 10.1590/S1679-4974202100011.esp1
This corrects the article: 10.1590/S1679-4974202100012.esp1
This corrects the article: 10.1590/S1679-4974202100013.esp1
This corrects the article: 10.1590/S1679-4974202100014.esp1
This corrects the article: 10.1590/S1679-4974202100018.esp1
Errata
Errata
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: enfoque en personas con vida sexual activa”, doi: 10.1590/S1679-4974202100003.esp1, Figura 3 - Indicación de rastreo para infección de transmisión sexual, de acuerdo con subgrupos poblacionales, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-10, en la página 5:
Donde se leía:
| Subgrupos | HIVa | Sífilisb | Clamídia e gonocococ | Hepatitis Bd e Ce |
|---|---|---|---|---|
| Periodicidad | ||||
| Adolescentes, jóvenes | Anual | Frecuencia conforme otros subgrupos poblacionales o prácticas sexuales debajo | ||
| Gestantes | En la primera consulta del prenatal (idealmente, en el 1º trimestre de la gestación); | En la primera consulta del prenatal (para gestantes ≤30 años) | Hepatitis B: en la primera consulta del prenatal (idealmente, en el primer trimestre)f | |
| Al inicio del 3º trimestre (28ª semana); | ||||
| Al momento del parto, independientemente de exámenes anteriores. | Hepatitis C: en la primera consulta del prenatal | |||
| En caso de aborto/mortinato, prueba para sífilis, independientemente de exámenes anteriores. | ||||
| Gays y hombres que practican sexo con hombres | Semestral | Ver frecuencia conforme otros subgrupos poblacionales o prácticas sexuales | Semestral | |
| Profesionales del sexo | ||||
| Travestis/transexuales | ||||
| Personas que usan alcohol y otras drogas | ||||
| Personas con diagnóstico de infección de transmisión sexual | En el momento del diagnóstico y 4 a 6 semanas después del diagnóstico de infección de transmisión sexual | Al momento del diagnóstico | Al momento del diagnóstico | |
| Personas con diagnóstico de hepatitis virales | Al momento del diagnóstico | - | - | - |
| Personas con diagnóstico de tuberculosis | Al momento del diagnóstico | - | - | - |
| Persona viviendo con VIH | Semestral | Al momento del diagnóstico | Anual | |
| Personas con práctica sexual anal receptiva (pasiva) sin uso de preservativos | Semestral | |||
| Personas privadas de libertad | Anual | Semestral | - | Semestral |
| Violencia sexual | En la atención inicial; 4 a 6 semanas después de la exposición y 3 meses después de la exposición | En la atención inicial y 4 a 6 semanas después de la exposición | En la atención inicial, 3 y 6 meses después de la exposición | |
| Personas en uso de profilaxis preexposición de riesgo a la infección por VIH (PrEP) | En cada visita al servicio | Trimestral | Semestral | Trimestral |
| Personas con indicación de profilaxis posexposición e la infección por VIH (PEP) | En la atención inicial; 4 a 6 semanas luego de exposición y 3 meses luego a exposición | En la atención inicial y 4 a 6 semanas después de la exposición | En la atención inicial y 4 a 6 semanas luego exposición (excepto casos de accidente con material biológico) | En la atención inicial y 6 meses luego de la exposición |
Léase:
| Subgrupos | Periodicidad | |||
|---|---|---|---|---|
| VIHa | Sífilisb | Clamidia e gonocococ | Hepatitis Bd e Ce | |
| Adolescentes, jóvenes | Anual | Frecuencia conforme otros subgrupos poblacionales o prácticas sexuales debajo | ||
| Gestantes | En la primera consulta prenatal (idealmente, en el 1er trimestre del embarazo); | En la primera consulta del prenatal (para gestantes ≤30 años) | Hepatitis B: en la primera consulta del prenatal (idealmente, en el primer trimestre)f | |
| Al comienzo del 3er trimestre (28ª semana) | ||||
| En el momento del parto, independientemente de las pruebas anteriores | Hepatitis C: en la primera consulta del prenatal | |||
| En caso de aborto/mortinato, prueba para sífilis, independientemente de pruebas anteriores. | ||||
| Gays y hombres que practican sexo con hombres | Semestral | Ver frecuencia conforme otros subgrupos poblacionales o prácticas sexuales | Semestral | |
| Profesionales del sexo | ||||
| Travestis/transexuales | ||||
| Personas que usan alcohol y otras drogas | ||||
| Personas con diagnóstico de infección de transmisión sexual | En el momento del diagnóstico y 4 a 6 semanas después del diagnóstico de infección de transmisión sexual | En el momento del diagnóstico | En el momento del diagnóstico | |
| Personas con diagnóstico de hepatitis virales | En el momento del diagnóstico | - | - | - |
| Personas con diagnóstico de tuberculosis | En el momento del diagnóstico | - | - | - |
| Persona viviendo con VIH | - | Semestral | En el momento del diagnóstico | Anual |
| Personas con práctica sexual anal receptiva (pasiva) sin uso de preservativos | Semestral | |||
| Personas privadas de libertad | Anual | Semestral | - | Semestral |
| Violencia sexual | En la atención inicial; 4 a 6 semanas luego de la exposición y 3 meses después de la exposición | En la atención inicial y 4 a 6 semanas luego de la exposición | En la atención inicial, 3 y 6 meses luego de la exposición | |
| Personas en uso de profilaxis preexposición de riesgo a la infección por VIH (PrEP) | En cada visita al servicio | Trimestral | Semestral | Trimestral |
| Personas con indicación de profilaxis post exposición e la infección por VIH (PEP) | En la atención inicial; 4 a 6 semanas luego de la exposición y 3 meses luego a exposición | En la atención inicial y 4 a 6 semanas luego de la exposición | En la atención inicial y 4 a 6 semanas luego de la exposición (excepto casos de accidente con material biológico) | En la atención inicial y 6 meses luego de la exposición |
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: sífilis adquirida”, doi: 10.1590/S1679-4974202100004.esp1, Figura 2 - Pruebas inmunológicas para diagnóstico de sífilis y Figura 3 - Resultados de pruebas treponémicas y no treponémicas, interpretación y conducta, publicado en el periódico Epidemiología y Servicio de Salud, v. 30(Esp.1):1-12, en la página 4 y 5:
Figura 2 - Pruebas inmunológicas para diagnóstico de sífilis
Donde se leía:
| Pruebas inmunológicas | Tipos | Observaciones |
|---|---|---|
| Treponémicos | Prueba rápida (ej.: inmunocromatográficos) | Son los primeros a tornarse reactivos. |
| Prueba de inmunofluorescencia indirecta - fluorescent treponemal antibody-absorption (FTA-Abs) | Permanecen reactivos en la mayoría de los casos de sífilis durante toda la vida, independientemente del tratamiento. | |
| Ensayos inmunoenzimáticos - enzyme-linked immunossorbent assay (ELISA) y sus variaciones, como los ensayos de quimioluminescencia | Son importantes para diagnóstico, pero no están indicados para el monitoreo de la respuesta al tratamiento. | |
| Pruebas de hemaglutinación - Treponema Pallidum Haemagglutination Test (TPHA) y de aglutinación de partículas - T. pallidum particle agglutination assay (TPPA); ensayos de micro-hemaglutinación-micro-haemagglutination assay (MHA-TP) | ||
| No treponémicos | Venereal disease research laboratory (VDRL) | Se vuelven reactivos cerca de una a tres semanas luego del aparecimiento del chancro duro. |
| Rapid plasma reagin (RPR) | El resultado final de esas pruebas reactivas debe expresarse en títulos, conforme a la última dilución que presentó reactividad (1:2, 1:4, 1:8 etc.). | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | Son importantes para diagnóstico y monitoreo de la respuesta al tratamiento. |
Léase:
| Pruebas inmunológicas | Tipos | Observaciones |
|---|---|---|
| Treponémicos | Prueba rápida (ej.: inmunocromatográficos) | Son las primeras a tornarse reactivos. |
| Prueba de inmunofluorescencia indirecta - fluorescent treponemal antibody-absorption (FTA-Abs) | Permanecen reactivas en la mayoría de los casos de sífilis durante toda la vida, independientemente del tratamiento. | |
| Ensayos inmunoenzimáticos - enzyme-linked immunossorbent assay (ELISA) y sus variaciones, como los ensayos de quimioluminescencia | Son importantes para diagnóstico, pero no están indicadas para el monitoreo de la respuesta al tratamiento. | |
| Pruebas de hemaglutinación - Treponema Pallidum Haemagglutination Test (TPHA) y de aglutinación de partículas - T. pallidum particle agglutination assay (TPPA); ensayos de micro-hemaglutinación - micro-haemagglutination assay (MHA-TP) | ||
| No treponémicos | Venereal disease research laboratory (VDRL) | Se tornan reactivas cerca de una a tres semanas luego del aparecimiento del chancro duro |
| Rapid plasma reagin (RPR) | El resultado final de esas pruebas reactivas debe expresarse en títulos, conforme a la última dilución que presente reactividad (1:2, 1:4, 1:8 etc.). | |
| Toluidine red unheated serum test (TRUST) | Son importantes para diagnóstico y monitoreo de la respuesta al tratamiento. | |
| Unheated-serum reagin (USR) |
Figura 3 - Resultados de pruebas treponémicas y no treponémicas, interpretación y conducta
Donde se leía:
| Primera pruebaa + prueba complementaria | Posibles interpretaciones | Conducta | |
|---|---|---|---|
| Prueba treponémica reactiva + prueba no treponémica reactiva o Prueba no treponémica reactiva + prueba treponémica reactiva | - Diagnóstico de sífilis | • Clasificación del estadio clínico a ser definido de acuerdo con el tiempo de infección y la historia del tratamiento. | - Cuando sea sífilis, tratar, monitorear con prueba no treponémica y notificar el caso de sífilis. |
| - Cicatriz serológicab | - Cuando sea confirmado caso de cicatriz serológica, apenas orientar. | ||
| Prueba no treponémica reactiva + prueba treponémica no reactiva o Prueba treponémica reactiva + prueba no treponémica no reactiva | - Se hace una tercera prueba treponémica con metodología diferente de la treponémica ya realizada. | • Si reactiva: diagnóstico de sífilis a cicatriz serológica. | - Cuando sea sífilis, tratar, monitorear con prueba no treponémica y notificar el caso de sífilis. |
| • Si no reactiva: se considera resultado falso reactivo para la primera prueba, excluyéndose el diagnóstico de sífilis. | - Cuando sea confirmado caso de cicatriz serológica, apenas orientar. | ||
| - Si la tercera prueba treponémica no estuviera disponible, evaluar exposición de riesgo, signos y síntomas e historia de tratamiento para definición de la conducta. | - Para los casos concluidos como ausencia de sífilis, apenas orientar. | ||
| - Cicatriz serológicab | |||
| Prueba no treponémica o treponémica no reactiva + no hacer prueba complementaria si la primera fue no reactiva y si no hubiera sospecha clínica de sífilis primaria | - Ausencia de infección o período de ventana inmunológicac de sífilis reciente. | - En caso de sospecha clínica y/o epidemiológica, solicitar nueva colecta de muestra en 30 días. | |
| - Evitar retardar el comienzo del tratamiento, si acaso el diagnóstico de sífilis fuera lo más probable (ej.: visualización de úlcera genital o perianal) el retorno de la persona al servicio de salud no pueda garantizarse. | |||
Léase:
| Primera pruebaa + prueba complementaria | Posibles interpretaciones | Conducta | |
|---|---|---|---|
| Prueba treponémica reactiva + prueba no treponémica reactiva o prueba no treponémica reactiva + prueba treponémica reactiva | - Diagnóstico de sífilis | Clasificación del estadio clínico a ser definido de acuerdo con el tiempo de infección y la historia del tratamiento. | - Cuando sea sífilis, tratar, monitorear con prueba no treponémica y notificar el caso de sífilis. |
| - Cicatriz serológicab | - Cuando sea confirmado caso de cicatriz serológica, apenas orientar. | ||
| Prueba no treponémica reactiva + prueba treponémica no reactiva o prueba treponémica reactiva + prueba no treponémica no reactiva | - Se hace una tercera prueba treponémica con metodología diferente de la treponémica ya realizada. | • Si es reactiva: diagnóstico de sífilis a cicatriz serológica. | - Para los casos concluidos como ausencia de sífilis, apenas orientar. |
| • Si no es reactiva: se considera resultado falso reactivo para la primera prueba, excluyéndose el diagnóstico de sífilis. | |||
| - Si la tercera prueba treponémica no estuviera disponible, evaluar exposición de riesgo, signos y síntomas e historia de tratamiento para definición de la conducta. | |||
| - Cicatriz serológicab | |||
| Prueba no treponémica o treponémica no reactiva + no realizar prueba complementaria si la primera fuera no reactiva y si no hubiera sospecha clínica de sífilis primaria | - Ausencia de infección o período de ventana inmunológicac de sífilis reciente. | - En caso de sospecha clínica y/o epidemiológica, solicitar nueva colecta de muestra en 30 días. | |
| - Evitar retardar el inicio del tratamiento, en caso de que el diagnóstico de sífilis sea lo más probable (ej.: visualización de úlcera anogenital) o que el retorno de la persona al servicio de salud no pueda ser garantizado. | |||
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: sífilis congénita y niño expuesto a sífilis”, doi: 10.1590/S1679-4974202100005.esp1, Figura 1 - Pruebas inmunológicas utilizadas para el diagnóstico de sífilis, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-13, en la página 4:
Donde se leía:
| Pruebas inmunológicas | Tipos | Observaciones |
|---|---|---|
| No treponémicas | Venereal disease research laboratory (VDRL) | Cuantificables (ej.: 1:2, 1:4, 1:8). |
| Rapid plasma reagin (RPR) | Importantes para el diagnóstico y monitoreo de la respuesta al tratamiento. | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | ||
| Treponémicas | Pruebas rápidas | Son los primeros a volverse reactivos. |
| Prueba de inmunofluorescencia indirecta - Fluorescent treponemal antibody-absorption (FTA-Abs) | La mayoría de las veces, permanecen reactivos por toda la vida, aún después del tratamiento. | |
| Ensayos inmunoenzimáticos - Enzyme-linked immunossorbent assay (ELISA) | Son importantes para el diagnóstico, pero no están indicados para monitoreo de la respuesta al tratamiento. | |
| Ensayo inmunológico con revelación quimioluminiscente y sus derivaciones - Electrochemiluminescence (EQL) y Chemiluminescent magnetic immunoassay (CMIA) | ||
| Prueba de hemaglutinación - T. pallidum haemagglutination test (TPHA) | ||
| Prueba de aglutinación de partículas - T. pallidum particle agglutination assay (TPPA) | ||
| Ensayos de micro-hemaglutinación - Micro-haemagglutination assay (MHA-TP) |
Léase:
| Pruebas inmunológicas | Tipos | Observaciones |
|---|---|---|
| No treponémicas | Venereal disease research laboratory (VDRL) | Cuantificables (ej.: 1:2, 1:4, 1:8). |
| Rapid plasma reagin (RPR) | Importantes para el diagnóstico y monitoreo de la respuesta al tratamiento. | |
| Toluidine red unheated serum test (TRUST) | ||
| Unheated-serum reagin (USR) | ||
| Treponémicas | Pruebas rápidas | Son los primeros a se tornar reactivos. |
| Prueba de inmunofluorescencia indirecta - Fluorescent treponemal antibody-absorption (FTA-Abs) | La mayoría de las veces, permanecen reactivos por toda la vida, aún después del tratamiento. | |
| Ensayos inmunoenzimáticos - Enzyme-linked immunossorbent assay (ELISA) | Son importantes para el diagnóstico, pero no están indicados para monitoreo de la respuesta al tratamiento. | |
| Ensayo inmunológico con revelación quimioluminiscente y sus derivaciones - Electrochemiluminescence (EQL) y Chemiluminescent magnetic immunoassay (CMIA) | ||
| Prueba de hemaglutinación - T. pallidum haemagglutination test (TPHA) | ||
| Prueba de aglutinación de partículas - T. pallidum particle agglutination assay (TPPA) | ||
| Ensayos de microhemaglutinación - Micro-haemagglutination assay (MHA-TP) |
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: pruebas diagnósticas para sífilis”, doi: 10.1590/S1679-4974202100006.esp1, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-12, en la página 6:
Figura 2 - Algoritmo con abordaje clásico para diagnóstico de sífilis (iniciándose con prueba no treponémica)
Donde se leía:
Muestra reactiva para anticuerpos no treponémicos con título y para anticuerpos treponémicosc
Léase:
Muestra reactiva para anticuerpos no treponémicos con título y para anticuerpos no treponémicose
Figura 3 - Algoritmo con abordaje reversa para diagnóstico de sífilis (iniciando con prueba treponémica)
Donde se leía:
Realizar prueba treponémicaa (rápido o de laboratorio)
Léase:
Realizar prueba treponémica (rápida o en laboratorio)
Donde se leía:
Reactividad inicial para anticuerpos treponémicos no confirmada y muestra no reactiva para anticuerpos no treponémicose
Léase:
Muestra reactiva para anticuerpos treponémicos y no reactiva para anticuerpos no treponémicose
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: infecciones que causan cervicitis”, doi: 10.1590/S1679-4974202100008.esp1, Figura 2 - Tratamiento de gonorrea y clamidia, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-12, en la página 5:
Donde se leía:
| Gonorrea/clamidia | Tratamiento |
|---|---|
| Infección gonocócica NO complicada (uretra, cuello del útero, recto y faringe) | Ceftriaxona 500 mg, intramuscular (IM), dosis única más azitromicina 500 mg, 2 pastillas, vía oral (VO), dosis única |
| Infección gonocócica diseminada | Ceftriaxona 1g, IM o intravenosa (IV), al día, completando al menos 7 días de tratamiento más azitromicina 500mg, 2 pastillas, VO, dosis única |
| Infección por clamidia o micoplasma | Azitromicina 500 mg, 2 pastillas, VO, dosis única; o doxiciclina 100 mg, VO, 2 veces al día, por 7 días (excepto gestantes)a |
| Mantenimiento: fluconazol 150mg, VO, 1x/semana, por 6 meses O miconazol creme vaginal tópico, 2x/semana O miconazol óvulo vaginal, 1x/semana, durante 6 meses | |
| Oftalmía neonatal | Tratamiento |
| Prevención de la oftalmía neonatal | Nitrato de prata a 1% (método de Crede), aplicación única, en la primera hora luego del nacimiento; o tetraciclina a 1% (colirio), aplicación única, en la primera hora luego del nacimiento |
| Tratamiento de la oftalmíab neonatal | Ceftriaxona 25-50 mg/kg/día, IM, máximo 125 mg en dosis única |
Léase:
| Gonorrea/clamidia | Tratamiento |
|---|---|
| Infección gonocócica NO complicada (uretra, cuello del útero, recto y faringe) | Ceftriaxona 500 mg, intramuscular (IM), dosis única más azitromicina 500 mg, 2 comprimidos, vía oral (VO), dosis única |
| Infección gonocócica diseminada | Ceftriaxona 1g, IM o intravenosa (IV), al día, completando al menos 7 días de tratamiento más azitromicina 500mg, 2 comprimidos, VO, dosis única |
| Infección por clamidia o micoplasma | Azitromicina 500 mg, 2 comprimidos, VO, dosis única; o doxiciclina 100 mg, VO, 2 veces al día, por 7 días (excepto gestantes)a |
| Oftalmía neonatal | Tratamiento |
| Prevención de la oftalmía neonatal | Nitrato de prata a 1% (método de Crede), aplicación única, en la primera hora luego del nacimiento; o tetraciclina a 1% (colirio), aplicación única, en la primera hora luego del nacimiento |
| Tratamiento de la oftalmíab neonatal | Ceftriaxona 25-50 mg/kg/día, IM, máximo 125 mg en dosis única |
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: infecciones que causan úlcera genital”, doi: 10.1590/S1679-4974202100010.esp1, Figura 1 - Recomendaciones para el manejo de las infecciones que causan úlcera genital y Figura 3 - Tratamiento de úlceras genitales con diagnóstico de sífilis, chancro blando, linfogranuloma venéreo o donovanosis, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-12, en las páginas 6 y 8:
Figura 1 - Recomendaciones para el manejo de infecciones que causan úlcera genital
Donde se leía:
¿Visualización de treponemas móviles en la microscopía de campo?
Léase:
¿Visualización de treponemas móviles en la microscopía de campo oscuro?
Figura 3 - Tratamiento de úlceras genitales con diagnóstico de sífilis, chancro blando, linfogranuloma venéreo o donovanosis
Donde se leía:
| Infección de transmisión sexual | Primera opción | Alternativa | Comentarios |
|---|---|---|---|
| Sífilis (chancro duro) | Bencilpenicilina benzatina 2,4 millones de unidades internacionales (UI), intramuscular (IM), dosis única (1,2 millón UI en cada glúteo) | Doxiciclinaa 100 mg, 12/12h, vía oral (VO), por 15 días | Tratamiento para sífilis reciente: sífilis primaria, secundaria y latente reciente (con hasta un año de evolución). |
| Si considerada sífilis tardía: tratar con bencilpenicilina benzatina 2,4 millones UI, IM, semanal (1,2 millón UI en cada glúteo), por 3 semanas (dosis total: 7,2 millones UI, IM). Alternativa: doxiciclinaa 100 mg, 12/12h, VO, por 30 días. | |||
| Chancro blando | Azitromicina 500 mg, 2 comprimidos, VO, dosis única | Ceftriaxona 250mg, IM, dosis única o ciprofloxacinob 500 mg, 1 comprimido, VO, 2x/día, por 3 días | El tratamiento sistémico debe ser acompañado de medidas locales de higiene. |
| Prolongar la terapia puede ser necesario hasta la resolución de la sintomatología. | |||
| La antibioticoterapia no tiene efecto expresivo en la duración de la linfadenopatía inguinal, pero los síntomas agudos son frecuentemente erradicados de modo rápido. | |||
| Linfogranuloma venéreo | Doxiciclinaa 100 mg, VO, 1 comprimido, 2x/día, por 21 días | Azitromicina 500 mg, 2 comprimidos, VO, 1x/semana, por 21 días (preferencial en gestantes) | Los antibióticos no revierten secuelas como estenosis rectal o elefantíasis genital. |
| Donovanosis | Azitromicina 500 mg, 2 comprimidos, VO, 1x/semana, por al menos tres semanas, o hasta la cicatrización de las lesiones | Doxiciclinaa 100 mg, 1 comprimido, VO, 2x/día, por al menos 21 días, o hasta el desaparecimiento completo de las lesiones o ciprofloxacinob 500 mg, 1 e 1/2 comprimido, VO, 2x/día, por al menos 21 días, o hasta la cicatrización de las lesiones (dosis total: 750 mg) o Sulfametoxazol trimetoprima (400/80 mg), 2 comprimidos, VO, 2x/día, por, mínimo, 3 semanas, o hasta la cicatrización de las lesiones | No teniendo respuesta en la apariencia de la lesión en los primeros días de tratamiento con ciprofloxacino, se recomienda agregar un aminoglucósido, como a gentamicina, 1mg/kg/día, intravenoso, 3x/día, por al menos tres semanas, o hasta la cicatrización de las lesiones. |
| En personas viviendo con HIV, se sugieren los mismos esquemas terapéuticos; el uso de terapia parenteral con gentamicina debe ser considerado en los casos más graves. | |||
| Las secuelas de la destrucción tisular u obstrucción linfática pueden exigir corrección quirúrgica. |
Léase:
| Infección de transmisión sexual | Primera opción | Alternativa | Comentarios |
|---|---|---|---|
| Sífilis (chancro duro) | Bencilpenicilina benzatina 2,4 millones de unidades internacionales (UI), intramuscular (IM), dosis única (1,2 millón UI en cada glúteo) | Doxiciclinaa 100 mg, 12/12h, vía oral (VO), por 15 días | Tratamiento para sífilis reciente: sífilis primaria, secundaria y latente reciente (con hasta un año de evolución). |
| Si considerada sífilis tardía: tratar con bencilpenicilina benzatina 2,4 millones UI, IM, semanal (1,2 millón UI en cada glúteo), por 3 semanas (dosis total: 7,2 millones UI, IM). Alternativa: doxiciclinaa 100 mg, 12/12h, VO, por 30 días. | |||
| Chancroide (chancro blando) | Azitromicina 500 mg, 2 comprimidos, VO, dosis única | Ceftriaxona 250mg, IM, dosis única o ciprofloxacinob 500 mg, 1 comprimido, VO, 2x/día, por 3 días | El tratamiento sistémico debe ser acompañado de medidas locales de higiene. |
| Linfogranuloma venéreo | Doxiciclinaa 100 mg, VO, 1 comprimido, 2x/día, por 21 días | Azitromicina 500 mg, 2 comprimidos, VO, 1x/semana, por 21 días (preferencial en gestantes) | Prolongar la terapia puede ser necesario hasta la resolución de la sintomatología. |
| La antibioticoterapia no tiene efecto expresivo en la duración de la linfadenopatía inguinal, pero los síntomas agudos son frecuentemente erradicados de modo rápido. | |||
| Los antibióticos no revierten secuelas como estenosis rectal o elefantíasis genital. | |||
| Donovanosis | Azitromicina 500 mg, 2 comprimidos, VO, 1x/semana, por al menos tres semanas, o hasta la cicatrización de las lesiones | Doxiciclinaa 100 mg, 1 comprimido, VO, 2x/día, por al menos 21 días, o hasta el desaparecimiento completo de las lesiones o ciprofloxacinob 500 mg, 1 e 1/2 comprimido, VO, 2x/día, por al menos 21 días, o hasta la cicatrización de las lesiones (dosis total: 750 mg) o Sulfametoxazol trimetoprima (400/80 mg), 2 comprimidos, VO, 2x/día, por, mínimo, 3 semanas, o hasta la cicatrización de las lesiones | De no haber respuestas en la apariencia de la lesión en los primeros días de tratamiento con Ciprofloxacino, se recomienda agregar un aminoglucósido, como la gentamicina, 1mg/kg/día, endovenosa, 3x/día, por al menos tres semanas, o hasta la cicatrización de las lesiones. |
| En personas viviendo con VIH, se sugieren los mismos esquemas terapéuticos; el uso de terapia parenteral con gentamicina debe ser considerado en los casos más graves. | |||
| Las secuelas de la destrucción tisular u obstrucción linfática pueden exigir corrección quirúrgica. |
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: infecciones entéricas de transmisión sexual”, doi: 10.1590/S1679-4974202100012.esp1, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-11, en la página 1:
Donde se leía:
thereza.mareco@aids.gov.br
Léase:
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: infección por VIH en adolescentes y adultos”, doi: 10.1590/S1679-4974202100013.esp1, publicado en el periódico Epidemiología y Servicios de Salud, 30(Esp.1):1-13, en las páginas 4, 5 y 6:
Donde se leía:
Figura 2 - Manifestações clínicas de imunodeficiência avançada
Léase:
Figura 2 - Manifestaciones clínicas de la inmunodeficiencia avanzada
Figura 3 - Pruebas diagnósticas para detección de la infección por el VIH
Donde se leía:
| Primera prueba | Segunda prueba | Diagnóstico |
|---|---|---|
| ELISAa cuarta generación (+) | Carga viral VIH (PCRb) (+) | Infección por el VIH |
| ELISA tercera generación (+) | Carga viral VIH (PCR) (+) | Infección por el VIH |
| ELISA tercera generación (+) | WesternBlot VIH (+) | Infección por el VIH |
| TRc 1(+) + TRc 2 (+) | Carga viral (PCR) (+) | Infección por el VIH |
Léase:
| Primera prueba | Segunda prueba | Diagnóstico |
|---|---|---|
| ELISAa cuarta generación (+) | Carga viral VIH (PCRb) (+) | Infección por el VIH |
| ELISAa tercera generación (+) | Carga viral VIH (PCRb) (+) | Infección por el VIH |
| ELISAa tercera generación (+) | WesternBlot VIH (+) | Infección por el VIH |
| TRc 1(+) + TRc 2 (+) | Carga viral (PCRb) (+) | Infección por el VIH |
Donde se leía:
Figura 4 - Exámenes complementarios iniciales y de seguimiento clínico de personas con VIH
Léase:
Figura 4 - Pruebas complementarias iniciales y seguimiento clínico de personas con VIH
Donde se leía:
| Examen | Pré-TARVa | Seguimiento | Observación |
|---|---|---|---|
| Hemograma completo | Sí | 6-12 meses | Repetir en 2-8 semanas si inicio o cambio de TAR con AZTb. |
| Creatinina sérica y TFGec | Sí | Anual | Intervalo de 3-6 meses si uso de TDFd u otras drogas nefrotóxicas, TFGe<60ml/min o riesgo aumentado para enfermedad renal (ej.: diabetes, hipertensión). |
| Examen básico de orina | Sí | Anual | Intervalo de 3-6 meses si uso de TDF u otras drogas nefrotóxicas, TFGe<60ml/min, proteinuria o riesgo aumentado para enfermedad renal (ej.: diabetes, hipertensión). |
| ASTe, ALTf, FAg, BTh y fracciones | Sí | Anual | Intervalos más frecuentes en caso de uso de drogas hepatotóxicas, enfermedad hepática o coinfecciones con HCVi o HBVj. |
| CTk, LDLl, HDLm y TGLn | Sí | Anual | Intervalo de 6 meses si alterado en el último análisis. |
| Glicemia en ayuno | Sí | Anual | Considerar prueba de tolerancia a la glucosa caso el resultado de la glucemia en ayuno esté entre 100 y 125mg/dL. |
| PT/PPDo | Sí | Anual si LTp-CD4+ ≥350 céls/mm3 | Si LT-CD4+<350 céls/mm3 y excluida tuberculosis (TB) activa, iniciar trata-miento para infección latente (ILTB) sin necesidad de realizar PPD. |
| Si tratamiento previo para TB o ILTB, no se indica repetición - RX de tórax recomendado en la consulta pre-TAR. | |||
| Prueba inmunológica para sífilis | Sí | Semestral/conforme indicación | Considerar mayor frecuencia de cribado si riesgo o exposición. |
| Anti-HCV | Sí | Anual/conforme indicación | Considerar mayor frecuencia de criba-do si riesgo o exposición. Solicitar carga viral de HCV si anti-HCV positivo o sospecha de infección aguda. |
| Cribado HBV (HBsAgq, antiHBsr, anti-HBc totals) | Sí | Anual/conforme indicación | Considerar mayor frecuencia de cribado si riesgo o exposición. |
| Vacunar personas no inmunizadas. | |||
| Personas inmunizadas (anti-HBS positivo) no necesitan nuevo cribado para HBV. | |||
| IgG para toxoplas-mosis, serología para HTLV1t y Chagas | Sí | - | Recomendado IgG toxoplasmosis en todos. Serología para HTLV-1 y Chagas en áreas endémicas. |
| Rastreo de las alteraciones óseas | No | 2-3 años | >40 años o factores de riesgo. Evaluar por la “Herramienta de evaluación de riesgo de fractura” - FRAX Brasil.u |
| Evaluación cardio-vascular (escala de riesgo de Framingham) | Sí | Anual | Frecuencias mayores según riesgo inicial y TAR en uso. |
| Rastreo de neoplasias | - | - | Abordar en el diagnóstico y según indicación específica. |
| Inmunizaciones | - | - | Abordar en el diagnóstico y según indicación específica. |
| Conteo LT-CD4/CD8 | Sí | 6/6 meses | Con CV-HIV indetectable en 2 exámenes y LT-CD4 ≥350, no es necesario monitoreo. |
| Carga viral VIH | Sí | 4-8 semanas luego inicio o cambio y 6/6 meses | Repetir si falla virológica. |
| Genotipado VIH | - | - | Indicado para gestantes, niños y adolescentes, casos de HIV-TB, personas infectadas por parejas en uso de TAR y falla virológica confirmada. |
Léase:
| Prueba | Pre-TARVa | Seguimiento | Observación |
|---|---|---|---|
| Hemograma completo | Sí | 6-12 meses | Repetir en 2-8 semanas si inicio o cambio de TARV con AZTb. |
| Creatinina sérica y TFGec | Sí | Anual | Intervalo de 3-6 meses si uso de TDFd u otras drogas nefrotóxicas, TFGec<60ml/min o riesgo aumentado para enfermedad renal (ej.: diabetes, hipertensión). |
| Examen básico de orina | Sí | Anual | Intervalo de 3-6 meses si uso de TDFd u otras drogas nefrotóxicas, TFGec<60ml/min, proteinuria o riesgo aumentado para enfermedad renal (ej.: diabetes, hipertensión). |
| ASTe, ALTf, FAg, BTh y fracciones | Sí | Anual | Intervalos más frecuentes en caso de uso de drogas hepatotóxicas, enfermedad hepática o coinfecciones con VHCi o VHBj. |
| CTk, LDLl, HDLm y TGLn | Sí | Anual | Intervalo de 6 meses si alterado en el último análisis. |
| Glicemia en ayuno | Sí | Anual | Considerar prueba de tolerancia a la glucosa caso el resultado de la glucemia en ayuno esté entre 100 y 125mg/dL. |
| PT/PPDo | Sí | Anual si LTp-CD4+ ≥350 céls/mm3 | Si LTp-CD4+ ≥350 céls/mm3 y excluida tuberculosis (TB) activa, iniciar tratamiento para infección latente (ILTB) sin necesidad de realizar PT/PPDo. |
| Si hubiera tratamiento previo para TB o ILTB, no hay indicación de repetición; raios-X de tórax recomendado en la consulta pre-TARVa. | |||
| Prueba inmunológica para sífilis | Sí | Semestral/conforme indicación | Considerar mayor frecuencia de cribado si riesgo o exposición. |
| Anti-VHCi | Sí | Anual/conforme indicación | Considerar mayor frecuencia de cribado si riesgo o exposición. Solicitar carga viral de VHCi si anti-VHCi positivo o sospecha de infección aguda. |
| Cribado HBVj (HBsAgq, anti-HBsr, anti-HBc totals) | Sí | Anual/conforme indicación | Considerar mayor frecuencia de cribado si riesgo o exposición. |
| Vacunar personas no inmunizadas. | |||
| Personas inmunizadas (anti-HBSr positivo) no necesitan nuevo cribado para VHBj. | |||
| IgG para toxoplasmosis, serología para HTLV1t y Chagas | Sí | - | Recomendado IgG toxoplasmosis en todos. Serología para HTLV-1t y Chagas en áreas endémicas. |
| Rastreo de las alteraciones óseas | No | 2-3 años | >40 años o factores de riesgo. Evaluar por la ‘Herramienta de evaluación de riesgo de fractura’ - FRAX Brasilu. |
| Evaluación cardiovascular (escala de riesgo de Framingham) | Sí | Anual | Frecuencias mayores según riesgo inicial y TARVa en uso. |
| Rastreo de neoplasias | - | - | Abordar en el diagnóstico y según indicación específica. |
| Inmunizaciones | - | - | Abordar en el diagnóstico y según indicación específica. |
| Conteo LTp-CD4+/CD8+ | Sí | 6/6 meses | Con carga viral en VIH (CV- VIH) indetectable en 2 pruebas y LTp-CD4+ ≥350, no es necesario monitoreo. |
| Carga viral en VIH | Sí | 4-8 semanas luego al inicio o cambio y 6/6 meses | Repetir si falla virológica. |
| Genotipado del VIH | - | - | Indicado para gestantes, niños y adolescentes, casos de VIH-tuberculosis (VIH -TB), personas infectadas por parejas en uso de TARVa y falla virológica confirmada. |
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: infección por papilomavirus humano (PVH)”, doi: 10.1590/S1679-4974202100014.esp1, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-9, en las páginas 2, 3 y 5:
Donde se leía:
HPV
Léase:
PVH
Donde se leía:
El documento fue aprobado por la Comisión Nacional de Incorporación de Tecnologías en el Sistema Único de Salud (Conitec),1 siendo actualizado por el grupo de especialistas en ITS en 2020.
Léase:
El documento fue aprobado por la Comisión Nacional de Incorporación de Tecnologías en el SUS (Conitec) y actualizado por el grupo de especialistas del PCDT-ITS en 2020.1
Donde se leía:
Sin embargo, resta la incerteza cuanto a la frecuencia da resolución espontánea de las lesiones, con relatos de proporciones de depuración sin tratamiento en hasta 50% de las personas afectadas.
Léase:
Sin embargo, hay incerteza con relación a la frecuencia de la resolución espontánea de las lesiones, con relatos de proporciones de depuración sin tratamiento variando entre 0% y 50% de las personas afectadas.
Donde se leía:
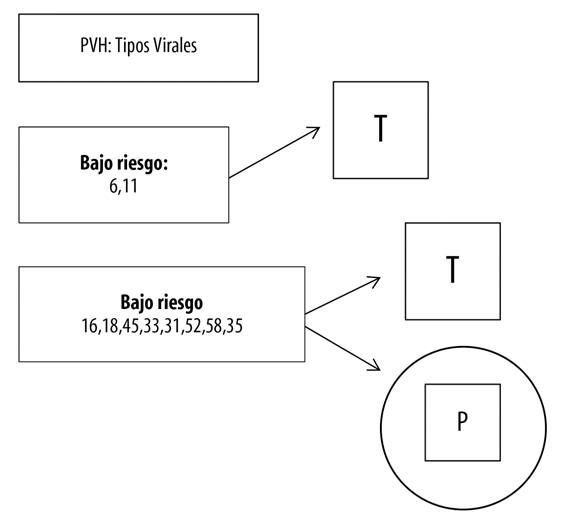
Figura 1 Prevalencia de los grupos virales del papilomavirus humano de bajo y alto riesgo oncogénico y capacidad de persistencia en el organismo humano
Léase:
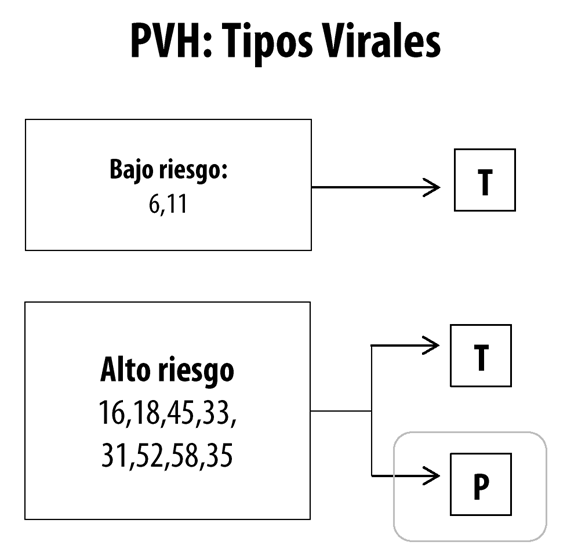
Figura 1 Prevalencia de los grupos virales del papilomavirus humano de bajo y alto riesgo oncogénico y capacidad de persistencia en el organismo humano (T: Transitorios; P: Persistentes)
En el artículo “Protocolo Brasileño para Infecciones de Transmisión Sexual 2020: violencia sexual”, doi: 10.1590/S1679-4974202100018.esp1, Figura 1 - Esquema profiláctico para infecciones de transmisión sexual no virales en situación de violencia sexual, publicado en el periódico Epidemiología y Servicios de Salud, v. 30(Esp.1):1-11, en la página 4:
Donde se leía:
| Infección de transmisión sexual | Medicamento | Posología | |
|---|---|---|---|
| Adultos y adolescentes con más de 45kg, incluso gestantes | Niños y adolescentes con menos de 45kg | ||
| Sífilis | Bencilpenicilina benzatina | 2.4 millones unidades internacionales (UI), intramuscular (IM) en dosis única (dividida en dos inyecciones) | 50.000 UI/kg, IM, dosis única (dosis máxima total: 2.4 millones UI) |
| Gonorrea | Ceftriaxona + azitromicina | Ceftriaxona 500 mg, 1 ampolla, IM, dosis única más azitromicina 500 mg, 2 comprimidos, vía oral (VO), dosis única (dosis total: 1g) | 125 mg, IM, dosis única |
| Infección por clamidia | Azitromicina | 500 mg, 2 comprimidos, VO, dosis única (dosis total: 1g) | 20 mg/kg de peso, VO, dosis única (dosis máxima total: 1g) |
| Tricomoniasis | Metronidazola,b | 500 mg, 4 comprimidos VO, dosis única (dosis total: 2g) | 15 mg/kg/día, divididos en 3 dosis/día, por 7 días (dosis diaria máxima: 2g) |
Léase:
| Infección de transmisión sexual | Medicamento | Posología | |
|---|---|---|---|
| Adultos y adolescentes con más de 45kg, incluso gestantes | Niños y adolescentes con menos de 45kg | ||
| Sífilis | Bencilpenicilina benzatina | 2.4 millones unidades internacionales (UI), intramuscular (IM) en dosis única (dividida en dos inyecciones) | 50.000 UI/kg, IM, dosis única (dosis máxima total: 2.4 millones UI) |
| Gonorrea | Ceftriaxona + azitromicina | Ceftriaxona 500 mg, 1 ampolla, IM, dosis única más azitromicina 500 mg, 2 comprimidos, vía oral (VO), dosis única (dosis total: 1g) | Ceftriaxona 125 mg, IM, dosis única más azitromicina 20 mg/kg de peso, VO, dosis única (dosis máxima total: 1g) |
| Infección por clamidia | Azitromicina | 500 mg, 2 comprimidos, VO, dosis única (dosis total: 1g) | 20 mg/kg de peso, VO, dosis única (dosis máxima total: 1g) |
| Tricomoniasis | Metronidazola,b | 500 mg, 4 comprimidos VO, dosis única (dosis total: 2g) | 15 mg/kg/día, divididos en 3 dosis/día, por 7 días (dosis diaria máxima: 2g) |










 text in
text in