Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Epidemiologia e Serviços de Saúde
versión impresa ISSN 1679-4974versión On-line ISSN 2237-9622
Epidemiol. Serv. Saúde vol.33 Brasília 2024 Epub 13-Feb-2024
http://dx.doi.org/10.1590/s2237-96222024v33e2023915.en
ARTIGO ORIGINAL
Multimorbidade e uso de serviços de saúde em população diagnosticada com covid-19 em município da região Sul do Brasil, 2020-2021: estudo transversal
1Universidade Federal de Pelotas, Programa de Pós-Graduação em Enfermagem, Pelotas, RS, Brasil
2Universidade Federal do Rio Grande, Programa de Pós-Graduação em Ciências da Saúde, Rio Grande, RS, Brasil
Objetivo:
Analisar a associação entre multimorbidade e uso de serviços de saúde em uma população diagnosticada com covid-19, no Sul do Brasil.
Métodos:
Estudo transversal, utilizando-se dados de um estudo longitudinal realizado na cidade de Rio Grande, estado do Rio Grande do Sul, Brasil, em 2021, com todos os indivíduos adultos diagnosticados com covid-19; análises descritivas foram realizadas e apresentadas como proporções com intervalos de confiança de 95% (IC95%); a regressão de Poisson foi realizada e relatada como razão de prevalências (RP), para avaliar a associação entre multimorbidade e utilização de serviços de saúde.
Resultados:
Dos 2.919 participantes, 40,4% apresentavam multimorbidade (≥ 2 doenças); os resultados ajustados mostraram que indivíduos com multimorbidade (3 ou mais doenças) apresentaram maior probabilidade de utilização da maioria dos serviços avaliados (RP = 3,21; IC95% 1,40;7,37) em unidades de pronto-socorro.
Palavras-chave: Serviços de Saúde; Covid-19; Estudos Transversais; Multimorbidade
Principais resultados
Casos de multimorbidade utilizaram mais os serviços; aqueles com hipertensão, diabetes e problemas cardiovasculares associaram- -se a mais consultas ao cardiologista; com dor, ao fisioterapeuta; e com doenças psicológicas, aos serviços de saúde mental.
Implicações para os serviços
Os resultados podem auxiliar os gestores de saúde no manejo e otimização de recursos, alocando indivíduos com padrões específicos de doenças nos serviços de saúde especializados, o que ajudará a reduzir filas e diminuir desigualdades.
Perspectivas
A implementação de políticas públicas voltadas ao manejo e prevenção da multimorbidade poderá resultar na redução da utilização de serviços de saúde - e na redução de custos -, além da melhora na qualidade de vida do indivíduo.
Palavras-chave: Serviços de Saúde; Covid-19; Estudos Transversais; Multimorbidade
INTRODUÇÃO
O manejo de múltiplas doenças crônicas, em uma perspectiva de longo prazo, representa uma dificuldade para a organização dos serviços de saúde, em razão de sua complexidade.1 A utilização dos serviços de saúde por indivíduos com múltiplas doenças crônicas deve-se à necessidade de controle/tratamento, monitoramento e, principalmente, prevenção de desfechos adversos relacionados ao quadro clínico da multimorbidade.2
A multimorbidade é descrita como a presença de múltiplas condições crônicas, envolvendo duas ou mais doenças simultaneamente, no mesmo indivíduo.1 Ela está positivamente associada à idade, diminuição da capacidade funcional, redução do bem-estar e da qualidade de vida, e aumento da mortalidade.3 Estudo realizado na cidade do Rio de Janeiro identificou que as atividades associadas à multimorbidade foram as internações e visitas realizadas no âmbito da atenção primária à saúde (APS) oferecida pelo Sistema Único de Saúde (SUS).4
Durante a pandemia de covid-19, os indivíduos infectados pelo SARS-CoV-2 e portadores de multimorbidade tinham maior risco de desenvolver formas grave da doença.5 No Brasil, adultos e idosos mostraram alta prevalência de multimorbidade, variando de 18,3 a 67,8%;6)-(9 especialmente durante a pandemia, a incidência de multimorbidade foi de 27% (IC95% 23,5;31,1).10 Cerca de 72% dos indivíduos das unidades de terapia intensiva (UTIs) apresentavam multimorbidade,11 e a prevalência de internações e óbitos em UTIs crescia à medida que aumentava o número de morbidades.12 A multimorbidade, portanto, afeta os indicadores de utilização dos serviços de saúde, como internações e uso simultâneo de vários serviços nos diferentes níveis da atenção.13
A literatura mais atual mostra que indivíduos com multimorbidade utilizam mais os serviços de saúde,13),(14 embora dados sobre essa demanda sejam escassos entre publicações, principalmente no que toca aos serviços de APS e da atenção secundária à saúde. No contexto da pandemia de covid-19, observa-se uma lacuna no conhecimento da magnitude da relação entre o uso de serviços de saúde e a multimorbidade em indivíduos infectados. Portanto, estudos que investiguem a relação entre multimorbidade e utilização de serviços de saúde pós-infecção pelo vírus SARS-CoV-2, o coronavírus, podem ser relevantes no cenário atual. Outrossim, a frequência e a possibilidade dessa reinfecção, além do surgimento da chamada covid longa, impõem compreender como as condições de saúde preexistentes entre os infectados impactam a demanda por serviços médicos, fato crucial para o direcionamento de estratégias de prevenção, gestão e alocação de recursos de forma mais eficaz e abrangente.
O presente estudo teve como objetivo analisar a associação entre multimorbidade e uso de serviços de saúde por pessoas diagnosticadas com covid-19 em uma cidade do Sul do Brasil.
MÉTODOS
Desenho do estudo
Trata-se de um estudo transversal, com indivíduos diagnosticados com covid-19 no período entre dezembro de 2020 e março de 2021.
Contexto
Foram utilizados os dados do estudo SulCovid, realizado na cidade de Rio Grande, extremo sul do estado do Rio Grande do Sul. Rio Grande é uma cidade portuária, estende-se sobre uma área de 2.817 km² e conta com uma população de 212.881 habitantes, de acordo com dados do Instituto Brasileiro de Geografia e Estatística (IBGE) para o ano de 2021.
Participantes
Para serem incluídos no estudo, os participantes deveriam contar com 18 anos de idade ou mais, terem sido diagnosticados com covid-19 entre dezembro de 2020 e março de 2021, mediante o teste de biologia molecular, apresentar sintomas de covid-19 durante a doença e receber atendimento médico no município de Rio Grande.
Foram excluídos os casos que receberam tratamento no município mas residiam em outras cidades, como também aqueles com limitações funcionais e/ou doenças neurológicas avançadas que lhes impossibilitavam responder ao questionário ou, ainda, os que se encontravam em privação de liberdade. Após cinco tentativas de contato via ligação telefônica e mais uma pelo aplicativo WhatsApp, seguidas de três tentativas de visitas domiciliares, foram consideradas perdas os indivíduos não localizados.
A Vigilância Sanitária do Rio Grande forneceu uma lista de indivíduos com testes de biologia molecular cujo resultado foi positivo para covid-19, incluindo testes realizados em diversos locais, como farmácias, laboratórios e serviços de saúde. A coleta de dados aconteceu no período de julho a outubro de 2021, em média 6,5 meses após a infecção.
Fontes de dados e mensuração
Foram utilizados os dados do estudo “Pesquisa de monitoramento da saúde de adultos e idosos após infecção pela covid-19 em Rio Grande - SulCovid-19”.
A coleta de dados foi prevista em duas etapas: coleta telefônica e coleta domiciliar. Para a coleta telefônica, foram realizados até cinco contatos, em dias e horários alternados. Os indivíduos que não atenderam a nenhuma chamada por telefone, tampouco à chamada pelo WhatsApp, foram selecionados para a etapa de visita ao domicílio. Houve três tentativas de visita e entrevista daqueles não abordados na etapa anterior.
Os questionários foram aplicados por entrevistadores previamente treinados. Para a coleta dos dados, foram utilizados dispositivos eletrônicos (tablets) com plataforma REDcap instalada. Cada entrevista durou aproximadamente 15-20 minutos,15),(16 tendo o participante a opção de responder ao entrevistador face a face.
O questionário, desenvolvido para aplicação na chamada telefônica e na visita domiciliar, contemplou questões semiestruturadas sobre (i) as variáveis socioeconômicas, (ii) a sintomatologia durante e após a infecção pela covid-19, (iii) o diagnóstico médico de morbidades, (iv) as características comportamentais e (v) o uso de serviços de saúde.
Variáveis
O desfecho “uso de serviços de saúde” foi investigado com a proposição da questão “Após sua infecção por covid-19, quantas vezes você precisou ser atendido em (serviço de saúde)?”, com opção de resposta contínua (número de vezes em que o serviço foi utilizado), dicotomizada em “não” (zero atendimento) e “sim” (um ou mais atendimentos).
Os serviços de saúde (unidade básica de saúde, consultório médico particular, unidade de pronto atendimento, pronto-socorro particular, pronto-socorro, serviços de emergência, médicos especialistas, serviços especializados, pneumologista, neurologista, cardiologista, psiquiatra, fisioterapeuta e psicólogo) foram investigados mediante a pergunta “Após sua infecção por covid-19, você precisou buscar atendimento especializado (você pode marcar quantas opções quiser)”, cuja opção de resposta era dicotômica: não; sim.
Os desfechos foram construídos a partir da combinação das variáveis “serviços de emergência” (unidade de pronto atendimento, pronto-socorro particular, pronto-socorro), “médicos especialistas” (pneumologista, neurologista, cardiologista e psiquiatra) e “serviços especializados” (fisioterapeuta e psicólogo). Todas as variáveis foram igualmente dicotomizados (não; sim), considerando-se como “sim” a utilização de pelo menos um dos serviços investigados.
A variável independente foi a multimorbidade, medida pela contagem de morbidades autorrelatadas em resposta à pergunta “Algum médico lhe disse que você tem...?”, com base em uma lista de 12 doenças selecionadas: (i) a hipertensão arterial sistêmica; (ii) os problemas oculares (catarata, glaucoma, retinopatia diabética e degeneração macular); (iii) a artrite ou reumatismo; (iv) a depressão; (v) a ansiedade; (vi) o diabetes mellitus; (vii) a osteoporose; (viii) os problemas cardíacos; (ix) os problemas respiratórios (enfisema, bronquite crônica ou doença pulmonar obstrutiva crônica, asma); (x) o câncer; (xi) a incontinência urinária; e (xii) outra doença crônica. Perguntas sobre depressão e ansiedade incluíram as especialidades da psiquiatria e da psicologia.
A multimorbidade foi operacionalizada como variável ordinal, classificada em três categorias: zero a uma morbidade; duas morbidades; três ou mais morbidades.17),(18
As seguintes variáveis foram utilizadas como covariáveis independentes:
a) sexo (masculino; feminino);
b) idade (em anos: 18 a 59; 60 ou mais);
c) situação conjugal (casado/vive com companheiro; solteiro/separado/viúvo);
d) renda (em reais: 0 a R$ 1.000; R$ 1.001 a R$ 2.000; R$ 2.001 a R$ 4.000; R$ 4.001 ou mais);
e) hospitalização (não; sim);
f) índice de massa corporal (IMC: baixo peso/eutrófico; sobrepeso; obeso); e
g) tabagismo (nunca fumou; tabagista/ex-fumante).
Análises estatísticas
Os dados descritivos foram apresentados como proporções e intervalos de confiança de 95% (IC95%). Para identificar os padrões de multimorbidade, realizou-se a análise de componentes principais (PCA), o que permite combinar grupos de doenças com base em seu grau de correlação.19 Primeiramente, foi realizada uma análise sem restrição quanto ao número de fatores a serem retidos e, logo a rotação ortogonal varimax para se obterem padrões não correlacionados entre si e melhorar a interpretação dos dados. O número de padrões a serem extraídos foi definido com base no critério de autovalores maiores com a unidade T e no gráfico screeplot, em que os pontos com maior inclinação indicam o número de fatores a serem considerados na análise. Após essas análises, o modelo foi construído fixando-se o número de padrões de multimorbidade a serem retidos. Para verificar a adequação da análise, realizou-se o teste de Bartlett, visando identificar se havia correlação entre as variáveis. Os grupos que contribuíram para a caracterização de cada padrão foram aqueles com cargas fatoriais ≥ 0,3 ou ≤ -0,3. Os padrões foram nomeados com base nas características dos itens retidos: (i) o padrão cardiovascular - hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares; (ii) o padrão musculoesquelético - osteoporose e reumática; e (iii) o padrão de doenças mentais - depressão e ansiedade. O teste de Bartlett teve um p-valor 0,000 - indicativo de que as variáveis têm correlação significativa, possibilitando a criação dos agrupamentos das doenças.
As variáveis independentes foram submetidas ao teste de colinearidade, utilizando-se o coeficiente de correlação de Pearson: aquelas que apresentaram alta colinearidade entre si foram descartadas do modelo.
Para testar o comportamento das variáveis no ajuste dos modelos de regressão, foram realizadas análises subsequentes com modelo hierárquico da seguinte ordem: 1o sexo, idade (em anos), situação conjugal e renda; 2o tabagismo; 3o IMC; e 4o internação/hospitalização.
Análises brutas e ajustadas entre resultados e exposições foram realizadas utilizando-se a regressão de Poisson com ajuste robusto de variância, relatado como razão de prevalências (RP). Também foram realizadas análises entre os padrões identificados, por meio da PCA, e os desfechos avaliados. Todas as associações com IC95% sem sobreposição entre categorias foram consideradas estatisticamente significativas. Os dados foram analisados utilizando-se o software estatístico Stata 15.0.
O protocolo de estudo foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Federal do Rio Grande (CEP/UFRG): Parecer no 4.375.6, de 3 de novembro de 2020; Certificado de Apresentação para Apreciação Ética (CAAE) no 39081120.0.0000.5324.
RESULTADOS
De 4.014 indivíduos com resultado positivo para o teste da covid-19 (Figura 1), 3.822 eram elegíveis para participar do estudo. Inicialmente, 192 casos foram excluídos por referirem dados incompletos, residirem na zona rural e/ou sem contato telefônico e endereço disponível na Vigilância Sanitária do município, apresentarem limitações funcionais e/ou doenças neurológicas avançadas que lhes impossibilitassem responder ao questionário ou por se encontrarem em privação de liberdade. Após perdas e recusas (631 e 272, respectivamente), foram entrevistados 2.919 indivíduos, dos quais 59,6% (IC95% 57,8;61,4) não apresentavam multimorbidade, 17,8% duas doenças (IC95% 16,5;19,3) e 22,6% três ou mais doenças crônicas (IC95% 21,1;24,2).
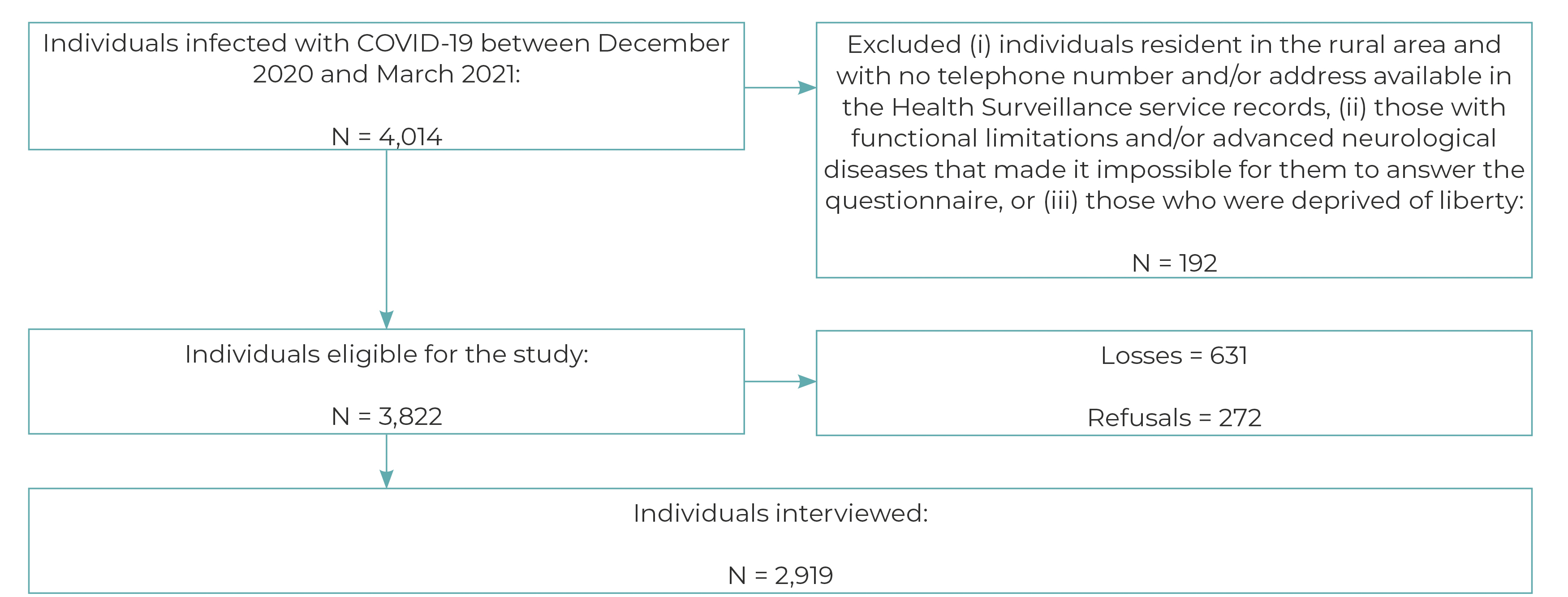
Figura 1 Processo de recrutamento dos participantes do estudo SulCovid, Rio Grande, Rio Grande do Sul, Brasil, 2021
Da amostra definitiva de 2.919 participantes, 59,6% eram do sexo feminino e 83,3% tinham entre 18 e 59 anos de idade (Tabela 1). A maioria era de raça/cor da pele branca/amarela (77,9%) e referiu 2º grau de escolaridade (44,2%), 60,6% eram casados ou viviam com companheiro. O estudo também revelou que 24,4% dos participantes eram fumantes ou ex-fumantes, e que 73,3% apresentavam sobrepeso ou obesidade. Quanto à autoavaliação da saúde, 58% dos entrevistados consideraram seu estado de saúde bom.
Tabela 1 Características sociodemográficas e comportamentais de indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Características | Total n (%) | Multimorbidade n (%) |
|---|---|---|
| Sexo | ||
| Masculino | 1.208 (41,4) | 271 (26,1) |
| Feminino | 1.711 (59,6) | 768 (73,9) |
| Idade (em anos) | ||
| 18-59 | 2.420 (83,3) | 726 (70,2) |
| ≥ 60 | 482 (16,7) | 308 (29,8) |
| Escolaridade | ||
| Sem estudo | 15 (0,5) | 353 (35,0) |
| Primeiro grau | 713 (24,9 | 376 (37,3) |
| Segundo grau | 1.264 (44,2) | 279 (27,7) |
| Terceiro grau | 871 (30,4) | |
| Situação conjugal | ||
| Casado/vivendo com um companheiro | 1.757 (60,6) | 613 (59,5) |
| Solteiro/separado/divorciado | 1.144 (39,4) | 418 (40,5) |
| Renda per capita (em R$) | ||
| 0 - 1.000 | 668 (26,1) | 283 (30,3) |
| 1.001 - 2.000 | 995 (38,9) | 374 (40,0) |
| 2.001 - 4.000 | 604 (23,6) | 190 (20,3) |
| 4.001 ou mais | 288 (11,4) | 88 (9,4) |
| Tabagismo | ||
| Nunca fumou | 2.197 (75,6) | 723 (69,6) |
| Tabagista/ex-fumante | 708 (24,4) | 316 (30,4) |
| Índice de massa corporal (IMC) | ||
| Baixo peso/eutrófico | 757 (26,7) | 223 (22,2) |
| Sobrepeso/obeso | 2.076 (73,3) | 781 (77,8) |
| Hospitalização | ||
| Não | 2.307 (96,3) | 722 (92,9) |
| Sim | 88 (3,7) | 55 (7,1) |
Comparados aos indivíduos sem multimorbidade, aqueles com duas doenças apresentaram maior utilização dos seguintes serviços de saúde: consultório particular (RP = 1,41; IC95% 1,15;1,73); unidade de pronto atendimento (RP = 1,57; IC95% 1,10;2,25); pronto-socorro (RP = 3,24; IC95% 1,45;7,22); serviços de emergência (RP = 1,62; IC95% 1,21;2,18); médicos especialistas (RP = 2,34; IC95% 2,04;4,13); serviços especializados (RP = 2,91; IC95% 1,88;2,95); neurologista (RP = 2,51; IC95% 1,08;5,83); cardiologista (RP = 2,04; IC95% 1,41;2,95); psiquiatra (RP = 5,02; IC95% 2,74;9,20); fisioterapeuta (RP = 2,26; IC95% 1,08;4,71); e psicólogo (RP = 3,30; IC95% 2,08;5,23) (Tabela 2). Para multimorbidade com três ou mais doenças, o risco de utilização de todos os serviços de saúde foi ainda maior. Serviços que não estavam associados à presença de duas doenças passaram a ser associados quando havia a presença de três ou mais doenças, a exemplo de unidades básicas de saúde (RP = 1,47; IC95% 1,23;1,77), prontos-socorros particulares (RP = 3,09; IC95% 1,78;5,36) e consultas com pneumologista (RP = 1,81; IC95% 1,12;2,91).
Tabela 2 Análise ajustada da associação entre multimorbidade e uso de serviços de saúde em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | RPa bruta (IC95% b) | RPa bruta (IC95% b) | p-valor | RPa ajustada (IC95% b) | RPa ajustada (IC95% b) | p-valor |
|---|---|---|---|---|---|---|
| 2 doenças | ≥ 3 doenças | 2 doenças | ≥ 3 doenças | |||
| Unidade básica de saúde | 1,25 (1,06;1,47) | 1,66 (1,45;1,90) | < 0,001 | 1,15 (0,93;1,42) | 1,47 (1,23;1,77) | < 0,001 |
| Consultório médico particular | 1,45 (1,24;1,70) | 1,52 (1,32;1,76) | < 0,001 | 1,41 (1,15;1,73) | 1,69 (1,40;2,04) | < 0,001 |
| Unidade de pronto atendimento | 1,37 (1,02;1,85) | 1,82 (1,40;3,36) | < 0,001 | 1,57 (1,10;2,25) | 1,51 (1,05;2,17) | < 0,001 |
| Pronto-socorro particular | 1,55 (0,94;2,55) | 2,18 (1,42;3,35) | < 0,001 | 1,49 (0,76;2,93) | 3,09 (1,78;5,36) | < 0,001 |
| Pronto-socorro | 2,27 (1,25;4,13) | 3,60 (2,16;6,00) | < 0,001 | 3,24 (1,45;7,22) | 3,21 (1,40;7,37) | < 0,001 |
| Serviços de emergênciac | 1,50 (1,18;1,90) | 2,09 (1,70;2,56) | < 0,001 | 1,62 (1,21;2,18) | 1,82 (1,36;2,42) | < 0,001 |
| Médicos especialistasd | 2,41 (1,99;2,92) | 3,37 (2,85;3,98) | < 0,001 | 2,34 (2,04;4,13) | 2,14 (1,44;3,20) | < 0,001 |
| Serviços especializadose | 3,22 (2,45;4,24) | 2,60 (1,95;3,46) | < 0,001 | 2,91 (1,88;2,95) | 3,04 (2,47;3,76) | < 0,001 |
| Pneumologista | 2,05 (1,47;2,87) | 2,41 (1,77;3,28) | < 0,001 | 1,67 (0,99;2,81) | 1,81 (1,12;2,91) | < 0,001 |
| Neurologista | 2,14 (1,22;3,74) | 3,74 (2,35;5,93) | < 0,001 | 2,51 (1,08;5,83) | 2,97 (1,35;6,51) | < 0,001 |
| Cardiologista | 2,25 (1,73;2,92) | 4,15 (3,36;5,12) | < 0,001 | 2,04 (1,41;2,95) | 3,82 (2,78;5,24) | < 0,001 |
| Psiquiatra | 5,20 (3,22;8,41) | 4,92 (3,05;7,92) | < 0,001 | 5,02 (2,74;9,20) | 6,09 (3,21;11,5) | < 0,001 |
| Fisioterapeuta | 1,93 (1,16;3,21) | 2,29 (1,43;3,65) | < 0,001 | 2,26 (1,08;4,71) | 2,40 (1,20;4,84) | < 0,001 |
| Psicólogo | 4,34 (3,07;6,14) | 3,42 (2,39;4,91) | < 0,001 | 3,30 (2,08;5,23) | 3,89 (2,45;6,17) | < 0,001 |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; d) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; e) Serviços especializados: fisioterapeuta e psicólogo.
Nota: Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, IMC e tabagismo.
A análise de componentes principais resultou na definição de três padrões de doenças:
a) padrão 1 [31,1% (IC95% 29,7;33,1)], composto por hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares;
b) padrão 2 [13,3% (IC95% 12,1;14,6)], composto por osteoporose e reumatismo;
c) padrão 3 [33,5% (IC95% 31,8;35,2)], composto por depressão e ansiedade.
Embora a maioria dos serviços de saúde estivesse associada aos três padrões de doença (Tabela 3), foi possível observar que o padrão 1 (hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares) apresentou maior associação com consultas ao cardiologista (RP = 5,02; IC95% 3,75;6,70), comparado aos padrões 2 e 3. O padrão 2 (osteoporose e reumatismo) foi o único a se apresentar associado a consultas com fisioterapeuta (RP = 2,26; IC95% 1,20;4,27), especialidade médica com a qual os padrões 1 e 3 apresentaram associação nula. Ressalta- -se, entretanto, a forte associação do padrão 3 (depressão e ansiedade) com consultas psiquiátricas (RP = 8,80; IC95% 4,86;15,9) e psicológicas (RP = 5,53; IC95% 3,63;8,41).
Tabela 3 Análise ajustada da associação entre padrões de doenças crônicas e uso de serviços de saúde em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | Padrão 1 | Padrão 2 | Padrão 3 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| RP Bruta IC95% | valor p | RP ajustada IC95% | valor p | RP Bruta IC95% | valor p | RP ajustada IC95% | valor p | RP Bruta IC95% | valor p | RP ajustada IC95% | valor p | |
| Unidade Básica de Saúde | 1,43 (1,27; 1,61) | <0,001 | 1,36 (1,18; 1,58) | <0,001 | 1,48 (1,28; 1,71) | <0,001 | 1,44 (1,20; 1,73) | <0,001 | 1,29 (1,15; 1,46) | <0,001 | 1,13 (0,97; 1,32 | 0.140 |
| Consultório médico particular | 1,23 (1,08; 1,40) | <0,001 | 1.29 (1,08; 1,48) | 0,010 | 1,43 (1,23; 1,66) | <0,001 | 1,24 (1,02; 1,53) | 0,070 | 1,37 (1,21; 1,55) | <0,001 | 1,45 (1,24; 1,70) | <0.001 |
| Unidade de pronto atendimento | 1,49 (1,19; 1,87) | <0,001 | 1,17 (0.87; 1.56) | 0,650 | 1,19 (0,88; 1,62) | 0,260 | - | 0,490 | 1,61 (1,29; 2,00) | <0,001 | 1,37 (1,04; 1,81) | 0.030 |
| Pronto Socorro particular | 1,60 (1,10; 2,35) | 0,020 | 2,02 (1,26; 3,23) | <0,001 | 2,27 (1,48; 3,47) | <0,001 | 2,74 (1,63; 4,62) | <0,001 | 1,52 (1,04; 2,21) | 0,030 | 1,82 (1,13; 2,93) | 0.040 |
| Pronto Socorro | 1,55 (0,99; 2,43) | 0,050 | 1,22 (0,64; 2,30) | 0,620 | 1,97 (1,18; 3,31) | 0,010 | 1,30 (0,61; 2,82) | 0,480 | 2,14 (1,38; 3,33) | <0,001 | 1,69 (0,92; 3,13) | 0.070 |
| Serviços de emergênciaa | 1,56 (1,30; 1,87) | <0,001 | 1,37 (1,09; 1,73) | 0,020 | 1,56 (1,25; 1,95) | <0,001 | 1,22 (0,90; 1,64) | 0,280 | 1,64 (1,38; 1,96) | <0,001 | 1,42 (1,14; 1,79) | <0.001 |
| Médicos especialistasb | 2,77 (2,40; 3,20) | <0,001 | 2,76 (2,27; 3,36) | <0,001 | 1,99 (1,69; 2,34) | <0,001 | 1,80 (1,44; 2,24) | <0,001 | 1,81 (1,57; 2,09) | <0,001 | 1,89 (1,55; 2,30) | <0.001 |
| Serviços especializadosc | 1,32 (1,05; 1,67) | 0,020 | 1,08 (0,78; 1,48) | 0,640 | 1,77 (1,34; 2,32) | <0,001 | 1,41 (0,97; 2,05) | 0,090 | 3,20 (2,53; 4,04) | <0,001 | 2,95 (2,18; 4,00) | <0.001 |
| Pneumologista | 1,63 (1,25; 2,12) | <0,001 | 1,09 (0,72; 1,63) | 0,860 | 1,85 (1,36; 2,52) | <0,001 | 1,67 (1,6; 2,62) | 0,150 | 1,16 (0,89; 1,53) | 0,270 | - | - |
| Neurologista | 3,09 (2,06; 4,66) | <0,001 | 1,64 (0,89; 3,05) | 0,250 | 2,65 (1,72; 4,09) | <0,001 | 1,34 (0,68; 2,66) | 0,650 | 2,40 (1,61; 3,58) | <0,001 | 2,25 (1,25; 4,06) | <0.001 |
| Cardiologista | 4,98 (4,07; 6,09) | <0,001 | 5,38 (4,10; 7,05) | <0,001 | 2,40 (1,97; 2,92) | <0,001 | 2,07 (1,57; 2,73) | <0,001 | 1,53 (1,27; 1,84) | <0,001 | 1,55 (1,21; 1,99) | <0.001 |
| Psiquiatra | 1,18 (0,81; 1,73) | 0,390 | 1,07 (0,65; 1,75) | 0,840 | 1,46 (0,90; 2,30) | 0,130 | 1,33 (0,76; 2,25) | 0,650 | 11,17 (6,70; 18,59) | <0,001 | 9,27 (5,23; 16,40) | <0.001 |
| Fisioterapeuta | 2,37 (1,60; 3,52) | <0,001 | 1,85 (1,05; 3,26) | 0,150 | 3,33 (2,22; 5,00) | <0,001 | 2,50 (1,41; 4,42) | 0,010 | 1,48 (1,00; 2,20) | 0,050 | - | - |
| Psicólogo | 1,17 (0,88; 1,58) | 0,280 | 0,94 (0,63; 1,39) | 0,930 | 1,15 (0,77; 1,70) | 0,500 | 0,77 (0,43; 1,36) | 0,720 | 6,16 (4,43; 8,58) | <0,001 | 5,80 (3,86; 8,70) | <0.001 |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; d) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; e) Serviços especializados: fisioterapeuta e psicólogo.
Notas: Padrão 1: hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares; Padrão 2: osteoporose e reumatismo; Padrão 3: depressão e ansiedade.
Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
A Tabela 4 apresenta a análise ajustada da associação entre multimorbidade, de forma dicotômica, e uso de serviços de saúde. Com exceção do uso do pronto-socorro, todas as análises foram estatisticamente significativas, mostrando que os participantes com multimorbidade tiveram maior probabilidade de utilizar os serviços avaliados, com destaque para cardiologistas (RP = 4,63; IC95% 3,07;6,98) e psiquiatras (RP = 4,92; IC95% 2,42;9,99).
Tabela 4 Análise ajustada da associação entre multimorbidade (de forma dicotômica) e uso de serviços de saúde em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | Multimorbidade RPa ajustada (IC95% b) |
|---|---|
| Unidade básica de saúde | 1,34 (1,14;1,58) |
| Consultório médico particular | 1,57 (1,32;1,62) |
| Unidade de pronto atendimento | 1,63 (1,18;1,73) |
| Pronto-socorro particular | 2,12 (1,22;3,72) |
| Pronto-socorro | 2,00 (0,95;4,25) |
| Serviços de emergênciac | 1,63 (1,26;2,12) |
| Médicos especialistasd | 3,60 (2,67;4,85) |
| Serviços especializadose | 2,66 (1,81;3,91) |
| Pneumologista | 1,70 (1,09;2,66) |
| Neurologista | 3,00 (1,28;7,08) |
| Cardiologista | 4,63 (3,07;6,98) |
| Psiquiatra | 4,92 (2,42;9,99) |
| Fisioterapeuta | 2,85 (1,37;5,91) |
| Psicólogo | 2,95 (1,82;4,78) |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; d) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; d) Serviços especializados: fisioterapeuta e psicólogo.
Nota: Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
Os resultados da análise suplementar (Tabela Suplementar 1) mostraram que, independentemente da condição de sobrepeso ou obesidade, a multimorbidade foi associada a maior utilização dos serviços de saúde.
Em termos gerais, os resultados das Tabelas Suplementares 2 e 3 mostraram-se semelhantes aos modelos originais, apresentados nas Tabelas 2 e 3.
Foi possível, outrossim, observar que, sobre o uso de alguns dos serviços - médicos especialistas, serviços especializados, psiquiatras, psicólogos -, o padrão 3 associou-se à multimorbidade tão somente entre os participantes nas faixas etárias de 18 a 59 e 60 a 69 anos, não entre aqueles com 70 anos ou mais (Tabela Suplementar 4).
DISCUSSÃO
No presente estudo, distintas formas de mensuração permitiram analisar a associação da multimorbidade com o uso de diferentes tipos de serviços de saúde por pessoas com covid-19. O acúmulo de doenças crônicas mostrou-se associado a maior utilização dos serviços. Na análise de componentes principais, foram identificados três padrões de multimorbidade associados a diferentes tipos de serviços de saúde. Em particular, o padrão 3, composto por doenças mentais, apresentou a maior razão de prevalências para consultas psiquiátricas e para consultas psicológicas. Destaca-se também o padrão 1, que apresentou elevada razão de prevalências para consultas com cardiologista.
Os resultados podem oferecer contribuições importantes para a saúde pública no Brasil. Ao compreender como condições de saúde preexistentes influenciam a necessidade de cuidados médicos pós-infecção, o SUS deve ser melhor preparado para lidar com demandas futuras. As condições presentes no indivíduo podem se interconectar, de maneira a exigir cuidados e gerenciamento da saúde coordenados e abrangentes. A identificação dos padrões de doenças e sua associação com a utilização dos serviços torna possível direcionar o cuidado de acordo com as condições de saúde de cada um.
Este estudo apresenta limitações, entre elas a mensuração da multimorbidade por autorrelato, o que pode conduzir a um resultado não tão preciso quanto a mensuração por métodos objetivos, tais como prontuário eletrônico ou exames médicos. Esse problema ainda pode ser agravado pelo fato de os participantes serem portadores de covid-19, eventualmente associada (em alguns casos) a perda de memória. Confirma essa hipótese uma metanálise que encontrou problemas de memória em cerca de 27% dos participantes dos 19 estudos incluídos.20 Por se tratar de um estudo transversal, a possibilidade de causalidade reversa também precisa ser abordada. No entanto, doenças crônicas são condições que ocorrem ao longo da vida, enquanto a utilização de serviços de saúde foi avaliada após o diagnóstico de covid-19, havendo a possibilidade de redução do risco de causalidade reversa, mas não sua eliminação. Além do que, a utilização dos serviços de saúde pode estar subestimada: ela foi avaliada durante a pandemia, quando a maioria dos serviços foram redirecionados para o atendimento dos casos de covid-19.
A covid-19 pode ter agravado ainda mais esses números. Estudos têm apresentado altas prevalências de doenças mentais, como ansiedade,21 e a restrição do acesso aos serviços de saúde, inevitável dada a emergência da pandemia, poderia agravar essa condição. Por conseguinte, é possível que, nos próximos anos, o uso de consultas com psiquiatras e psicólogos aumente consideravelmente, sobrecarregando os sistemas de saúde. Ademais, a incerteza sobre as consequências da pandemia e o descompromisso de alguns governantes do país, possivelmente, desencadeariam a ocorrência de novos casos de depressão e ansiedade, resultando em maior utilização de serviços de saúde especializados.
Já foi demonstrada a associação da multimorbidade à utilização de cuidados de saúde.13 Os custos com saúde também são maiores em indivíduos com multimorbidade, e podem representar até 5,5 vezes os mesmos custos com indivíduos sem multimorbidade; a propósito, cada doença adicional pode aumentar o número de consultas em 3,2 vezes, e os custos, em 33%.22
Os resultados do presente trabalho servem de alerta para que intervenções voltadas à APS visem reduzir custos futuros com o manejo da multimorbidade. Achado principal deste estudo, indivíduos com multimorbidade são os que mais utilizam a maioria dos serviços de saúde avaliados. Uma possível explicação desse cenário reside no fato de a multimorbidade, independentemente da renda do país e do gênero, estar associada à hospitalização e reinternação de idosos.23 A complexidade da multimorbidade está associada tanto à utilização dos serviços de APS quanto à recepção no pronto-socorro, podendo culminar em casos de internação e reinternação hospitalar.
Os resultados desta pesquisa apontam os indivíduos com multimorbidade como os que mais utilizam a maioria dos serviços de saúde avaliados,24 em vez de buscar atendimento na APS. No pronto-socorro, os usuários do Sistema veem a possibilidade de serem rapidamente atendidos e realizarem exames imediatamente, devido à disponibilidade de recursos e equipes capacitadas para lidar com emergências médicas. Contudo, em muitos casos, o cuidado na atenção primária seria mais adequado ao manejo de condições crônicas, visando a uma abordagem mais abrangente e contínua. Acrescenta-se que indivíduos com multimorbidade podem necessitar de maiores cuidados, nos casos mais graves decorrentes da covid-19,25 implicando maior utilização do pronto-socorro.
Os agrupamentos encontrados neste estudo podem ser fundamentais na orientação aos gestores e tomada de decisões em saúde. A complexidade da interação entre uma doença e outra reflete-se nos efeitos adversos que ela pode provocar. Estudo conduzido em Londres, com cerca de 826 mil registros médicos relativos ao período de 2005 a 2020, identificou clusters de saúde mental, cardiovascular, dor e fígado associados ao aumento nas consultas de cuidados primários.26 Seus autores também identificaram que indivíduos com multimorbidade apresentaram média de 12 consultas de cuidados primários.26 No sentido de prevenir interações entre diferentes morbidades, a identificação de aglomerados de doenças na APS pode direcionar o cuidado do usuário do Sistema para serviços especializados, evitando consultas desnecessárias com outros profissionais da saúde pública.
A multimorbidade é uma condição complexa e inter-relacionada, requer uma abordagem em vários níveis, com foco em questões específicas, como mecanismos biológicos subjacentes e fatores socioeconômicos determinantes, por exemplo.2 O cuidado da multimorbidade deve-se centrar no atendimento multidisciplinar. Identificar clusters de doenças pode ser uma ferramenta adicional para o profissional, contribuindo com o gerenciamento do cuidado pelo médico especialista em determinado cluster. É necessário criar políticas de saúde aptas a lidar com indivíduos diagnosticados com multimorbidade, respeitar suas características e priorizar sua qualidade de vida.
Não obstante a prevalência de multimorbidade ser maior em países de alta renda,27 o principal problema pode estar nos países de baixa e média renda, realidade em que, possivelmente, há menos acesso ao diagnóstico médico, maiores desigualdades socioeconômicas e pior qualidade de atendimento a pessoas com multimorbidade. Estima-se que cerca de 46% dos casos de diabetes mellitus (aproximadamente 175 milhões de pessoas) sejam subdiagnosticados e, entre estes, 83,3% vivam em países de baixa e média renda.28 Trata-se, portanto, de dois grandes desafios para os gestores de saúde, especialmente em países de baixa e média renda: o primeiro, ampliar o acesso aos serviços de saúde, e o segundo, identificar clusters e encaminhar os casos a profissionais especializados ou equipes multidisciplinares de saúde, conforme o caso.
Como conclusão, a multimorbidade esteve associada ao uso de diferentes tipos de serviços de saúde. Padrões compostos por hipertensão, diabetes mellitus e problemas cardiovasculares mostraram-se mais associados a consulta com cardiologista; padrões relacionados à dor foram associados ao uso de serviços de fisioterapia; e o padrão de doenças psicológicas, associado aos serviços de saúde mental. Os resultados deste trabalho, a partir dos padrões de doença observados, fornecem subsídios para gestores e profissionais de saúde no manejo da multimorbidade e no redirecionamento da atenção à saúde, concorrendo para a adequação de recursos e especialidades às prevalências de demanda identificadas, além da promoção da integralidade entre os diferentes serviços oferecidos pelo SUS. Apesar de o estudo ter-se realizado durante a pandemia da covid-19, seus resultados podem contribuir para a prevenção e gestão, melhoria da eficiência e acesso ao atendimento de condições crônicas.
REFERÊNCIAS
1. Marengoni A, Angleman S, Melis R, Mangialasche F, Karp A, Garmen A, et al. Aging with multimorbidity: a systematic review of the literature. Ageing Res Rev. 2011;10(4):430-9. doi: 10.1016/j.arr.2011.03.003. [ Links ]
2. Skou ST, Mair FS, Fortin M, Guthrie B, Nunes BP, Miranda JJ, et al. Multimorbidity. Nat Rev Dis Primers. 2022;8(1):48. doi: 10.1038/s41572-022-00376-4. [ Links ]
3. Francisco PMSB, Assumpção D, Bacurau AGM, Silva DSM, Malta DC, Borim FSA. Multimorbidity and use of health services in the oldest old in Brazil. Rev Bra Epidemiol. 2021;24(Suppl 2):e210014. doi: 10.1590/1980-549720210014.supl.2. [ Links ]
4. Hone T, Stokes J, Trajman A, Saraceni V, Coeli CM, Rasella D, et al. Racial and socioeconomic disparities in multimorbidity and associated healthcare utilisation and outcomes in Brazil: a cross-sectional analysis of three million individuals. BMC Public Health. 2021;21(1):1287. doi: 10.1186/s12889-021-11328-0. [ Links ]
5. Nunes BP, Souza ASS, Nogueira J, Andrade FB, Thumé E, Teixeira DSC, et al. Multimorbidity and population at risk for severe COVID-19 in the Brazilian Longitudinal Study of Aging. Cad Saude Publica. 2020;36(12):e00129620. doi: 10.1590/0102-311X00129620. [ Links ]
6. Nunes BP, Batista SRR, Andrade FB, Souza Junior PRB, Lima-Costa MF, Facchini LA. Multimorbidity: The Brazilian Longitudinal Study of Aging (ELSI-Brazil). Rev Saude Publica. 2018;52(Suppl 2):10s. doi: 10.11606/S1518-8787.2018052000637. [ Links ]
7. Shi X, Lima SMS, Mota CMM, Lu Y, Stafford RS, Pereira CV. Prevalence of multimorbidity of chronic noncommunicable diseases in Brazil: Population-based study. JMIR Public Health Surveill. 2021;7(11):e29693. doi: 10.2196/2969. [ Links ]
8. Araujo MEA, Silva MT, Galvao TF, Nunes BP, Pereira MG. Prevalence and patterns of multimorbidity in Amazon Region of Brazil and associated determinants: A cross-sectional study. BMJ Open. 2018;8(11):e023398. doi: 10.1136/bmjopen-2018-023398. [ Links ]
9. Carvalho JN, Roncalli ÂG, Cancela MC, Souza DLB. Prevalence of multimorbidity in the Brazilian adult population according to socioeconomic and demographic characteristics. PLoS One. 2017;12(4):e0174322. doi: 10.1371/journal.pone.0174322. [ Links ]
10. Delpino FM, Caputo EL, Silva MC, Reichert FF, Nunes BP, Feter N, et al. Incidence of multimorbidity and associated factors during the COVID-19 pandemic in Brazil: a cohort study. Sao Paulo Med J. 2022;140(3):447-53. doi: 10.1590/1516-3180.2021.0518.R1.15092021. [ Links ]
11. Xu XW, Wu XX, Jiang XG, Xu KJ, Ying LJ, Ma CL, et al. Clinical findings in a group of patients infected with the 2019 novel coronavirus (SARS-Cov-2) outside of Wuhan, China: retrospective case series. BMJ. 2020;368:m606. doi: 10.1136/bmj.m606. [ Links ]
12. Cardoso JP, Calazans MIP, Carneiro ALFC, Costa CM, Monteiro ELO, Aristizábal LYG, et al. Association between multimorbidity, intensive care unit admission, and death in patients with COVID-19 in Brazil: a cross-section study, 2020. Sao Paulo Med J . 2023;141(3):e2022226. doi: 10.1590/1516-3180.2022.0226.R1.21072022. [ Links ]
13. Souza ASS, Braga JU. Trends in the use of health services and their relationship with multimorbidity in Brazil, 1998-2013. BMC Health Serv Res. 2020;20(1):1080. doi: 10.1186/s12913-020-05938-4. [ Links ]
14. Ukhanova MA, Tillotson CJ, Marino M, Huguet N, Quiñones AR, Hatch BA, et al. Uptake of preventive services among patients with and without multimorbidity. Am J Prev Med. 2020;59(5):621-9. doi: 10.1016/j.amepre.2020.04.019. [ Links ]
15. Harris PA, Taylor R, Minor BL, Elliott V, Fernandez M, O’Neal L, et al. The REDCap consortium: Building an international community of software platform partners. J Biomed Inform. 2019;95:103208. doi: 10.1016/j.jbi.2019.103208. [ Links ]
16. Harris PA, Taylor R, Thielke R, Payne J, Gonzalez N, Conde JG. Research electronic data capture (REDCap)-A metadata-driven methodology and workflow process for providing translational research informatics support. J Biomed Inform. 2009;42(2):377-81. doi: 10.1016/j.jbi.2008.08.010. [ Links ]
17. Navickas R, Petric VK, Feigl AB, Seychell M. Multimorbidity: what do we know? What should we do? J Comorb. 2016;6(1):4-11. doi: 10.15256/joc.2016.6.72. [ Links ]
18. Fortin M, Stewart M, Poitras ME, Almirall J, Maddocks H. A systematic review of prevalence studies on multimorbidity: Toward a more uniform methodology. Ann Fam Med. 2012;10(2):142-51. doi: 10.1370/afm.1337. [ Links ]
19. Cattell RB. The scree test for the number of factors. Multivariate Behav Res. 1966;1(2):245-76. doi: 10.1207/s15327906mbr0102_10. [ Links ]
20. Premraj L, Kannapadi NV, Briggs J, Seal SM, Battaglini D, Fanning J, et al. Mid and long-term neurological and neuropsychiatric manifestations of post-COVID-19 syndrome: a meta-analysis. J Neurol Sci. 2022;434:120162. doi: 10.1016/j.jns.2022.120162. [ Links ]
21. Delpino FM, Silva CN, Jerônimo JS, Mulling ES, Cunha LL, Weymar MK, et al. Prevalence of anxiety during the COVID-19 pandemic: A systematic review and meta-analysis of over 2 million people. J Affect Disord. 2022;318:272-82. doi: 10.1016/j.jad.2022.09.003. [ Links ]
22. Bähler C, Huber CA, Brüngger B, Reich O. Multimorbidity, health care utilization and costs in an elderly community-dwelling population: a claims data based observational study. BMC Health Serv Res. 2015;15:23. doi: 10.1186/s12913-015-0698-2. [ Links ]
23. Rodrigues LP, Rezende ATO, Delpino FM, Mendonça CR, Noll M, Nunes BP, et al. Association between multimorbidity and hospitalization in older adults: systematic review and meta-analysis. Age Ageing. 2022;51(7):1-16. doi: 10.1093/ageing/afac155. [ Links ]
24. Carret MLV, Fassa ACG, Domingues MR. Inappropriate use of emergency services: a systematic review of prevalence and associated factors. Cad Saude Publica. 2009;25(1):7-28. doi: 10.1590/s0102-311x2009000100002. [ Links ]
25. Chudasama YV, Zaccardi F, Gillies CL, Razieh C, Yates T, Kloecker DE, et al. Patterns of multimorbidity and risk of severe SARS-CoV-2 infection: an observational study in the U.K. BMC Infect Dis. 2021;21(1):908. doi: 10.1186/s12879-021-06600-y. [ Links ]
26. Soley-Bori M, Bisquera A, Ashworth M, Wang Y, Durbaba S, Dodhia H, et al. Identifying multimorbidity clusters with the highest primary care use: 15 years of evidence from a multi-ethnic metropolitan population. Br J Gen Pract. 2022;72(716):e190-8. doi: 10.3399/BJGP.2021.0325. [ Links ]
27. Nguyen H, Manolova G, Daskalopoulou C, Vitoratou S, Prince M, Prina AM. Prevalence of multimorbidity in community settings: A systematic review and meta-analysis of observational studies. J Comorb. 2019;9: 2235042X19870934. doi: 10.1177/2235042X19870934. [ Links ]
28. Beagley J, Guariguata L, Weil C, Motala AA. Global estimates of undiagnosed diabetes in adults. Diabetes Res Clin Pract. 2014;103(2):150-60. doi: 10.1016/j.diabres.2013.11.001. [ Links ]
FINANCIAMENTO Delpino FM recebeu bolsa de pós-doutorado do Conselho Nacional de Desenvolvimento Científico e Tecnológico/Ministério da Ciência, Tecnologia e Inovações (CNPq/MCTI) durante a elaboração do manuscrito: Edital 07/2022. Nunes BP recebe bolsa de Produtividade em Pesquisa nível 2 do CNPq (processo número: 308772/2022-9). Vieira YP recebe bolsa de doutorado da Coordenação de Aperfeiçoamento de Pessoal de Nível Superior (CAPES). O estudo foi realizado com apoio financeiro da FAPERGS - Fundação de Amparo à Pesquisa do Rio Grande do Sul, Brasil número 21/2551-0000107-0 Programa de Pesquisa do SUS: gestão compartilhada em saúde - PPSUS).
Tabela Suplementar 1
- Análise ajustada da associação entre multimorbidade dicotômica e uso de serviços de saúde estratificado por índice de massa corporal em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
Tabela Suplementar 1 - Análise ajustada da associação entre multimorbidade dicotômica e uso de serviços de saúde estratificado por índice de massa corporal em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | Baixo peso - eutrófico (IC95% a) | Sobrepeso (IC95% a) | Obesidade (IC95% a) |
|---|---|---|---|
| Unidade básica de saúde | 1,21 (0,90;1,62) | 0,73 (0,53;1,01) | 1,57 (1,17;2,11) |
| Consultório médico particular | 1,53 (1,10;2,12) | 1,35 (1,04;1,74) | 1,96 (1,34;2,87) |
| Unidade de pronto atendimento | 2,14 (1,14;4,01) | 1,58 (0,94;2,64) | 0,48 (0,24;0,95) |
| Pronto-socorro particular | 0,25 (0,08;0,85) | 2,63 (1,08;6,48) | 4,21 (0,98;18,06) |
| Pronto-socorro | - | - | 2,00 (0,71;5,60) |
| Serviços de emergênciab | 1,71 (1,07;2,73) | 1,63 (1,07;2,50) | 1,51 (0,94;2,41) |
| Médicos especialistasc | 2,68 (1,52;4,72) | 3,48 (2,22;5,43) | 4,93 (2,73;8,92) |
| Serviços especializadosd | 3,88 (1,76;8,56) | 2,20 (1,27;3,79) | 2,99 (1,46;6,14) |
| Pneumologista | 10,26 (3,24;32,49) | 1,61 (0,85;3,05) | 2,87 (1,03;7,99) |
| Neurologista | - | 2,41 (0,80;7,25) | 2,97 (0,70;12,59) |
| Cardiologista | 4,11 (1,72;9,80) | 4,21 (2,32;7,64) | 5,72 (2,72;12,01) |
| Psiquiatra | 12,66 (1,60;99,88) | 3,54 (1,32;9,51) | 4,14 (1,27;13,55) |
| Fisioterapeuta | 2,89 (1,00;8,35) | 3,82 (1,16;12,56) | 3,19 (0,73;13,90) |
| Psicólogo | 8,83 (2,09;37,23) | 2,00 (1,04;2,85) | 2,89 (1,22;6,81) |
a) IC95%: Intervalo de confiança de 95%; b) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; c) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; d) Serviços especializados: fisioterapeuta e psicólogo.
Nota: Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
Refere-se às ocasiões em que o tamanho amostral era baixo e não foi possível rodar as análises.
Tabela Suplementar 2 - Análise ajustada da associação entre multimorbidade e uso de serviços de saúde em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | RPa bruta (IC95% b) | p-valor | RPa ajustada (IC95% b) | p-valor | ||
|---|---|---|---|---|---|---|
| 2 doenças | ≥ 3 doenças | 2 doenças | ≥ 3 doenças | |||
| Unidade básica de saúde | 1,25 (1,06;1,47) | 1,66 (1,45;1,90) | < 0,001 | 1,17 (0,96;1,43) | 1,48 (1,25;1,75) | < 0,001 |
| Consultório médico particular | 1,45 (1,24;1,70) | 1,52 (1,32;1,76) | < 0,001 | 1,39 (1,14;1,70) | 1,56 (1,29;1,88) | < 0,001 |
| Unidade de pronto atendimento | 1,37 (1,02;1,85) | 1,82 (1,40;3,36) | < 0,001 | 1,48 (1,04;2,09) | 1,40 (0,99;1,98) | < 0,001 |
| Pronto-socorro particular | 1,55 (0,94;2,55) | 2,18 (1,42;3,35) | < 0,001 | 1,80 (0,95;3,41) | 3,17 (1,89;5,32) | < 0,001 |
| Pronto-socorro | 2,27 (1,25;4,13) | 3,60 (2,16;6,00) | < 0,001 | 2,32 (1,11;4,85) | 2,30 (1,09;4,86) | < 0,001 |
| Serviços de emergênciab | 1,50 (1,18;1,90) | 2,09 (1,70;2,56) | < 0,001 | 1,58 (1,18;2,10) | 1,75 (1,33;2,29) | < 0,001 |
| Médicos especialistasc | 2,41 (1,99;2,92) | 3,37 (2,85;3,98) | < 0,001 | 2,41 (1,87;3,10) | 3,32 (2,63;4,19) | < 0,001 |
| Serviços especializadosd | 3,22 (2,45;4,24) | 2,60 (1,95;3,46) | < 0,001 | 2,74 (1,94;3,86) | 2,00 (1,37;2,93) | < 0,001 |
| Pneumonologista | 2,05 (1,47;2,87) | 2,41 (1,77;3,28) | < 0,001 | 1,47 (0,88;2,47) | 1,77 (1,13;2,77) | < 0,001 |
| Neurologista | 2,14 (1,22;3,74) | 3,74 (2,35;5,93) | < 0,001 | 1,55 (0,64;3,73) | 1,72 (0,79;3,75) | < 0,001 |
| Cardiologista | 2,25 (1,73;2,92) | 4,15 (3,36;5,12) | < 0,001 | 2,12 (1,50;2,98) | 3,87 (2,88;5,20) | < 0,001 |
| Psiquiatra | 5,20 (3,22;8,41) | 4,92 (3,05;7,92) | < 0,001 | 5,15 (2,97;8,90) | 4,43 (2,48;7,90) | < 0,001 |
| Fisioterapeuta | 1,93 (1,16;3,21) | 2,29 (1,43;3,65) | < 0,001 | 1,73 (0,85;3,52) | 1,69 (0,84;3,42) | < 0,001 |
| Psicólogo | 4,34 (3,07;6,14) | 3,42 (2,39;4,91) | < 0,001 | 3,58 (2,37;5,41) | 2,67 (2,36;5,24) | < 0,001 |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; d) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; e) Serviços especializados: fisioterapeuta e psicólogo.
Nota: Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
Tabela Suplementar 3 - Análise ajustada da associação entre padrões de doenças crônicas e uso de serviços de saúde em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | Padrão 1 | Padrão 2 | Padrão 3 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| RPa bruta (IC95% b) | p-valor | RPa ajustada (IC95% b) | p-valor | RPa bruta (IC95% b) | p-valor | RPa ajustada (IC95% b) | p-valor | RPa bruta (IC95% b) | p-valor | RPa ajustada (IC95% b) | p-valor | |
| Unidade básica de saúde | 1,43 (1,27;1,61) | < 0,001 | 1,36 (1,18;1,58) | < 0,001 | 1,48 (1,28;1,71) | < 0,001 | 1,44 (1,20;1,73) | < 0,001 | 1,29 (1,15;1,46) | < 0,001 | 1,13 (0,97;1,32) | 0,140 |
| Consultório médico particular | 1,23 (1,08;1,40) | < 0,001 | 1,29 (1,08;1,48) | 0,010 | 1,43 (1,23;1,66) | < 0,001 | 1,24 (1,02;1,53) | 0,07 | 1,37 (1,21;1,55) | < 0,001 | 1,45 (1,24;1,70) | <0,001 |
| Unidade de pronto atendimento | 1,49 (1,19;1,87) | < 0,001 | 1,17 (0,87;1,56) | 0,650 | 1,19 (0,88;1,62) | 0,260 | - | 0,49 | 1,61 (1,29;2,00) | < 0,001 | 1,37 (1,04;1,81) | 0,030 |
| Pronto-socorro particular | 1,60 (1,10;2,35) | 0,020 | 2,02 (1,26;3,23) | < 0,001 | 2,27 (1,48;3,47) | < 0,001 | 2,74 (1,63;4,62) | < 0,001 | 1,52 (1,04;2,21) | 0,030 | 1,82 (1,13;2,93) | 0,040 |
| Pronto-socorro | 1,55 (0,99;2,43) | 0,050 | 1,22 (0,64;2,30) | 0,620 | 1,97 (1,18;3,31) | 0,010 | 1,30 (0,61;2,82) | 0,480 | 2,14 (1,38;3,33) | < 0,001 | 1,69 (0,92;3,13) | 0,070 |
| Serviços de emergênciab | 1,56 (1,30;1,87) | < 0,001 | 1,37 (1,09;1,73) | 0,020 | 1,56 (1,25;1,95) | < 0,001 | 1,22 (0,90;1,64) | 0,280 | 1,64 (1,38;1,96) | < 0,001 | 1,42 (1,14;1,79) | < 0,001 |
| Médicos especialistasc | 2,77 (2,40;3,20) | < 0,001 | 2,76 (2,27;3,36) | < 0,001 | 1,99 (1,69;2,34) | < 0,001 | 1,80 (1,44;2,24) | < 0,001 | 1,81 (1,57;2,09) | < 0,001 | 1,89 (1,55;2,30) | < 0,001 |
| Serviços especializadosd | 1,32 (1,05;1,67) | 0,020 | 1,08 (0,78;1,48) | 0,640 | 1,77 (1,34;2,32) | < 0,001 | 1,41 (0,97;2,05) | 0,090 | 3,20 (2,53;4,04) | < 0,001 | 2,95 (2,18;4,00) | < 0,001 |
| Pneumologista | 1,63 (1,25;2,12) | < 0,001 | 1,09 (0,72;1,63) | 0,860 | 1,85 (1,36;2,52) | < 0,001 | 1,67 (1,6;2,62) | 0,150 | 1,16 (0,89;1,53) | 0,270 | - | - |
| Neurologista | 3,09 (2,06;4,66) | < 0,001 | 1,64 (0,89;3,05) | 0,250 | 2,65 (1,72;4,09) | < 0,001 | 1,34 (0,68;2,66) | 0,650 | 2,40 (1,61;3,58) | < 0,001 | 2,25 (1,25;4,06) | < 0,001 |
| Cardiologista | 4,98 (4,07;6,09) | < 0,001 | 5,38 (4,10;7,05) | < 0,001 | 2,40 (1,97;2,92) | < 0,001 | 2,07 (1,57;2,73) | < 0,001 | 1,53 (1,27;1,84) | < 0,001 | 1,55 (1,21;1,99) | < 0,001 |
| Psiquiatra | 1,18 (0,81;1,73) | 0,390 | 1,07 (0,65;1,75) | 0,840 | 1,46 (0,90;2,30) | 0,130 | 1,33 (0,76;2,25) | 0,650 | 11,17 (6,70;18,59) | < 0,001 | 9,27 (5,23;16,40) | < 0,001 |
| Fisioterapeuta | 2,37 (1,60;3,52) | < 0,001 | 1,85 (1,05;3,26) | 0,150 | 3,33 (2,22;5,00) | < 0,001 | 2,50 (1,41;4,42) | 0,010 | 1,48 (1,00;2,20) | 0,050 | X | X |
| Psicólogo | 1,17 (0,88;1,58) | 0,280 | 0,94 (0,63;1,39) | 0,930 | 1,15 (0,77;1,70) | 0,500 | 0,77 (0,43;1,36) | 0,720 | 6,16 (4,43;8,58) | < 0,001 | 5,80 (3,86;8,70) | < 0,001 |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; d) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; e) Serviços especializados: fisioterapeuta e psicólogo.
Notas: Padrão 1: hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares; Padrão 2: osteoporose e reumatismo; Padrão 3: depressão e ansiedade.
Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
Refere-se às ocasiões em que o tamanho amostral era baixo e não foi possível rodar as análises.
Tabela Suplementar 4 - Análise ajustada da associação entre padrões de multimorbidade e uso de serviços de saúde estratificado por faixa etária em indivíduos (n = 2.919) após a infecção por covid-19, Rio Grande, Rio Grande do Sul, Brasil, 2021
| Serviços de saúde | Padrão 1 | Padrão 2 | Padrão 3 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 18-59 (IC95% a) | 60-69 (IC95% a) | ≥ 70 (IC95% a) | 18-59 (IC95% a) | 60-69 (IC95% a) | ≥ 70 (IC95% a) | 18-59 (IC95% a) | 60-69 (IC95% a) | ≥ 70 (IC95% a) | |
| Unidade básica de saúde | 1,32 (1,11;1,57) | 1,36 (0,87;2,11) | 2,05 (0,70;5,99) | 1,44 (1,14;1,82) | 0,90 (0,57;1,43) | 1,85 (1,04;3,29) | 1,14 (0,99;1,31) | 1,41 (0,94;2,12) | 1,57 (1,01;2,45) |
| Consultório médico particular | 1,18 (0,97;1,43) | 1,84 (1,08;3,15) | 0,51 (0,31;0,83) | 1,32 (1,03;1,70) | 1,24 (0,74;2,07) | 0,98 (0,57;1,68) | 1,38 (1,16;1,65) | 2,05 (1,32;3,17) | 1,81 (1,12;2,94) |
| Unidade de pronto atendimento | 1,29 (1;07;1,54) | 2,35 (0,77;7,10) | 2,77 (1,13;6,82) | 1,3 (0,94;1,88) | 0,32 (0,09;1,13) | 0,81 (0,28;2,35) | 1,28 (0,94;1,74) | 1,84 (0,86;3,93) | 2,79 (0,98;7,91) |
| Pronto-socorro particular | 2,19 (1,29;3,72) | 3,88 (1,88;7,94) | - | 2,53 (1,31;4,89) | 2,82 (0,66;12,10) | - | 1,58 (0,95;2,64) | - | - |
| Pronto-socorro | 5,65 (1,93;16,4) | 3,61 (0,74;17,6) | - | 2,22 (1,00;4,91) | 0,47 (0,06;3,36) | - | 1,84 (0,93;3,66) | - | - |
| Serviços de emergênciab | 1,46 (1,12;1,90) | 0,58 (0,30;1,10) | - | 1,36 (0,95;1,95) | 0,70 (0,31;1,61) | 1,13 (0,46;2,76) | 1,34 (1,05;1,72) | 1,85 (1,00;3,43) | 2,49 (1,04;5,98) |
| Médicos especialistasc | 2,68 (2,14;3,35) | 3,03 (1,54;5,99) | 2,53 (1,33;4,79) | 1,90 (1,42;2,52) | 1,35 (0,81;2,26) | 1,23 (0,78;1,92) | 2,05 (1,62;2,60) | 1,63 (1,01;2,65) | 1,29 (0,87;1,90) |
| Serviços especializadosd | 1,75 (1,14;2,68) | 1,68 (1,07;2,62) | 0,15 (0,03;0,63) | 1,68 (1,07;2,62) | 0,50 (0,13;1,85) | 2,12 (0,75;6,02) | 3,11 (2,23;4,34) | 4,45 (1,58;12,51) | 1,72 (0,72;4,15) |
| Pneumologista | 10,2 (5,56;18,9) | 5,66 (2,16;1,48) | 0,05 (0,0040,51) | 1,52 (0,80;2,90) | 1,49 (0,63;3,53) | 1,40 (0,56;3,40) | 1,23 (0,77;1,98) | 1,16 (0,50;2,66) | 0,96 (0,41;2,23) |
| Neurologista | 2,27 (1,10;4,70) | 0,42 (0,13;1,33) | 0,23 (0,17;0,72) | 2,64 (1,14;6,11) | 1,15 (0,09; 15,56) | 0,32 (0,08;1,23) | 3,01 (1,50;6,05) | 2,40 (0,58;9,99) | 2,75 (1,03;7,34) |
| Cardiologista | 5,64 (4,17;7,62) | 3,74 (1,65;8,45) | 2,23 (0,88;5,60) | 2,03 (1,38;2,97) | 1,64 (0,90;2,96) | 1,29 (0,76;2,16) | 1,70 (1,24;2,32) | 1,64 (0,91;2,98) | 1,18 (0,75;1,87) |
| Psiquiatra | 1,95 (0,96;3,96) | 0,76 (0,36;1,56) | 0,10 (0,03;0,42) | 1,89 (0,99;3,60) | 0,54 (0,12;2,34) | - | 9,14 (4,78;17,44) | 16,32 (2,09;127,37) | 2,85 (0,52;15,59) |
| Fisioterapeuta | 1,94 (1,00;3,76) | 7,68 (2,03;28,9) | 0,27 (0,09;0,77) | 3,09 (1,51;6,31) | 0,78 (0,17;3,49) | 2,19 (0,68;7,03) | 1,44 (0,77;2,71) | 3,16 (0,81;12,31) | 2,44 (0,86;6,89) |
| Psicólogo | 2,56 (1,0;6,49) | 4,88 (1,04;22,9) | - | 2,54 (1,02;6,32) | - | - | 6,38 (4,15;9,80) | 16,83 (2,18;129,86) | 1,21 (0,30;4,91) |
a) IC95%: Intervalo de confiança de 95%; b) Serviços de emergência: pronto atendimento, pronto atendimento privado e pronto-socorro; c) Médicos especialistas: pneumologista, neurologista, cardiologista e psiquiatra; d) Serviços especializados: fisioterapeuta e psicólogo.
Notas: Padrão 1: hipertensão arterial sistêmica, diabetes mellitus e doenças cardiovasculares; Padrão 2: osteoporose e reumatismo; Padrão 3: depressão e ansiedade.
Ajustada por sexo, idade (em anos), situação conjugal, renda, internação hospitalar, índice de massa corporal (IMC) e tabagismo.
Refere-se às ocasiões em que o tamanho amostral era baixo e não foi possível rodar as análises.
Recebido: 10 de Outubro de 2023; Aceito: 21 de Novembro de 2023










 texto en
texto en