Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Pan-Amazônica de Saúde
versão impressa ISSN 2176-6215versão On-line ISSN 2176-6223
Rev Pan-Amaz Saude v.1 n.2 Ananindeua jun. 2010
http://dx.doi.org/10.5123/S2176-62232010000200004
ARTIGO ORIGINAL
Doença periodontal materna e parto pré-termo: um estudo de caso-controle
Carlos GrandiI; Mariano TrungadiII; Javier MeritanoIII
IEpidemiología Perinatal y Bioestadística,
Hospital Materno Infantil Ramón Sardá, Universidad de Buenos Aires, Buenos Aires, Argentina
IIUnidad
de Odontología, Hospital Materno Infantil Ramón Sardá,
Universidad de Buenos Aires, Buenos Aires, Argentina
IIIDepartamento
de Neonatología,
Hospital Materno Infantil Ramón
Sardá, Universidad de Buenos Aires, Buenos Aires, Argentina
Endereço para
correspondência
Correspondence
Dirección para correspondencia
Título original: Maternal periodontal disease and preterm birth: a case-control study. Traduzido por: André Monteiro Diniz.
RESUMO
OBJETIVOS: A doença periodontal
pode ser uma fonte de infecção
subclínica persistente que pode induzir respostas inflamatórias
sistêmicas que aumentam o risco de parto pré-termo. O objetivo
deste estudo foi determinar se a doença periodontal é um fator
de risco para o parto pré-termo, bem como avaliar a associação
deste risco com a idade gestacional.
MÉTODOS: Este estudo de caso-controle
abrangeu mulheres puérperas de gestações únicas;
53 mulheres que deram à luz antes da 37a semana de gestação
(casos) foram comparadas a 79 que evoluíram com parto a termo (controles).
Procedeu-se a uma avaliação clínica periodontal completa
dentro das 72 h após o parto.
RESULTADOS: A taxa de prevalência
da doença
periodontal foi de 41% (54/132). Os casos de parto pré-termo apresentaram
uma proporção de sangramento muito maior em comparação
com os controles (86,7% versus 68%; p = 0,026), bem como uma profundidade máxima
da bolsa periodontal maior após medição por sonda (3,9 ± 1,6
mm versus 3,2 ± 1 mm; p = 0,043). Não foram detectadas diferenças
relacionadas à doença periodontal prévia, à perda
de adesão ou à porcentagem de doença periodontal entre
os grupos estudados. A análise de regressão logística
revelou que o parto pré-termo foi associado ao índice de sangramento (odds
ratio ajustada de 4,19; 95% CI: 1,28 - 13,69; p = 0,018) e à profundidade
da bolsa periodontal (5,14; 95% CI: 1,50 - 17,6; p = 0,009). O risco de nascimento
pré-termo associado à doença periodontal diminuiu com
o aumento da idade gestacional. Além disso, o risco atribuído à população
em geral é de 16%, risco este que aumentou com a diminuição
da idade gestacional.
CONCLUSÃO: Neste estudo com base na população,
apenas o índice de sangramento e a profundidade da bolsa periodontal
foram considerados fatores de risco para o parto prematuro; um risco maior
foi associado à maior
prematuridade.
Palavras-chave: Doenças Periodontais; Nascimento Prematuro; Gravidez; Fatores de Risco.
INTRODUÇÃO
O parto pré-termo (PPT) é um grande desafio para a saúde pública, tanto em nações desenvolvidas como em desenvolvimento. O PPT é responsável por 40% a 60% de todas as mortes perinatais e está associado a mais de 50% de todas as deficiências neurológicas que acometem indivíduos em idades mais avançadas29,16,18.
A despeito das melhorias observadas no atendimento obstétrico, especialmente em países desenvolvidos, as taxas de PPT não apresentaram diminuição durante os últimos 40 anos; na verdade, têm aumentado de forma discreta na maioria dos países8.
A incidência de PPT é de cerca de 11% nos Estados Unidos e de 5% a 7% na Europa7. Na Argentina, não existem dados oficiais disponíveis, mas há dados regionais, como os fornecidos pelo Hospital Materno Infantil Ramón Sardá (HMIS), acerca de dois terços da população de Buenos Aires e de sua periferia, onde vivem pessoas que gozam de um baixo nível socioeconómico. Essas informações apontam para uma taxa de PPT de cerca de 9%14.
Há diversos subgrupos diferentes de PPT (i.e., o parto pode ocorrer devido à ruptura prematura de membranas, pode ser indicado por motivos médicos ou devido a uma etiologia desconhecida)15 e evidências sugerem que há uma etiologia multifatorial para a ocorrência de PPT22,25. As estratégias de prevenção não devem se concentrar apenas em prevenir o início do trabalho de parto pré-termo ou em inibi-lo uma vez iniciado, mas também em abordar as questões subjacentes aos fatores de risco.
O papel etiológico da infecção materna para a ocorrência de PPT, seja ela no trato genital ou em qualquer outro sítio anatômico, permanece incerto; entretanto, o PPT pode ser uma consequência indireta da produção de altos níveis de mediadores inflamatórios (tais como as citocinas, principalmente a interleucina 1 beta e interleucina 6, prostaglandina E2 e o fator alfa de necrose tumoral), os quais reduzem o tempo de gestação3,15.
A hipótese de que a infecção remota decorrente da unidade feto-placentária pode contribuir para o PPT levou a uma preocupação maior a respeito do papel das infecções bacterianas crônicas em outras partes do corpo. A doença periodontal (DP) é uma das doenças infecciosas crônicas mais comuns em humanos, com uma prevalência reportada variando entre 10% e 60% em adultos, dependendo dos critérios de diagnóstico utilizados30. Este tipo de infecção é causado principalmente por bactérias microaerofílicas anaeróbicas Gram-negativas que colonizam a área subgengival e produzem quantidades significativas de citocinas proinflamatórias que podem ter efeitos sistêmicos em seu hospedeiro.
As DPs podem contribuir para a ocorrência de PPT por meio de um mecanismo indireto envolvendo mediadores inflamatórios ou por meio de ação bacteriana direta no âmnio12,13. Até o presente momento, apenas um estudo sobre este assunto foi realizado com gestantes na Argentina4.
O objetivo do presente estudo é esclarecer se a DP está associada ao PPT em um estudo de caso-controle na maior maternidade de Buenos Aires.
MATERIAL E MÉTODOS
Esta pesquisa foi realizada no HMIRS entre maio de 2007 e abril de 2008. Mulheres com gestações únicas foram selecionadas na sala de parto ou dentro de um prazo de três dias pós-parto e foram cadastradas em um estudo de caso-controle, após a assinatura de um termo de livre consentimento esclarecido. O HMIRS é um hospital universitário associado à Faculdade de Medicina da Universidade de Buenos Aires e atende a um grande volume de pacientes com baixo nível socioeconômico.
O registro de nascimentos do hospital foi avaliado dia a dia pelos membros da equipe de estudos para identificação de todos os casos de prematuridade, definidos como aqueles em que as mães deram à luz uma criança nascida viva antes de 37 semanas de gestação, bem como os casos controle, em que as crianças nasceram entre 37 e 41 semanas de gestação. A idade gestacional, medida em semanas completas de gestação, foi estimada a partir do primeiro dia do último período menstrual e foi geralmente confirmada por meio de ultrassonografia no início do segundo trimestre.
Os critérios de exclusão incluíram gravidez gemelar, a presença de anomalias congênitas e mães que necessitaram de tratamento com antibióticos até sete dias antes do parto.
Um neonatologista aplicou um questionário estruturado antes do exame dentário, para averiguar a existência de fatores de risco de PPT e DP28.
Os registros do HMIRS foram revisados pelo neonatologista para que fossem recuperadas informações anteriores acerca de cada mãe (dados obstétricos e clínicos). Quando possível, as informações obtidas nos questionários foram comparadas aos registros da maternidade. Nesses registros foram pesquisados os históricos de infecções, medicações, atendimento prénatal e consumo de álcool e tabaco.
As seguintes variáveis maternas foram incluídas: idade, escolaridade, paridade, natimortos prévios, baixo peso do recém-nascido, prematuridade da criança e histórico de DP (periodontite "crônica" foi definida como a progressão da doença ao longo do tempo sem tratamento)27.
As variáveis relacionadas à gestação sob estudo incluíram atendimento pré-natal, ganho de peso durante a gestação, fumo, anemia, diabetes, hipertensão, retardo de crescimento intrauterino, ruptura prematura de membranas e endometrite.
As seguintes características do recém-nascido foram registradas: sexo, idade gestacional (IG em semanas), peso ao nascer, pequeno para sua IG (PIG ou com peso ao nascer menor que o percentil 10 para os padrões locais)24, índice de Apgar no 5 min e internação em unidade de terapia intensiva neonatal.
Antes do início do estudo, um dentista foi treinado e avaliado de acordo com os padrões a serem adotados e executou todos os exames periodontais em uma clínica odontológica nos três dias pós-parto. Este dentista não possuía nenhuma informação acerca dos casos-controle. Nenhuma mulher foi excluída devido ao pouco número de dentes (menos de 20). Uma sonda periodontal descartável (Hu-friedy PCP-UNC 15, Chicago, IL, EUA) foi utilizada.
Os dados clínicos com parâmetros periodontais incluíram o grau de inflamação dos tecidos periodontais (foi utilizado um índice de sangramento de 0 a 3), a profundidade máxima da bolsa periodontal (em mm) e o grau de severidade, de acordo com a perda de inserção clínica (PIC, em mm) registrada em seis pontos de cada dente20. Finalmente, a DP foi registrada de acordo com o Sistema de Classificação de Doenças Periodontais da American Academy of Periodontology16; essa classificação baseou-se na presença de periodontite crônica localizada ou generalizada (PIC > 1 mm e > 30% dos pontos analisados).
Esses critérios foram adotados porque não há padrão universalmente aceito para o diagnóstico de doenças periodontais; eles contribuíram para evitar a classificação errônea de pacientes que apresentaram resultado positivo para DP15.
O desfecho mais frequente foi o PPT, definido pela Organização Mundial da Saúde (OMS) como o parto ocorrido entre a vigésima e a trigésima sétima semana de gestação ou antes dos 259 dias contados a partir do primeiro dia do último período menstrual29.
Os cálculos quanto ao poder do estudo presumiram uma prevalência da DP de 20% em mães com idades entre 16 e 44 anos. Em uma razão de um caso-controle para cada caso, 72 controles e 72 casos foram requeridos para a obtenção de uma razão de probabilidades (odds ratio -OR) de três, com um poder de teste de 80% a um nível de significância de 5%.
Este estudo foi aprovado pelo Comitê de Ética do HMIRS.
ANÁLISES ESTATÍSTICAS
Foram realizadas aferições de tendências centrais (médias ou proporções, conforme o caso) com vistas às análises descritivas. As médias foram comparadas utilizando um teste t de Student. Foi aplicado um teste de Qui-quadrado para comparar as proporções e os riscos em todas as categorias de pré-termo com análise estratificada; o teste de Qui-quadrado foi realizado também para analisar tendências lineares.
A análise bivariada de risco entre as medições clínicas de DP materna (fatores de risco) e PPT (desfecho) foi realizada com OR e intervalo de confiança (IC) de 95%. Finalmente, um valor aproximado do risco no âmbito populacional (RAP) foi calculado de acordo com o método descrito por Benichou1. O RAP descreve a proporção de desfechos (i.e., casos de PPT) em uma dada população que podem ser atribuídos à exposição a fatores de risco.
O risco de PPT quando havia o registro clínico de DP materna ou devido à presença de outros fatores de risco relevantes foi estimado utilizando modelos de regressão logística multivariados (OR ajustada, aOR, com IC de 95%).
A profundidade da bolsa periodontal (PBP) e a perda de inserção foram dicotomizadas (≥ 1 mm = Sim) para uso em um modelo. A qualidade do ajuste foi avaliada pelo teste de verossimilhança.
Todas as análises foram realizadas com os softwares Statistica 6.0 (Statsoft, Tulsa, OK) e Epidat 2.0 (PAHO/WHO e Xunta de Galicia). O nível de significância foi ajustado em p < 0,05 (unicaudal).
RESULTADOS
Um total de 53 casos e 79 controles foi selecionado para este estudo. As características maternas e obstétricas de cada grupo estudado estão apresentadas na tabela 1. A maioria das mães pertencia à faixa etária de 20 a 34 anos (65,1%), embora, em média, os casos exibissem uma idade um pouco maior que os controles. Mais de 50% das mães não tinham nível superior e eram primíparas. Como esperado, as mães do grupo de casos apresentaram uma proporção maior de fatores de risco de PPT reconhecidos, tais como aborto prévio, recém-nascido pré-termo ou baixo peso ao nascer, uma baixa percentagem de consultas na avaliação pré-natal e baixo ganho de peso durante a gestação.
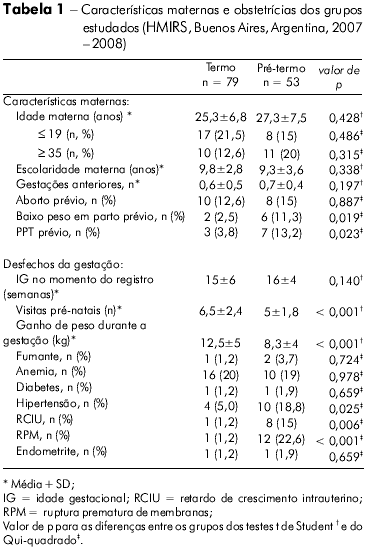
Os desfechos gestacionais mais fortemente associados ao PPT foram: hipertensão durante a gravidez, retardo de crescimento intrauterino e ruptura prematura de membranas - todos eles apresentaram diferenças estatisticamente relevantes quando comparados com as mães do grupo controle. Na análise bivariada, identificamos uma importante associação entre hipertensão durante a gravidez e PPT (OR 4,36; IC 95%: 1,16 -17,7, p = 0,025).
Em comparação com recém-nascidos a termo, os recém-nascidos pré-termo apresentaram menor idade gestacional e menores valores de peso ao nascer, razão entre os sexos e do índice de Apgar no 5 min; foi observado que uma maior quantidade de recém-nascidos pré-termo eram considerados pequenos para sua idade gestacional e demandaram internação em unidades neonatais (p < 0,001, dados não apresentados).
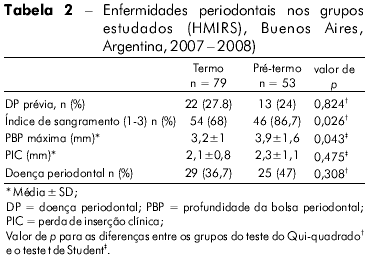
A prevalência de DP foi considerada comum: 41% (54/132) das mulheres tinham DP, incluindo 47,1% de mulheres com PPT (IC 95%, 34,4 a 60,3) e 36,7% de mulheres com partos a termo (IC 95%, 27 a 47). Não foram verificadas evidências de associação entre DP prévia e o grupo estudado. Os casos apresentaram uma maior incidência de sangramento (1-3) e uma máxima PBP em sonda. Esses achados constituem evidência de uma maior inflamação dos tecidos periodontais.
Os grupos estudados foram comparados em busca de evidências de DP i.e., porcentagem de PBP de 4 mm ou mais e porcentagem de PIC de 3 mm ou mais. Não foi encontrada diferença relevante (PBP ≥ 4 mm: 26,4% versus 27,8%, p = 0,985; PIC ≥ 3 mm: 24,5% versus 11,3%, p = 0,087, para gestações pré-termo e a termo, respectivamente).
Apesar de a diferença não ser estatisticamente significativa, outros indicadores, tais como a média de perda de inserção e a proporção de DP, foram maiores nos casos do que nos controles (Tabela 2).
A OR para uma mulher em um PPT e apresentando DP foi de 1,50 (IC de 95%, variando de 0,75 a 2,99, p = 0,264). O risco de PPT associado à DP reduziu à medida que houve um aumento na idade gestacional (IG) (≤ 32 semanas de IG, OR 2,90 (IC 95% 1,26 - 6,64); 33-34 semanas, OR = 1,46 (0,44 - 4,81) e 35-36 semanas, OR = 0,24 (0,02 - 2,06)). No entanto, esta tendência não foi considerada estatisticamente significativa (teste do Qui-quadrado para tendências p = 0,202). Além disso, o RAP foi maior para idades gestacionais mais baixas: foi de 41% em 32 semanas ou menos, 14,7% em 33-34 semanas e 25% entre 35-36 semanas.
A tabela 3 mostra a OR, a OR ajustada e o RAP de PPT associado às medições clínicas de DP materna. Na análise univariada, as mães apresentaram mais de duas vezes o risco de darem à luz um recém-nascido pré-termo caso tenham PBP de ≥ 1 mm e um índice de sangramento de ≥ 1; estes achados foram todos relevantes estatisticamente falando. Não houve nenhuma associação relevante entre as outras variáveis investigadas (perda de inserção e DP) e PPT.
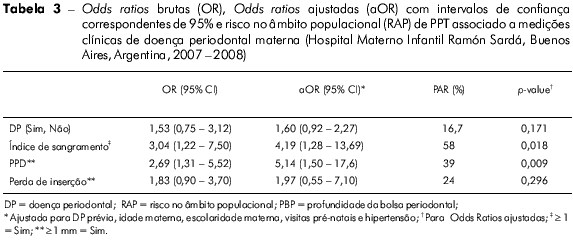
Muitas variáveis foram consideradas a priori como potenciais confundidores, tais como DP prévia, idade materna, escolaridade materna, visitas pré-natais e hipertensão durante a gestação. Quando esses fatores foram cotejados com os do grupo controle, a associação relevante achada pela análise univariada persistiu; de fato, foi observado um aumento no risco. A inclusão das variáveis de PPT prévio e baixo peso em parto prévio nos modelos não modificou os parâmetros. O modelo logístico demonstrou uma qualidade de ajuste satisfatória (teste de verossimilhança = 37,87; p < 0,001). Neste estudo, o RAP de PPT, determinado por vários critérios clínicos acerca de DP materna, foi alto (mais de 10%); este alto risco deveu-se provavelmente à alta prevalência desses fatores adicionais (Tabela 2).
DISCUSSÃO
Neste estudo abordamos parcialmente a questão sobre se mulheres gestantes acometidas de DP correm um risco maior de terem um PPT. Foi feita uma relevante associação entre um risco maior e o sangramento e a PBP máxima. Deve-se observar que dentre o vasto universo de estudos publicados acerca da associação entre DP e PPT/baixo peso no parto, apenas aqueles que consideraram a PBP como definição de exposição observaram resultados estatisticamente relevantes2.
Em uma análise estratificada, não encontramos nenhum aumento de risco de PPT associado ao aumento de perda de inserção ou de PBP (dados não apresentados).
Nossos achados de que PPT seria associado a uma idade materna mais avançada, a um menor nível de escolaridade materna, à hipertensão durante a gestação, ao retardo de crescimento intrauterino e à ruptura prematura de membranas, corroboram os relatos de outros estudos. Na verdade, todas essas variáveis são reconhecidamente fatores de risco clínicos e sociodemográficos relevantes de PPT10.
A observada taxa de prevalência de 41% de DP em mulheres gestantes também é semelhante aos achados relatados por outros pesquisadores5,7,21,30. Observamos que o risco de PPT associado à DP aumentou juntamente com a extensão da prematuridade; em outras palavras, a associação de DP com a IG foi mais forte nos casos de prematuridade mais severa. Antes de 33 semanas (prematuridade severa), o risco foi aproximadamente três vezes maior do que nas gestações a termo; esta diferença foi considerada estatisticamente siginificativa. Dois estudos com outras populações chegaram a resultados semelhantes11,13, apesar de estas tendências não chegarem a ser relevantes estatisticamente devido aos tamanhos reduzidos de suas amostragens.
Um ajuste relativo às variáveis potencialmente confundidoras apresentou um risco maior e independente de PPT associado a sangramento e à PBP Este risco pode ser resultado da destruição cumulativa de tecido durante toda a vida, ao invés de apenas um risco de suscetibilidade periodontal relacionado à gestação6. Além disso, um baixo nível socioeconómico tem sido historicamente associado a taxas mais altas de gengivite e precárias condições de higiene bucal. Ademais, a gestação aumenta a probabilidade do surgimento de DP20, bem como uma DP pré-existente pode tornar-se ativa durante a gravidez por causa da maior concentração de progesterona durante o terceiro semestre4.
O RAP é uma função da OR e da prevalência da exposição da população ao fator de risco; portanto, fatores de risco comuns são responsáveis por um RAP bem mais alto do que os fatores de risco incomuns. Consequentemente, devido ao fato de as prevalências de várias medições clínica de DP materna e de ORs serem relativamente elevadas, o valor de RAP neste estudo foi alto. Achados semelhantes foram reportados em outros estudos2,3,20. Este alto valor de RAP implica que 16% dos aproximadamente 70 mil PPT que ocorrem anualmente na Argentina podem ser atribuídos à DP Teoricamente, a erradicação da infecção periodontal em mulheres gestantes poderia levar à prevenção de aproximadamente 11.200 PPTs por ano, representando uma economia de custos em tratamento intensivo.
Estudos associando a DP a desfechos adversos da gestação tiveram início em 1996, quando Offenbacher et al20 declararam haver encontrado uma forte associação entre esses dois fatores. Desde então, vários estudos e duas excelentes revisões sobre a relação entre DP e desfechos adversos da gestação foram realizados26,30. Para poder realizar uma comparação com nosso estudo, a tabela 4 mostra apenas aqueles estudos de caso-controle que abordaram a relação entre DP como exposição e PPT como o principal desfecho gestacional. Apenas metade dos estudos11,12,20 em que as variáveis de exposição foram periodontite, índice de sangramento, PBP e PIC, e um em que o desfecho foi um baixo peso no PPT sugerem que a DP é um fator de risco para o PPT (com as ORs ajustadas variando entre 2,75 e 7,5, estudo não informado). No entanto, os demais estudos não encontraram uma associação relevante entre PPT e DP4,7,19.
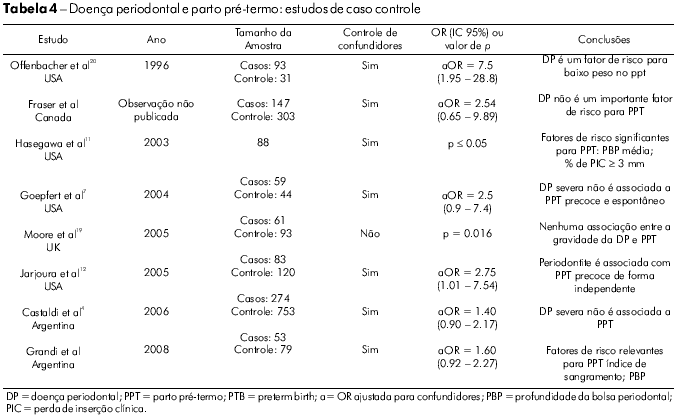
Esses achados apresentam diversas implicações. Primeiro, eles demonstram a deficiência de estudos retrospectivos (i.e. viés de informação). Segundo, as limitações metodológicas levantam sérias dúvidas acerca da validade dos resultados e conclusões anteriores. A qualidade das escol has metodológicas variou consideravelmente nesses estudos e virtualmente todos os estudos apresentavam falhas sérias, tais como um reduzido volume de amostras, um limitado número de análises estatísticas, um controle inadequado de potenciais confundidores e uma avaliação inadequada da IG e da aferição da DP Por último, apesar de alguns estudos terem sido ajustados para a identificação de variáveis confundidoras importantes, utilizando análise de regressão multivariável, é possível que alguns efeitos confundidores residuais tenham permanecido.
A análise combinada dos estudos epidemiológicos é dificultada pela variedade de aferições da DP e pela falta de consenso a respeito de sua definição e classificação. Essas diferenças metodológicas podem explicar a falta de consistência entre esses estudos. Uma medição consistente da DP deve levar em consideração a PBP e a PIC26.
Este estudo apresenta vários pontos positivos. O viés de observação foi minimizado, apenas odontólogos experientes participaram da coleta de dados e critérios de seleção rigorosos foram adotados para definir os casos e os casos controle. Além disso, vários indicadores de DP foram observados.
Esta pesquisa também apresenta diversas limitações que devem ser levadas em consideração. Primeiramente, não conseguimos atingir o volume de amostras necessário. No entanto, uma nova análise de cálculo do poder estatístico com as amostras utilizadas resultou em um valor de 0,78, o que mostra uma diferença insignificante comparado com o valor originalmente esperado. Portanto, é improvável que os resultados apresentados sejam aleatórios. Reconhecemos que este estudo foi limitado pelo fato de ter por base uma análise de dados provenientes de uma única instituição. Ao passo que os participantes não foram informados as hipóteses de pesquisa, alguns viés de memória podem ter estado presentes: mulheres cuja gestação foi interrompida no período pré-termo podem ter lembrado de exposições passadas de forma mais detalhada que os casos-controle9,23. Por outro lado, quando uma enfermidadeé comum como a DP e vários fatores de risco para PPT são bem conhecidos, torna-se difícil de distinguir um novo fator de risco23. Além disso, mães de recém-nascidos prematuros parecem ter um risco maior de apresentar condições bucais piores que mães de crianças nascidas a termo; essas diferenças podem levar a resultados que apresentassem gengivas com sangramento e bolsas periodontais mais profundas devido à ocorrência de gengivite temporária12.
Este é o segundo estudo sobre DP em gestantes na Argentina; no primeiro, foi feita uma medição diferente do desfecho da DP, mas o desenho do estudo foi similar e abrangeu 1.562 mulheres no período pós-parto4. No entanto, naquele estudo não foi encontrada nenhuma associação relevante entre DP e PPT (Mantel-Haenzel estratificado OR 1,06, IC de 95%, variando de 0,70 -1,50).
Considerando que a promoção da saúde bucal tenha um papel importante no atendimento perinatal, nossos resultados sugerem que a implementação de iniciativas para melhorar a saúde periodontal de gestantes poderia ser um meio de melhorar os desfechos gestacionais. Entretanto, não é certo que as DPs desempenhem um papel causal em desfechos gestacionais adversos. Novos estudos longitudinais, epidemiológicos e intervencionais com definições claras e consistentes acerca da DP e desfechos gestacionais adversos, tamanhos adequados de amostras e controles para os fatores confundidores relevantes são necessários para validar esta associação e para determinar se existe essa relação de causalidade.
CONCLUSÕES
Na população estudada, apenas o índice de sangramento e a PBP constituíram fatores de risco de parto pré-termo em mulheres gestantes. Foi observado um aumento deste risco, com o consequente risco de prematuridade.
REFERÊNCIAS
1 Benichou J. A review of adjusted estimators of attributable risk. Stat Methods Med Res. 2001;10:195-216. DOI:10.1177/096228020101000303 [ Links ]
2 Boggess KA, Edelstein BL. Oral health in women during preconception and pregnancy: implications for birth outcomes and infant oral health. Matern Child Health J. 2006;10(5 Suppl):169-74. DOI:10.1007/s10995-006-0095-x [ Links ]
3 Brocklehurst P. Infection and preterm delivery. Br Med J 1999;318:548-9. [ Links ]
4 Castaldi JL, Bertin MS, Jiménez F, Lede R. Periodontal disease: Is it a risk factor for premature labor, low birth weight or preeclampsia? Rev Panam Salud Publica. 2006 Apr;19(4):253-8. [ Links ]
5 Davenport ES, Williams CE, Sterne JA, Murad S, Sivapathasundram V, Curtis MA. Maternal periodontal disease and preterm low birthweight: case-control study. J Dent Res. 2002 May;81(5):313-8. DOI:10.1177/154405910208100505 [ Links ]
6 Douglass C. Risk assessment and management of periodontal disease. J Am Dent Assoc. 2006 Nov;137:Suppl:27S-32S. [ Links ]
7 Goepfert AR, Jeffcoat MK, Andrews WW, Faye-Petersen O, Cliver SP, Goldenberg RL, et al. Periodontal disease and upper genital tract inflammation in early spontaneous preterm birth. Obstet Gynecol. 2004 Oct;104(4):777-83. [ Links ]
8 Goldenberg RL. The management of preterm labor. Obstet Gynecol. 2002 Nov;100(5pt. 1):1020 -37. [ Links ]
9 Grandi C, Tapia JL, Marshall G, Grupo Colaborativo NEOCOSUR. An assessment of the severity, proportionality and risk of mortality of very low birth weight infants with fetal growth restriction. A multicenter South American analysis. J Pediatr. 2005 May-Jun;81(3):198-204. [ Links ]
10 Hartikainen-Sorri A, Sorri M. Occupational and socio-medical factors in preterm birth. Obstet Gynecol. 1989;74:13-6.
11 Hasegawa K, Furuichi Y, Shimotsu A, Nakamura M, Yoshinaga M, Kamitomo M, et al. Associations between systemic status, periodontal status, serum cytokine levels, and delivery outcomes in pregnant women with a diagnosis of threatened premature labor. J Periodontol. 2003 Dec;74(12):1764-70. [ Links ]
12 Jarjoura K, Devine PC, Perez-Delboy A, Herrera-Abreu M, D'Alton M, Papapanou PN. Markers of periodontal infection and preterm birth. Am J Obstet Gynecol. 2005 Feb;192(2):513-9. DOI:![]() 10.1016/j.ajog.2004.07.018 [ Links ]
10.1016/j.ajog.2004.07.018 [ Links ]
13 Jeffcoat MK, Geurs NC, Reddy MS, Cliver SP, Goldenberg RL, Hauth JC. Periodontal infection and preterm birth. Results of a prospective study. J Am Dent Assoc. 2001 Jul;132(7):875-80. [ Links ]
14 Laterra C, Luchtenberg G, Grandi C, Pensotti A. Estadísticas Hospital M. I. Ramón Sardá 2006: Sistema Informático Perinatal (S.I.P). Rev Hosp Matern Infant Ramon Sarda. 2007;26(4):182-7.
15 López NJ, Smith PC, Gutierrez J. Higher risk of preterm birth and low birth weight in women with periodontal disease. J Dent Res. 2002 Jan;81(1):58-63. DOI:10.1177/154405910208100113 [ Links ]
16 McCormick MC. The contribution of low birth weight to infant mortality and childhood morbidity. N Engl J Med. 1985 Jan;312(2):82-90. [ Links ]
17 Meis PJ, Goldenberg RL, Mercer BM, Iams JD, Moawad AH, Miodovnik M, et al. The preterm prediction study: risk factors for indicated preterm births. Am J Obstet Gynecol. 1998 May;178(2):562-7. [ Links ]
18 Ministerio de Salud (AR). Secretaria de Politicas, Regulacion e Institutos. Dirección de Estadísticas e Información de Salud. Estadísticas Vitales – información básica año 2006. Argentina; 2007. 132 p. (Serie 5-Número 50). Disponível em: http://www.deis.gov.ar/publicaciones/archivos/Serie5Nro50.pdf. [ Links ]
19 Moore S, Randhawa M, Ide M. A case-control study to investigate an association between adverse pregnancy outcomes and periodontal disease. J Clin Periodont. 2005 Jan;32(1):1-5. DOI:10.1111/j.1600-051X.2004.00598.x [ Links ]
20 Offenbacher S, Katz V, Fertik G, Collins J, Boyd D, Maynor G, et al. Periodontal infection as a possible risk factor for preterm low birth weight. J Periodontol. 1996 Oct;67(10 Suppl):1103-13. [ Links ]
21 Offenbacher S, Boggess KA, Murtha AP, Jared HL, Lieff S, McKaig RG, et al. Progressive periodontal disease and risk of very preterm delivery. Obstet Gynecol. 2006 Jan;29-36. [ Links ]
22 Romero R, Sepulveda W, Baumann P. The preterm labour syndrome: biochemical, cytologic, inmunologic, pathologic, microbiologic and clinical evidence that preterm labor is a heterogeneous disease. Am J Obstet Gynecol. 1993;168:288.
23 Rothman K, Greenland S. Modern Epidemiology. 2nd ed. Philadelphia: Lippincott Williams & Wilkins; 1998.
24 San Pedro M, Grandi C, Larguía M, Solana C. Estándar de Peso para la Edad Gestacional en 55706 recién nacidos sanos de una Maternidad pública de Buenos Aires. Medicina (Buenos Aires). 2001;1619(1):15-22. [ Links ]
25 Savitz DA, Blackmore CA, Thorp JM. Epidemiologic characteristics of preterm delivery: etiologic heterogeneity. Am J Obstet Gynecol. 1991 Feb;164(2):467-71. [ Links ]
26 Vettore MV, Lamarca GA, Leão AT, Thomaz FB, Sheiham A, Leal MC. Periodontal infection and adverse pregnancy outcomes: a systematic review of epidemiological studies. Cad Saude Publica. 2006 Oct;22(10):2041-53. DOI:10.1590/S0102-311X2006001000010 [ Links ]
27 Wiebe CB, Putnins EE. The periodontal disease classification system of the American Academy of Periodontology - An update. J Can Dent Assoc. 2000 Dec;66(11):594-7. [ Links ]
28 Williams CE , Davenport ES , Sterne JA, Sivapathasundaram V, Fearne JM, Curtis MA, et al. Mechanism of risk in preterm low birthweight infants. Periodontol 2000. 2000 Jun;23:142-50. DOI.10.1034/j.1600-0757.2000.2230115.x [ Links ]
29 World Health Organization. Report of a Scientific Group on Health Statistics Methodology Related to Perinatal Events. Geneva: 1974. p 1-32. (Document no. ICD/PE/74.4).
30 Xiong X, Buekens P, Fraser WD, Beck J, Offenbacher S. Periodontal disease and adverse pregnancy outcomes: a systematic review. BJOG. 2006 Fev;113(2):135-43. DOI:10.1111/j.1471-0528.2005.00827.x [ Links ]
 Correspondência / Correspondence /
Correspondencia:
Correspondência / Correspondence /
Correspondencia:
Carlos Grandi
Cabello 3150, 7 B (1425)
Buenos
Aires-Argentina
Phone/Fax: (5411) 48037622
E-mail:cgrandi@intramed.net
Recebido em / Received / Recibido en: 21/6/2009
Aceito em / Accepted / Aceito en: 9/3/2010











 texto em
texto em 

