Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Epidemiologia e Serviços de Saúde
versão impressa ISSN 1679-4974versão On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.19 n.3 Brasília set. 2010
http://dx.doi.org/10.5123/S1679-49742010000300008
ARTIGO ORIGINAL
Avaliação do grau de implantação do programa de controle da transmissão vertical do HIV em maternidades do "Projeto Nascer"
Implementation evaluation of Brazil's National vertical HIV transmission control program in maternity clinics participating in the "Nascer" Project
Elizabeth Moreira dos SantosI; Ana Cristina ReisII; Suzanne WestmanIII; Rosane Gomes AlvesIV
IEscola Nacional de Saúde Pública, Fundação Oswaldo Cruz, Rio de Janeiro-RJ, Brasil
IISecretaria de Estado de Saúde e Defesa Civil do Rio de Janeiro, Governo do Estado do Rio de Janeiro, Rio de Janeiro-RJ, Brasil
IIIWorld Health Organization, CDC Global AIDS Program, Brasil
IVInstituto Nacional de Controle de Qualidade em Saúde, Fundação Oswaldo Cruz, Rio de Janeiro-RJ, Brasil
RESUMO
OBJETIVO: avaliar o grau de implantação do Programa Nacional de Controle da Transmissão Vertical do HIV em maternidades brasileiras.
METODOLOGIA: nesta pesquisa, o desenho metodológico envolveu um estudo transversal (análise de prontuários e entrevistas com puérperas e observação da assistência no pré-parto); e um estudo retrospectivo das mulheres com diagnóstico sorológico positivo para o HIV que tiveram seus recém-nascidos nas maternidades selecionadas.
RESULTADOS: das 30 maternidades investigadas, 67% possuíam kit para testes rápidos anti-HIV e AZT (IV e xarope) disponíveis. No estudo retrospectivo identificou-se 324 parturientes soropositivas para o HIV, 18% não medicadas com AZT IV e 7% não tendo seus bebês medicados.
CONCLUSÃO: a não disponibilidade de recursos humanos e de kits para testes rápidos, as condições inadequadas de realização do teste, e a falta de aconselhamento e testagem de parturientes na maternidade foram os principais fatores negativos encontrados.
Palavras-chave: avaliação de programa; transmissão vertical; HIV
SUMMARY
OBJECTIVE: to evaluate the implementation of the National Control Program of HIV Vertical Transmission in brazilian maternities.
METHODOLOGY: data from medical records, interview with pregnant women and pre-birth care observation were compared to a retrospective cohort of positively diagnosed pregnant women from the same maternity clinics.
RESULTS: sixty-seven percent out of 30 clinics had rapid HIV test kits and IV and syrup AZT. In 324 cohort pregnant women previously diagnosed for HIV, 18% had not taken AZT and 7% have not had their children medicated.
CONCLUSION: unavailability of human resources, rapid HIV test kits, inappropriate conditionsfor testing and lack of HIV counseling and testing for pregnant women were major negative findings.
Key words: program evaluation; vertical transmission; HIV.
Introdução
A expansão da epidemia de HIV/Aids na população heterossexual brasileira foi acompanhada do aumento considerável da incidência de casos de aids em mulheres. Esta tendência trouxe como consequência o incremento do número de crianças infectadas pelo HIV, por transmissão vertical. Em torno de 84% dos casos de Aids conhecidos em crianças brasileiras são atribuídos à transmissão vertical.1
A transmissão vertical do HIV ocorre principalmente durante o trabalho de parto e no parto propriamente dito, correspondendo a 65% da transmissão. Os 35% restantes ocorrem durante a gestação, especialmente nas últimas semanas. O aleitamento materno representa risco adicional de transmissão estimado entre 7 e 22%. Vários estudos2-5 têm apontado os fatores de risco associados à probabilidade de transmissão vertical, entre eles estão citados: doença materna avançada, tempo de ruptura das membranas amnióticas, o tipo de parto, idade gestacional, aleitamento materno e o uso de drogas.
A partir de 1996, baseado nos resultados do Protocolo 076 do Aids Clinical Trial Group que demonstrou a eficácia do uso da zidovudina (AZT) em gestantes HIV positivas durante a gestação e no parto, e para o recém-nascido por 42 dias, não sendo este amamentado,6 o Brasil passa a disponibilizar gratuitamente o AZT para as gestantes/parturientes soropositivas para HIV e os recém-nascidos expostos.
Apesar de no Brasil haver disponibilidade dos insumos necessários à interrupção da transmissão vertical nos serviços públicos de saúde (diagnóstico da infecção HIV, drogas anti-retrovirais, inibidor da lactação e fórmula láctea infantil), dados do Programa Nacional de DST/Aids, corroborados por outros estudos, revelam que nem todas as gestantes infectadas tiveram acesso à terapia antiretroviral.7,8
Na avaliação da assistência prestada à gestante soropositiva e seus recém-nascidos, assistida de 1996 a 2003, em 17 maternidades públicas do Brasil, constatou-se que embora diagnosticadas para o HIV, em torno de 24% das gestantes não tiveram acesso sequer ao AZT oral, 19% das parturientes não receberam AZT intravenoso e 8% dos bebês não foram medicados com AZT solução oral.8
Para alguns autores,9-11 a adequada aplicação das ações de prevenção é prejudicada pela dificuldade de acesso e baixa qualidade da assistência pré-natal; falta de informação tanto da equipe de saúde quanto da população sobre o avanço da epidemia na população feminina; falta de informação sobre a disponibilidade de intervenções eficazes na redução desse tipo de transmissão; disponibilidade insuficiente de exames na rede; e as dificuldades para obter o resultado após a solicitação do teste.
Diante deste contexto, o Ministério da Saúde implantou, em 2002, o "Projeto Nascer - Maternidades" como estratégia de fortalecimento das ações de controle da doença materna e prevenção da transmissão vertical do HIV e da morbi-mortalidade por sífilis congênita.12 A intervenção parte do pressuposto que o momento do parto propicia um encontro obrigatório entre as parturientes e os serviços de saúde hospitalar, transformando-se num momento estratégico e privilegiado para a recuperação de oportunidades perdidas para o controle desses agravos durante a assistência pré-natal.
As recomendações do Projeto Nascer podem ser divididas em cinco grupos de atividades: 1) realização do teste rápido em todas as parturientes que não tenham realizado esta testagem durante o pré-natal, 2) provimento de terapia anti-retroviral (o AZT) para a parturiente soropositiva e o recém-nascido exposto, 3) manejo adequado do trabalho de parto e parto, 4) inibição da lactação e provimento de fórmula láctea infantil e 5) notificação do caso e seguimento da puérpera soropositiva e o recém-nascido exposto até definição de seu estado sorológico (em torno de 18 meses).12
O objetivo deste estudo é avaliar o grau de implantação do Programa Nacional de Controle da Transmissão Vertical do HIV em maternidades brasileiras do "Projeto Nascer - Maternidades", visando recomendações para a melhoria do programa.
Metodologia
A abordagem utilizada neste estudo está focada na análise de implantação, de modo que se tenha uma avaliação dos processos envolvidos na produção dos efeitos esperados pela intervenção, a sua relação com o ambiente (contexto externo) em que eles se inserem e o ambiente organizacional (contexto institucional) onde ocorrem. Desta forma, esta avaliação envolveu a análise de três conjuntos de resultados: 1) caracterização do grau de implantação; 2) explicação do grau de implantação considerando fatores do contexto externo e institucional e 3) análise da influência do grau de implantação nos efeitos da intervenção.
A análise do grau de implantação levou em consideração três categorias multidimensionais: acesso, qualidade das ações e responsividade entre o sistema de serviços e as necessidades dos usuários.13,14 As dimensões compreendidas nessas categorias e analisadas nessa avaliação são: disponibilidade (acesso), conformidade (qualidade) e dignidade e rede de apoio (responsividade).
O modelo lógico do programa15 foi usado para descrever a intervenção, considerando-se dois momentos operacionais: o pré-parto e parto (célula operacional 1) e o pós-parto imediato (célula operacional 2). Entende-se por célula operacional, o momento operativo do serviço em que problemas nas ações de controle podem significar a possibilidade de ocorrência da transmissão para o recém nascido. Dessa forma, o desfecho esperado para o primeiro momento operacional é a realização do teste com resultado conhecido, a instituição do AZT IV na parturiente e adequada definição da via de parto. Para o segundo é o tratamento do bebê (AZT xarope) e contra-indicação do aleitamento materno (Figura 1).
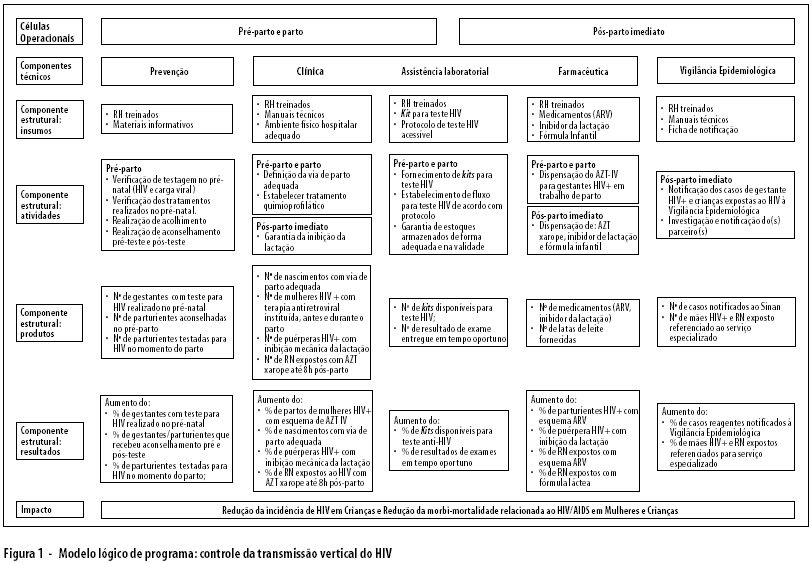
Deve-se ressaltar a especificidade do controle da transmissão vertical do HIV em que o manejo do caso materno evita o caso do recém-nascido, ou seja, no momento operativo 1 (pré-parto e parto) temos as ações de manejo do caso materno, e no momento operativo 2 (pós-parto imediato) temos as ações de manejo da criança exposta.
O desenho metodológico desta avaliação envolveu duas abordagens. A primeira foi um estudo transversal compreendendo: 1) análise de prontuários; 2) a análise de entrevistas com puérperas; e 3) observação da assistência ao pré-parto. Foram incluídas no estudo trinta maternidades. Em cada uma delas foram estudadas um total de 50 gestantes. Trinta e cinco delas exclusivamente através de prontuários (1.050 prontuários), dez com as quais foram realizadas entrevistas e análise de prontuário (300 entrevistas) e cinco com quem se realizaram análise de prontuário, entrevistas e observação do cuidado (150 observações diretas). Essa etapa incluiu também a análise da infraestrutura e insumos existentes na instituição para implantação das ações de controle do agravo.
A segunda abordagem compreendeu a identificação de mulheres soropositivas para o HIV que tiveram seus recém-nascidos nas maternidades selecionadas para o estudo nos últimos 12 meses (324 mulheres com HIV e seus recém-nascidos). Os casos foram rastreados por meio de registros laboratoriais, registros de dispensação de medicamentos e registros de notificação compulsória. A utilização dessa abordagem viabilizou a análise das rotinas para casos, uma vez que a baixa prevalência do HIV na população estudada implicaria num grande custo de operacionalização.
As maternidades foram selecionadas considerando-se a estratégia amostral por conglomerados com probabilidade proporcional ao tamanho das maternidades, mensurado pelo número de nascidos vivos. Cada maternidade constitui-se em um conglomerado, cujo tamanho foi determinado pelo número de nascidos vivos informados ao IBGE para a pesquisa de assistência médico-sanitária (AMS) de 2003.16
Todas as 570 maternidades com o Projeto Nascer-Maternidade implantado foram listadas e ordenadas segundo o código do município do IBGE e, dentro de cada município, por ordem alfabética segundo o nome da instituição, sendo calculado o número de nascidos vivos acumulados segundo a lista. Dividiu-se o total de nascidos vivos (1.047.115) por 30 (número de estabelecimentos amostrados) de modo a criar os intervalos para a escolha das unidades. No primeiro intervalo foi escolhido um número aleatório, a partir do qual procedeu-se a amostragem de forma sistemática.
As 30 maternidades selecionadas para avaliação estão situadas nos seguintes municípios: Boa Vista-RR, Santana-AP, Parnaíba-PI, Fortaleza-CE, Sobral-CE, João Pessoa-PB, Recife-PE, São Miguel dos Campos-AL, Feira de Santana-BA, Salvador-BA, Belo Horizonte-MG, Manhuaçu-MG, São João do Paraíso-MG, Serra-ES, Niterói-RJ, Rio de Janeiro-RJ, São Gonçalo-RJ, Botucatu-SP, Francisco Morato-SP, Mauá-SP, Rancharia-SP, São Paulo-SP, Curitiba-PR, Florianópolis-SC, Novo Hamburgo-RS, Porto Alegre-RS, Campo Grande-MS, Niquelândia-GO e Brasília-DF.
Para a caracterização do grau de implementação foram desenvolvidas as matrizes de relevância, de análise e julgamento e estabelecidos os parâmetros para avaliação. O parâmetro adotado para avaliação do grau de implementação obedeceu aos seguintes pontos de corte: implementação aceitável (80% e mais), implementação insatisfatória (40 a 79,9%) e implementação crítica (39,9% e menos).17,18
Para a análise explicativa do nível de implementação observado foram considerados os fatores de contexto externo (renda familiar, anos de estudo, domicílios ligados a rede de água) e do contexto institucional (hora-equipe/nascimento, kits de teste rápido em condições adequadas, laboratório com protocolo). Além disso, a análise considerou como o nível de implementação observado influenciou os desfechos operacionais, de sucesso, do programa. Os procedimentos analíticos em ambas as situações compreenderam os seguintes passos: 1) descrição de frequências absolutas e relativas; e 2) análise bivariada buscando a estimativa das medidas de associação entre as variáveis de contexto externo e contexto institucional relacionadas aos desfechos quando se utilizou a razão de chances de prevalência (Odds Ratio).
Considerações éticas
O protocolo da pesquisa n° 101/2004 foi submetido ao Comitê de Ética em pesquisa da Escola Nacional de Saúde Pública (ENSP/Fiocruz) sendo aprovado em 12/11/2004. Para cada instrumento e seu respectivo respondente foi apresentado termo de consentimento informado e esclarecido.
Resultados
Neste estudo, o primeiro conjunto de resultados diz respeito à caracterização do grau de implementação do componente insumo. Os insumos estratégicos foram analisados considerando duas dimensões: a disponibilidade e conformidade. Além disso, considerou-se dois momentos operacionais, o pré-parto e parto e o pós-parto imediato cujos desfechos de sucesso foram, respectivamente, testagem e quimioprofilaxia materna; e quimioprofilaxia e alimentação do recém-nascido exposto (Figura 2).
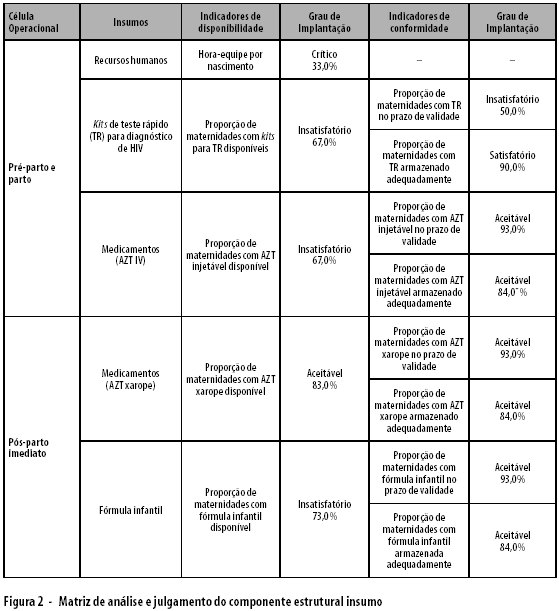
Os recursos humanos foram analisados através do indicador agregado hora-equipe por nascimento, sendo a equipe de profissionais composta por: obstetras, pediatras, neonatologistas, anestesistas, enfermeiros, enfermeiros-obstetras e auxiliares de enfermagem. As maternidades apresentaram um grau de implementação crítico (33%) no que se refere aos recursos humanos.
Das 30 maternidades estudadas, o kit para teste rápido estava disponível em 20 maternidades (67%). Nas unidades que tinham o kit, o armazenamento obedecia às recomendações em 18 delas (90%) e estavam dentro do prazo de validade no momento da pesquisa em 10 maternidades (50%). Considerando esses três indicadores o grau de implantação deste insumo foi insatisfatório (69%).
A disponibilidade para o AZT injetável também foi de 67%. Quanto à sua conformidade, em 93% das maternidades este medicamento estava dentro do prazo de validade e 84% evidenciaram condições adequadas de armazenamento. O grau de implantação deste insumo nas maternidades, considerando-se todas as dimensões foi insatisfatório, isto é, de 78%.
Já a disponibilidade do AZT xarope foi de 83%. Em 93% das maternidades este medicamento estava dentro do prazo de validade e 84% evidenciaram condições adequadas de armazenamento, sendo o grau de implantação deste insumo aceitável nas maternidades estudadas (86%).
A disponibilidade da fórmula infantil foi de 73%. Em 93% das maternidades este insumo estava no prazo de validade e 84% evidenciaram condições adequadas de armazenamento. O grau de implementação deste insumo nas maternidades foi de 81%, isto é, grau de implementação aceitável.
É interessante ressaltar que considerando os dois momentos operacionais da intervenção, pré-parto e parto e pós-parto imediato e as dimensões da avaliação, as maternidades estudadas apresentam um grau de implementação insatisfatório (65%) para disponibilidade e aceitável (80%) para conformidade, sendo o grau médio, considerando-se ambas as dimensões, insatisfatório (72,5%).
A caracterização do grau de implementação do componente estrutural atividade levou em consideração duas dimensões avaliativas (conformidade e responsividade) conforme apresentado na Figura 3.
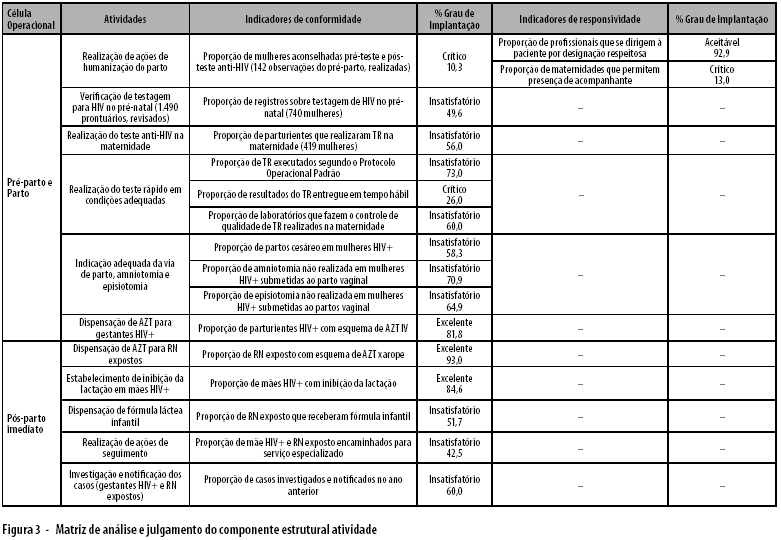
Para identificar a proporção de registro da testagem para diagnóstico do HIV no pré-natal examinou-se os 1.490 prontuários. Observou-se que em 49,6% dos prontuários havia registro da testagem realizado durante o pré-natal. Ou seja, a atividade de registro da testagem no pré-natal apresentou um grau de implantação insatisfatório
O aconselhamento em linguagem compreensível sobre a importância de realização do teste para HIV deve ser feito antes e após o teste. Das 142 observações do pré-parto realizadas, apenas 10,3% das parturientes receberam o aconselhamento. Portanto, para esta atividade o grau de implantação foi considerado crítico.
A avaliação de conformidade do teste rápido envolveu a análise de três indicadores: a proporção de maternidades que executam testagem rápida segundo protocolo operacional padrão (POP); proporção de laboratórios das maternidades que fazem controle de qualidade; e proporção de laboratório com resultado entregue em tempo hábil.
A realização do teste rápido seguia o procedimento operacional padrão (POP) em 73% das maternidades, mas em apenas 23%, o POP foi apresentado por escrito ou estava afixado em local visível (grau de implementação insatisfatório).
O protocolo de controle de qualidade do teste rápido estava sendo utilizado em 60% dos laboratórios das maternidades (grau de implementação insatisfatório).
Observou-se que 26% dos laboratórios entregam os resultados dos testes rápidos em tempo hábil (grau de implementação insatisfatório). Vale mencionar que em 13% dos laboratórios o tempo de entrega foi menor que dez minutos, sugerindo a necessidade de adequação dos procedimentos.
Considerando os três indicadores, a conformidade das condições de realização de teste rápido alcançou grau de implementação insatisfatório (53%).
Para mensurar a proporção de mulheres testadas no momento do parto, excluíram-se do total de prontuários examinados (1.490) as mulheres já testadas no pré-natal (740 mulheres). Foram encontrados 419 registros de mulheres testadas apenas no momento do parto (56%), evidenciando que a estratégia de implantação do teste rápido nas maternidades se faz necessário. Este resultado permite afirmar que o grau de implantação do diagnóstico de HIV no pré-natal é insatisfatório.
No que diz respeito às atividades relacionadas à dimensão responsividade, verificou-se que em 92,9% das observações realizadas, as equipes de médicos ou enfermeiras se dirigiam as parturientes por designação respeitosa. O tratamento digno e respeitoso entre os profissionais de saúde e a paciente é uma das ações de humanização do parto, prevista no Projeto Nascer, obtendo essa atividade grau aceitável de implantação.
As observações realizadas mostraram que apenas 13% das parturientes possuíam um acompanhante durante o momento que permaneceu no pré-parto, obtendo essa atividade de responsividade, grau de implantação crítico.
Na revisão dos 324 prontuários de parturientes soropositivas para o HIV foi possível verificar que 58,3% dessas mulheres tiveram indicação de parto cesáreo. Entre as parturientes com HIV submetidas ao parto vaginal, a episiotomia não foi realizada em 64,9% das mulheres e em 70,9% não ocorreu à ruptura de membranas antes do período expulsivo. A conformidade destas atividades alcançou, em conjunto, grau de implantação insatisfatório (64,7%).
Os achados evidenciaram que 81,8% das mulheres diagnosticadas como HIV positivas receberam o AZT IV conforme o preconizado, ou seja, o grau de implantação dessa atividade é aceitável. O AZT xarope foi administrado conforme o recomendado em 93% dos RN expostos, obtendo grau de implantação aceitável. Entretanto, é importante mencionar que esta cobertura se refere aos 324 prontuários analisados no estudo retrospectivo.
Ainda no estudo retrospectivo constatou-se que 84,6% das parturientes com HIV tiveram a lactação interrompida de acordo com o preconizado, embora a estratégia mais utilizada tenha sido a inibição mecânica. Sendo assim, nas maternidades estudadas, o grau de implantação dessa atividade foi aceitável. A dispensação de fórmula láctea infantil foi verificada para um pouco mais da metade (51,7%) dos RN expostos, obtendo essa atividade o grau de implementação insatisfatório.
Entre os 324 prontuários analisados constatou-se que somente 60% deles haviam sido notificados. O grau de implementação da ação de notificação foi considerado, por esta razão, insatisfatório. Vale mencionar que apenas 23% dos parceiros foram informados sobre a situação de saúde das suas companheiras. As ações de referenciamento da mãe e RN expostos a serviços especializados de atenção ao portador de HIV foram verificadas em 42,5% dos prontuários, alcançando dessa forma, grau de implementação insatisfatória.
Ao analisar os dois momentos operacionais da intervenção - pré-parto e parto e pós-parto imediato - e as dimensões da avaliação, as maternidades estudadas apresentaram um grau insatisfatório tanto para conformidade (59%) quanto para responsividade (53%). O grau médio para ambas as dimensões também foi insatisfatório (56%).
A Tabela 1 apresenta os principais achados referentes às características demográficas e programáticas associadas à testagem realizada durante o pré-natal, no momento do parto, ou em qualquer momento - na gestação ou no parto. Estes resultados referem-se aos 1490 prontuários do estudo transversal.
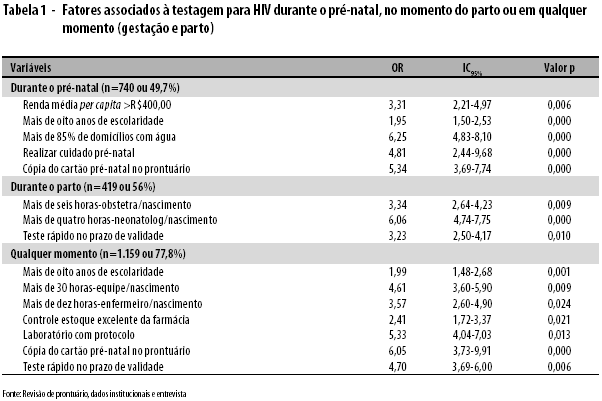
Das 740 parturientes que tinham registro em prontuário sobre a realização da testagem para HIV durante o pré-natal, observou-se significativa associação entre as mulheres testadas no pré-natal e o nível de renda mensal per capita. Ou seja, as parturientes que relataram uma renda média per capita maior que R$ 400,00 (58,0% do total mencionado), apresentaram uma chance três vezes maior de terem sido testadas durante o pré-natal. Da mesma forma, as parturientes com mais de oito anos de estudo (61,2%) e as residentes em municípios com mais de 85% de domicílios ligados à rede geral de água (63,6%) apresentaram, respectivamente, quase duas vezes e seis vezes mais chances de terem sido testadas durante o pré-natal. Entre as parturientes que relataram ter recebido cuidados durante o pré-natal (55,4%), a chance de ter sido testada foi quase cinco vezes maior. E o fato de a parturiente possuir uma cópia do cartão de pré-natal no prontuário (85,2%), evidenciou uma chance cinco vezes maior de ter sido testada no pré-natal.
Entre as 419 parturientes que foram testadas no momento do parto, a análise mostrou a importância da presença tanto de obstetras (presente em 45,5% dos casos) quanto de neonatologistas (presente em 58,2% dos casos). Nas maternidades que apresentaram maior disponibilidade de carga horária desses profissionais por hora/nascimento, as parturientes obtiveram maior chance de terem sido testadas (três vezes e seis vezes maior, respectivamente). O fator associado a maiores proporções de testagem na maternidade foi a disponibilidade do teste rápido no prazo de validade (41,3%), ou seja, nas maternidades que apresentaram esta condição a chance da parturiente ser testada foi três vezes maior.
Em relação às 1.159 parturientes que foram testadas, independentemente do momento de sua realização, foi observado que as mulheres com maior escolaridade (78,9%) tiveram quase o dobro de chance de terem sido testadas.
Nas maternidades que tinham disponíveis mais de 30 horas profissional por nascimento, cerca de 85,7% das parturientes haviam sido testadas no pré-natal ou no parto (a chance de terem sido testadas aumentou mais de quatro vezes). Da mesma forma, em maternidades com mais de dez horas de enfermeiros disponíveis por nascimento, a frequência de testagem foi de 89,5% (a chance de terem sido testadas foi maior que três vezes).
Nas maternidades nas quais as farmácias possuem controle de estoque excelente (82,7%) e nas maternidades cujos laboratórios realizam teste rápido em conformidade ao protocolo operacional padrão (87,2%), verificou-se maior chance de testagem (duas e cinco vezes mais, respectivamente).
Entre os fatores programáticos associados à frequência de testagem, observou-se que a chance de uma parturiente ser testada foi seis vezes maior entre aquelas que possuíam uma cópia do cartão de pré-natal em seu prontuário (92,4%). Nas maternidades onde o teste rápido está disponível dentro do prazo de validade, as parturientes (82,7%) tiveram quase cinco vezes mais chances de terem sido testadas.
A Tabela 2 apresenta os resultados dos fatores associados ao recebimento de AZT pelas mães soropositivas para o HIV e pelo binômio mãe com HIV e recém-nascido exposto. Estes resultados referem-se aos 324 prontuários do estudo retrospectivo.
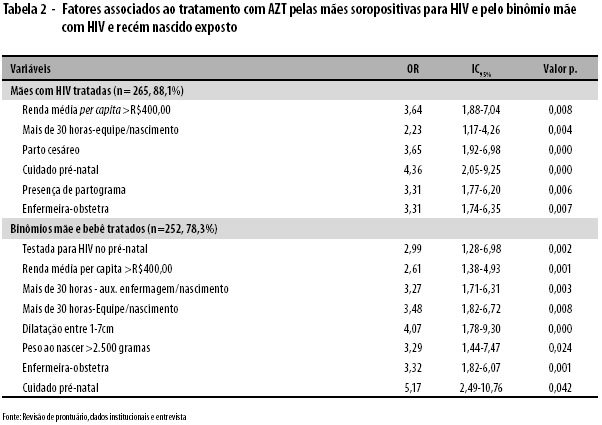
Entre as 265 parturientes com HIV que receberam AZT IV durante o parto, verificou-se que a chance de receber o tratamento foi maior que três vezes naquelas com maior renda (86,4% das parturientes). Novamente, observou-se a importância do pré-natal para promover a realização das medidas de controle. Parturientes que realizaram cuidados pré-natal (85,8%) foram as que mais receberam tratamento (quatro vezes maior chance).
Nas maternidades que possuíam enfermeiras-obstetras 89,7% das parturientes foram tratadas. A proporção de parturientes tratadas também foi maior nas maternidades com mais de 30 horas-equipe por nascimento (91,0%), sendo a chance duas vezes maior para essas mulheres.
A maior frequência observada de tratamento pode evidenciar uma maior carga horária de cuidado disponível por paciente. Esse fato ficou visível entre as parturientes que tiveram seu trabalho de parto acompanhado pelo uso do partograma. Nessas parturientes, (88,8%) as chances de tratamento com o AZT foi três vezes maior, embora a existência do partograma no prontuário da mulher não caracterize o seu preenchimento adequado. O resultado aqui apresentado pode ser indicativo da melhor organização do cuidado e do monitoramento ao parto nessas maternidades.
Entre as parturientes submetidas ao parto cesáreo, 89,9% foram tratadas com o AZT IV comparados a 70,9% que foram submetidas ao parto vaginal. O grupo submetido à operação cesariana apresentou três vezes maior chance de receber o AZT IV.
Para o binômio mãe-bebê os resultados mostraram que as chances foram três vezes maiores nas maternidades com maior disponibilidade de carga horária da equipe como um todo, maior disponibilidade dos auxiliares de enfermagem; e maior disponibilidade da profissional enfermeira-obstetra. A proporção de mães e bebês tratados foram, respectivamente, 88,6, 88,9 e 87,4%.
O fato das parturientes serem admitidas na maternidade com dilatação cervical entre 1 a 7cm (83%), também mostrou estar associado à maior chance (quatro vezes mais) de tratamento para mãe e bebê. O peso ao nascer maior que 2.500g mostrou-se associado à maior frequência (82,1%) de tratamento (acima de três vezes).
Verificou-se ainda, que as chances de tratamento para mães e bebês foi cinco vezes maior entre as parturientes que realizaram o cuidado pré-natal (83,2%) e entre as parturientes que haviam sido testadas durante o pré-natal (86,8%), a chance de receber o tratamento com AZT IV foi quase três vezes mais.
Mais uma vez foi observado que as parturientes com renda média per capita maior que R$400,00 (82,3%) tiveram mais que o dobro de chance de tratamento para o binômio mãe-bebê.
Discussão
Experiências nacionais e locais têm mostrado que a instituição das recomendações para profilaxia da transmissão vertical do HIV e terapia anti-retroviral em gestantes tem significado a possibilidade de redução do risco de transmissão vertical do HIV.19,20
Na avaliação do programa de controle da transmissão vertical do HIV em maternidades do Projeto Nascer verificou-se que as atividades estratégicas com mais problemas foram as que se referem às ações de diagnóstico, incluindo o aconselhamento e o registro de informações da situação sorológica da gestante. Por outro lado, ficou evidenciado que, quando a gestante é diagnosticada a ação terapêutica é realizada. É importante frisar que as ações medicamentosas tiveram níveis de implantação maior que as ações de manejo clínico do trabalho de parto, tais como a prevenção de aminiotomia e episiotomia e a indicação da via de parto.
Vale ressaltar que a proporção de prontuários (49,6%) com registro da testagem anti-HIV realizada no pré-natal expressa apenas a frequência do registro e pode estar subestimando a frequência real de mulheres testadas no pré-natal. Acredita-se que o profissional de saúde tende a registrar somente aqueles casos em que ambos os eventos, isto é, testagem e resultados, estão presentes.
Efetuar o registro da testagem anti-HIV pode significar a garantia do conhecimento prévio do status sorológico. Para alguns autores esse conhecimento é determinante para que o binômio mãe-bebê apresente maior chance de acesso a todas as etapas do protocolo de prevenção da transmissão vertical do HIV, pois permite que os profissionais de saúde iniciem precocemente a terapia antiretroviral, além da maior chance dessa gestante e criança realizarem o acompanhamento em serviço de referência ambulatorial especializado.21,22
O aconselhamento das gestantes obteve grau de implantação considerado crítico. No entanto, é importante mencionar que o pré-parto é um período que oferece dificuldades práticas (parturiente ansiosa, comumente sentido dores) à realização de aconselhamento nos moldes tradicionais, seja pré ou pós-teste.
Apesar do parto cesário ter sido considerado como única indicação adequada da via de parto, o protocolo de manejo da gestante infectada pelo HIV indica o parto via vaginal para aquelas parturientes que apresentem carga viral menor que 1.000 cópias após 34 semanas de gestação.
A realização do teste rápido tem problemas de implantação especialmente referentes à disponibilização de seus resultados em tempo hábil para a intervenção oportuna. O tempo de leitura e fornecimento de resultados dos testes tanto ultrapassa como em algumas vezes foi inferior ao limite de tempo recomendado.
O desfecho parturiente testada em qualquer momento da gestação ou no parto atual também está associado à disponibilidade de hora-equipe e hora-enfermeiro por nascimento. Dito de outra forma, as parturientes que receberam cuidados em maternidades com mais horas profissionais por nascimento foram mais testadas. Esse resultado é corroborado pelo estudo realizado numa unidade de referência para tratamento do HIV/Aids no Rio de Janeiro onde foram verificados resultados favoráveis na prevenção da transmissão vertical com a implementação do adequado treinamento de equipes multiprofissionais para o acompanhamento das grávidas infectadas e de seus bebês.18
Com base nos achados deste estudo é possível concluir que o grau de implantação do Projeto Nascer, no conjunto das 30 maternidades avaliadas, foi insatisfatório, pois tanto o componente insumo quanto a atividade alcançaram valores de 71,3 e 60,9%, respectivamente.
Pode-se constatar que a falta de organização dos serviços de saúde somados à vulnerabilidade individual e social a que está submetida boa parte da população de mulheres portadoras do HIV influenciou negativamente a implementação das ações de controle da transmissão vertical do HIV nas maternidades estudadas.
Neste sentido, as principais recomendações envolvem: 1) sensibilização dos profissionais de saúde, principalmente os obstetras e enfermeiros obstétricos sobre a importância do aconselhamento pré e pós teste; 2) melhora da cobertura, tanto da testagem quanto da terapia materna - instituída durante o pré-natal, de preferência por serviço de assistência especializado para portadoras de HIV (SAE) e na maternidade logo após a admissão/diagnóstico; 3) reforçar as estratégias de registro, em prontuário, das informações sobre o pré-natal otimizando a tomada de decisão na maternidade; 4) aumentar o provimento do inibidor de lactação, lembrando que a interrupção mecânica pode ser mais discriminadora para a mãe HIV positivo, além de menos eficiente e 5) garantir o AZT xarope e a fórmula infantil para todos os recém-nascidos expostos.
Agradecimentos
Os autores agradecem as professoras doutoras Maria do Carmo Leal e Maria Lúcia Penna pela elaboração e concepção deste estudo. Agradecem também aos supervisores do trabalho de campo e a todos aqueles que trabalharam nas diversas etapas do estudo.
Referências
1. Ministério da Saúde. Programa Nacional de DST/AIDS. Boletim Epidemiológico DST/AIDS 2005;2(1):3-34.
2. Tess BH, Rodrigues LC, Newell ML, Dunn DT, Lago TD. Breastfeeding genetic, obstetric and other risk factors associated with mother-to-child transmission of HIV-1 in São Paulo State, Brazil. São Paulo Collaborative Study for Vertical Transmission of HIV-1. AIDS 1998;12(5):513-520.
3. Kuhn L, Steketee RW, Weedon J, Abrams EJ, Lambert G, Bamji M, et al. Distinct risk factors for intrauterine and intrapartum human immunodeficiency virus transmission and consequences for disease progression in infected children. Journal Infectious Diseases 1999;179(1):52-58.
4. Mofenson LM, Fowler MG. Interruption of materno-fetal transmission. AIDS 1999;13 Suppl:S205-14.
5. Gianvecchio RP, Goldberg TBL. Fatores protetores e de risco envolvidos na transmissão vertical do HIV-1. Caderno de Saúde Pública 2005;21(2):581-588.
6. Connor EM, Sperling RS, Gelber R, Kiselev P, Scott G, O'Sullivan MJ, et al. Reduction of maternal-infant transmission of human immunodeficiency virus type 1 with zidovudine treatment. New England Journal of Medicine 1994;331(18):1173-1180.
7. Ministério da Saúde. Secretaria-Executiva. Programa Nacional de DST e Aids. Projeto Nascer. Brasília: Ministério da Saúde; 2003.
8. Vasconcelos ALR, Hamann EM. Por que o Brasil ainda registra elevados coeficientes de transmissão vertical do HIV? Uma avaliação da qualidade da assistência prestada a gestantes/parturientes. Revista Brasileira de Saúde Materno Infantil 2005;5(4):483-492.
9. Veloso VG, Vasconcelos AL, Grinsztejn B. Prevenção da transmissão vertical no Brasil. Boletim Epidemiológico AIDS 1999;12:16-23.
10. Stefani M, Araújo BF, Rocha NMP. Transmissão Vertical do HIV em Populações de baixa Renda do Sul do Brasil. DST - Jornal Brasileiro de Doenças Sexualmente Transmissíveis 2004;16(2):33-39.
11. Souza Junior PRB, Szwarcwald CL, Barbosa Junior A, Carvalho MF, Castilho EA. Infecção pelo HIV durante a gestação: estudo-sentinela Parturiente, Brasil, 2002. Revista de Saúde Pública 2004;38(6):764-772.
12. Portaria n° 2104, de 19 de novembro de 2002. Institui, no âmbito do Sistema Único de Saúde/SUS o Projeto Nascer. Brasília.
13. Penchansky DBA, Thomas JW. The Concept of Access: definition and Relationship to Consumer Satisfaction. Medical Care 1981;19(2):127-140.
14. Valentine NB, Silva A, Kawabat K, Darby C, Christopher JL, Murray CJL, et al. Health System Responsiveness: concepts, domains and operationalization. In: Murray CJL, Evans DB, editors. Health systems performance assessment: debates, methods and empiricism. Geneva: World Health Organization; 2003. p.573-595.
15. Ferreira H, Cassiolato M, Gonzalez R. Como Elaborar Modelo Lógico de Programa: um roteiro básico. Nota Técnica. Brasília: IPEA; 2007.
16. Leal MC, Cunha CB. Perfil das Maternidades do Projeto Nascer-Brasil. Relatório de pesquisa disponível no Programa Nacional de DST e AIDS. Brasília. 2004.
17. Cosendey MA, Hartz ZMA, Bermudez JAZ. Validation of a tool for assessing the quality of pharmaceutical services. Caderno de Saúde Pública 2003;19(2):395-406.
18. Oliveira MA, Esher AFS, Santos EM, Cosendey MA, Luiza VL, Bermudez JAZ. Avaliação da assistência farmacêutica às pessoas vivendo com HIV/AIDS no município do Rio de Janeiro. Caderno de Saúde Pública 2002;18(5):1429-1439.
19. Nogueira SA, Abreu T, Oliveira R, Araujo L, Costa T, Andrade M, et al. Successful prevention of HIV transmission from mother to infant in Brazil using a multidisciplinary team approach. Brazilian Journal of Infectious Diseases 2001;5:78-86.
20. Succi RCM, Grupo de estudo da Sociedade Brasileira de Pediatria para avaliar a transmissão Materno-Infantil do HIV. Mother-to-child transmission of HIV in Brazil during the years 2000 and 2001: results of a multi-centric study. Caderno de Saúde Pública 2007;23 Suppl 3:S379-389.
21. Cavalcante MS, Ramos Jr AN, Silva TMJ, Pontes LRSK. Transmissão Vertical do HIV em Fortaleza: revelando a situação epidemiológica em uma capital do Nordeste. Revista Brasileira de Ginecologia e Obstetrícia 2004;26(2):131-138.
22. Turchi MD, Duarte LD, Martelli CMT. Mother-to-child transmission of HIV: risk factors and missed opportunities for prevention among pregnant women attending health services in Goiânia, Goiás State, Brazil. Caderno de Saúde Pública 2007;23 Suppl 3:S390-401.
 Endereço para correspondência:
Endereço para correspondência:
Escola Nacional de Saúde Pública Sérgio Arouca,
Rua Leopoldo Bulhões, 1480, Sala 613,
Manguinhos, Rio de Janeiro-RJ, Brasil.
CEP: 21041-210
E-mail:bmoreira@ensp.fiocruz.br
Recebido em 31/08/2009
Aprovado em 30/03/2010












 Curriculum ScienTI
Curriculum ScienTI
