Introdução
A tuberculose constitui um importante problema de Saúde Pública mundial, conformando uma das principais causas de morte entre as doenças transmissíveis, em adultos. A alta prevalência, associada ao potencial de disseminação, fizeram da tuberculose uma condição emergente, com níveis elevados e crescentes de morbimortalidade, sobretudo em países pobres, os quais respondem por 95% dos casos novos e 98% dos óbitos.1
No ano de 2014, foram estimados 9,6 milhões de casos de tuberculose, com 6 milhões de casos novos e 1,5 milhões de mortes no mundo. Apesar de a prevalência ter decrescido 45% desde a década de 1990, 11 dos 22 países que concentram 80% dos casos não atingiram a meta pactuada pela Organização Mundial da Saúde (OMS), de reduzir pela metade a incidência, prevalência e mortalidade pela doença até 2015.2 Entre os motivos da situação constatada, destaca-se a relação da tuberculose com a pobreza e a exclusão social, questões centrais da vulnerabilidade ao adoecimento.3
No Brasil, ao longo dos anos de 2005 a 2014, houve redução do coeficiente de incidência da tuberculose, de 41,5 casos para 33,5 casos novos por 100 mil habitantes. Também foi registrada redução nos coeficientes de mortalidade, de 2,8 para 2,3 óbitos/100 mil habitantes, entre 2004 e 2013, representando uma redução média de 2,3% ao ano no período. As capitais brasileiras com os coeficientes de incidência mais elevados em 2013 foram, consecutivamente, Porto Alegre, Cuiabá, Recife, Manaus e Belém.2
Por serem centros urbanos com maior oferta de trabalho, as capitais constituem grandes aglomerados populacionais, concentradores de migrantes, propensos ao aumento de desigualdades sociais, de populações privadas de liberdade e em situação de rua.4-5 Estes grupos, em conjunto com indivíduos coinfectados pelo vírus da imunodeficiência humana (HIV) e aqueles que abandonam o tratamento, são os mais afetados pela doença e os que apresentam maiores taxas de mortalidade.6-13
Considerando-se a mortalidade como marcador de efetividade das estratégias de prevenção e controle da doença, este estudo teve por objetivo analisar a associação ecológica entre mortalidade por tuberculose e indicadores sociodemográficos, de saúde e de acesso a serviços de saúde nas capitais dos estados brasileiros e no Distrito Federal.
Métodos
Estudo ecológico, com dados das bases do Sistema de Informações sobre Mortalidade (SIM) e do Sistema de Informação da Atenção Básica (Siab), do Ministério da Saúde, bem como da Pesquisa Nacional por Amostra de Domicílios (PNAD) da Fundação Instituto Brasileiro de Geografia e Estatística (IBGE), que teve como unidades de análise as 26 capitais dos estados brasileiros e o Distrito Federal (27 municípios), e os anos de 2008 a 2010.
A variável dependente foi o coeficiente padronizado médio de mortalidade por tuberculose por 100 mil habitantes nas capitais brasileiras, no triênio 2008-2010. Para o cálculo do coeficiente, utilizou-se o número de óbitos por tuberculose e o tamanho da população no período analisado. As taxas de mortalidade por tuberculose foram ajustadas pelo método direto de padronização, utilizando-se a população-padrão fornecida pela OMS para o período de 2000 a 2025. A padronização permite efetuar comparações entre regiões com diferentes padrões demográficos e etários, como é o caso das capitais brasileiras. O número de óbitos por tuberculose foi extraído do SIM, com base nos registros-códigos A15 a A19 da Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde - Décima Revisão (CID-10).14
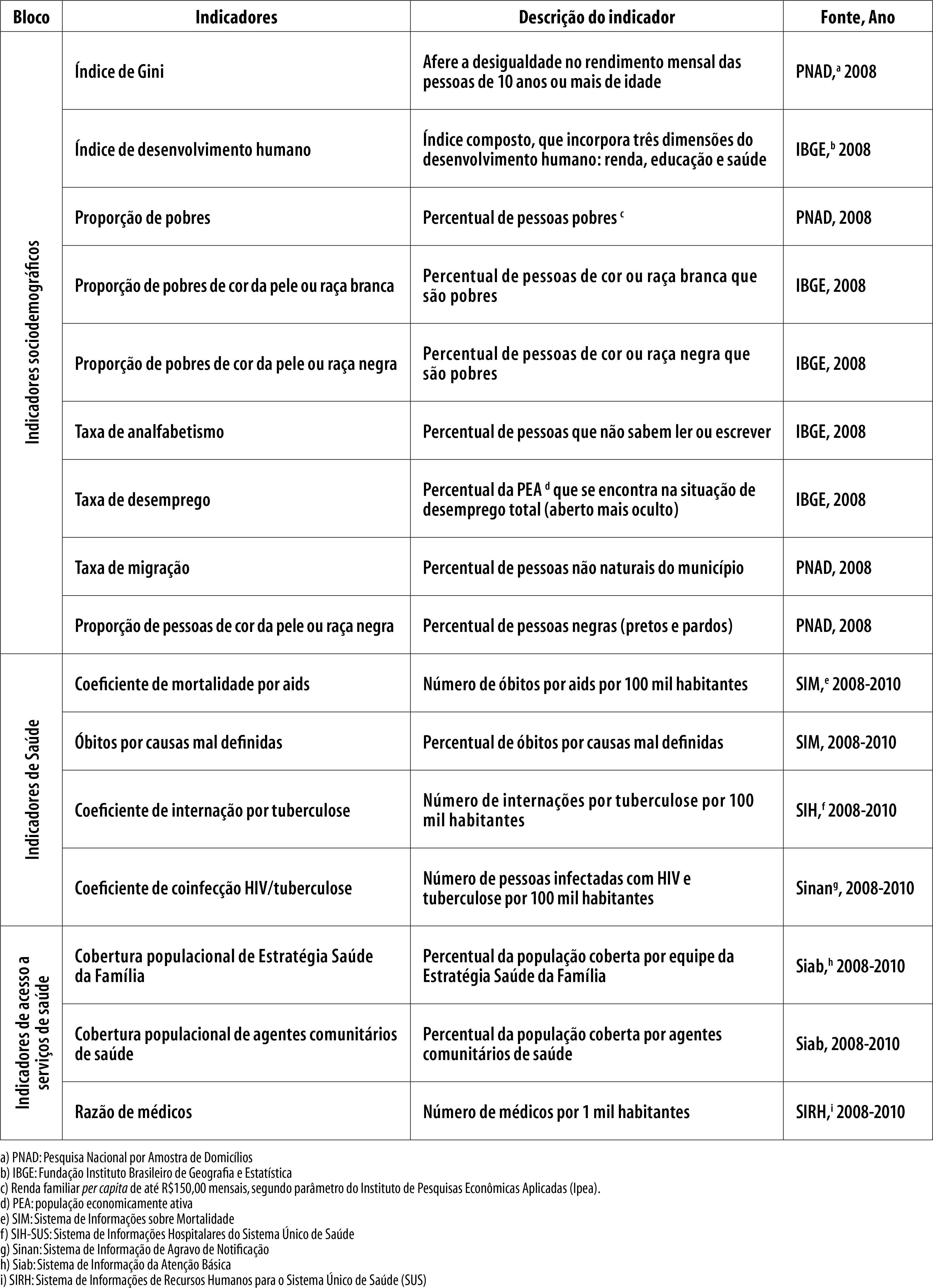
As variáveis independentes compreenderam 16 indicadores, agrupados em três blocos (Figura 1). Os coeficientes de mortalidade por tuberculose e as variáveis explanatórias foram descritas por meio de média, desvio-padrão, valor máximo e mínimo. A associação entre as variáveis foi analisada pelo coeficiente de correlação de Pearson. As variáveis independentes que apresentaram associação estatística (p<0,10) com o desfecho na análise bivariável entraram no modelo de regressão linear múltipla, utilizando-se o método “para trás”.
A normalidade da distribuição das variáveis foi analisada pelo teste de Shapiro-Wilk. As análises foram realizadas com o auxílio do programa Statistical Package for the Social Sciences (SPSS) versão 18.0. A pesquisa foi aprovada pelo Comitê de Ética e Pesquisa da Universidade Federal do Rio Grande do Sul: Parecer no 572.013.
Resultados
No triênio 2008-2010, foram registrados 4.744 óbitos por tuberculose nas 26 capitais dos estados brasileiros e no Distrito Federal. Nessas localidades, viviam 23% da população brasileira e concentravam-se 33% dos óbitos por tuberculose ocorridos no país. O coeficiente de mortalidade por tuberculose padronizado foi de 2,5 óbitos por 100 mil habitantes no período, variando entre 6,4/100 mil hab. em Manaus e 0,1/100 mil hab. em Palmas (Figura 2).
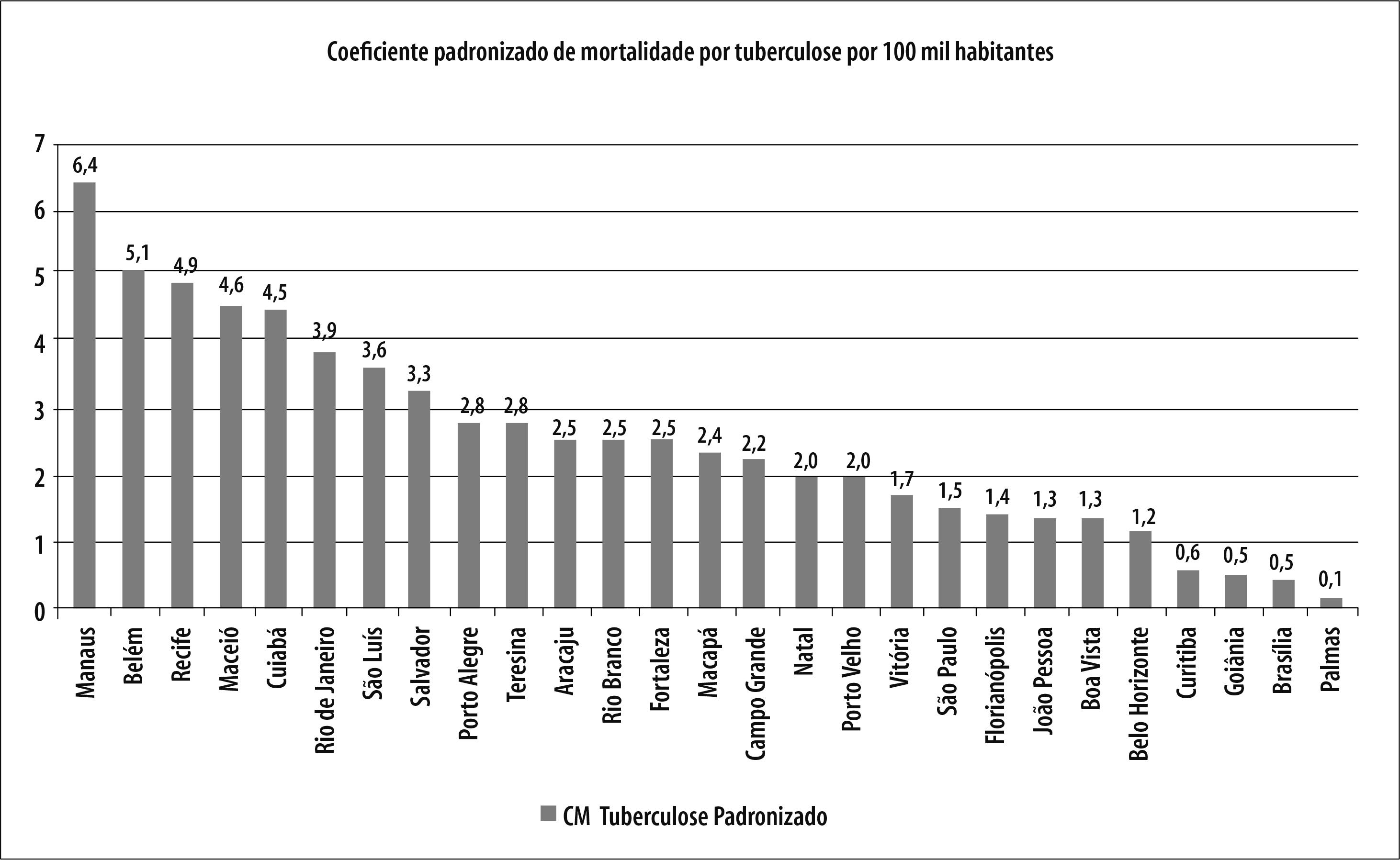
Figura 2 - Coeficiente médio padronizado de mortalidade por tuberculose (por 100 mil habitantes) nas capitais dos estados brasileiros e no Distrito Federal, 2008-2010
Em 13 capitais brasileiras, os coeficientes de mortalidade por tuberculose foram superiores à média: Manaus e Belém (região Norte); Recife, Maceió, São Luís, Salvador e Teresina (região Nordeste); Cuiabá (região Centro-Oeste); Rio de Janeiro (região Sudeste); e Porto Alegre (região Sul) (Figura 2).
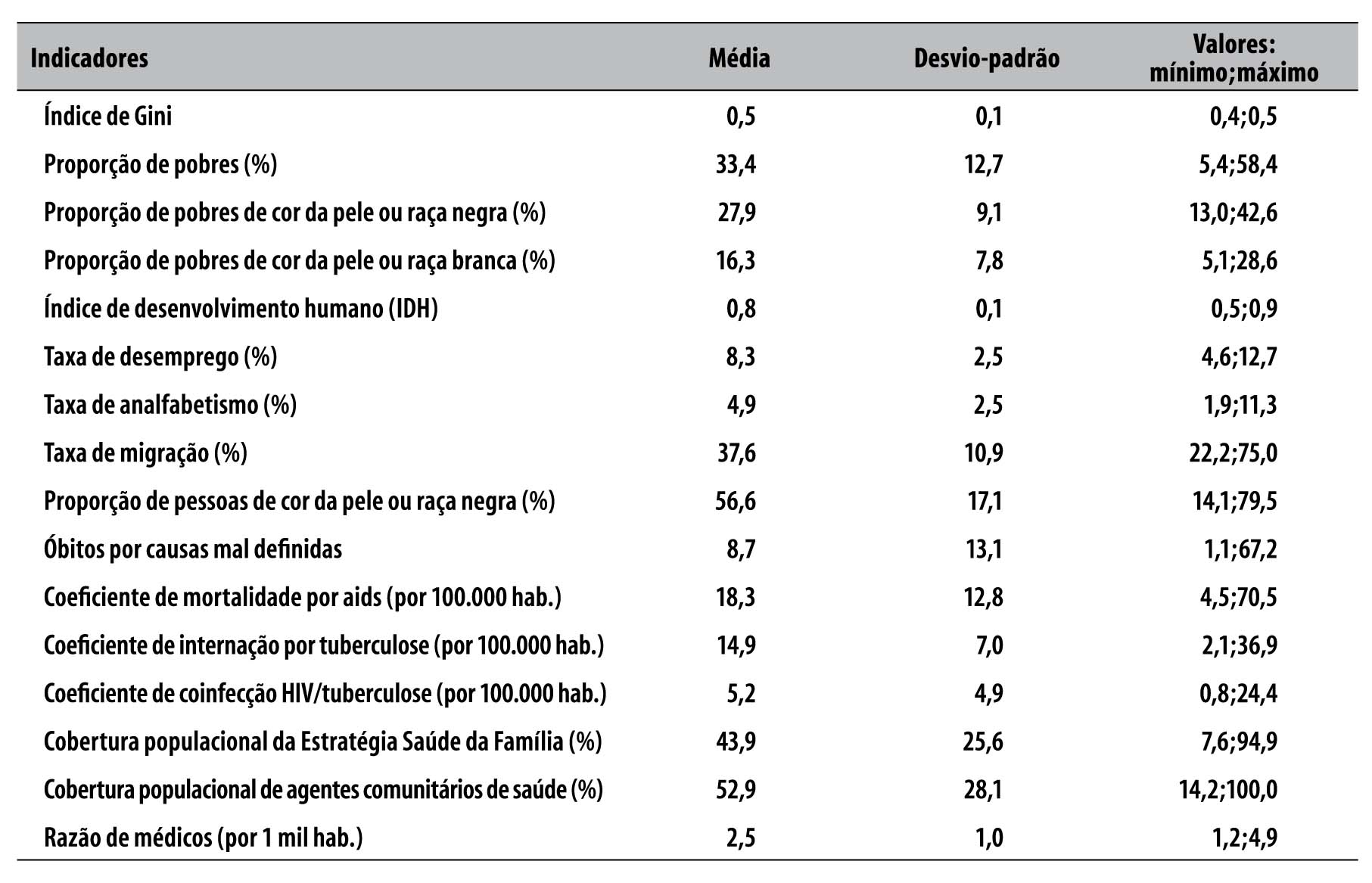
Na descrição das variáveis independentes (Tabela 1), evidenciou-se alta proporção de pessoas pobres (33%), de migrantes (38%) e de mortalidade devida à síndrome da imunodeficiência adquirida - aids (18 óbitos/100 mil habitantes). A proporção de negros pobres foi superior à de brancos pobres e cerca de 50% da população residente nas capitais estava coberta pelas ações dos agentes comunitários de saúde e da Estratégia Saúde da Família (Tabela 1).
Tabela 1 - Descrição das variáveis explanatórias do estudo sobre mortalidade por tuberculose nas capitais dos estados brasileiros e no Distrito Federal, 2008-2010
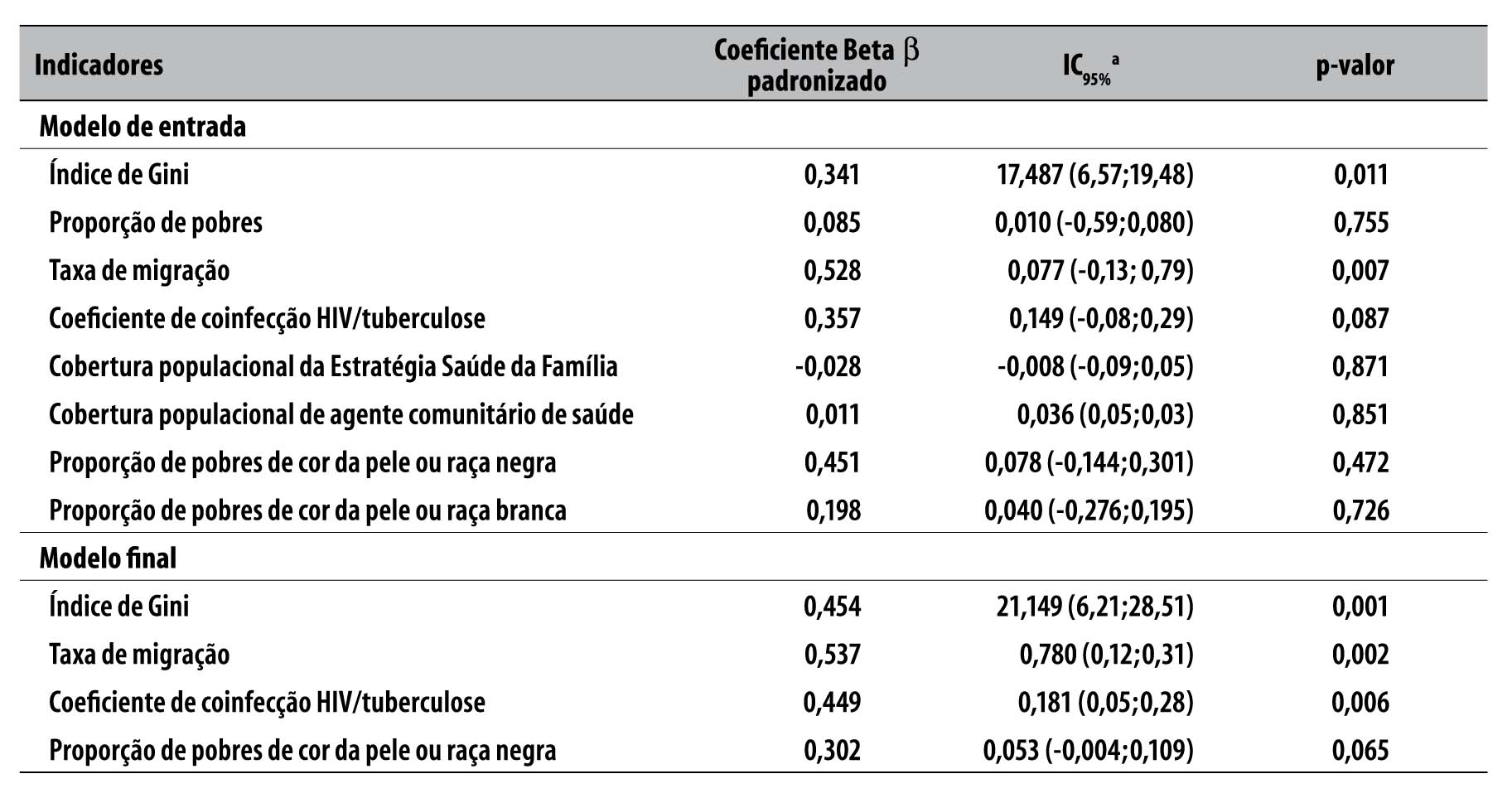
Ao realizar teste de correlação entre o coeficiente padronizado de mortalidade por tuberculose e as variáveis independentes apresentadas na Tabela 2, observou-se associação entre mortalidade por tuberculose e desigualdade de renda aferida pelo índice de Gini do rendimento mensal das pessoas de 10 anos ou mais de idade. Proporção de pobres, de pobres de cor da pele ou raça negra, de pobres de cor da pele ou raça branca, taxa de migração, coeficiente de coinfecção HIV/tuberculose, cobertura populacional da Estratégia Saúde da Família e de agentes comunitários de saúde também foram variáveis que demonstraram associação com a mortalidade por tuberculose, conforme se verifica na Tabela 2 (p<0,10).
Tabela 2 - Correlação de Pearson entre coeficiente de mortalidade por tuberculose e variáveis independentes, nas capitais dos estados brasileiros e no Distrito Federal, 2008-2010
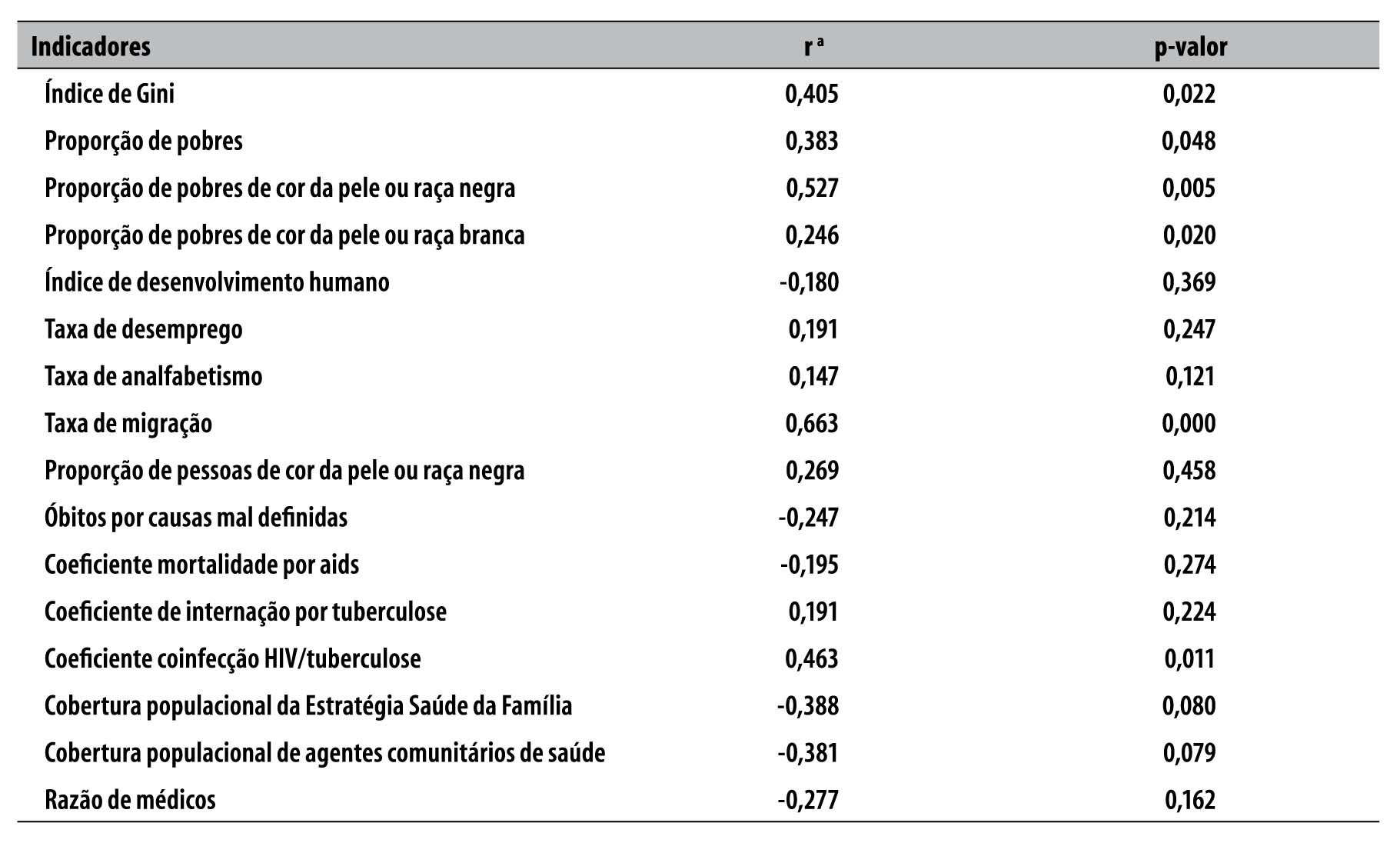
a) r: coeficiente de correlação de Pearson
Com a aplicação do modelo de regressão linear múltipla e após ajuste do modelo (Tabela 3), constatou-se que quatro variáveis permaneceram significativamente associadas à mortalidade por tuberculose: índice de Gini (β=0,454; p=0,001), taxa de migração (β=0,537; p=0,002), coeficiente de coinfecção HIV/tuberculose (β=0,449; p<0,006) e proporção de pobres entre pessoas de cor da pele ou raça negra (β=0,302; p=0,065). O modelo apresentou capacidade de predição do desfecho de 62% (r2=0,620).
Discussão
A mortalidade por tuberculose foi mais elevada em capitais com maior desigualdade de renda, maior taxa de migração, maior proporção de pobres de cor da pele ou raça negra e maiores coeficientes de coinfecção HIV/tuberculose. Para proceder às análises da mortalidade por tuberculose, taxas padronizadas por idade e sexo foram utilizadas. Este encaminhamento faz referência ao fato de serem os homens adultos jovens o segmento sob maior risco de morte por tuberculose.7-9
Esses achados corroboram o conhecimento existente sobre a epidemiologia da tuberculose, que aponta alguns dos segmentos sociais mais afetados pela doença: pessoas com baixa renda, migrantes e pessoas coinfectadas por tuberculose e HIV.7 O índice de Gini, indicador que mede disparidades na distribuição de renda, contribuiu para analisar desigualdades sociais, que, associadas a dificuldades de acesso aos serviços de saúde, comprometem a saúde da população e podem ser um fator associado à mortalidade por tuberculose.15,16
A associação ecológica com desigualdade social observada corrobora estudos nacionais7-10 e internacionais,12,17-20 pelos quais é possível observar que o risco de morrer por tuberculose aumenta substancialmente em cenários onde a desigualdade de renda redunda em aumento da pobreza, piora nas condições de moradia e alimentação e precarização do ambiente e das relações de trabalho, dos serviços de educação e saúde disponíveis à população.
Tal associação também é observada em nível individual. Pessoas com menor renda e escolaridade estão mais vulneráveis ao agravamento do estado de saúde relacionado à doença, à falha terapêutica e à baixa adesão ao tratamento.17 Estas situações, problematizadas no campo de controle da tuberculose, podem-se relacionar ao insuficiente conhecimento sobre a doença, a pouca atenção à adesão terapêutica e aos custos da terapia para o paciente, familiares e sistema de saúde.18
É importante reconhecer que essas demandas estão contempladas no escopo dos programas de controle da tuberculose no Brasil, na distribuição gratuita de medicamentos e na estratégia de tratamento diretamente observado (TDO), este que é um dos principais investimentos técnico-organizacionais do Programa Nacional de Controle da Tuberculose, ao propor reabilitação social, melhora da autoestima, qualificação profissional e enfrentamento de outras barreiras sociais.21
Outra associação com a mortalidade por tuberculose encontrada neste estudo relaciona o segmento de pobres negros e fomenta a discussão sobre vulnerabilidade social e, de modo a ampliar o horizonte explicativo, o racismo e suas consequências para a população negra no Brasil, tema incluído no debate sobre desfechos desfavoráveis em saúde.3 Nesse sentido, para melhor efetivação de ações nos contextos onde há marcantes iniquidades sociais, é necessário investir, em termos de qualidade e quantidade, em abordagens intersetoriais da Educação, Assistência Social, Justiça e Saúde.3,18
A literatura documenta a contribuição dos processos migratórios para a piora nas condições de vida em grandes centros urbanos, com duas questões a serem consideradas. Uma delas refere-se ao fato de nesses centros urbanos, os governos terem de acolher indivíduos migrantes, muitas vezes sem dispor de estrutura para atender as novas demandas por eles representadas.15,19-20 Outra questão é que, em decorrência do acompanhamento precário nos serviços de saúde, cresce a possibilidade da ocorrência de irregularidades e/ou abandono do tratamento medicamentoso, situações relacionadas ao surgimento de tuberculose multidroga resistente.17
No Brasil, de 1950 a 2010, a população residente nos espaços urbanos cresceu de 36 para 84%, como consequência, principalmente, do desmantelamento das pequenas propriedades rurais, perda da terra por endividamento, necessidade de fugir de condições climáticas inóspitas, ambientes de conflitos e contextos de violência.22 Acredita-se que a relação entre migração, pobreza e falta de acesso à assistência prestada pela Saúde possa atuar de forma sinérgica no aumento das chances de morrer por tuberculose.
Em nível individual, observa-se que migrantes em situação de pobreza são mais suscetíveis a adoecer porque, frequentemente, não dispõem de recursos para subsistência, enquanto outros vivem em situação de moradia precária ou na rua, com frágeis redes de apoio social.20,24-25 Acrescentam-se a essas condições as restrições de acesso às unidades básicas de saúde, que direcionam suas ações assistenciais à população residente no município.20,26
Em Barcelona, Espanha, a partir dos anos 2000, registrou-se aumento na incidência de tuberculose, potencializada pelo forte fluxo de imigração. Nesse cenário, os gestores instituíram políticas de saúde específicas, como a incorporação de agentes que atuavam como tradutores e mediadores culturais, realizando monitoramento em domicílio e hospitais.24 Em Malawi, um dos países africanos priorizados pela OMS para implementação de estratégias de controle da tuberculose, bons resultados foram alcançados com mutirões de registro de residência, uma vez que muitas pessoas não acessavam o tratamento gratuito por não terem esse registro.20
No contexto brasileiro, além dos fluxos migratórios internos, notabilizados a partir do ano de 2005, tem-se registrado crescente entrada no país de pessoas advindas da América Latina e do continente africano.25 Estudo realizado no município de São Paulo, no período de 1998 a 2008, apresentou elevada incidência de tuberculose em áreas receptoras de migrantes bolivianos. Os membros da comunidade boliviana tiveram as mesmas oportunidades de acesso e qualidade na assistência em saúde que os cidadãos paulistanos, contribuindo para desfechos mais favoráveis no processo de adoecimento.26
A associação encontrada entre mortalidade por tuberculose e coeficiente de coinfecção HIV/tuberculose corrobora dados da OMS indicativos da tuberculose como a comorbidade que mais determina a morte de pessoas vivendo com aids no Brasil.2 No mundo, em 2014, dos seis milhões de casos novos de tuberculose, 1,2 milhões ocorreram entre pessoas infectadas pelo HIV.1
Um dos problemas mais reconhecidos no que tange à mortalidade de coinfectados por HIV/tuberculose é que grande parte das pessoas nessa condição desconhecem sua sorologia positiva para o HIV e, por conseguinte, não recebem terapia antirretroviral. Estudo realizado em Porto Alegre-RS, capital e município brasileiro com a maior incidência de coinfecção HIV/tuberculose, revelou que em 21,1% dos casos novos e em 20% dos casos prevalentes de tuberculose, registrados entre 2007 e 2011, não se havia realizado o exame para detecção do HIV.11
Considerando-se a alta prevalência de HIV um importante fator de risco para a tuberculose,27 é forçoso presumir que a colaboração mútua entre os programas governamentais responsáveis pela prevenção, tratamento e gestão dessas doenças3,11,19 possa não estar ocorrendo de forma exitosa. Atualmente, tais programas são propostos pela esfera federal, encarregados ao Departamento de DST, Aids e Hepatites Virais e ao Programa Nacional de Controle da Tuberculose, ambos do Ministério da Saúde.
Não foi observada associação entre mortalidade por tuberculose e cobertura da Estratégia Saúde da Família e do programa de agentes comunitários de saúde. Nesse sentido, pondera-se que a cobertura dessas estratégias de atenção à saúde, para além dos números, necessita ser pensada e alocada visando minimizar limitações de acesso geográfico e funcional, sem se desocupar da melhora na qualidade e resolubilidade do cuidado ofertado. É possível que essa relação, entre qualificação da atenção básica e redução das internações e mortes por tuberculose no país, seja todavia menos sensível ao setor da Saúde, embora não menos importante no curto prazo.
Estudos12,19 de abrangência mundial sugerem que a queda na incidência da tuberculose está mais fortemente associada a determinantes biológicos, sociais e econômicos do que ao desempenho de programas de diagnóstico, tratamento e controle desse agravo. No Brasil, de acordo com alguns autores,28 a implementação de programas de transferência de renda para as populações mais pobres, a existência do Sistema Único de Saúde - SUS - e melhorias sociais e no meio ambiente são essenciais para a efetividade do controle de doenças infecciosas.
Essa questão também foi discutida por autores que examinaram a política de controle da tuberculose na Colômbia,29 um dos 15 países que, juntamente com o Brasil, respondem por 73% dos casos da doença notificados na região das Américas.30 Foi constatado que o desmonte do sistema nacional de saúde colombiano e a privatização da gestão de seus recursos, a partir de 1993, impactaram negativamente nos indicadores de desempenho do Programa de Controle da Tuberculose daquele país.29
Este estudo está sujeito a falácia ecológica, compreendida como a inferência de relação causal entre mortalidade por tuberculose em migrantes, pobres de cor da pele ou raça negra, pessoas em situação de desigualdade social e coinfectados pelo HIV, não obstante a tuberculose poder levar a óbito indivíduos não pertencentes aos grupos que apresentaram associação com o desfecho.
Considera-se que as análises deste estudo devam ser aprimoradas em futuras linhas de pesquisa, com o objetivo de aprofundar e melhor compreender a vulnerabilidade dos segmentos sociais mais afetados pela tuberculose. Contribuições oportunas podem advir de abordagens dedicadas aos determinantes sociais em saúde,4 entre os quais se encontram os determinantes macroestruturais (pobreza, desigualdade de renda, acesso aos serviços de saúde) e (ii) os determinantes proximais, que enfatizam o adoecimento, a gravidade dos quadros clínicos, a condição oportuna do diagnóstico e a aderência ao tratamento.
Nessa perspectiva, recomenda-se, para além dos determinantes macroestruturais e proximais, considerar também análises das trajetórias de adoecimento3 e dos itinerários terapêuticos traçados pelos indivíduos acometidos por tuberculose. Tais análises abrangem as interferências culturais e as mediações sociais e entre as diferentes matrizes com poder de repercutir negativamente, no adoecimento e no cuidado em saúde, concorrendo para desfechos desfavoráveis.











 texto em
texto em 
 Curriculum ScienTI
Curriculum ScienTI