Apresentação
O presente artigo aborda as infecções que causam cervicite, tema que compõe o Protocolo Clínico e Diretrizes Terapêuticas (PCDT) para Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis (IST), publicado pela Secretaria de Vigilância em Saúde, do Ministério da Saúde do Brasil. Para a elaboração do PCDT, foram realizadas a seleção e a análise das evidências disponíveis na literatura e discussão em um painel de especialistas. O documento foi aprovado pela Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde (Conitec)1 e atualizado pelo grupo de especialistas em IST em 2020.
Aspectos epidemiológicos
A cervicite, também denominada endocervicite, é uma inflamação e irritação do colo do útero, reconhecida pela primeira vez como uma questão de importância clínica em 1984.2 A cervicite pode ser causada por uma IST, cujos agentes mais comuns são Chlamydia trachomatis e Neisseria gonorrhoeae. Entretanto, Trichomonas vaginalis, Mycoplasma genitalium, Ureaplasma urealiticum e o vírus do herpes simples também podem causar cervicite.3-5 Importante ressaltar que a inflamação do segmento externo do colo, sobretudo relacionada ao T. vaginalis, e que confere ao colo uterino um aspecto em framboesa, não constitui cervicite, sendo considerada uma extensão da vaginite denominada cérvico-colpite, embora esteja localizada no colo do útero.6 Há também casos em que nenhuma infecção é identificada e a cervicite geralmente é causada por irritação mecânica ou química. As fontes de irritação mecânica incluem trauma por instrumentos cirúrgicos ou objetos estranhos (por exemplo, pessário, diafragma, tampão, tampa cervical ou preservativo). A irritação química pode ser causada pela exposição ao látex, duchas vaginais, espermicidas ou cremes contraceptivos.7
Estimativas sobre a incidência de infecções por N. gonorrhoeae e C. trachomatis em países da América Latina, em 2016, indicaram que a incidência de gonorreia em gestantes, na Argentina, foi de 0,5%; nas Bahamas, de 2,0%; no Brasil, de 1,0%; na Colômbia, de até 2,0%; e no Haiti, de 2,7% a 3,0%. Em não gestantes, a estimativa de incidência de gonorreia, no Brasil, foi de1,5%; no Chile, de 0,6%; na Colômbia, de até 0,2%; e no Haiti, de 1,0% a 4,0%. Já a estimativa de incidência de clamídia em gestantes, nas Bahamas, foi de 12,0%; no Brasil, de 9,8% a 16,7%; no Haiti, de 8,0% a 14,0%; no Chile, de 5,9%; no México, de 8,3% a 10,8%; e no Peru, de 10,0%. Em não gestantes, a estimativa de incidência de clamídia, no Brasil, foi de 5,5% a 13,0%; no Chile, de 8,8%; na Colômbia, de até 3,2%; no Haiti, de 1,9% a 11,6%; no México, de 1,5%; e no Suriname, de 9,5%.8 No Brasil, não existem dados consolidados em nível nacional de infecções causadas por C. trachomatis ou N. gonorrhoeae, por não serem agravos de notificação compulsória. Estudo conduzido em seis estados brasileiros encontrou prevalências de 2,1% de clamídia, 0,9% de gonorreia e 2,7% de coinfecção por clamídia e gonorreia em mulheres vivendo com o vírus da imunodeficiência humana (human immunodeficiency virus, HIV).9 Em gestantes e mulheres que procuram atendimento em clínicas de ginecologia,10-17 as prevalências estão de acordo com as relatadas pela Organização Mundial da Saúde (OMS).
Os casos de cervicite são assintomáticos em torno de 70% a 80%. Nos casos sintomáticos, as principais queixas são corrimento vaginal, sangramento intermenstrual ou pós-coito, dispareunia, disúria, polaciúria e dor pélvica crônica.18-23 Os fatores associados à prevalência são: mulheres sexualmente ativas com idade inferior a 25 anos, novas ou múltiplas parcerias sexuais, parcerias com IST, história prévia ou presença de outra IST e uso irregular de preservativo.10 24-27
Aspectos clínicos
Os sintomas da cervicite, quando existentes, podem ser semelhantes aos da vaginite, com corrimento vaginal, prurido ou dispareunia. As infecções por C. trachomatis e N. gonorrhoeae em mulheres frequentemente não produzem corrimento vaginal; entretanto, se ao exame especular for constatada presença de mucopus cervical e friabilidade do colo, ou se o teste do cotonete resultar positivo, deve ser realizado tratamento para gonorreia e clamídia, pois esses são os agentes etiológicos mais frequentes da cervicite mucopurulenta.3 O diagnóstico sindrômico de cervicite não é efetivo para aplicação em massa, tendo em vista que o agravo é assintomático na maioria dos casos.28-30 As principais consequências da cervicite por clamídia e gonorreia, quando não tratadas, incluem a doença inflamatória pélvica e suas complicações (dor pélvica crônica, gravidez ectópica e infertilidade).18 As lesões cervicais causadas pelo vírus do herpes simples e pela sífilis também podem causar cervicite.4 É importante ressaltar que a cervicite herpética é frequente na primoinfecção e pode estar associada ao corrimento genital.3
Diagnóstico
O diagnóstico laboratorial da cervicite causada por C. trachomatis e N. gonorrhoeae pode ser feito pela detecção do material genético dos agentes infecciosos por biologia molecular. Esse é o método de escolha para todos os casos, tanto sintomáticos quanto assintomáticos.31 A sorologia para clamídia encontra aplicação na investigação diagnóstica de suspeita de infecção sistêmica no passado, como pneumonia em recém-nascidos, linfogranuloma venéreo, salpingite, epididimite, infertilidade e gravidez ectópica, mas é inapropriada para diagnosticar infecções urogenitais.32 O rastreamento no Brasil está indicado para gestantes com menos de 30 anos de idade na primeira consulta pré-natal, pessoas com IST e pessoas vivendo com HIV no momento do diagnóstico, além de vítimas de violência sexual e usuários de profilaxia pré-exposição (PrEP) e profilaxia pós-exposição (PEP) ao HIV. A inclusão dos testes de biologia molecular para detecção de C. trachomatis e N. gonorrhoeae está prevista no Sistema Único de Saúde (SUS) como procedimento de média complexidade, sob o código 02.02.03.099-7.33
As infecções por C. trachomatis e N. gonorrhoeae podem ser diagnosticadas em mulheres utilizando o primeiro jato de urina, ou por coleta de swabs da endocérvice ou vagina, incluindo swabs vaginais autocoletados. Os testes de amplificação de ácidos nucleicos (nucleic acid amplification testing, NAAT) são os testes mais sensíveis para esse tipo de material e são recomendados para detectar C. trachomatis e N. gonorrhoeae.30 Como exemplo de NAAT, citam-se a reação em cadeia da polimerase e a amplificação mediada por transcrição. Exames em outros sítios anatômicos podem ser realizados em pessoas com história de sexo anal receptivo e sexo oral. No caso da N. gonorrhoeae, existe a possibilidade de realização de cultura (meio seletivo de Thayer-Martin modificado), mas essa técnica requer espécimes coletados com swab endocervical, que também está disponível para detecção de N. gonorrhoeae no reto, orofaringe e região ocular. A sensibilidade dos NAAT para a detecção da N. gonorrhoeae em sítios urogenitais e não genitais, em geral, é superior à da cultura.34 A realização de cultura com teste posterior para determinação da susceptibilidade do gonococo aos antimicrobianos também está indicada no caso de falha terapêutica.31 35
O diagnóstico laboratorial de M. genitalium deve ser realizado idealmente por meio dos testes de biologia molecular, uma vez que a cultura apresenta menor sensibilidade e menos praticidade devido ao período de crescimento extremamente longo.5
Tratamento
O manejo clínico dos casos de cervicite é importante para o seu controle efetivo. As recomendações para o manejo de cervicite, com descrição da rotina de atendimento, estão apresentadas na Figura 1. Os medicamentos e linhas de tratamento recomendados33 estão descritos na Figura 2.
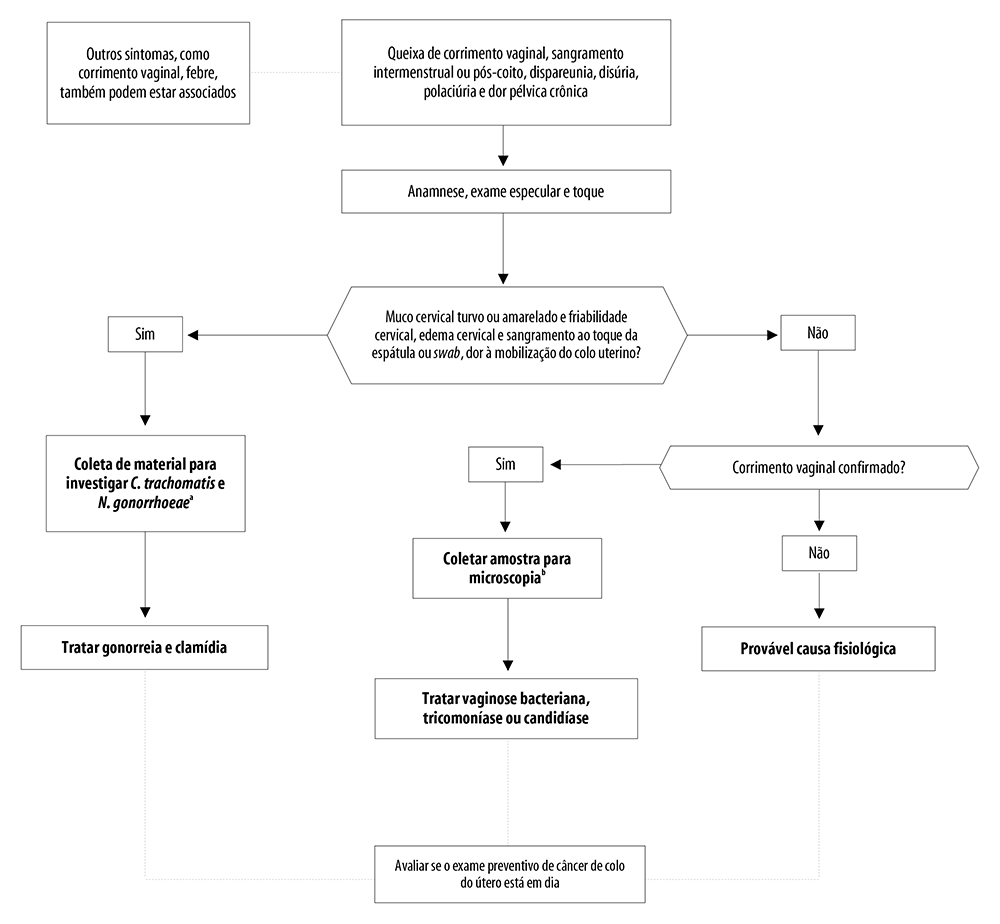
Fonte: adaptado do Protocolo Clínico e Diretrizes Terapêuticas para Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis 2020.33
Notas: a) Existem kits de biologia molecular que detectam mais patógenos simultaneamente, além de clamídia e gonococo, e que também são úteis para o diagnóstico de cervicite, como M. genitalium; b) Mesmo nos casos que apresentam colo e muco cervical normal, C. trachomatis e M. genitalium podem estar presentes; portanto, provas de biologia molecular, se disponíveis, devem ser utilizadas para afastar essa possibilidade.
Figura 1 Recomendações para o manejo de cervicite sintomática
Figura 2 Tratamento de gonorreia e clamídia
| Gonorreia/clamídia | Tratamento |
|---|---|
| Infecção gonocócica NÃO complicada (uretra, colo do útero, reto e faringe) | Ceftriaxona 500mg, intramuscular (IM), dose única mais azitromicina 500mg, 2 comprimidos, via oral (VO), dose única |
| Infecção gonocócica disseminada | Ceftriaxona 1g, IM OU intravenoso (IV), ao dia, completando ao menos 7 dias de tratamento mais azitromicina 500mg, 2 comprimidos, VO, dose única |
| Infecção por clamídia ou micoplasma | Azitromicina 500mg, 2 comprimidos, VO, dose única; OU doxiciclina 100mg, VO, 2 vezes ao dia, por 7 dias (exceto gestantes)a |
| Oftalmia neonatal | Tratamento |
| Prevenção da oftalmia neonatal | Nitrato de prata a 1% (método de Crede), aplicação única, na primeira hora após o nascimento; OU tetraciclina a 1% (colírio), aplicação única, na primeira hora após o nascimento |
| Tratamento da oftalmiab neonatal | Ceftriaxona 25-50mg/kg/dia, IM, no máximo 125mg em dose única |
Fonte: adaptado do Protocolo Clínico e Diretrizes Terapêuticas para Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis 2020.33
Notas: a) Nos casos de micoplasma, deve-se dar preferência à azitromicina, pois a doxiciclina apresenta altos níveis de resistência; b) Instilação local de solução fisiológica, de hora em hora; não se indica a instilação local de penicilina; nos casos de resposta terapêutica não satisfatória, considerar a hipótese de infecção simultânea por clamídia.
Da mesma forma que o protocolo brasileiro, o protocolo norte-americano recomenda como tratamento para C. trachomatis a azitromicina 1g, via oral (VO), em dose única, ou doxiciclina 100mg, VO, duas vezes por dia, por sete dias (não recomendado em gestantes).33 35 No caso de infecções não complicadas da cérvice, uretra e reto por N. gonorrhoeae, o regime medicamentoso indicado pelo PCDT é a ceftriaxona 500mg, intramuscular (IM), em dose única, associada com azitromicina 1g, VO, em dose única, administradas, de preferência, simultaneamente.33 A recomendação de dosagem de ceftriaxona 500mg foi feita pela Conitec34 com base em uma avaliação de custo-benefício em relação ao uso e impacto financeiro da ceftriaxona 250mg para o país. Doses diferentes de ceftriaxona, como a de 250mg,35 são preconizadas em outros países, conforme disponibilidade do fármaco e evidências locais de susceptibilidade do gonococo aos antimicrobianos.
Um desafio no tratamento da N. gonorrhoeae é o aumento de cepas com resistência antimicrobiana clinicamente significativa, incluindo cefalosporinas, tetraciclina, quinolonas e penicilinas. Igualmente, outro agente que vem mostrando grande resistência aos fármacos é o micoplasma. Embora o tratamento de escolha seja a azitromicina como primeira linha, estudos já mostram até 30% de resistência em alguns locais.4
Sintomas persistentes após o tratamento de N. gonorrhoeae devem ser avaliados por cultura e teste para determinação da susceptibilidade do gonococo aos antimicrobianos. Ressalta-se que a cervicite persistente pode também ser causada por outros microrganismos. A falha terapêutica deve ser considerada em pessoas que continuam apresentando sintomas de três a cinco dias após o tratamento e sem contato sexual no período, e também em pessoas com um teste de cura positivo (cultura positiva em mais de 72 horas ou NAAT positivo no mínimo sete dias após o tratamento), se não houve relato de contato sexual no período.33
Vigilância, prevenção e controle
Como a cervicite geralmente é causada por uma IST, é importante reforçar a recomendação do uso de preservativos em todas as relações sexuais. Se uma pessoa for diagnosticada com uma IST, suas parcerias sexuais recentes também devem ser testadas e tratadas com o mesmo esquema do caso índice.33
Pessoas com teste positivo devem ser aconselhadas a se abster de contato sexual por sete dias após o término do tratamento e a resolução dos possíveis sintomas.33 35 É importante oferecer informações sobre as infecções, incluindo detalhes sobre transmissão, prevenção e complicações, assim como aconselhamento a todas as parcerias sexuais.33 Recomenda-se fornecer informações verbais e escritas, além de testes para outras IST, como gonorreia, sífilis, HIV e hepatite B, entre outras.
Os contatos sexuais devem ser encorajados a realizar testes, além de receber aconselhamento e tratamento para infecção por clamídia e outras IST.35-39 Todos os contatos sexuais nos seis meses anteriores ao início dos sintomas ou diagnóstico devem idealmente ser avaliados, testados e tratados.37 40
Os testes para controle de cura para infecção pela C. trachomatis e N. gonorrhoeae não complicada urogenital ou retal não são recomendados como rotina em tratados com esquemas de primeira linha, mas podem ser realizados durante a gravidez, em casos de infecções complicadas ou de persistência dos sintomas.32 Em situações de infecção por clamídia, também podem ser consideradas as infecções extragenitais, particularmente quando a azitromicina foi administrada para o tratamento de infecções retais.38
Quando indicado, o teste de controle de cura para clamídia deve ser realizado quatro semanas após a conclusão da terapia e por meio de testes moleculares.37 38 O teste de controle para detectar reinfecção em três a seis meses pode ser idealmente oferecido a mulheres e homens jovens (menores de 25 anos de idade) que apresentaram resultado positivo para C. trachomatis.33 37
As infecções por C. trachomatis, M. genitalium e N. gonorrhoeae não estão na lista de agravos de notificação compulsória do Ministério da Saúde no Brasil, mas podem ser notificadas por estados e municípios.
Quanto à N. gonorrhoeae, devido ao desenvolvimento de alta resistência aos antimicrobianos, a OMS possui um programa para vigilância mundial da susceptibilidade do gonococo aos fármacos, o Gonococcal Antimicrobial Surveillance Programme (GASP), sendo o Brasil um dos países participantes desse programa, representado pelo Projeto SenGono (Sensibilidade do Gonococo), que realiza essa vigilância no âmbito nacional a partir de amostras de corrimento uretral masculino, conforme preconizado pela OMS.41 De forma complementar, no âmbito do Projeto SenGono, também estão sendo pesquisados os agentes etiológicos de corrimento uretral masculino - que são os mesmos patógenos presentes nos casos de cervicite - por meio de testes moleculares realizados com amostras biológicas coletadas em todos os sítios do projeto.42
Gestantes e neonatos
As infecções gonocócicas ou por clamídia durante a gravidez podem estar relacionadas a partos pré-termo, ruptura prematura de membrana, perdas fetais, retardo de crescimento intrauterino e endometrite puerperal, além de conjuntivite e pneumonia do recém-nascido.43-46
No recém-nascido, a principal manifestação clínica é a conjuntivite, podendo ocorrer septicemia, artrite, abcessos de couro cabeludo, pneumonia, meningite, endocardite e estomatite.47 A oftalmia neonatal ocorre no primeiro mês de vida e, se não tratada, pode levar à cegueira, especialmente quando causada pela N. gonorrhoeae. Por isso, a doença deve ser tratada imediatamente, a fim de prevenir dano ocular. Geralmente, o recém-nascido é levado ao serviço de saúde por causa de eritema e edema de pálpebras e conjuntiva ou presença de material mucopurulento nos olhos. A conjuntivite por clamídia é bem menos severa e seu período de incubação varia de cinco a 14 dias.33 A frequência relativa da infecção ocular pelos dois agentes etiológicos depende da prevalência dessas IST em gestantes e do uso da profilaxia ocular na primeira hora após o nascimento.33
Quando disponível, deve ser realizada a pesquisa para N. gonorrhoeae e C. trachomatis por biologia molecular na primeira consulta de pré-natal. O tratamento é recomendado para infecção urogenital por C. trachomatis não complicada na gravidez e durante a amamentação. O teste de controle de cura também deve ser realizado, se estiver disponível. A azitromicina foi considerada segura e eficaz de acordo com a experiência clínica, sendo também recomendada pela OMS na gravidez.33
Infecção pelo HIV
As IST são consideradas um dos principais fatores de facilitação da transmissão do HIV. A infecção pelo HIV altera o curso natural de muitas infecções, seja prolongando a sua duração e tornando-a mais resistente, seja tornando-a mais recorrente e mantendo um sinergismo entre a infecção pelo HIV e outras IST.48 49 O colo do útero é um local comum e bem documentado de transmissão do HIV. A patogenia intracelular invasiva de C. trachomatis pode causar danos substanciais no epitélio endocervical, facilitando a infecção por HIV.50
Segundo estudos internacionais, a prevalência de infecção por clamídia em mulheres vivendo com HIV pode variar de 2,0% a 10,0%51-53 e até 18,1%.52 Estudo na Tailândia demonstrou prevalência de 9,7 para clamídia entre 824 mulheres infectadas pelo HIV.54 No Brasil, a prevalência pode variar entre 2,1% e 17,6%,8 55-57 a depender da localidade, da metodologia empregada e do tipo de amostra utilizada. Quanto à N. gonorrhoeae, o mecanismo molecular associado ao aumento da transmissão do HIV induzida pelo gonococo ainda não é amplamente definido, devido à indisponibilidade de um modelo in vitro adequado. No entanto, há hipóteses de que essa infecção bacteriana promova o recrutamento aumentado de células T CD4+ endocervicais, fornecendo mais alvos para a ativação do HIV-1.58 A prevalência de gonorreia no Brasil varia de 0,5% a 0,9% nesse grupo.8 55
As infecções por clamídia e gonorreia podem ter uma evolução mais severa e maiores índices de complicações quando ocorrem nas mulheres vivendo com HIV.59-61
Um estudo de coorte realizado com mulheres infectadas pelo HIV acometidas por cervicite por M. genitalium demonstrou prevalência de 7,4%, indicando que M. genitalium é uma coinfecção comum em mulheres vivendo com HIV.62 A associação entre as infecções por HIV e infecções que causam cervicite, além da epidemiologia combinada, ocorre parcialmente devido ao fato de que essas IST apresentam fatores sexuais comuns de comportamento de risco, como múltiplos parceiros sexuais.61 Os critérios de diagnóstico e tratamento de cervicite para pessoas vivendo com HIV são os mesmos utilizados naquelas negativas para o HIV.63
Adolescentes
As adolescentes apresentam um risco maior de contrair IST, incluindo a infecção por N. gonorrhoeae e C. trachomatis, tanto do ponto de vista comportamental quanto biológico. Os adolescentes são mais propensos a se envolver em comportamentos sexuais de risco, como ter parcerias simultâneas ou relações sexuais sem utilização de preservativos. Além disso, os adolescentes apresentam menor probabilidade de acessar e utilizar os serviços de saúde sexual, em comparação com os adultos.64 65 Esses fatores resultam em uma maior chance de exposição e em uma menor probabilidade de diagnóstico e tratamento. Do ponto de vista biológico, as adolescentes do sexo feminino são particularmente suscetíveis às IST, devido à menor produção de muco cervical e aumento da ectopia cervical.66 Portanto, se expostas a uma IST, as adolescentes têm maior probabilidade de serem infectadas do que os adultos, pois o epitélio colunar não tem a capacidade de defesa imunológica das células epiteliais.64 65 Os critérios de diagnóstico e tratamento de cervicite para adolescentes são os mesmos utilizados em mulheres em geral.64











 texto em
texto em 


