Apresentação
O presente artigo está relacionado ao capítulo sobre o vírus Zika que compõe o Procotolo Clínico e Diretrizes Terapêuticas (PCDT) para Atenção Integral às Pessoas com Infecções Sexualmente Transmissíveis (IST), publicado pela Secretaria de Vigilância em Saúde, do Ministério da Saúde do Brasil. Para a elaboração do PCDT, foram realizadas a seleção e a análise das evidências disponíveis na literatura e discussão com um painel de especialistas. O referido PCDT foi aprovado pela Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde (Conitec)1 e atualizado pelo grupo de especialistas do PCDT em 2020.
Aspectos epidemiológicos
O vírus Zika pertence à família Flaviviridae, gênero Flavivirus, e foi isolado pela primeira vez em Uganda (África), em 1947.2, 3 As infecções em seres humanos foram esporádicas por cerca de meio século, antes de surgirem de forma epidêmica em algumas ilhas do Pacífico e na América do Sul.4 Nesse período de disseminação em diferentes condições mesológicas, o vírus desenvolveu importantes mutações, caracterizando duas linhagens diferentes, a linhagem africana e a linhagem asiática.5 Paralelamente a essas adaptações genômicas, o potencial patogênico do vírus Zika foi modificado.6, 7 Atualmente, apontam-se evidências de que as formas de transmissão do vírus, entre elas a sexual, sofrem influências dessas mutações virais.8
Em abril de 2015, o vírus Zika foi identificado pela primeira vez nas Américas, sendo o primeiro caso reportado na Bahia, Brasil. Ao final de janeiro de 2016, sua circulação autóctone já havia sido relatada em mais de 20 países ou territórios nas Américas do Sul, Central e do Norte, no Caribe e em Cabo Verde, na África Ocidental.4
A evolução da incidência da infeção pelo vírus Zika no Brasil está representada na Figura 1. Pode-se observar uma importante redução dos casos após o pico epidêmico de 2015-2016. Nesse período, foram notificados 37.011 casos em 2015; 216.207 em 2016; 17.452 em 2017; 8.024 em 2018; 10.768 em 2019; e 3.692 até a Semana Epidemiológica 23 de 2020.9-12
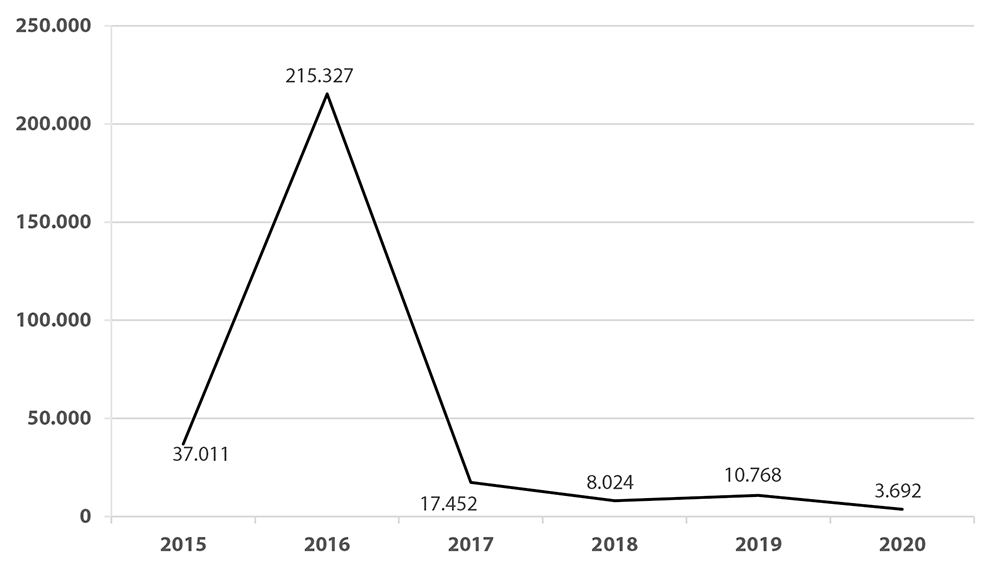
Fonte: Informações numéricas retiradas das referências 9, 10, 11 e 12.
Figura 1 Número de casos notificados de infecção pelo vírus Zika no Brasil, da Semana Epidemiológica 45 de 2015 até a Semana Epidemiológica 23 de 2020
As três formas mais estudadas da transmissão do vírus Zika são a transmissão vetorial, decorrente da picada do mosquito, a transmissão vertical e a transmissão sexual.13 Este artigo versa sobre as transmissões vertical e sexual (sexo vaginal, anal e oral), devido ao foco do PCDT. No Brasil a transmissão vetorial é a mais frequente. Esta se dá pela picada de artrópodes infectados, sendo o Aedes aegypti o principal vetor no país. Note-se que é o mesmo mosquito que transmite os vírus da dengue, chikungunya e febre amarela.14
A transmissão transplacentária do vírus Zika traz em seu contexto imensa preocupação decorrente do seu potencial para causar anormalidades estruturais do sistema nervoso central embrionário e fetal. Vários mecanismos são evocados para explicar como o vírus chega ao embrião e ao feto. Como o sinciciotrofoblasto é resistente à infecção pelo vírus Zika,15 no início da gravidez alguns mecanismos são utilizados, possibilitando a entrada do vírus na vilosidade coriônica, dentre os quais se destaca a clivagem das glicosaminas por uma proteína não estrutural do vírus (non-structural, NS1).16 Dentro da vilosidade, o vírus Zika infecta os macrófagos (células de Hofbauer), onde provoca intensa proliferação e hiperplasia celular.17, 18
Estudos descreveram a presença de vírus Zika no sangue, sêmen, urina e saliva, sugerindo que o vírus também poderia ser transmitido por esses fluidos corporais, mas destacaram a raridade da ocorrência.19-22Em localidades de elevada frequência do mosquito vetor, há dificuldade de estabelecer o risco atribuível à transmissão primária pela via sexual. Assim, essa via de transmissão tem maior importância e maior potencial de investigação em países onde a infecção pelo vírus Zika não seja endêmica,23, 25 embora também possa ocorrer em países com transmissão ativa por artrópodes.26 Essa forma de transmissão já foi relatada em pelo menos 13 países sem transmissão por mosquito.27-28
A transmissão sexual do vírus Zika foi sugerida em 2011 nos Estados Unidos da América, relatando o caso de uma mulher infectada pelo vírus quando seu parceiro retornou de viagem do Senegal em 2008, durante a qual foi infectado.23 Posteriormente, foi relatada a presença do RNA do vírus Zika em amostras de sêmen por mais tempo do que em amostras de sangue e urina em paciente apresentando hematospermia.24
Estudo realizado em Padova (Itália), de janeiro de 2016 a janeiro de 2017, demonstrou que o vírus Zika foi detectado em sêmen de cinco entre dez homens testados, com eliminação de até 370 dias e uma depuração média de 25 dias, No entanto, de forma geral, este período de eliminação viral é extremamente variável.28-30 Embora a detecção viral nos fluidos não signifique viabilidade para nova infecção, a transmissão sexual a partir de homem infectado está facilitada, visto que o sêmen apresenta maior carga viral e período mais prolongado de eliminação do que no soro e na urina.31 No entanto, há descrição de casos de transmissão sexual também a partir de mulher infectada para suas parceiras e parceiros sexuais.32 Também já foi demonstrada a transmissão do vírus Zika no relacionamento sexual passivo e ativo entre homens.21, 33
Aspectos clínicos
A infecção pelo vírus Zika é descrita como uma doença febril aguda, autolimitada, com duração de três a sete dias, geralmente sem complicações graves. A maior parte das infecções é assintomática, mas 20% a 25% das pessoas infectadas apresentam manifestações clínicas inespecíficas, sendo necessário realizar o diagnóstico diferencial laboratorial em relação à chikungunya e à dengue.34-39 Deve-se suspeitar da infecção na presença de dois ou mais dos sintomas descritos na Figura 2. A definição de caso suspeito é a mesma para pessoas residentes em áreas endêmicas e para viajantes procedentes dessas áreas, assim como para seus contatos de prática sexual sem proteção.25
Figura 2 Frequência comparativa de sinais e sintomas mais comuns na infecção pelos vírus da dengue, Zika e chikungunya
| Sinais e sintomas | Dengue | Zika | Chikungunya |
|---|---|---|---|
| Febre (duração) | Acima de 38°C (4 a 7 dias) | Sem febre ou subfebril ≤38°C (1-2 dias subfebril) | Febre alta >38°C (2-3 dias) |
| Manchas na pele (frequência) | Surgem a partir do quarto dia em 30%-50% dos casos | Surgem no primeiro ou segundo dia em 90%-100% dos casos | Surgem em 2-5 dias em 50% dos casos |
| Dor nos músculos (frequência) | +++/+++ | ++/+++ | +/+++ |
| Dor articular (frequência) | +/+++ | ++/+++ | +++/+++ |
| Dor articular (intensidade) | Leve | Leve/moderada | Moderada/intensa |
| Edema da articulação (frequência e intensidade) | Raro | Frequente e leve | Frequente e de moderado a intenso |
| Conjuntivite (frequência) | Rara | 50%-90% dos casos | 30% |
| Cefaleia (frequência e intensidade) | +++ | ++ | ++ |
| Prurido | Leve | Moderado/intenso | Leve |
| Hipertrofia ganglionar (frequência) | Leve | Intensa | Moderada |
| Discrasia hemorrágica (frequência) | Moderada | Ausente | Leve |
| Acometimento neurológico (frequência) | Raro | Mais frequente que dengue e chikungunya | Raro (predominante em neonatos) |
Fonte: adaptado de Duarte et al. (2016),36 Secretaria Estadual de Saúde de Pernambuco (2015)37 e Duffy et al. (2009).39
Dentre todas as possíveis complicações em decorrência da infecção pelo vírus Zika, destacam-se aquelas ocorridas como desfechos gestacionais e as neurológicas.40 Mesmo em vista das imprecisões sobre a prevalência dessas complicações, visto que não se conhece a incidência real das infecções (considerando os assintomáticos), a associação causal entre as complicações gestacionais e neurológicas e a infecção pelo vírus Zika já foi cientificamente estabelecida.41-43 Considerando-se as complicações gestacionais, estima-se que as taxas de abortamento (1,2% a 3,9%), defeitos oculares (1,0% a 7,5%), óbito fetal (0,7% a 1,6%) e malformações (3,1% a 22,8%) sejam aumentadas em decorrência da infecção durante a gravidez.35, 44-46A complicação neurológica mais temida em adultos é a síndrome de Guillain-Barré, cuja frequência estimada por estudos meta-analíticos varia de 0,01% a 1,23%.47, 48
Do ponto de vista reprodutivo masculino, nos casos em que o vírus atinge o testículo, aponta-se a agressão do vírus Zika aos tecidos testiculares, cujo prognóstico dependerá da intensidade da resposta imune e inflamatória, podendo variar de simples redução reversível do número de espermatozoides até atrofia testicular.49, 50Avaliação realizada entre homens retornando de áreas endêmicas da infecção pelo vírus Zika para uma cidade europeia sem transmissão por mosquitos encontrou hematospermia macroscópica em 9,1%, hematospermia microscópica em 81,8% e oligospermia em 60% deles.51
Diagnóstico
O diagnóstico laboratorial durante a infecção aguda pelo vírus Zika se baseia na detecção do RNA viral pela reação em cadeia da polimerase, mediada por transcrição reversa (reverse transcription polymerase chain reaction, RT-PCR) em soro ou sangue até sete dias após o início dos sintomas, ou em amostra de urina até 14 dias. Embora existam casos em que o RNA viral pode ser detectado por mais tempo, tanto no soro como na urina e no sêmen, essa possibilidade não colabora para o diagnóstico da fase aguda da doença.34
Nos casos de manifestações clínicas compatíveis com infecção pelo vírus Zika, com resultado negativo no exame diagnóstico por RT-PCR, ou se já transcorreram mais de sete dias desde o início dos sintomas, deve ser solicitado exame sorológico visando identificar imunoglobulina M (IgM) para o vírus Zika e para dengue. A IgM pode ser detectada, em média, a partir do 8º dia, e a imunoglobulina G (IgG), a partir do 17º dia após o início da infecção. Todo teste sorológico deve ser interpretado com cautela, visto o elevado número de reações cruzadas com outros Flavivirus.52, 53
Se o resultado da sorologia for negativo para os dois vírus, descarta-se a infeção por ambos. Se algum dos dois for positivo, deve ser solicitado o teste por neutralização de redução de placas, se disponível. Se a redução for >10 para o vírus da dengue e <10 para o vírus Zika, confirma-se infecção por dengue. Se o resultado for >10 para o vírus Zika e <10 para o vírus da dengue, confirma-se a infecção por vírus Zika. Se for >10 para os dois vírus, confirma-se infecção por Flavivirus e, se for <10 para os dois, descartam-se as duas infecções.34
Pela sobreposição de sintomas, em regiões de elevada prevalência das arboviroses, o diagnóstico diferencial da infecção pelo vírus Zika deve ser feito com todas as doenças exantemáticas, dentre elas chikungunya, dengue e sarampo. Em gestantes, obrigatoriamente amplia-se esse diagnóstico diferencial, considerando-se sífilis, toxoplasmose, rubéola, citomegalovírus e herpes (STORCH), todas elas com potencial de provocarem malformações fetais,36 ampliada para Z-STORCH ao incluir as malformações provocadas pela síndrome congênita do vírus Zika.
Tratamento
Atualmente, não há tratamento específico para as infecções pelo vírus Zika. O manejo implica tratamento sintomático, que inclui hidratação, analgésicos e antipiréticos, devendo-se evitar os anti-inflamatórios não esteroidais até que o diagnóstico de dengue seja descartado.36 Esse princípio vale também para as gestantes. No caso de sequelas mais graves, como doenças neurológicas, deve haver acompanhamento médico para avaliar o tratamento adequado a ser aplicado, prioritariamente em centros especializados.40
Vigilância, prevenção e controle
A notificação dos casos suspeitos da infecção pelo vírus Zika é obrigatória para todos os estados do Brasil. A medida foi publicada no Diário Oficial da União por meio da Portaria nº 204, de 17 de fevereiro de 2016. Todos os casos suspeitos também devem ser comunicados às autoridades de saúde, semanalmente. Para gestantes com suspeita de infecção pelo vírus ou de óbito suspeito, a notificação é imediata, ou seja, deve ser feita em até 24 horas.54
Um dos fatores que reforça a importância das medidas de profilaxia primária fundamenta-se na inexistência de vacina ou tratamento específico contra a infecção pelo vírus Zika e nem de métodos de prevenção secundária para a transmissão vertical.14 Na profilaxia primária, destacam-se o controle de criadouros de Aedes aegypti e o uso de repelentes e roupa apropriadas. Também se deve considerar que os mosquitos Aedes aegypti têm hábitos preferencialmente diurnos e são dependentes de claridade e temperaturas mais elevadas.55 Estratégias de controle biológico da população desses vetores têm se mostrado promissoras, como o uso da bactéria Wolbachia pipiensis,56 que interfere na reprodução do Aedes aegypti fazendo com que os ovos de fêmeas livres da infecção não eclodam quando forem fertilizados por um macho infectado por Wolbachia.57-59
Visando objetivamente ao controle da disseminação sexual do vírus Zika, deve-se reforçar a importância do uso do preservativo (feminino ou masculino) em todos os casos de possível exposição vetorial ou sexual em viagens a áreas de transmissão elevada e retorno a áreas não endêmicas, ou mesmo após infecção diagnosticada.21, 30, 60, 61
Em termos de parcerias sexuais, é fundamental adotar medidas que reduzam a transmissão entre pessoas infectadas e desenvolver estratégias para diminuir a cadeia de transmissão, por meio da identificação e gestão adequada das parcerias sexuais. A comunicação de risco e a informação adequada aos usuários dos serviços de saúde são fundamentais. Uma abordagem diferenciada por gênero é importante, considerando que as respostas dos homens e das mulheres com relação à prevenção têm-se mostrado diferentes. A consciência sobre a doença está relacionada à atitude mais preventiva e protetora por pessoas de ambos os sexos.62
Segundo as orientações tanto dos Centros para o Controle e Prevenção e Doenças dos Estados Unidos da América quanto da Organização Mundial da Saúde, a quarentena de medidas sexuais protetivas ou abstenção sexual quando do retorno de viagens a regiões endêmicas é de 90 dias para o homem e de 60 dias para a mulher. Para o caso de parceiro de gestante que retorne de região endêmica da infecção pelo vírus Zika ou que tenha a infecção diagnosticada, esses organismos internacionais também partilham a orientação de sexo protegido ou até de abstinência sexual pelo tempo restante da gravidez.25, 63 Essas orientações podem ser seguidas pelos profissionais brasileiros até que sejam incorporadas na próxima edição do PCDT.
A infecção pelo vírus Zika durante a gestação
A transmissão vertical do vírus Zika, a qual pode ocorrer em qualquer momento da gestação, tem sido associada a graves e deletérios desfechos gestacionais. Embora a frequência de transmissão vertical do vírus Zika entre gestantes assintomáticas seja difícil de ser mensurada, há confirmação de sua ocorrência.13 A persistência do RNA viral é mais prolongada entre gestantes, provavelmente devido à replicação viral na placenta, aumentando a exposição fetal e o risco de malformações congênitas até entre mães assintomáticas.64-66
O espectro do acometimento do sistema nervoso central embrionário ou fetal causador de malformações e sua patogenia ainda não estão completamente estabelecidos. Sabe-se que o vírus Zika tem tropismo por células neurais progenitoras e que, no cérebro embrionário ou embrionário/fetal, ele interrompe o crescimento, a proliferação, a migração e a diferenciação de células neuronais, com graves consequências para o neurodesenvolvimento.40, 44-46, 67, 68
Quando a infecção ocorre durante o primeiro e o segundo trimestres de gravidez, há maior risco de anormalidades estruturais do sistema nervoso central do embrião e do feto. Essas infecções apresentam mais frequentemente um quadro variado de alterações anatômicas, que resultam em ventriculomegalia, calcificações intracranianas e microcefalia.13, 14, 35, 69
As alterações neonatais decorrentes da infecção pelo vírus Zika foram agrupadas sob a denominação de síndrome congênita do vírus Zika, incluindo a microcefalia com colapso do crânio, córtices cerebrais finos com calcificações subcorticais, desproporção facial, hipertonia, espasticidade, hiperreflexia, convulsões, irritabilidade, artrogripose, cicatrizes maculares, manchas focais da retina pigmentar, cegueira e perda neurossensorial da audição.67, 70
A evolução da frequência de microcefalia como complicadora da gravidez no Brasil, entre os anos de 2015 e 2020, foi publicada no Boletim Epidemiológico da Secretaria de Vigilância em Saúde (Figura 3).12 A medula espinhal também pode ser acometida, exibindo distorção arquitetural, perda neuronal grave e microcalcificações.64 No entanto, outras alterações também têm sido observadas em infecções ocorridas no terceiro trimestre da gravidez, mas detectadas tardiamente, às vezes após o nascimento, como defeitos oculares, disfagia, microcefalia, diminuição da acuidade auditiva, anormalidades eletroencefalográficas e convulsões, dentre outros agravos à saúde.45 Somente a prospecção das crianças expostas ao vírus Zika na vida intrauterina poderá subsidiar um entendimento mais ampliado da síndrome congênita do vírus Zika.70
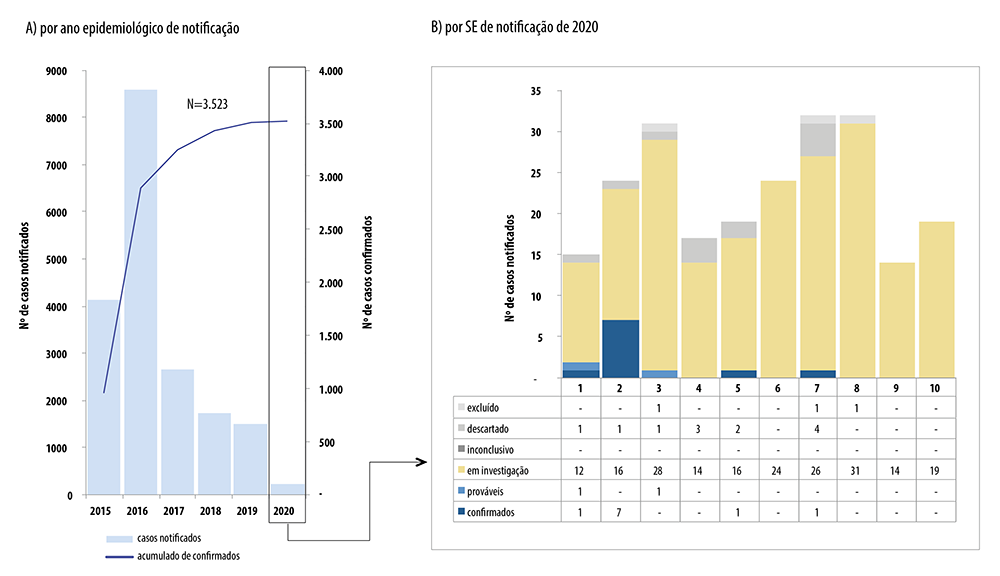
Fonte: Boletim Epidemiológico da Secretaria de Vigilância em Saúde, Ministério da Saúde. Dados atualizados em 09/03/2020.10
Figura 3 Distribuição dos casos notificados de síndrome congênita do vírus Zika e outras etiologias infecciosas por ano epidemiológico de notificação (A) e por semana epidemiológica (SE) de notificação de 2020 (B), Brasil, 2015 até a SE 10 de 2020
Assistência pré-natal de baixo risco ou risco habitual (gestantes sem indícios de infecção pelo vírus Zika)
Para as gestantes de baixo risco ou risco habitual, a estratégia mais importante referente ao vírus Zika é evitar que elas se infectem por esse vírus. Reafirmar medidas preventivas para a infecção pelo vetor ou por via sexual são as estratégias mais eficientes para evitar a propagação dessa infecção.13, 54 Devem-se orientar as pessoas que não moram em áreas endêmicas a evitarem viagens a áreas onde a frequência da infecção pelo vírus Zika seja elevada.36, 71
Do ponto de vista assistencial, após o surto epidêmico de infecção pelo vírus Zika, a Federação Brasileira das Associações de Ginecologia e Obstetrícia recomenda a implantação do exame ultrassonográfico em torno da 12ª semana, de ultrassonografia morfológica em torno da 22ª semana e de um terceiro exame em torno da 32ª semana.72, 73Esses exames visam à detecção precoce de alterações fetais decorrentes da infecção assintomática materna pelo vírus Zika.13, 71
A triagem universal da infecção prévia por vírus Zika entre “gestantes assintomáticas”, por meio de exames sorológicos, não é indicada. Torna-se fundamental considerar a baixa acurácia dos testes, os potenciais custos agregados e os escassos benefícios auferidos por essa medida. No caso de a sorologia ter resultado positivo, demonstrando a presença de anticorpos para o vírus, é preciso assegurar que não seja dada uma falsa impressão de segurança, o que poderia reduzir o cuidado da gestante em relação às outras arboviroses (dengue, chikungunya e febre amarela), doenças que também podem apresentar desfechos maternos e perinatais deletérios.73, 74
Nos casos sugestivos da infecção pelo vírus Zika, a gestante deve procurar atendimento médico e submeter-se ao exame físico e laboratorial, na tentativa de orientar o diagnóstico.75 A Federação Brasileira das Associações de Ginecologia e Obstetrícia indica que, a partir da confirmação diagnóstica, a gestação seja considerada como de alto risco perinatal.73
Assistência pré-natal para gestantes com diagnóstico de infecção pelo vírus Zika
Uma grande demanda de suporte psicológico marca a assistência pré-natal de gestantes com diagnóstico de vírus Zika, sendo esta uma intervenção fundamental, além do cumprimento das orientações básicas do pré-natal, como o cuidado relacionado à pressão arterial e ganho de peso, nutrição adequada, exames laboratoriais rotineiros e vacinas.36, 73
Atualmente, são conhecidas mais de 500 causas de microcefalia, além da infecção congênita pelo vírus Zika, com variados graus de gravidade. Considerando-se que a conduta de tratamento e acompanhamento da gestação, assim como da criança ao nascer, pode ser influenciada pela etiologia, destaca-se a importância da realização de exames diagnósticos para detectar o agente teratogênico. No caso da infecção pelo vírus Zika, a realização do RT-PCR do líquido amniótico obtido pela amniocentese pode ser uma alternativa para a realização do diagnóstico diferencial,13, 73 considerando-se a possibilidade de resultados falso-negativos.62
Nos casos de acometimento fetal, a assistência pré-natal demandará cuidado com a vitalidade fetal por meio da cardiotocografia e ultrassonografia. A frequência de retornos dependerá de cada quadro clínico fetal, não havendo condições de protocolar intervalos rígidos entre as consultas.13, 73
Parto e amamentação
De forma geral, mesmo as crianças acometidas pela síndrome congênita do vírus Zika suportam bem o trabalho de parto, considerando-se o parto vaginal como preferencial para as mães.71, 73 Também se considera que o aleitamento natural seja o ideal para as crianças nascidas de mães portadoras da infecção pelo vírus Zika. Não havendo contraindicação de alimentação por via oral, estará liberada a amamentação.9
Reprodução assistida
Até o momento, não há casos descritos de transmissão vertical do vírus Zika decorrente de gravidez que tenham utilizado técnicas de reprodução assistida, mas se recomendam alguns cuidados para casais em tratamento para infertilidade. São eles: a) apresentar sorologia IgM negativa cinco dias antes do procedimento; b) aguardar até 90 dias após o aparecimento de sinais e sintomas relacionados à infecção pelo vírus Zika quando o homem foi infectado ou relate exposição sexual de risco ou viagem para regiões endêmicas dessa infecção; c) aguardar até 60 dias após sinais/sintomas relacionados à infecção pelo vírus Zika quando a mulher foi infectada ou relate exposição sexual de risco ou viagem para regiões endêmicas para essa infecção.25, 63, 75, 76











 texto em
texto em 


