Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Boletim de Pneumologia Sanitária
versão impressa ISSN 0103-460X
Bol. Pneumol. Sanit. v.9 n.1 Rio de Janeiro jun. 2001
O perfil epidemiológico dos casos de tuberculose notificados em hospital terciário. Ribeirão Preto - São Paulo
Arthur WatanabeI; Antonio Ruffino-NettoII
IMédico Sanitarista. Doutor em Medicina Preventiva pelo Departamento de Medicina Social da FMRP-USP
IIProfessor Titular do Departamento de Medicina Social da FMRP-USP
RESUMO
A tuberculose permanece como grave problema de saúde pública no mundo, proporcionando grande sofrimento e custos sociais e econômicos, principalmente nos países em desenvolvimento, apesar das estratégias de controle preconizadas por diversos órgãos técnicos.
Em Ribeirão Preto, um elevado número de diagnósticos é realizado no nível hospitalar, predominantemente no Hospital das Clínicas, representando um viés na assistência.
Através de estudo retrospectivo, procurou-se analisar o perfil epidemiológico dos casos de tuberculose diagnosticados no Hospital das Clínicas de Ribeirão Preto, entre os anos de 1993 e 1997, buscando caracterizar a demanda, a fim de relacionar a complexidade dos casos com o nível hierárquico de atendimento.
No período, foram notificados 521 casos, com preponderância daqueles provenientes de Ribeirão Preto (67,2%); soroprevalência de HIV de 50,7%, forma pulmonar predominante (65,1%), e baciloscopia positiva de escarro em 58,7%.
Da análise dos dados, concluiu-se que: o aumento de notificações no Hospital das Clínicas deu-se em decorrência dos casos procedentes de Ribeirão Preto e da associação com o HIV; o seu fluxo à referência terciária não estaria relacionado à complexidade dos mesmos.
Unitermos: Tuberculose. Co-infecção HIV/Tuberculose. Notificações.
ABSTRACT
Tuberculosis is still a serious public health issue in the world, with great suffering and both social and economic expenses - mainly in developing countries - besides all the control strategies proclaimed by several technical boards.
In Ribeirão Preto, a high number of diagnostics is made in the hospitals overall at "Hospital das Clinicas", representing a detour for assistance.
Through retrospective study we analised the epidemiologic profile for the cases of tuberculosis identified at the "Hospital das Clinicas" of Ribeirão Preto from 1993 to 1997,trying to signalise the demand relating to the cases complexity with the hierarchical degree of care.
During the period 521 cases were notified, prevaling the ones from Ribeirão Preto (67,2%); 50,7% seroprevalence of HIV, pulmonary predominance (65,1%) and 58,7% of positive sputum smears.
Analisyng the data we can conclude that the increase of reporting at "Hospital das Clinicas" was due the cases from Ribeirão Preto and association to HIV, and that the flux to tertiary reference would not be related with the complexity of them.
Key words: Tuberculosis, Co-infectionHIV/Tuberculosis,Notifications.
Introdução
A tuberculose tem acometido milhões de pessoas anualmente no mundo, causando grande sofrimento e morte, principalmente nos países em desenvolvimento. Muito se tem estudado e escrito sobre o assunto; contudo os resultados efetivos são discutíveis no controle da doença. Esta constatação se mostra surpreendente na exata medida em que existem métodos diagnósticos simples e de baixo custo, assim como medicações altamente eficazes para o tratamento (World Health Organization, 1974; Murray & cols, 1991), conhecidos há décadas.
A magnitude do problema da tuberculose pode ser observada nos dados epidemiológicos do início da década de 90 (Murray, Styblo & Rouillon, 1990; Sudre, Dam & Kochi, 1992), quando havia no mundo perto de 1,7 bilhões de pessoas infectadas com o Mycobacterium tuberculosis, correspondendo a um terço da população mundial. Os doentes, estimados em cerca de 8 milhões de casos anuais, se dividiam em 400 mil nos países industrializados e 7,6 milhões naqueles em desenvolvimento, com maiores números encontrados na Região do Pacífico Ocidental (2,6 milhões), Sudeste da Ásia (2,5 milhões) e Região Africana (1,4 milhões). Os óbitos, estimados em 2,9 milhões anuais, fazem da tuberculose a principal causa de morte por um único agente infeccioso no mundo. Apesar do predomínio da doença nos países em desenvolvimento - Sudeste da Ásia (940 mil), Pacífico Ocidental (890 mil) e Região Africana (660 mil) - ainda são atribuídos mais de 40 mil óbitos aos países industrializados.
As estimativas para o final desta década (Dolin, Raviglione & Kochi,1994) apontam para um aumento de casos novos anuais para cerca de 10,2 milhões. Deste aumento previsto na incidência, perto de 75% resultarão de fatores demográficos (crescimento da população e alteração na distribuição etária) e 25% das alterações nas taxas de incidência decorrentes de fatores epidemiológicos (efeitos adversos do HIV confrontados com os efeitos decorrentes das intervenções dos programas de controle). Os casos atribuíveis à infecção pelo HIV passarão de 300 mil em 1990 para 1,4 milhões, dos quais 40% ocorrerão na Região Sub-Saariana da África e outros 40% no Sudeste da Ásia. Portanto, sem um pronto reconhecimento da dimensão do problema da tuberculose no mundo, a situação tende a piorar gradativamente devido aos fatores demográficos e à co-infecção com o HIV, como também pela fome, guerras e desastres naturais, que contribuem de maneira significativa para o aumento da tuberculose em algumas regiões (Raviglione, Snider Jr & Kochi, 1995).
Desta forma, reconhecendo que a tuberculose vinha sendo negligenciada no mundo, e que a epidemia da doença estava fora de controle em várias partes, em abril de 1993, a Organização Mundial da Saúde declarou a tuberculose uma "emergência global" de saúde. Definiu-se, então, ser necessária a revisão de algumas estratégias até então utilizadas, tendo como alvo do controle global a cura de 85% dos casos novos detectados e o diagnóstico, de no mínimo, 70% dos casos existentes (Raviglione, Snider Jr & Kochi, 1995). Apesar disto, nos anos subseqüentes, o que se tem observado é que a epidemia de tuberculose continua a ser negligenciada na maior parte do mundo, levando à previsão de que, em se mantendo a atual situação, teremos cerca de trinta milhões de mortes por tuberculose entre os anos de 1994 e 2004, e acima de 300 milhões de novas pessoas se tornarão infectadas, das quais cerca de 50 milhões com cepas multidroga resistentes (World Health Organization, 1995).
Relatório da Organização Mundial da Saúde de 1996 (World Health Organization, 1996), concluiu que, apesar do alerta de 1993, a ameaça da tuberculose continuava a se espalhar pelo mundo todo, com população cada vez maior sob risco de adoecer por tuberculose. A disseminação da tuberculose tem sido alimentada pelo processo migratório decorrente da instabilidade política, religiosa ou mesmo étnica, em várias regiões, assim como pelo crescimento da epidemia de HIV/AIDS. A situação é especialmente crítica na Ásia, onde se encontram cerca de dois terços de todas as pessoas infectadas pelo bacilo da tuberculose, sendo também o local onde a infecção pelo HIV se espalha mais rapidamente. A tuberculose representa cerca de 50 a 70% das complicações infecciosas nos pacientes de AIDS naquele continente (World Health Organization, 1995).
Dados epidemiológicos do Brasil, da década de 80, mostram uma queda no coeficiente de incidência, que passou de 63,4 em 1981 para 48,2/100.000 habitantes, em 1990, com um percentual de tratamento favorável da ordem de 78,5% no período e coeficiente de mortalidade de 3,59/100.000 ao final da década (Ministério da Saúde, 1993). No ano de 1996, o coeficiente de incidência encontrava-se em 54,7/100.000 habitantes, enquanto o percentual de cura estava na ordem de 73% e o coeficiente de mortalidade em 3,8/100.000. Comparando-se os coeficientes de incidência da tuberculose pulmonar bacilífera, observa-se, ao final da década, um coeficiente de 26,5/100.000 habitantes, após um período constante de queda na década, enquanto para 1996 houve um aumento para 28,4/100.000.
Em 1997 (dados provisórios), houve 83.309 casos notificados, dando um coeficiente de incidência de 51,7/100.000 habitantes. A distribuição por região apresentava à época os seguintes coeficientes:
• Sudeste - apresentou maior coeficiente: 57,9 / 100.000 hab;
• Norte - 56,7/100.000 hab;
• Nordeste - 52,3/100.000 hab;
• Centro-Oeste - 38,2/100.000 hab.;
• Sul - 36,1/100.000 hab.
O elevado número de casos novos anuais, assim como o alto coeficiente de incidência nos últimos quinze anos, colocam o Brasil entre os países com maiores índices, fazendo companhia às Filipinas, à África do Sul, à Índia, ao Vietnan, à Rússia, à China e à Coréia do Sul. Se comparado aos países da América do Sul, como Argentina, Chile, Colômbia e Venezuela, verifica-se, nestes, uma queda acentuada nos coeficientes de incidência entre 1985 e 1996, de tal forma que em 1996, chegaram a variar 25 a 38/100.000 habitantes nesses países (Ministério da Saúde, 1999).
Destarte, a situação atual da tuberculose no Brasil é extremamente preocupante, visto que as estimativas projetam a existência de cerca de 130.000 casos novos por ano (Ministério da Saúde, 1999) - número este bem acima daquele que se vem registrando oficialmente. Tal fato reflete as deficiências da rede de assistência pública, as dificuldades de diagnóstico e também a identificação do doente, aumentando o tempo de propagação da doença. Os dados operacionais do programa mostram uma baixa taxa de cura, aumento do abandono de tratamento (da ordem de 14%) e aumento da mortalidade proporcional, acarretando uma maior dificuldade no controle da doença.
Em Ribeirão Preto, em estudo dos casos notificados de tuberculose, entre os anos de 1985 a 1992, numa determinada região da cidade, foi observado aumento no número de casos da doença, decorrentes não apenas da associação com o HIV, como a outros fatores, provavelmente, de ordem social (Watanabe e Ruffino Netto, 1995).
Naquela ocasião, chamou a atenção o elevado percentual de casos diagnosticados no nível hospitalar, principalmente no Hospital das Clínicas. Este achado poderia representar um viés na organização do sistema de saúde local - com a completa inversão na hierarquização do atendimento - ou mesmo refletir as dificuldades encontradas pelo programa de controle em se integrar às atividades das unidades de saúde, dentro de um novo modelo assistencial.
Diante deste quadro é que nos propôs-se estudar os casos de tuberculose diagnosticados no Hospital das Clínicas de Ribeirão Preto, buscando analisar o perfil epidemiológico dos mesmos, caracterizando a demanda atendida, a fim de relacionar a complexidade dos casos com o nível hierárquico de atendimento.
Material e método
O presente trabalho é um estudo retrospectivo, e foi desenvolvido a partir das informações colhidas da Ficha de Notificação de Tuberculose, padronizada pelo Centro de Vigilância Epidemiológica da SES-SP, e arquivadas no Núcleo de Vigilância Epidemiológica do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (HCRP). Outros dados complementares, referentes ao município de Ribeirão, foram colhidos junto à Vigilância Epidemiológica da Secretaria Municipal da Saúde.
Caracterização do município
Aspectos Geográficos e Demográficos
Ribeirão Preto está situada na região nordeste do Estado de São Paulo e dista cerca de 320 km da capital paulista. O município ocupa uma área de 652 km2 e se caracteriza por apresentar um clima tropical úmido, com temperatura máxima média de 29,7o C, no verão, e mínima média de 12,9o C, no inverno (Secretaria da Saúde, 1995).
A população do município, em 1996 (IBGE/Censo), era de 456.252 habitantes, com densidade demográfica de cerca de 699 habitantes por km2, com ligeiro predomínio da população feminina (51,5%), e com alta taxa de urbanização - 99,53% moram na zona urbana. A taxa geométrica de crescimento anual da população, na década de 90, apresentou queda de 1,17%, tomando-se o período de 1991 a 1996, quando comparada com a taxa de 1981 a 1991, que era de 2,90%. Os menores de 15 anos representam 26,34% da população enquanto que os maiores de 60 anos, 9,35%.
Ribeirão Preto é a principal cidade de sua Região Administrativa Estadual, que conta com 25 municípios, distribuídos por cerca de 9.348 km2 e com uma população de 964.285 habitantes*, resultando numa densidade demográfica de cerca de 102 habitantes por km2. A taxa de urbanização da região é ligeiramente menor que Ribeirão Preto, com 95,53%, enquanto a taxa geométrica de crescimento apresenta-se maior com 1,49% de 1991 a 1996, embora menor do que no período de 1981 a 1991, que era de 2,86% para a região.
Estrutura de saúde
Na área da saúde, a cidade conta com ampla estrutura, composta de variada rede ambulatorial, hospitalar e de apoio diagnóstico e terapêutico, oferecidas por serviços privados (lucrativos e filantrópicos) e públicos (estaduais e municipais).
Doze hospitais compõem a estrutura hospitalar do município: 1 hospital geral universitário estadual; 3 hospitais gerais filantrópicos; 5 hospitais gerais privados lucrativos; 1 hospital especializado público estadual (psiquiátrico) e 2 hospitais especializados filantrópicos (obstetrícia e tisiologia), sendo que, destes apenas três não são contratados ou conveniados ao SUS.
A assistência ambulatorial, prestada pela rede municipal, está organizada sob a forma de Distritos de Saúde nas cinco regiões geográficas da cidade: região norte - Distrito do Simione; região sul - Distrito da Vila Virgínia; região oeste - Distrito do Sumarezinho; região leste - Distrito do Castelo Branco e região central - Distrito Central. Cada Distrito agrupa várias Unidades Básicas de Saúde (UBS) - que prestam atendimentos na área de pediatria, clínica médica, ginecologia, odontologia, enfermagem e imunização - e com uma Unidade Básica e Distrital de Saúde (UBDS) que, além do atendimento básico, é também referência em algumas especialidades, bem como serviço de apoio diagnóstico e pronto atendimento 24 horas. Atualmente a rede municipal está composta por 26 UBSs, 5 UBDSs, 1 ambulatório regional de especialidades, 1 ambulatório regional de saúde mental e 1 núcleo de atenção psicossocial.
O atendimento ambulatorial à tuberculose está centralizado em unidades especializadas, sendo que, até 1996, mantinha as estruturas já existentes e organizadas pelo Estado, com um ambulatório no Núcleo de Gestão Assistencial-NGA 59 (âmbito regional)**, um na UBDS Vila Virgínia e um na UBDS Sumarezinho. Em 1997, houve o acréscimo de uma unidade, a UBDS Castelo Branco. Estes serviços executam atividades de diagnóstico, tratamento, controle de comunicantes e vigilância epidemiológica aos casos. As UBSs participam do Programa apenas com a busca de sintomáticos respiratórios na demanda espontânea que procura atendimento, com maior ênfase a partir de 1996.
Os casos de co-infecção tuberculose/HIV passaram a receber tratamento ambulatorial no Hospital das Clínicas desde o início de 1996, ganhando incremento em meados do mesmo ano, com a entrada em funcionamento da Unidade Especial de Terapia de Doenças Infecciosas (UETDI).
Caracterização do serviço
O HCRP foi fundado em 1956 e conta com duas unidades: uma Unidade de Emergência (U.E.), situada na região central da cidade, e outra no Campus da USP, com 667 leitos, sendo 484 no Campus e 183 na U.E. O hospital se caracteriza por ser uma unidade terciária, de âmbito regional, mas que também atrai pacientes de outros estados, perfazendo um total de quase 50.000 atendimentos ambulatoriais por mês, e cerca de 2.500 internações nas diferentes especialidades (Hospital das Clinicas, 1996).
A vigilância e a investigação de casos de doenças de notificação compulsória são desenvolvidas na instituição pelo Departamento de Medicina Social da FMRPUSP há vários anos. Inicialmente, era feito de forma não institucionalizada, mas sim como atividade de ensino e de pesquisa. A partir de 1979, com a criação do Centro de Saúde Escola da FMRPUSP, as notificações do hospital passaram a ser feitas nesta instituição. Em 1988, foi criado o Centro de Pesquisa e Vigilância Epidemiológica do Departamento de Medicina Social (Pontes, 1988) em vista da necessidade de uma melhor integração dos trabalhos já desenvolvidos, permitindo a ampliação das atividades que necessitavam ser expandidas. Finalmente, em 1992, foi criado o Núcleo de Vigilância Epidemiológica, através de um termo de cooperação técnica celebrado entre o Hospital e a SES-SP (Secretaria de Estado da Saúde, 1992).
População de estudo
A população de estudo consistiu de todos os casos novos notificados de tuberculose que apresentaram confirmação diagnóstica no Hospital, ou aqueles que, mesmo sem a confirmação diagnóstica, iniciaram tratamento, seja enquanto diagnóstico presuntivo ou teste terapêutico, no período compreendido entre 01 de janeiro de 1993 a 31 de dezembro de 1997. Apesar de o Hospital das Clínicas ter-se tornado uma unidade notificante em 1992, optou-se por iniciar o período de estudo em 1993, quando o fluxo de notificações estava melhor implantado, proporcionando maior confiança nas informações obtidas. Não foram considerados os casos que já tinham diagnóstico e/ou tratamento em outros serviços e que procuraram o Hospital por demanda espontânea, ou que foram encaminhados por alguma intercorrência. Os pacientes que apresentaram durante o período mais de uma notificação, só foram considerados como um caso novo, quando havia um intervalo superior a 24 meses entre um tratamento e outro, e desde que tenha recebido alta por cura no tratamento anterior. Caso contrário, considerou-se apenas a primeira ficha de notificação.
Caracterização dos dados
A fonte de dados para o estudo foi a Ficha de Notificação de Tuberculose padronizada pelo CVE da SES-SP, e arquivada no Núcleo de Vigilância Epidemiológica do Hospital.
Conforme rotina de trabalho do Núcleo, as notificações provinham das seguintes fontes de informação:
• casos atendidos em ambulatórios, ou internados nas enfermarias do Hospital;
• listagem diária de diagnósticos dos pacientes internados, fornecida pela PRODESP;
• listagem semanal de diagnóstico de moléstias infecto-contagiosas, fornecida pelo Serviço de Arquivo Médico;
• segundas vias de exames laboratoriais;
• necrópsias.
Estas notificações eram centralizadas pelo Serviço de Enfermagem de Saúde Pública do Hospital, sendo que a investigação epidemiológica dos casos cabia aos médicos do Núcleo, através de revisão de prontuário, ou com o próprio paciente quando de seu atendimento, seguindo, posteriormente, as informações, o fluxo normatizado pelo CVE da SES-SP.
Na coleta de dados, foi utilizado um formulário individualizado para cada paciente, onde constavam as seguintes informações:
• identificação: número do prontuário, nome, idade, sexo e procedência;
• forma de descoberta do caso;
• forma clínica;
• exames: baciloscopia, cultura, raio-X, prova tuberculínica e HIV;
• tratamento: esquema terapêutico;
• internação;
• alta.
Deve ser enfatizado que estudos retrospectivos sempre incluem o viés da qualidade dos dados, uma vez que sempre se trabalha com dados secundários. Destarte, esforços foram despendidos no sentido de depurar, da melhor forma possível, estes dados, buscando, além das fontes, informações complementares em prontuários, registros, etc. De qualquer maneira, mesmo que haja possível viés, eles mostram as tendências dos referidos eventos, que é a proposta do presente trabalho.
Resultados e discussão
Durante o período de estudo, compreendido entre os anos de 1993 a 1997, foram notificados pelo Hospital das Clínicas 521 casos novos de tuberculose. Estes apresentaram uma distribuição anual crescente, iniciando em 1993 com 80 notificações e terminando o ano de 1997 com 126, atingindo um máximo de 145 em 1996.
Procedência
A procedência dos pacientes foi predominantemente de Ribeirão Preto, com 350 casos (67,2%) no período, ficando os demais municípios da DIR XVIII com 112 (21.5%) e as outras localidades com 58 (11,1%). Esse predomínio se acentuou no transcorrer dos anos, quando a freqüência relativa passou de 52,5%, em 1993, para 75,4%, em 1997, em razão do aumento da incidência anual de tuberculose detectada naqueles procedentes de Ribeirão Preto, elevando de 42 para 95 casos anuais. Os demais municípios tiveram, conseqüentemente, uma diminuição da representação percentual, já que, nestes, o número de casos por ano manteve-se praticamente inalterado (Tabela 1).
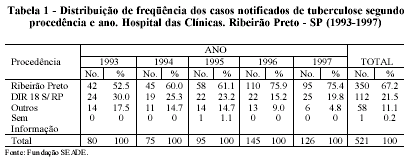
Ribeirão Preto se caracteriza como pólo regional, atraindo uma demanda de pacientes de outras localidades que procuram assistência na cidade, seja pela sua qualidade técnica ou pelo aparelhamento tecnológico, que permite atuar nos casos de maior complexidade.
Dentro dessa premissa, o Hospital das Clínicas desempenha um papel fundamental na organização do Sistema de Saúde; assim, a distribuição da procedência dos casos de tuberculose, poderia, simplesmente, representar aquela esperada pela característica de referência regional da instituição. Isto seria verdadeiro se observássemos isoladamente o ano de 1995, quando a distribuição apresentava valores relativamente próximos àquela observada em série histórica das internações hospitalares, ocorridas no período de 1990 a 1994, quando, em média, 60,8% eram de Ribeirão Preto, enquanto 21,1% vinham da DIR XVIII e 18% das outras localidades (Secretaria da Saúde, 1995). Entretanto, a leitura da tabela 1, levando em conta a distribuição anual, mostra que os casos provenientes de outros municípios apresentaram uma incidência relativamente mantida, enquanto que o aumento de diagnósticos de tuberculose no Hospital das Clínicas foi decorrente do aumento da incidência daqueles vindos de Ribeirão Preto.
Sendo assim, cabe questionar quais seriam as razões para a elevação apenas dos casos de Ribeirão Preto. Seria por razões meramente demográficas? Esta hipótese não encontra sustentação, uma vez que a taxa de crescimento populacional da área da DIR XVIII, no período de 1991/96, foi maior do que a de seu município sede. Por sua vez, o cálculo do coeficiente de incidência por 100.000 habitantes, tomando-se a população estimada pelo SEADE, daria a Ribeirão Preto o índice de 9,53 em 1993, e 20,61 em 1997. Para a região da DIR variaria de um mínimo de 3,86 a um máximo de 4,97, contrariando uma influência demográfica. Outras hipóteses que poderiam ser levantadas, estariam ligadas às características epidemiológicas dos casos, ou mesmo às características de organização da rede assistencial de saúde.
Sexo e idade
A caracterização dos pacientes de acordo com o gênero e a idade mostrou uma ampla predominância no sexo masculino - 74,7% (Tabela 2). Quanto à idade, os casos de tuberculose se concentraram entre os 20 a 49 anos, representando 78,3% do total. No período, chamou a atenção o aumento no número de casos na faixa dos 30 a 39 anos, com elevação de 17, em 1993, para 54 casos anuais, em 1997, enquanto que nas faixas de 20 a 29 e 40 a 49 anos, a variação da incidência não apresentou a mesma magnitude. A faixa etária abaixo dos 15 anos representou apenas 5,1% dos casos (Tabela 3).
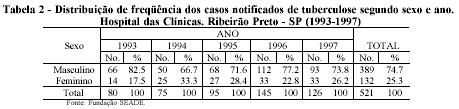
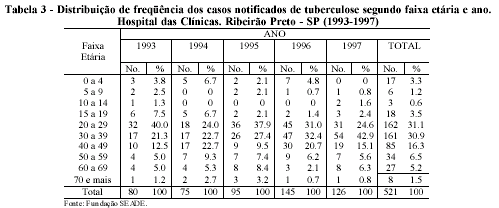
Os resultados encontrados não diferem da distribuição encontrada nos levantamentos epidemiológicos em geral. Com relação ao gênero, a razão masculino:feminino apresenta distribuição próxima à do Estado de São Paulo com relação de 3:1 (Secretaria de Estado da Saúde, 1998). Este índice pode variar nos diversos locais. Nos Estados Unidos, em 1990, a razão era de 2:1, valor semelhante ao encontrado em vários países em desenvolvimento, enquanto na Zâmbia ela variava de 0,7:1 a 1,7:1. Não há clareza, ainda, sobre as razões do predomínio masculino, podendo tanto serem imputadas a fatores biológicos como a subnotificações no sexo feminino, ou a ambas (Connolly e Nunn, 1996). Estudos feitos no Nepal, comparando os casos descobertos por busca ativa com aqueles por demanda passiva, apresentaram razão masculino:feminino de 1,2:1 nos casos de busca ativa, enquanto na passiva a relação foi de 2,6:1 (Cassels e cols, 1982).
Com relação à faixa etária, a distribuição segue o predomínio entre 15 e 49 anos encontrado nos vários trabalhos. No Estado de São Paulo, os menores de 20 anos representam cerca de 10% dos casos, proporção essa que vem decrescendo nos últimos anos. Dados brasileiros da década de 80 mostram queda nos coeficientes de incidência de tuberculose na forma pulmonar entre os menores de 15 anos (Brasil, 1993). Nesta faixa etária, onde o diagnóstico de tuberculose é mais difícil, justificar-se-ia concentrar um maior número de casos no Hospital das Clínicas, pela sua condição de referência. No entanto, não se observam grandes oscilações no transcorrer dos anos.
Clínica
Forma Clínica
Na distribuição percentual dos casos de acordo com a forma clínica, a pulmonar representa 65,1%; a disseminada, 21,3% e demais formas extrapulmonares cerca de 13,7%, não havendo relevantes variações na distribuição percentual dos casos por ano (tabela 4). A distribuição anual de freqüência apresentou as formas pulmonares e as disseminadas com ligeira tendência de crescimento.
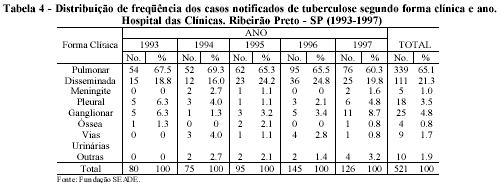
Comparando-se as informações do Estado de São Paulo com as do Brasil, onde a forma pulmonar representa cerca de 80 a 85% do total, os casos do Hospital das Clínicas representam menor índice (65,1%). No entanto, esta diferença pode ser creditada à forma utilizada na classificação dos casos em nosso estudo. A forma disseminada - com significado de acometimento de mais de um órgão pela doença – foi introduzida como uma maneira de ter mais uma forma clínica classificada dentro dos casos considerados de maior complexidade, como as extrapulmonares, que necessitam de maiores recursos diagnósticos. Desta forma, entre os disseminados poderiam estar incluídos os casos pulmonares. Sendo assim, a forma disseminada e a extrapulmonar representariam 34,9% dos casos, cuja complexidade justificaria a assistência em um hospital terciário. Entretanto a maioria dos casos ainda seria pulmonar, o que, em tese, não traria dificuldade de diagnóstico para uma unidade de menor complexidade.
Ao analisarmos a distribuição de freqüência anual, todas as formas apresentaram tendência a crescimento, não havendo, aparentemente, nenhum predomínio de qualquer uma delas que justificasse uma maior demanda ao Hospital das Clínicas.
Baciloscopia de Escarro
Na análise da forma pulmonar, objetivando verificar a confirmação diagnóstica através da baciloscopia de escarro, método simples e de fácil realização, encontrarm-se 58,7% dos casos com baciloscopia positiva, enquanto 25,1% apresentaram baciloscopia negativa e 13,9% não realizada (Tabela 5). Esses casos pulmonares bacilíferos apresentaram índices percentuais pouco acima dos encontrados no Estado de São Paulo, no período de 1993 a 1996 (Secretaria de Estado da Saúde, 1998), e próximos à variação do Brasil no período de 1981 a 1990 que foi de 59,3% a 52,2% (Ministério da Saúde, 1993).
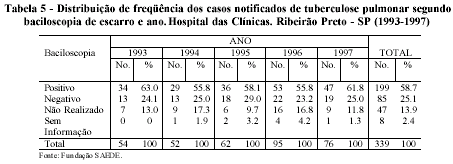
Por sua vez, o percentual encontrado de baciloscopia não realizada (13,9%) foi menor do que a apresentada pelo Estado, com variação entre 18 a 23%, demonstrando uma maior utilização do exame no diagnóstico da tuberculose pulmonar no hospital terciário.
Na distribuição anual de freqüência, o resultado da baciloscopia acompanhou o aumento do número de casos da forma pulmonar. Portanto, através da baciloscopia de escarro, pode-se inferir que na forma pulmonar não se notam características específicas que os diferencie dos casos gerais na comunidade, e que justifique a procura por uma unidade de maior complexidade.
Co-Infecção com o HIV
Na avaliação da co-infecção tuberculose e HIV, a sorologia foi positiva para o vírus em 50,7% dos casos, negativa em 17,5%, não tendo sido realizado exame em 29,8%. Ao se observar a distribuição anual de freqüência dos casos, fica evidente o aumento gradativo dos positivos que passaram de 29, em 1993, para 74, em 1997, determinando o aumento no total anual, uma vez que aqueles com exame não realizado e negativo, não sofreram variações representativas na freqüência no mesmo período (tabela 6).
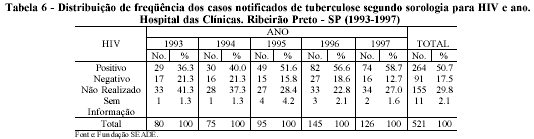
O atual estágio de disseminação da infecção pelo HIV e a AIDS tem propiciado o aumento dos casos de tuberculose em várias partes do mundo. A queda da imunidade provocada pelo vírus pode levar ao adoecimento por tuberculose nas pessoas duplamente infectadas, seja pela reativação de um foco endógeno latente, ou pela progressão de um foco originado por re-infecção recente. Alguns dados sugerem que de 5 a 10% das pessoas co-infectadas pelo HIV e pelo Mycobacterium tuberculosis desenvolverão a tuberculose por ano, ao contrário daquelas infectadas apenas com o Mycobacterium tuberculosis, onde o risco seria menor que 0,2% (Selwyn e cols, 1989; Narain, Raviglione e Kochi, 1992). A partir destes dados, Dolin, Raviglione e Kochi (1994) estimaram que cerca de 95% dos casos de tuberculose entre os infectados pelo HIV são atribuíveis à infecção pelo vírus (risco atribuível = 95%), enquanto que os 5% restantes desenvolveriam a tuberculose a despeito do HIV.
No Brasil, Ruffino-Netto (1995) propôs exercício de estimação do risco atribuível por cento da ocorrência de casos de tuberculose na vigência da co-infecção HIV/AIDS. Foi estimado que o excesso de casos de tuberculose devido à infecção pelo HIV, em dada situação epidemiológica do país, seria, na época, de 17,7%.
Alguns fatores podem trazer maior risco para o desenvolvimento de tuberculose em indivíduos infectados pelo Mycobacterium tuberculosis. A AIDS acarreta um risco 170 vezes maior em relação a um indivíduo sem risco estabelecido; a infecção pelo HIV, 113 vezes maior; outras condições de imunocomprometimento, 4 a 16 vezes maior; infecção recente pelo Mycobacterium tuberculosis (menor que 2 anos), 15 vezes maior; a idade na ocasião do contato (menor de 5 e maiores de 60 anos), 2 a 5 vezes maior (Sepkowitz e cols, 1995). Por sua vez, a influência da interação entre os dois agentes infecciosos pode se dar: a) no sentido da infecção pelo HIV sobre o M. tuberculosis, ocasionando:
• maiores taxas de reativação da doença (7-10%/ano vs 5-8%/ao longo da vida);
• maiores taxas de doença aguda (37%/6 meses vs 5%/2 anos);
• maiores taxas de anergia cutânea; maiores taxas de tuberculose extrapulmonar;
• má absorção das medicações anti tuberculose;
b) como no sentido inverso, onde a infecção tuberculosa influencia o curso da infecção pelo HIV, já que a ativação do macrófago pelo M. tuberculosis poderia aumentar a expressão dos macrófagos que abrigam o HIV; e também pela rápida progressão para AIDS se a infecção latente não for tratada (Sepkowitz e cols, 1995). Whalen e cols (1995), encontraram maior taxa de incidência de infecções oportunistas em pacientes de AIDS com tuberculose ativa, acompanhado de maior risco ao óbito, do que naqueles sem a doença concomitante.
O impacto da infecção pelo HIV na tuberculose se acentua nos países em desenvolvimento, já que a co-infecção acontece na mesma faixa etária (15 a 49 anos). Em 1994, estimava-se haver 5,6 milhões de pessoas co-infectadas, das quais 3,8 milhões na região Sub-Saariana da África, 1,15 milhões no Sudeste Asiático e cerca de 450 mil na América Latina e Caribe. A soroprevalência de HIV alcança valores acima de 40% entre pacientes com tuberculose em vários países africanos, e prevalências menores em outras regiões (Raviglione, Snider e Kochi, 1995).
No início da década de 90, calculava-se em pouco mais de 300 mil (4%) os novos casos de tuberculose atribuíveis à infecção pelo HIV no mundo, enquanto que, para o ano 2000, estimavase em 1,4 milhões (14%). Se, por um lado, no início da década, a região Sub-Saariana da África respondia por perto de 60% dos casos, no início da próxima, o Sudeste da Ásia e a região africana contarão, cada uma, com 40% dos casos atribuíveis (Dolin, Raviglioni e Kochi, 1994).
Nos países desenvolvidos, como os da Europa Ocidental, a pandemia de HIV não trouxe relevante impacto na situação da tuberculose, pela baixa taxa de infecção pelo Mycobacterium tuberculosis na faixa etária dos 15 a 49 anos, acometendo, em geral, os imigrantes. Em Paris, a soropositividade ao HIV nos pacientes de tuberculose era bem maior (12 a 18%) do que no resto da França (1%), sendo que 40% dos casos HIV infectados ocorreram nos estrangeiros, em 1988 (Raviglione e cols, 1993).
Portanto, parece evidente que o aumento nas notificações anuais de tuberculose no Hospital das Clínicas guarda uma relação próxima com o aumento dos casos HIV infectados, devendo ser ressaltado o elevado percentual de soroprevalência positiva, indicando, possivelmente, o direcionamento dos pacientes para a Instituição. Isso pode ser reforçado, ao se observar a distribuição dos casos predominando na faixa etária dos 15 a 49 anos, mesmo grupo onde predomina a AIDS no Brasil, e também no aumento anual de notificações de AIDS em Ribeirão Preto, que passou de 253 casos, em 1993, para 332, em 1996, havendo um queda, em 1997, para 291 casos notificados (Ministério da Saúde, 1998). Além dos aspectos epidemiológicos, deve ser ressaltado, do ponto de vista organizacional, que a partir de 1996, o Hospital das Clínicas passou a se responsabilizar não apenas pelo diagnóstico, como também pelo tratamento e acompanhamento dos pacientes com tuberculose e portadores de HIV/AIDS.
Internação
Dos casos notificados de tuberculose, 81% demandaram internação, tanto para o diagnóstico quanto para o início do tratamento, enquanto 18,2% não necessitaram da internação. Os anos de 1996 e 1997 apresentaram ligeira queda na distribuição percentual, embora o pouco tempo não possibilite interpretar como sinal de tendência de queda (tabela 7). Esse elevado número de internações chama a atenção pelo grande volume de recursos despendido no diagnóstico hospitalar de tuberculose, uma vez que, desde o advento da quimioterapia moderna, a ênfase tem sido dada ao tratamento ambulatorial, de menor custo e com bons resultados.
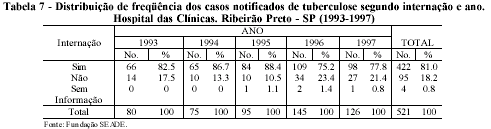
No Brasil, até 1975, 80% dos recursos do Programa de Controle da Tuberculose eram gastos com internações em sanatórios e hospitais. Desde então, implantou-se uma política de desativação de leitos hospitalares, tendo sido eliminados 78,3% deles até 1981. Os índices de internações foram reduzidos de 21,7%, em 1981, para 12,4%, em 1987, (Ministério da Saúde, 1993). Nos anos 90, conforme dados disponíveis do Ministério da Saúde/DATASUS (Sistema de Informações Hospitalares - SIH), houve aumento das internações por tuberculose no país, elevando de 15.665, em 1993, para cerca de 18.289, em 1997. No Estado de São Paulo, as internações aumentaram de 3.771, em 1993, para 5.043, em 1997. O valor gasto pelo Sistema Único de Saúde com as internações de 1997 no país, girou em torno de R$10,4 milhões.
Nos Estados Unidos, a infecção pelo HIV e a tuberculose têm apresentado um importante efeito sobre a hospitalização e sobre os custos de assistência para o adulto jovem. Estudo de hospitalizações ocorridas no período de 1985 a 1990 mostraram que
• as hospitalizações relacionadas à infecção pelo HIV aumentaram seis vezes (de 18 para 102 por 100.000 pessoas), enquanto para tuberculose aumentaram em duas vezes (de 8 para 16 por 100.000);
• a prevalência de infecção pelo HIV entre os pacientes com tuberculose aumentou de 11%, em 1985-88, para 39%, em 1990;
• o custo de internação para tratamento de problemas conseqüentes à infecção pelo HIV e da tuberculose aumentou 7,7 e 3,2 vezes respectivamente;
• o aumento na estada dos pacientes estava associado com a concomitância da tuberculose e HIV. O custo estimado das internações com HIV totalizaram 5,7 a 7,4 bilhões de dólares, enquanto para a tuberculose 0,89 a 1,07 bilhões, no período (Rosenblum e cols, 1994).
Takeda (1996), em estudo realizado no Hospital das Clínicas, considerando as internações de tuberculose no período de 1989 a 1995, encontrou um tempo de internação variando de 1 a 146 dias. Na maior parte dos casos, o tempo de hospitalização foi de até 10 dias (69,1%); 14,5% ficaram de 11 a 20 dias e 7,6% de 21 a 30 dias. Do total de internações, 24,4% necessitaram de apenas 1 dia, e cerca de 28% ocorreram em unidades de isolamento. Pouco menos de 50% dos casos foram internados nas enfermarias da Unidade de Emergência que, por suas características, aumentariam o risco da disseminação do bacilo da tuberculose, acarretando mais um agravante na realização do diagnóstico da tuberculose no nível hospitalar.
Outro risco envolvido nas internações hospitalares diz respeito aos profissionais de saúde dessas instituições. Dados norte-americanos mostraram uma conversão do teste tuberculínico variando de 20 a 50% em empregados de estabelecimentos hospitalares, sendo que, em 1993, 3,2% dos casos de tuberculose acometeram os profissionais de saúde (Sepkowitz, 1995), além da disseminação dos casos de multidroga resistência nesses profissionais (Ellner e cols, 1993). Em Ribeirão Preto foi encontrado coeficiente de 91,24/100.000, tomando-se apenas a enfermagem do Hospital das Clínicas, em 1995 (Takeda, 1996). Apesar da conhecida influência exercida pelo HIV sobre os casos de tuberculose, contribuindo nas internações hospitalares, alguns trabalhos têm sugerido que os HIV infectados com tuberculose seriam menos infecciosos que aqueles com HIV negativo (Elliott e cols, 1993; Klausner e cols; 1993; Cauthen e cols, 1996).
Evidentemente, a associação dos casos de tuberculose à infecção pelo HIV e à AIDS pode estar contribuindo com as internações hospitalares, já que os co-infectados apresentam um percentual elevado, e podem necessitar de um maior aporte de internação, como visto anteriormente. Nesse trabalho não se pôde determinar as razões para tão alta indicação de internação dos casos. Entretanto, levando-se em conta as informações de Takeda (1996), de que boa parte das internações se dava na Unidade de Emergência, pode-se inferir que os casos estejam se dirigindo diretamente para o hospital em função da gravidade do estado geral ou, mais provavelmente, devido a essa Unidade estar absorvendo uma demanda de "pronto atendimento", com diagnóstico relativamente rápido, o que justificaria o percentual relativamente alto de internações curtas, até 10 dias, com ênfase naquelas de apenas 1 dia.
Procedência x HIV
Quando cruzados os dados de procedência com o HIV, observa-se que o aumento anual dos casos de tuberculose com sorologia positiva, nos pacientes de Ribeirão Preto, foi o principal responsável pela elevação total das notificações no Hospital das Clínicas, quando a co-infecção estava presente, atingindo 199 casos ao final do período, o que representa 75,4% do total. Os demais municípios tiveram menor representação percentual, com 24,7%, havendo uma ligeira tendência de crescimento nos casos HIV positivos provenientes dos municípios da DIR XVIII (Tabela 8). Estas informações estão em conformidade com a distribuição de casos de HIV/AIDS na região da DIR XVIII, onde Ribeirão Preto concentra a maioria dos casos, exercendo, daí, uma maior influência com relação à tuberculose.
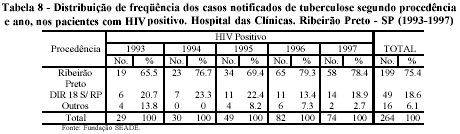
A análise dos casos com sorologia negativa e aquelas não realizadas, revela um maior equilíbrio na distribuição percentual entre os procedentes de Ribeirão Preto e dos outros municípios, com 58,9% dos casos para o primeiro e 40,7% para os demais. No entanto, apesar da freqüência total de notificações não apresentar uma relevante variação anual, isto foi ocasionado pela diminuição dos casos dos outros municípios, já que os de Ribeirão Preto mantiveram uma tendência de aumento, com conseqüente elevação da representação percentual por ano, chegando a 72%, em 1997, visto que, em 1993, e r a d e 46% (Tabela 9).
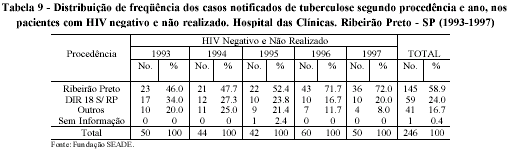
Portanto, não se pode imputar apenas ao HIV/AIDS a alta demanda de pacientes de Ribeirão Preto à referência terciária já que, nos casos sem a infecção pelo HIV, o município mantém um aumento na demanda, ao contrário dos outros municípios, talvez em razão de sua organização. Isto vem de encontro à hipótese de que esses municípios estariam estruturando o sistema de saúde de forma a adequar o atendimento dos seus casos de tuberculose, diminuindo a utilização de uma Unidade de maior complexidade, ao contrário do que parece indicar para Ribeirão Preto.
Procedência X Forma Clínica
No relacionamento entre procedência e complexidade das formas clínicas da tuberculose, encontrou-se para a pulmonar - forma que demandaria menor dificuldade de diagnóstico - predomínio percentual de casos vindos de Ribeirão Preto (72%), enquanto os dos municípios da DIR XVIII representaram 20,1% e os dos outros apenas 7,7%. Este predomínio evidenciou-se ao longo do tempo, com um acentuado crescimento na freqüência anual dos casos, ao mesmo tempo em que os outros municípios tinham uma ligeira tendência de queda (Tabela 10).
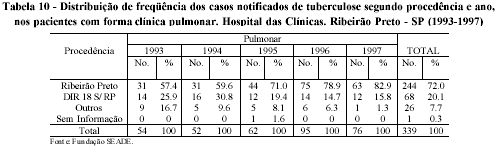
Para a forma disseminada houve a permanência do predomínio dos casos de Ribeirão Preto (64%), ficando os demais municípios com 18% cada, sendo que, na distribuição de freqüência anual, os de Ribeirão Preto mantiveram a tendência crescente, enquanto os outros encontravam-se relativamente estáveis (Tabela 11).
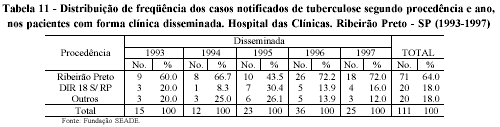
Ao contrário das anteriores, na forma extrapulmonar há maior equilíbrio na distribuição percentual por procedência, já que os de Ribeirão Preto perfizeram 49,3% dos casos e os da DIR XVIII e outros municípios ficaram com 33,8% e 16,9% respectivamente, permanecendo um padrão semelhante as da forma disseminada de distribuição anual de freqüência (Tabela 12).
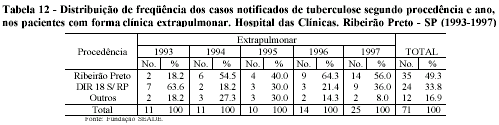
Desta maneira, as informações obtidas demonstram que, nas formas clínicas de maior complexidade, houve participação percentual mais acentuada dos outros municípios do que na pulmonar, sugerindo a necessidade de recorrer a uma referência melhor aparelhada para o diagnóstico, dentro da estratégia de regionalização e hierarquização da assistência. Por outro lado, a distribuição da forma pulmonar vem reforçar as distorções já levantadas para Ribeirão Preto.
Forma Clínica x HIV
Ao se relacionar a complexidade das formas clínicas da tuberculose com o resultado da sorologia para o HIV, obtiveram-se 160 casos (60,6%) com a forma pulmonar naqueles com HIV positivo, seguida de 72 (27,3%) na forma disseminada e 32 (12,1%) extrapulmonar, tendo as três formas clínicas uma tendência de crescimento ao longo dos anos (Tabela 13).
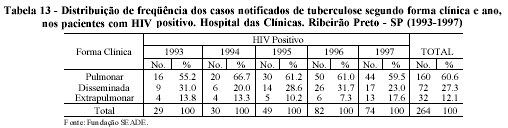
Ao se analisar os casos de HIV negativo e não realizado, foram encontrados 69,1% dos casos na forma pulmonar, enquanto as demais formas tiveram uma distribuição percentual semelhante, ficando perto de 15%. Na distribuição anual dos casos não se observaram variações expressivas (Tabela 14).

Como discutido anteriormente, a forma clínica predominante na tuberculose é a pulmonar. Sua representação percentual pode variar influenciada pela co-infecção com o HIV, de tal maneira que, quanto mais precoce o aparecimento da tuberculose, na vigência da co-infecção, maiores são as chances de encontrarem as formas usuais da doença. Por outro lado, o aparecimento mais tardio tenderia a apresentar formas atípicas (Hopewell, 1992). Assim, as manifestações clínicas da tuberculose podem variar consideravelmente nos HIV infectados, dependendo da gravidade da imunossupressão (Louie; Rice; Holzman, 1986; Sunderam e cols, 1986; Chaisson e cols, 1987; Theur e cols, 1990).
Pacientes com níveis mais elevados de CD4 apresentariam as formas clássicas da doença, enquanto aqueles com menor contagem de CD4 apresentariam, com maior probabilidade, quadros atípicos (Jones e cols, 1993). Nas formas avançadas da infecção pelo HIV, encontra-se aumento das formas disseminadas e extrapulmonares (Slutsker e cols, 1993), enquanto na fase inicial tem-se os casos pulmonares clássicos.
Em Miami, estudo sobre a distribuição das formas clínicas de tuberculose (Cauthen e cols, 1996) apresentou os seguintes resultados:
• pacientes com AIDS: 56% forma pulmonar, 21% extrapulmonar e 23% com ambas;
• HIV positivos: 77% pulmonares, 7% extrapulmonar e 16% ambas;
• HIV negativos: 88% pulmonar, 5% extrapulmonar e 7% ambos.
Embora possa haver variação na apresentação das manifestações clínicas, tem sido encontrada maior prevalência de HIV positivos nos pacientes que apresentam a forma extrapulmonar (31%) do que nos casos pulmonares (18%) (Rosenblum e cols, 1994).
No Brasil, Toledo (1997), em nível ambulatorial, não encontrou diferenças significativas nas características clínicas da tuberculose entre os infectados e não infectados, onde as formas cavitárias representaram 50,6% nos HIV positivos e 68,9% nos HIV negativos.
Portanto, no Hospital das Clínicas, pelas suas características de referência terciária, e com uma Unidade específica de tratamento para HIV/AIDS, deve haver um grande número de pacientes nos diferentes estágios de evolução da infecção pelo HIV, principalmente em situações avançadas de imunodeficiência, justificando o aumento anual de casos de tuberculose nos HIV positivos, e o percentual encontrado da forma disseminada. No entanto, se somados os percentuais dos disseminados e extrapulmonares, encontra-se alta freqüência relativa tanto nos HIV positivos quanto nos negativos. Então, embora nos HIV positivos tenha sido encontrado um maior percentual de disseminados, nos negativos eles se apresentaram também com índices elevados, fazendo com que, na soma das formas consideradas de maior complexidade, os índices fossem relativamente próximos. Sendo assim, pode-se supor que haja outras situações que favoreçam o aparecimento destas formas mais complexas, que não simplesmente pelo fluxo referenciado pela organização do sistema, como determinado por outros fatores de origem biológica ou social.
Conclusão
A partir da análise dos dados levantados pode-se concluir o seguinte:
• Houve um aumento anual de notificações de tuberculose no Hospital das Clínicas, decorrente da elevação dos casos provenientes de Ribeirão Preto.
• Os casos de tuberculose se concentraram na faixa etária dos 15 a 49 anos e no sexo masculino. A forma clínica predominante foi a pulmonar, apresentando baciloscopia de escarro positiva em 58,7%, o que indicaria que o fluxo de casos à referência terciária não estaria relacionado à complexidade dos mesmos.
• Os outros municípios apresentaram sinais indiretos de adequada organização da assistência, já que a demanda de tuberculose ao Hospital das Clínicas parece respeitar o nível hierárquico da atenção à saúde, com o atendimento aos casos de maior complexidade dessas localidades.
• A evolução das notificações no Hospital das Clínicas apresentou estreita relação com o aumento de casos associado ao HIV.
• A alta soroprevalência de HIV no período estaria ocorrendo em função de o Hospital das Clínicas contar com uma unidade específica de tratamento para HIV/AIDS, favorecendo a concentração de casos co-infectados na instituição.
• A associação com o HIV contribuiria para o aparecimento de formas de maior complexidade, com ênfase na forma disseminada.
Referências bibliográficas
1. Cassels A, Heineman E, LeClero S, Gurung P K, Rahut B. Tuberculosis case-finding in eastern Nepal. Tubercle 1982; 63: 175-85.
2. Cauthen GM, Dooley SW, Onorato IM, Ihle WW, Burr JM, Bigler WJ, Witte J, Castro KG. Transmission of Mycobacterium tuberculosis from tuberculosis patients with HIV Infection or AIDS. Am J Epidemiol 1996; 144(1): 69-77.
3. Chaisson RE, Schecter GF, Theur CP, Rutherford GW, Ecenberg DF, Hopwell PC. Tuberculosis in patients with AIDS: clinical, features, response to terapy and survival. Am Rev Respir Dis 1987; 136: 570-74.
4. Connoly M, Nunn P. Women and tuberculosis. Wld Hlth Statist Quart 1996; 49 : 115-19.
5. Dolin PJ, Raviglione MC, Kochi A. Global tuberculosis incidence and mortality during 1990-2000. Bull World Health Organ 1994; 72(2) : 213-20.
6. Elliott AM, Hayes RJ, Halwiindi B. The impact of HIV on infectiousness of pulmonary tuberculosis: a community study in Zambia. AIDS 1993 ; 7: 981-87.
7. Ellner JJ, Hinman AR, Dooley SW, Fischl MA, Sepkowitz KA, Goldberger MJ, Shinnick TM, Iseman MD, Jacobs Junior WR. Tuberculosis symposium: emerging problems and promise. J Infect Dis 1993; 168 : 537-51.
8. Hopwell PC. Impact of human immunodeficiency virus infection on the epidemiology. Clincal features, management and control of tuberculosis. Clin Infect Dis 1996; 15: 540-47.
9 . Hospital das Clínicas da FMRPUSP. Revista comemorativa dos 40 anos. Ribeirão Preto: junho/1996.
10. Klausner JD, Ryder RW, Baende E, Lelo U, Wolliame JC, Ngamboli K, Perriens JH, Kaboto M. Prignot J. Mycobacterium tuberculosis in household contacts of human immunodeficiency virus type I - seropositive patients with active pulmonary tuberculosis in Kinshasa. Zaire. J Infect Dis 1993;168: 106-11.
11. Louie E, Rice LB, Holzman RS. Tuberculosis in non-Haitian patients with acquired immunodeficiency syndrome. Chest 1986; 90: 542-45.
12. Ministério da Saúde. Coordenação Nacional de DST/AIDS. Bol Epidemiol AIDS mar/maio, 1998; (2).
13. Ministério da Saúde. Coordenação Nacional de Pneumologia Sanitária. Reunião de avaliação operacional e epidemiológica do programa de controle da tuberculose. Bol Pneumo Sanit 1993; (n. especial) : 9-90.
14. Ministério da Saúde. Fundação Nacional de Saúde. Plano nacional de controle da tuberculose. Brasília: 1999.
15. Murray CJL, DeJonche E, Chum HJ, Nyangulu DS, Salomao A, Styblo K. Cost effetiveness of chemotherapy for pulmonary tuberculosis in three sub- Saharan African countries. Lancet 1991; 338: 1305-08.
16. Murray CJL, Styblo K, Rouillon A . Tuberculosis in developing countries : burden, intervention and cost. Bull Int Union Tuber Lung Dis 1990; 65(1) : 6-24.
17. Narain JP, Raviglione MC, Kochi A. - HIV-associated tuberculosis in developing countries: epidemiology and strategies for prevention. Tuber Lung Dis 1992; 73: 311-21.
18. Pontes RJS. O centro de pesquisa e vigilância epidemiológica do Departamento de Medicina Social. Ribeirão Preto: 1988 (mimeografado).
19. Raviglione MC, Snider Junior DE, Kochi A. Global epidemiology of tuberculosis: morbidity and mortality of a worldwide epidemic. JAMA 1995; 273 (3) : 220-26.
20. Raviglione MC, Sudre P, Rieder HL, Spinaci S, Kochi A. Secular trend of tuberculosis in Western Europe. Bull World Health Organ 1993; 71 (3/4) : 297-306.
21. Rosemblum LS, Castro KG, Dooley S, Morgan M. Effect of HIV infection and tuberculis on hospitlizations and cost of care for young adults in the United States, 1985 to 1990. Ann Intern Med 1994; 121(10) : 786-92.
22. Ruffino Netto A. Avaliação do excesso de casos de tuberculose atribuídos a infecção HIV/AIDS: ensaio preliminar. Rev Saúde Pública 1995; 29 (4): 279-82.
23. Secretaria de Estado da Saúde. CVE/Divisão de Tuberculose. A Tuberculose no Estado de São Paulo, 1998. (mimeografado).
24. Secretaria de Estado da Saúde de São Paulo. Termo de cooperação técnica SES-SP e HC-FMRPUSP, 1992.
25. Secretaria Municipal da Saúde. Plano de saúde do Município de Ribeirão Preto. Ribeirão Preto:1995. (mimeografado).
26. Selwyn PA, Hartel D, Lewis VA, Schenbaum EE, Vermund SH, Klein RS, Walker AT, Friedland GH. A prospective study of the risk of tuberculosis among intravenous drug users with human immunodeficiency virus infection. N Engl J Med 1989; 320 (9) : 545-50.
27. Sepkwitz KA . AIDS, tuberculosis, and health care w orker. Clin Infect Dis 1995; 20(2) : 232-42.
28. Sepkowitz KA, Raffalli J, Riley L, Kiehn TE, Armstrong D. Tuberculosis in the AIDS era. Clin Microbiol Rev 1995; 8(2): 180-99.
29. Slutsker L, Castro KG, Ward JW, Dooley SW. Epidemiology of extrapulmonary tuberculosis among persons with AIDS in the United States. Clin Infect Dis1993; 16: 513-18.
30. Sudre P, Dam G, Kochi A. Tuberculosis: a global overview of the situation today. Bull World Health Organ 1992; 70(2) : 149-59.
31. Sunderam G, McDonald RJ, Maniatis T, Oleske J, Kapila R, Reichman LB. Tuberculosis as a manifestation of the acquired immunodeficiency syndrome (AIDS). JAMA 1986; 256 (3) : 362-66.
32. Takeda E. Tuberculose: um estudo de sua situação entre pacientes internados e equipe de enfermagem de um hospital escola de Ribeirão Preto, São Paulo: Escola de Enfermagem de Ribeirão Preto - USP; 1996. (Dissertação de Mestrado)
33. Theur CP, Hopwell PC, Elias D, Schecter GF, Rutherford GW, Chaisson RE. Human immunodeficiency virus infection in tuberculosis patients. J Infect Dis 1990; 162 : 8-12.
34. Toledo AS. Indicadores de rastreamento para detecção de infecção pelo HIV entre tuberculosos. Bol Pneum Sanit jan/jun 1997; 5 (1): 43-49.
35. Watanabe A. Avaliação do impacto da infecção pelo HIV sobre o programa de controle da tuberculose desenvolvido no Centro de Saúde Escola da FMRPUSP. São Paulo: Faculdade de Medicina de Ribeirão Preto - USP; 1994. (Dissertação de Mestrado)
36. Whalen C, Horeburgh CR, Hom D, Lahart C, Simberkoff M, Ellner J. Accelerated course of human Immunodeficiency virus infection after tuberculosis. Am J Respir Crit Care Med 1995; 151: 129-35.
37. Global Tuberculosis Programme. WHO Report on the Tuberculosis Epidemic. Geneve: World Health Organization; 1995 (mimeografado).
38. Global Tuberculosis Programme. WHO Report on the Tuberculosis Epidemic, Geneve: World Health Organization; 1996 (mimeografado).
39. Ninth report of the WHO expert committe on tuberculosis. Geneve: World Health Organizatio; 1974.(Tech Rep Series, n. 552).
*Fonte: Fundação SEADE. Estimativa de população em 1996. www.seade.gov.br
**Unidade estadual municipalizada em 1995.
Recebido em 16/05/2001. Aprovado em 29/06/2001.












 Curriculum ScienTI
Curriculum ScienTI
