Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Epidemiologia e Serviços de Saúde
versão impressa ISSN 1679-4974versão On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.19 n.2 Brasília jun. 2010
http://dx.doi.org/10.5123/S1679-49742010000200008
Avaliação dos serviços de saúde em relação ao diagnóstico precoce da hanseníase*
Health services assessment of early leprosy diagnosis
Cíntia Kazue ArantesI; Maria Luiza Rufino GarciaI; Mariana Scombatti FilipeI; Susilene Maria Tonelli NardiII; Vânia Del'Arco PaschoalIII
IGraduanda de Medicina, Faculdade de Medicina de São José do Rio Preto, São José do Rio Preto-SP, Brasil
IIPesquisadora Científica, Instituto Lauro de Souza Lima, Laboratório Regional, Instituto Adolfo Lutz, São José do Rio Preto-SP, Brasil
IIIProfessora Adjunta de Ensino da Faculdade de Medicina de São José do Rio Preto, São José do Rio Preto-SP, Brasil
RESUMO
Este estudo avaliou os serviços de saúde em relação à descoberta precoce da hanseníase e as dificuldades enfrentadas pela população para iniciar e dar continuidade ao tratamento. Aplicou-se questionário com perguntas abertas e fechadas por meio de entrevista com 234 doentes que iniciaram tratamento para hanseníase no Município de São José do Rio Preto-SP, no período de 1998 a 2006. A média de consultas para diagnosticar a hanseníase foi de 2,7 em unidades de saúde do serviço público e de 4,5 nos serviços privados. A maioria dos pacientes não relatou dificuldades para iniciar o tratamento. Os pacientes se deslocaram em média 9,2km de suas residências até os locais de tratamento e gastaram em média R$0,30/km. Considerando que a distância máxima do centro de saúde/residência nas áreas de sua abrangência seria de 1,5km, a descentralização do tratamento seria uma opção para melhorar o acesso e a precocidade do tratamento.
Palavras-chave: hanseníase; serviços de saúde; epidemiologia; administração de serviços de saúde; diagnóstico precoce.
SUMMARY
In the present study, health services were assessed regarding early diagnosis of leprosy and troubles faced by the population to initiate and remain under treatment. Patients (n=234), who initiated leprosy treatment between 1998 and 2006 in Sao Jose do Rio Preto, State of Sao Paulo, Brazil were interviewed and answered to open and closed questions. The mean number of medical appointments to diagnose the disease was 2.7 in public health units and 4.5 in the private sector. Most patients reported that they did not have problems to initiate treatment. They travelled about 9.2 km from their residences to treatment facilities and spent about R$0.30/km. Considering that the maximum distance from the health centers to private residences should be about 1.5 km, decentralization of treatment would be the best option to improve access andfacilitate treatment of leprosy patients.
Key words: leprosy; health services; epidemiology; health services administration; early diagnosis.
Introdução
A hanseníase, moléstia infecciosa causada pelo Mycobacterium leprae, compromete o tecido cutâneo, mucoso e sistema nervoso periférico. A gravidade da doença não é só avaliada pelo número de doentes existentes, ou pela sua contagiosidade, mas pelas incapacidades que produz, pelos problemas psicossociais e pela longa duração do tratamento.1
O Brasil é o maior responsável pela endemia no continente americano e está entre os 12 países que registraram 90% dos casos no mundo, ocupando o primeiro lugar em incidência e prevalência entre os três países que ainda não eliminaram a doença no mundo.2 Houve uma discreta redução no valor médio da incidência da doença no pais que foi de 26,61/100.000 em 2001 para 21,08/100.000 em 2007. Mesmo com uma maior precocidade do diagnóstico no país, as deficiências físicas (Grau 2) no diagnóstico ainda encontram-se com percentual considerado de média magnitude (entre 5 e 10%) pelo Programa Nacional de Controle da Hanseníase, haja vista que nos anos de 2001 e 2006 o percentual foi de 6,0% e 5,7%, respectivamente. Já os casos diagnosticados com Grau 1 mantiveram-se acima de 15% durante o período de 2001 a 2006.3,4
Dados epidemiológicos do Estado de São Paulo revelam uma endemia em decréscimo lento e contínuo nas últimas décadas.3 Possivelmente a adoção de uma adequada estratégia de políticas públicas de saúde pode ter contribuído para este fato. Atualmente, São Paulo apresenta prevalência em processo de queda para abaixo de um paciente para cada 10.000 habitantes, porém, no ano de 2005, cerca de 14% dos casos iniciaram o tratamento com alguma deficiência física, sendo 9% grave e moderada.5 Isso pode sugerir um diagnóstico tardio. Também preocupa o fato de que 12% dos casos não foram avaliados quanto às incapacidades.5
Pelo fato do Brasil ser um país continental, há diferenças na distribuição da doença. No Sul do Brasil a doença já apresenta prevalência abaixo de um para cada 10.000 habitantes, diferente da alta incidência encontrada na Amazônia Legal e Mato Grosso do Sul. Tal fato é decorrente de múltiplos fatores, entre eles, a dificuldade de acesso da população aos serviços de saúde, levando ao diagnóstico tardio. Enquanto não há diagnóstico e o tratamento não é iniciado, os multibacilares estão transmitindo a doença.6
O diagnóstico de hanseníase, em grande parte dos estados do país, ainda é tardio: cerca de um ano e meio a dois anos após o aparecimento dos sintomas. A busca tardia de atendimento nos serviços de saúde, a falta de informação sobre sinais e sintomas, a dificuldade do indivíduo em encontrar serviços, atendimento e/ou profissionais capacitados para detectar a doença, podem ser fatores que influenciam o diagnóstico tardio.7 Assim, no Brasil, 5,7% das pessoas que descobrem ter hanseníase já apresentam lesões sensitivas e/ou motoras, deformidades que poderiam ser evitadas.3,7
Políticas brasileiras apoiaram medidas para atingir a meta de menos de um doente para cada 10.000 habitantes, fundamentando que as ações deveriam ser ampliadas para toda a rede básica de saúde, assim como o diagnóstico e atenção ao paciente, promovendo a descentralização das atividades e intensificação da divulgação sobre as características, sinais e sintomas da doença atingindo assim o seu controle.8
Considerando a necessidade de encontrar estratégias de melhorar o atendimento e a precocidade do diagnóstico da hanseníase e colaborar para romper o ciclo de transmissão, o estudo objetivou avaliar os serviços de saúde em relação à descoberta precoce da doença e às dificuldades enfrentadas pela população para iniciar e ou dar continuidade ao tratamento.
Metodologia
Estudo descritivo transversal realizado no período de julho de 2007 a julho de 2008 com instrumento próprio de coleta de dados e pesquisa de campo.
Foram incluídos no estudo todos os indivíduos que trataram de hanseníase no município no período de 1998 a 2006 nos dois centros de atendimento para hanseníase do Município de São José do Rio Preto-SP. Não houve critério de exclusão, pois esse estudo é posterior a criação do banco de dados do Projeto Hansen9 que objetivou, em primeira instancia, a limpeza e conferencia dos dados contidos no Sistema de Informação de Agravos de Notificação (Sinan), em outros bancos existentes no município e nos prontuários, e adotou como critério de exclusão retirar do banco de dados todos os pacientes que não pertenciam ao município estudado e os que haviam abandonado o tratamento. Ressalta-se que o atendimento, diagnóstico e tratamento para hanseníase no município ainda é centralizado em duas unidades de referência.
Os dados foram coletados por meio de dois instrumentos: o primeiro, permitiu extrair as variáveis de interesse para este estudo a partir do Banco de Dados do Projeto Hansen;9 o segundo, permitiu coletar dados por meio de entrevistas aos portadores de hanseníase.
No primeiro instrumento as variáveis coletadas foram: sexo; data nascimento; endereço; classificação clínica; os indicadores Grau de Incapacidades da Organização Mundial de Saúde (GI da OMS) e Eyes Hand and Feet (EHF) no diagnóstico e na alta; e o número de falta doses durante o tratamento.
No segundo instrumento, as perguntas foram abertas e investigaram quantas vezes o entrevistado procurou serviços de saúde para o diagnóstico antes do tratamento; quais foram os serviços procurados para elucidação diagnóstica; se teve dificuldade em procurar o serviço e em caso afirmativo quais foram essas dificuldades antes e depois do diagnóstico; quais os meios de transporte utilizados para se deslocar até o serviço de atendimento; qual o valor diário gasto com transporte; alimentação; e outros.
Os dados coletados foram inseridos em planilha Excel, e analisados no programa estatístico Epi Info 2002 (versão 3.4.1) e são apresentados em porcentagem, mediana ou média e desvio padrão. Utilizou-se os testes qui quadrado (χ2) ou de Fisher, conforme apropriado, considerando significativos os valores p ≤ 0,05. Para comparação de médias, foi utilizado o teste de Tukey.
Considerações éticas
O estudo foi submetido à avaliação do Comitê de Ética em Pesquisa da Faculdade de Medicina de São José do Rio Preto (Famerp), de acordo com a resolução no 196/96 que regulamenta a "pesquisa em seres humanos", aprovado sob o no 2865 - 2004, resolução CNS 196-96 com o título "Em busca da pós-eliminação da hanseníase em São José do Rio Preto."
Resultados
Do total de 359 pacientes tratados de hanseníase e residentes no município no período de 1998 a 2006, foram localizadas e entrevistadas 234 (65,2%) pacientes. Os motivos das perdas foram: 91 (25,3%) mudaram de endereço e/ou não foram localizados nem mesmo em ambas as tentativas de visitas domiciliares; inconsistência de dados em 13 (3,6%) prontuários; 10 (2,8%) não aceitaram participar; 9 (2,5%) foram a óbito; 2 (0,6%) negaram ter tido a doença.
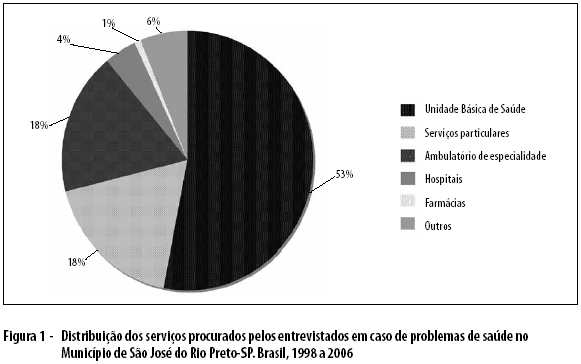
A Figura 1 mostra que, em caso de quaisquer problemas de saúde, os serviços mais procurados pelos entrevistados foram as Unidades Básicas de Saúde (UBS) (53%); o ambulatório de especialidade (18%); unidades de serviços privados, considerando consultórios e ou unidades de atendimento particulares (18%); os hospitais (4%); as farmácias (1%); e outros (6%), dentre os quais podemos citar benzedeira, pronto socorro, outros ambulatórios do município, automedicação e igreja, segundo os entrevistados.
Entre os anos estudados, foram realizados 5.775 atendimentos (consultas médicas, de enfermagem e de terapia ocupacional) aos pacientes com hanseníase nas duas unidades de referência do município. Deste total, 2.891 (50,1%) consultas eram para a rotina das doses supervisionadas e 2.884 (49,9%) por outros motivos, como as crises reacionais, neurites, problemas gástricos, entre outros.
O usuário procurou o Sistema Único de Saúde (SUS) em média 2,7 vezes em busca de consulta médica do início dos sintomas até o diagnóstico de hanseníase e 4,5 vezes nos serviços privados de saúde (valor p=0,080).
A Tabela 1 mostra que os serviços mais procurados para diagnosticar hanseníase foram: Unidade Básica de Saúde 119 (40,8%); NGA-60 71 (24,3%); serviços privados de saúde 51 (17,5%); hospitais 25 (8,6%); e outros 26 (8,9%), dentre os quais, podemos citar outros ambulatórios do município, serviços de emergência, farmácia, o médico militar e a benzedeira.

Dos 234 casos analisados neste estudo, a média entre o tempo decorrido da data do diagnóstico até a data da notificação no Sinan foi de 4,7 meses; já a média de tempo do início do tratamento até a primeira avaliação de incapacidade foi de 42 dias.
A Tabela 2 mostra que dos 234 pesquisados, 24 (10,3%) tiveram falta-dose para a poliquimioterapia supervisionada (PQT/OMS). A média de falta-dose para os homens foi de 4,5 (±4,5) e para as mulheres, 3,4 (±2,9). Apesar de percentualmente pacientes do sexo masculino faltarem mais que pacientes do sexo feminino (11 e 9,6%, respectivamente), não houve diferença estatisticamente significante de falta-dose por gênero (valor p=0,47).

Houve predomínio da forma dimorfa (MHD) 41,5%, seguida pelas formas virchoviana (MHV) 23,2%, tuberculóide (MHT) 19,6% e indeterminada (MHI) 15,6%. Considerando o gênero, os resultados mostraram que os homens são mais acometidos pelas formas mais tardias da doença (valor p<0,001). A frequência de acometimento das formas clínicas nos homens e mulheres, respectivamente, foi a forma MHD (50%; 34,2%), MHV (30,8%; 16,7%), MHT (16,3%; 22,5%) e MHI (2,9%; 26,7%).
Considerando o número de doentes, a forma clínica e local de tratamento, houve maior frequência de doentes fazendo tratamento no NGA-60 (70,2%). No Ambulatório de Dermatologia do Hospital de Base (ADHB) são atendidos, com mais frequência, os casos com complicações, pois é o local de referência para o município e região no tratamento das reações.
Do grupo estudado, 232 (99,1%) passaram pela avaliação de prevenção de incapacidades no diagnóstico e 152 (65%) na alta, no período de 1998 a 2006.
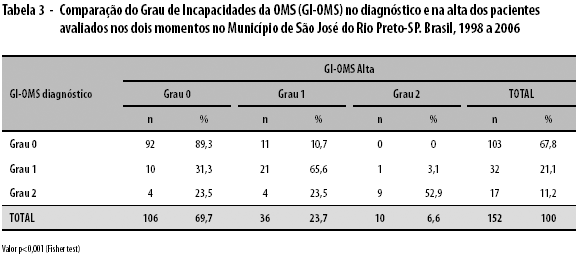
De acordo com o indicador GI-OMS, de 232 (100%) casos avaliados no diagnóstico, 154 (66,4%) apresentaram grau zero (0), 57 (24,6%) grau 1 e 21 (9,1%) grau 2 de incapacidades. Dos 152 (100%) casos avaliados na alta, 106 (69,7%) apresentaram grau 0, 36 (23,7%) grau 1 e 10 (6,6%) grau 2.
A comparação do indicador GI-OMS no diagnóstico e na alta foi possível em 152 casos. Observou-se que, apesar da incapacidade ser alta no diagnóstico (9,1%), a deficiência foi passível de controle durante o tratamento, haja vista a diminuição dos casos com grau 2 no diagnóstico e consequente aumento do grau 1 na alta, diferença estatisticamente significante (valor-p<0,001) e demonstrado na Tabela 3.
A deficiência foi avaliada também pelo o escore EHF (Eyes-hand-feet), indicador este, 15% mais sensível que o GI-OMS.10 Para o olho, mão e pé atribui-se valores de 0 a 2 utilizando os mesmo critérios que o indicador GI-OMS. Para o escore EHF, somam-se os graus de incapacidades atribuídos em cada um dos seis locais avaliados, sendo que o valor mínimo é zero (0-não apresenta incapacidades) e o valor máximo é 12.
Os resultados mostraram que dos 234 casos considerados no estudo, foi possível graduar o escore EHF em 231 (98,7%). Destes, 154 (66,7%) tiveram escore EHF zero; 16 (6,9%) escore um; 29 (12,6%) escore dois; 8 (3,5%) escore três; 13 (5,6%) escore quatro e sete (3%) escores que variaram de cinco a onze.
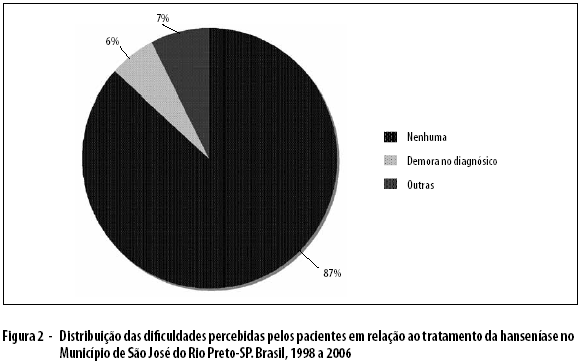
De acordo com a Figura 2, pode-se perceber que, quando os entrevistados foram questionados sobre dificuldades para o tratamento da hanseníase (n=218), a maior parte dos pacientes 189 (87%) não apresentou problemas para iniciar o tratamento. Todavia, dentre aqueles que encontraram algum tipo de dificuldade, a demora no diagnóstico foi a mais citada em 13 (6%). Entre as outras queixas de pacientes 16 (7%), destacaram-se: aguardar fila de espera; dificuldade com transporte; burocracia falta de informações; abstenção do trabalho; não acreditar que estava com a doença; mal estar; quantidade de medicação ingerida; e comorbidades.
A distância média da residência ao local de tratamento (ADHB, NGA-60) era de 9,2km e o gasto médio de R$ 0,30/km. Segundo o relato dos entrevistados, a distância média da residência à UBS mais próxima era de 1,5km.
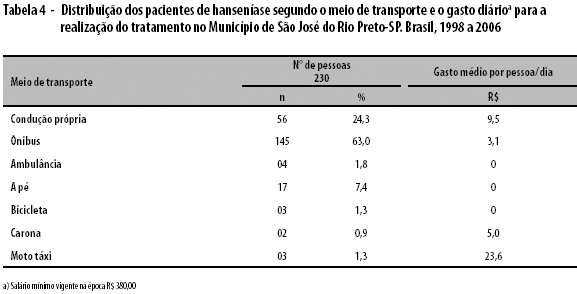
A Tabela 4 mostra, que em relação ao meio de transporte utilizado, houve uma variação nos gastos que o paciente teve para o tratamento. Quando se optou por utilizar o moto-táxi o valor por dia chegou a R$23,60, porém o meio de transporte mais utilizado foi o ônibus (63%).
Discussão
Segundo Andrade,11 o aumento na detecção e no número absoluto dos casos de hanseníase no Brasil, nos últimos anos, deve-se não somente a fatores epidemiológicos. É possível que o treinamento de pessoal, aumento da cobertura do programa de controle, descentralização das ações e divulgação dos sinais e sintomas da doença pelos meios de comunicação tenham melhorado a identificação e notificação do agravo.
De acordo com o estudo de análise geoestatística de casos de hanseníase no Estado de São Paulo, 19912002,12 apesar das mudanças na dinâmica demográfica das regiões em todo o período de 1980-1996, a população paulista apresentou-se praticamente concentrada em seis regiões: região metropolitana de São Paulo, Campinas, Sorocaba, São José dos Campos, Santos e São José do Rio Preto. Essas são regiões onde, justamente, observou-se maior densidade de casos de hanseníase. Em especial na região de São José do Rio Preto, composta por 101 municípios, há de se considerar a centralização do atendimento na maioria deles, fato este que pode ser uma das explicações para a densidade dos casos na região.
No município estudado, o serviço mais procurado em caso de doença, foi o da UBS, seguido pelo hospital, farmácia e serviços privados de saúde. Dentre as dificuldades para se iniciar o tratamento, de acordo com os pacientes entrevistados, as mais citadas foram a demora no diagnóstico e a dificuldade relacionada ao meio de transporte.
Os profissionais que atuam no município estudado apresentaram algumas dificuldades para diagnosticar a hanseníase, visto que no sistema de saúde público a média de consultas foi de 2,7 e nos serviços privados de saúde, foi de 4,5 consultas (o que pode significar mais de um ano de espera). Oliveira13 em seu estudo encontrou que a maioria dos portadores dessa doença relatou que os médicos pelos quais eles foram avaliados, tiveram dificuldade em concretizar o diagnóstico, ocasionando assim em situações constrangedoras até chegar a um profissional capaz de efetivar o diagnóstico.
Por se tratar de uma doença, cujo tratamento ocorre no sistema público de saúde, que não leva ao óbito em níveis alarmantes, por não requerer tecnologia sofisticada para diagnóstico e tratamento, a hanseníase acaba ficando em segundo plano na prioridade de atendimento. Acredita-se que, com a descentralização, ocorra a capacitação dos profissionais das UBS e Programa de Saúde da Família, incluindo a hanseníase nos temas de debate.
Na presente pesquisa encontrou-se que as formas clínicas predominantes no sexo masculino foram dimorfa e virchowiana e que, além disso, o grau de lesões incapacitantes causadas pela hanseníase é mais importante nesse gênero. Esses dados podem sugerir que os homens demoram mais para procurar o serviço de saúde quando surgem as primeiras manifestações da doença, e quando já em tratamento, sob análise percentual, os homens faltam mais às consultas/retorno que as mulheres. Atenção especial deve ser dada a este fato, já que os casos multibacilares têm 65% de chances de desenvolver deformidades quando já apresentam função neurológica alterada no momento do diagnóstico.14
A ingestão da medicação por longos meses é um dos fatores que contribui para o abandono e irregularidade do tratamento dos portadores da hanseníase.13 É necessário muito apoio e incentivo por parte da família. Os serviços de saúde devem envolver os familiares do paciente com hanseníase no controle e tratamento dos seus doentes, despertando-lhes a responsabilidade do autocuidado, cobrança da assiduidade dos retornos médicos, controle dos contatos e prevenção das lesões.13
Dos 27 pacientes que participaram do estudo de Piva,15 apenas dois moravam na área de atuação da UBS. Dos 25 restantes, 18 residiam na cidade de São Paulo e sete em outros municípios da Grande São Paulo, em locais por vezes bem distantes da área de abrangência da UBS, o que implica em dispêndio considerável de tempo para a locomoção e gasto com mais de um transporte. No município estudado há centralização do atendimento aos portadores da hanseníase, em dois únicos centros habilitados. Essa centralização implica em gasto monetário, principalmente com o meio de transporte. Embora a distância média da residência à UBS mais próxima fosse de 1,5km, a distância média da residência ao local de tratamento foi de 9,1km e o gasto médio de R$ 0,30/km. Segundo o relato dos entrevistados, de acordo com o meio de transporte e alimentação utilizada os gastos variaram, chegando até R$23,60/dia.
No Estado do Rio de Janeiro, a poliquimioterapia foi implantada de forma gradual em 1986, com expansão em 1991 e em 1998, iniciou-se a estratégia de descentralização do atendimento de diagnóstico e tratamento da doença para as UBS.16 No Município de Duque de Caxias-RJ, a descentralização do atendimento, para o diagnóstico, tratamento da doença e vigilância dos contatos domiciliares, ocorreu por meio de uma integração do Programa de Controle da Hanseníase (PCH) com o Programa de Saúde da Família (PSF),17 objetivando à educação da população sobre a doença, rastreamento de casos novos e capacitação dos profissionais das unidades envolvidas.17
Um dos questionamentos atuais relaciona-se à efetividade das estratégias estabelecidas para a meta de eliminação da hanseníase como problema de saúde pública. Não se pode afirmar que a descentralização do diagnóstico e tratamento dos casos em todas as unidades básicas de saúde conduza efetivamente para a eliminação da doença e que seja esta a melhor estratégia para manter a pós eliminação em um município cuja incidência está baixa.
Estudo recente no Ceará, Brasil, mostrou que a descentralização tem um papel importante, mas não melhora, por si só, o desempenho do sistema de saúde na assistência à população.18 Estudo enfocando a avaliação das estratégicas de controle da hanseníase realizado na China em 2001, por meio de uma série histórica da doença, mostrou o impacto favorável nos seus indicadores epidemiológicos e no cenário da doença após algumas intervenções, como exame clínico de massa,19 fato esse que pode ser promovido pela ampliação da rede de assistência.
O presente estudo encontrou 9,1% dos casos com lesões visíveis (grau 2), percentual este considerado de média magnitude (5-10%) pelo PNCH e que demonstra um diagnóstico tardio dos casos. Há de considerar que as deficiências no momento do diagnóstico, registradas por meio do GI-OMS é um indicador epidemiológico que avalia a eficácia do programa, considerando a precocidade do diagnóstico.20 Esse achado remete a uma preocupação em relação ao cuidado e diagnóstico precoce dos casos. Croft e colaboradores14 demonstraram em seu estudo que apenas 1% dos casos paucibacilares tem chance de desenvolver alterações da função neural, caso ele tenha sido diagnosticado sem nenhuma lesão, e essa chance aumenta para 16% e 65%, caso o paciente paucibacilar e multibacilar, respectivamente, iniciem o tratamento já apresentado função neural alterada.
O município conta com um serviço, também centralizado, de Prevenção e Reabilitação de Incapacidades (PRI) e profissionais altamente especializados que mantém vigilância sobre o doente com a aplicação trimestral do protocolo de Avaliação das Funções neurais (AFN) preconizado pelo Ministério da Saúde,21 além de orientar e conduzir todos os casos durante o tratamento e no pós alta. A centralização do atendimento de PRI pode justificar percentual considerável de lesões visíveis (grau 2) encontrado na população estudada, pois o acometimento pode ser explicado não pela falta de excelência do serviço, mas pela dificuldade de acesso e diminuição na frequência necessária dos atendimentos em relação às orientações e intervenções.
A efetividade do serviço demonstrada pela melhora das incapacidades comparada à situação destas no diagnóstico e alta, pode de certa forma, ampliar a discussão sobre a descentralização das ações menos complexas de atenção à saúde, e a necessidade de capacitação de profissionais para a atenção às deformidades e a viabilidade de manter um serviço de referência para auxilio diagnóstico, tratamento e reabilitação.
O uso do indicador EHF, demonstrado no estudo, permite que o profissional verifique com mais sensibilidade a variação no grau de incapacidade e identifique de imediato o local onde ocorreu essa variação (olhos, mãos e pés). No caso do paciente apresentar melhora ou piora discreta, o indicador GI-OMS não sofre alteração, limitando assim a avaliação da eficácia das ações em nível local e a melhora ou piora do quadro das deficiências nos locais passíveis de lesões neurais.10
Virmond,22 em sua reflexão sobre a história da prevenção e reabilitação das incapacidades, aponta para a necessidade de um olhar mais atento às deformidades, pois ao longo da história a abordagem dermatológica sempre prevaleceu.
Avaliar a relação das estratégias de intervenções operacionais e os indicadores epidemiológicos parece assunto ainda pouco estudado e comentado na literatura.23 Cunha e colaboradores,16 verificou influência positiva da estratégia de descentralização relacionada ao incremento da detecção de casos novos.
Segundo o estudo de Andrade,24 o acesso facilitado à assistência aos portadores da doença, em todo o Município de Duque de Caxias-RJ, ampliou a precocidade do diagnóstico e reduziu o número de pacientes com deficiências. Essa facilitação e, também, a ampliação do rastreamento dos casos por meio da democratização do diagnóstico para um número maior de profissionais de saúde foram decisivos no processo de eliminação da doença no município.
Estratégia também recomendada pelo Ministério da Saúde é aumentar o reconhecimento da doença em seu estágio inicial pela população com a realização de campanhas frequentes, distribuição de panfletos e outras atividades educativas junto à comunidade, a partir das UBS, influenciando possivelmente o aumento da detecção de casos no estágio inicial da doença. Lapa e colaboradores,25 avaliando o impacto da estratégia de descentralização no atendimento a hanseníase em Olinda, demonstraram que após a descentralização houve aumento da detecção e demanda espontânea nos serviços, redução da evasão, e alterações importantes nos indicadores epidemiológicos e operacionais
A descentralização da assistência aos pacientes de hanseníase deve ser vista como ação importante, porém não única, a ser utilizada como estratégia para eliminação da doença no Brasil e em todo o mundo. Fatores regionais culturais, educacionais, socioeconômicos, geográficos e políticos, devem ser considerados.
Considerando a situação atual da saúde do município estudado e a avaliação dos achados do estudo, sugerimos que a descentralização ocorra para o diagnóstico, tratamento e controle de comunicantes, permanecendo centralizado o tratamento das intercorrências, reações e acompanhamento e tratamento da prevenção e reabilitação das incapacidades. Há de se incentivar campanhas de esclarecimento à população, além de educação permanente na preparação dos profissionais da saúde, evitando assim o descaso e esquecimento da hanseníase que se encontra em fase de pós eliminação no município.
Concluiu-se que os serviços de saúde do município ressaltam uma política de centralização do programa, voltada ao atendimento curativo e não de promoção e prevenção. No sistema público de saúde (o mais procurado em caso de doenças) ocorre uma média de 2,7 consultas para o diagnóstico e nos serviços privados de saúde encontramos o dobro de atendimentos, podendo demorar em torno de um ano para a doença ser descoberta. Dentre as dificuldades mencionadas pelos pacientes para iniciar o tratamento, as mais citadas foram a demora no diagnóstico e a relacionada ao meio de transporte, pois o percurso da residência até o local de tratamento é nove vezes maior do que em relação à UBS de sua área de abrangência.
Agradecimentos
Cintia Kazue Arantes agradece a Bolsa de Iniciação Científica (BIC) da Faculdade de Medicina de São José do Rio Preto (Famerp).
Referências
1. Nardi SMT, Marciano LHSC, Virmond MCL, Baccarelli R. Sistemas de informação e deficiências físicas na hanseníase. Boletim Epidemiológico Paulista 2006;3:3-7.
2. World Health Organization. Global leprosy situation, beginning of 2008. Weekly Epidemiological Record 2008;83:293-300.
3. Ministério da Saúde, Secretaria de Vigilância em Saúde. Vigilância em saúde: situação epidemiológica da Hanseníase no Brasil [Internet]. Brasília: MS [acesso em 16 jan 2010]. Disponível em: http://portal.saude.gov.br/portal/arquivos/pdf/boletim_novembro.pdf
4. Andrade V, Sabroza PCT, Albuquerque MFM. Séries temporais dos indicadores de morbidade da hanseníase - Brasil, 1946-1994. Informe Epidemiológico do SUS 1996;5:23-41.
5. Secretaria Estadual da Saúde de São Paulo, Centro de Vigilância Epidemiológica Prof. Alexandre Vranjac. Hanseníase [Internet]. São Paulo: SES [acessado durante o ano de 2008, para informações de 2008]. Disponível em: http://www.cve.saude.sp.gov.br/htm/cve_ha.html
6. Moreira TA. Panorama sobre a hanseníase: quadro atual e perspectivas. História, Ciências, Saúde - Manguinhos 2003;10:291-307.
7. Vida e saúde. Doenças. Hanseníase: enfrente o preconceito e trate-a [Internet] [acessado durante o ano de 2007, para informações de 2005]. Disponível em: http://saude.terra.com.br/interna/0,,OI303647-EI1712,00-Hanseniase+enfrente+o+preconceito+e+tratea.html.
8. Ministério da Saúde, Secretaria de Vigilância em Saúde. Plano nacional de eliminação da hanseníase em nível municipal 2006-2010 [Internet]. Brasília: MS [acesso em 25 nov 2007]. Disponível em: http://portal.saude.gov.br/portal/arquivos/pdf/hanseniase_plano.pdf
9. Paschoal VDA, Nardi SMT, Cury MRCO, Lombardi C, Virmond MCL, Silva RMDN. Criação de banco de dados para sustentação da pós-eliminação em hanseníase. Ciência e Saúde Coletiva para Sociedade [Internet]. 2008 [acesso em 24 jan 2009];[8 telas]. Disponível em: http://www.abrasco.org.br/cienciaesaudecoletiva/artigos/lista_artigos.php
10. Ebenso J, Ebenso BE. Monitoring impairment in leprosy: choosing the appropriate tool. Leprosy Review 2007;78(3):270-280.
11. Andrade VL. Evolução da hanseníase no Brasil e perspectivas para sua eliminação como um problema de saúde pública [tese de Doutorado]. Rio de Janeiro (RJ): Fiocruz; 1996.
12. Opromolla PA, Dalben I, Cardim M. Análise geoestatística de casos de hanseníase no Estado de São Paulo, 1991-2002. Revista de Saúde Pública 2006;40:907-913.
13. Oliveira MHP, Romanelli G. Os efeitos da hanseníase em homens e mulheres: um estudo de gênero. Cadernos de Saúde Pública 1998;14:51-60.
14. Croft RP, Nicholls PG, Steyerberg EW, Richardus JH, Cairns W, Smith S. A clinical prediction rule for nerve-function impairment in leprosy patients. The Lancet 2000;355:1603-1606.
15. Adami NP. Acesso, utilização e aceitação dos serviços de dermatologia de um Centro de Saúde Escola sob o modo de ver dos hansenianos. Revista LatinoAmericana de Enfermagem 1993;1:53-67.
16. Cunha MD, Cavaliere FA, Hércules FM, Duares SM, de Oliveira ML, de Matos HJ. The impact of leprosy elimination strategy on an endemic municipality in Rio de Janeiro State, Brazil. Cadernos de Saúde Pública 2007;23(5):1187-1197.
17. Secretaria Municipal de Saúde de Duque de Caxias. Relatório anual do Programa de Controle da Hanseníase. Duque de Caxias: Secretaria Municipal; 2002.
18. Atkinson S, Haran D. Back to basics: does descentralization improve health system performance? Evidence from Ceará in north-east Brazil. Bulletin of the World Health Organization 2004;82:822-827.
19. Chen XS, Li WZ, Jiang C, Ye Y. Leprosy in China: epidemiological trends between 1949 and 1998. Bulletin of the World Health Organization 2001;79:306-312.
20. Secretaria de Comunicação Social da Presidência da República. OMS adota indicadores do Brasil para controlar hanseníase [Internet]. Brasília; 2009 [acesso em 12 ago 2009]. Disponível em: http://www.brasil.gov.br/noticias/em_questao/.questao/EQ863a
21. Ministério da Saúde, Secretaria de Vigilância em Saúde. Manual de prevenção de incapacidades. 3a ed. rev. e ampl. Brasília: MS; 2008.
22. Virmond MCL. Alguns apontamentos sobre a história da prevenção e reabilitação de incapacidades e reabilitação em hanseníase no Brasil. Hansenologia Internationalis 2008;33(2 Suppl. 1):13-18.
23. Soares LS, Moreira RO, Vilela VV, Alves MJM, Pimentel AFM, Ferreira AP. The impact of multidrug therapy on the epidemiological pattern of leprosy in Juiz de Fora, Brazil. Cadernos de Saúde Pública 2000;16:343-350.
24. Andrade V. A eliminação da hanseníase no Brasil. Hansenologia Internationalis 2000;25:177-179.
25. Lapa TM, Albuquerque MFPM, Carvalho MS, Silveira JJC. Análise da demanda de casos de hanseníase aos serviços de saúde através do uso de técnicas de análise espacial. Cadernos de Saúde Pública 2006;22(12):2575-2583.
 Endereço para correspondência:
Endereço para correspondência:
Instituto Adolfo Lutz,
Laboratório Regional,
Rua Alberto Sufredini Bertoni, 2325,
Maceno, São José do Rio Preto-SP, Brasil.
CEP:15060-020
E-mail:snardi@ial.sp.gov.br
Recebido em 02/03/2009
Aprovado em 26/11/2009
*Apoio financeiro da bolsa BIC-FAMERP, Bolsa de Iniciação Científica da Faculdade de Medicina de São José do Rio Preto.













