Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Epidemiologia e Serviços de Saúde
versão impressa ISSN 1679-4974versão On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.19 n.3 Brasília set. 2010
http://dx.doi.org/10.5123/S1679-49742010000300011
ARTIGO ORIGINAL
Rastreamento do câncer de colo do útero no Brasil: análise de dados do Siscolo no período de 2002 a 2006
Cervix cancer screening in Brazil: analysis of Siscolo data from 2002 to 2006
Maria Beatriz Kneipp Dias; Jeane Gláucia; Tomazelli Mônica de Assis
Divisão de Apoio à Rede de Atenção Oncológica, Coordenação Geral de Ações Estratégicas, Instituto Nacional de Câncer, Ministério da Saúde, Rio de Janeiro-RJ, Brasil
RESUMO
OBJETIVOS: apresentar uma análise de dados do Siscolo, no Brasil e regiões.
METODOLOGIA: foram analisados dados do Sistema de Informação do Câncer do Colo do Útero (Siscolo) no Brasil, por regiões, de 2002 a 2006.
RESULTADOS: revelam oferta do exame aquém da necessidade e com periodicidade menor que a recomendada; problemas na qualidade dos dados; percentual elevado de ASC-US; e insatisfatoriedade da amostra relacionada a dessecamento, material escasso ou hemorrágico.
CONCLUSÃO: as questões identificadas são passíveis de correção mediante ampliação e qualificação da atenção básica e do monitoramento da qualidade dos laboratórios. É importante investir na qualidade dos dados no Siscolo e otimizar seu uso gerencial para aperfeiçoar as ações de rastreamento.
Palavras-chave: neoplasias do colo do útero; programas de rastreamento; sistema de informação.
SUMMARY
OBJECTIVES: to make an analysis of data from the Cervical Cancer Information System (Siscolo), considering Brazil and its regions.
METHODOLOGY: data from Siscolo were analyzed from 2002 to 2006.
RESULTS: screening availability is below the estimated needs and isperformed in a shorter time span than recommended. There were also problems in data quality, a high percentage of ASC-US; as well as unsatisfactory desiccation, scarce or hemorrhagic material samples.
CONCLUSION: the identified issues can be resolved by both expanding and qualifying basic care and monitoring laboratory quality. It is important to invest on Siscolo data quality and to optimize its management use in order to improve screening.
Key words: cervical cancer; screeningprograms; informations system.
Introdução
O câncer do colo do útero é o segundo mais incidente na população feminina brasileira, excetuando-se o câncer de pele não melanoma. Para o ano de 2010, foram estimados 18.430 casos novos de câncer do colo do útero e uma taxa de incidência de 19 casos por 100 mil mulheres.1 Em 2007 esta neoplasia representou a quarta causa de morte por câncer em mulheres, com taxa de mortalidade ajustada pela população padrão mundial de 4,71/100 mil mulheres.2 Este patamar tem se mostrado estável nos últimos anos e, em termos globais, não refletiu ainda as ações de controle em curso no Brasil.
Pela elevada magnitude e possibilidade de controle mediante ações organizadas para prevenção e detecção precoce, o câncer do colo do útero é considerado uma prioridade da Política Nacional de Atenção Oncológica no Brasil.3 Em 2006, o câncer do colo do útero foi também priorizado no Pacto pela Saúde dentre as ações de controle propostas em defesa da vida.4 A inclusão desta temática na agenda pública está presente na Política de Atenção Integral à Saúde da Mulher desde seu lançamento em 1984,5 na Política Nacional de DST/Aids e na Política Nacional de Atenção Básica6-8 ilustrando a transversalidade das ações de controle deste câncer.
A incidência e a mortalidade pelo câncer do colo do útero podem ser reduzidas através do rastreamento para a detecção e tratamento das lesões escamosas intraepitelial de alto grau, precursoras do câncer invasivo. Segundo a Organização Mundial de Saúde (OMS), com uma cobertura da população alvo em torno de 80 a 100% pelo exame de Papanicolaou e uma rede organizada para diagnóstico e tratamento adequado, é possível reduzir em média 60 a 90% o câncer invasivo na população.9 O câncer do colo do útero é um exemplo do impacto positivo da detecção precoce na morbi-mortalidade, conforme verificado em países que organizaram programas efetivos de rastreamento populacional.10
A estratégia de rastreamento adotada no Brasil é a oferta do exame de Papanicolaou para a população feminina na faixa etária de 25 a 59 anos, considerada como de maior risco. É recomendado que as mulheres com vida sexual ativa, especialmente nesta faixa, realizem o exame com periodicidade de três anos após dois resultados normais consecutivos, com intervalo de um ano.11
O desenvolvimento do Sistema de Informação do Câncer do Colo do Útero (Siscolo) decorreu da importância dessa ferramenta como componente fundamental para organização das ações de rastreamento. O Siscolo foi implantado em 1999 por meio da Portaria SAS n° 408/99,12 como subsistema do SIA/SUS para provisão de informações gerenciais sobre o rastreamento e faturamento do exame citopatológico. O sistema foi aperfeiçoado durante os anos seguintes e, em 2006, foi implantada a versão 4.0, (Portaria SAS n° 287/06),13 com um novo servidor de dados e a adequação do sistema à nomenclatura brasileira para laudos cerrvicais e condutas preconizadas,14 adaptada de Bethesda 2001. O Siscolo possui o módulo do prestador de serviço, instalado nos laboratórios de citologia e de histopatologia, para registro dos laudos e o módulo de coordenação, instalado nos níveis de gestão municipal, regional e estadual, para o acompanhamento das mulheres com alterações no exame citopatológico e emissão dos relatórios gerenciais do programa de controle do câncer do colo do útero.
No plano nacional, o acompanhamento é feito pela Divisão de Apoio à Rede de Atenção Oncológica, do Instituto Nacional de Câncer, por meio do tabnet do Departamento de Informática do Sistema Único de Saúde (Datasus). Em cada nível, o Siscolo permite oferecer subsídios ao planejamento, gerência e avaliação das ações, possibilitando o contínuo aprimoramento do processo.
Em que pese sua importância estratégica, o Siscolo é um sistema relativamente recente e ainda pouco utilizado como ferramenta para avaliação do rastreamento do câncer cérvico-uterino. Entretanto, é o próprio uso do sistema pelas áreas que atuam de forma transversal no controle deste câncer, que possibilitará sua progressiva qualificação e reforçará o compromisso com a melhoria dos resultados no contexto do cuidado integral à saúde da mulher. O objetivo deste artigo é apresentar uma análise de dados do Siscolo, no Brasil e regiões. Embora a diversidade interestadual e municipal seja uma marca do país e torne imprescindível a avaliação com foco nos sistemas locais de saúde, a análise nacional possibilita uma visão panorâmica e a sinalização de questões a serem compreendidas e enfrentadas por todos os níveis de gestão.
Metodologia
Estudo descritivo baseado em dados do Siscolo, no período 2002-2006, por regiões do país. Os três eixos de análise foram: características da oferta, perfil das alterações e adequabilidade da amostra no exame citopatológico. Os dados foram prioritariamente analisados na faixa etária do programa (mulheres de 25 a 59 anos), mas, oportunamente, foi feita a análise descritiva nas faixas etárias mais jovem e mais velha do que a população alvo.
Durante a implantação da versão 4.0 do Siscolo, o Datasus migrou as informações do primeiro semestre de 2006, a fim de permitir a análise histórica de indicadores, cujas variáveis não sofreram modificações. Para as variáveis tempo da citologia anterior, motivo da insatisfatoriedade dos exames e tipo de alteração foi necessário, porém, realizar a análise de 2006 em separado, pois as modificações ocorridas não permitiram a análise contínua ou histórica dos dados.
A oferta do exame foi avaliada através do indicador razão entre exames citopatológicos e a população alvo, representado pelo número total de exames citopatológicos na população feminina de 25 a 59 anos sobre a população feminina de 25 a 59 anos, em determinado local e período. Foram também analisadas as variáveis citologia anterior (se a mulher havia realizado o exame anteriormente) e tempo da citologia anterior (há quanto tempo, em anos, o exame foi realizado). Os dados sobre a característica da oferta permitem verificar se a mesma está sendo suficiente em quantidade e se está direcionada conforme a periodicidade preconizada.
O perfil das alterações no exame citopatológico foi baseado na variável tipo de alteração, por grupo etário (menor que 25 anos, 25 a 59 anos e maior que 60 anos), a partir da distribuição percentual das lesões e da construção dos indicadores de positividade e da razão NIC III/carcinoma invasor. Conhecer o perfil das alterações possibilita avaliar a dinâmica do rastreamento segundo a ocorrência das lesões precursoras e do câncer.
O indicador de positividade foi calculado somando-se todos os exames citopatológicos com resultados alterados e dividindo pelo total de exames citopatológicos, por local de residência da mulher para cada período de análise, excluindo-se os exames insatisfatórios.
Para análise das alterações de acordo com a nomenclatura vigente no período 2002 a 2005, os tipos de lesões foram reagrupadas, como descrito a seguir:
- Atipias de Significado Indeterminado de Células Glandulares + Atipias de Significado Indeterminado de Células Escamosas
- HPV
- NIC I
- NIC II + NIC III
- Adenocarcinoma in situ + Adenocarcinoma invasivo
- Carcinoma escamoso invasivo
Para o ano de 2006, de forma a permitir a comparabilidade com a série histórica 2002 a 2005, os tipos de alterações da nova nomenclatura foram também agrupadas em Atipias de Significado Indeterminado (Escamosa possivelmente não-neoplásica, Escamosa não se pode afastar lesão intraepitelial de alto grau; Glandular possivelmente não-neoplásica; Glandular não se pode afastar lesão intraepitelial de alto grau; Origem indefinida possivelmente não-neoplásicas e Origem indefinida não se pode afastar lesão intraepitelial de alto grau alto grau), Lesões de Baixo grau (Lesão Intraepitelial de baixo grau - NIC I), Lesões de Alto grau (Lesão Intraepitelial de alto grau - NIC II e NIC III, Lesão Intraepitelial de alto grau não podendo afastar micro-invasão), Carcinoma escamoso (Carcinoma Epidermóide.invasor) e Adenocarcinoma (Adenocarcinoma In_Situ e Adenocararcinoma.Invasor)
O indicador razão entre NIC III e carcinoma invasor foi construído apenas para o período de 2002 até 2005, pois com a mudança da nomenclatura no ano de 2006 as alterações do tipo NIC II passaram a ser somadas às alterações NIC III e denominadas lesões de alto grau. Desta forma, não foi possível desmembrar as lesões de alto grau em NIC II e NIC III. As alterações citológicas compatíveis com HPV podem ser laudadas junto com outras atipias escamosas e por isso a soma das proporções das alterações são superiores a 100%.
Com a nova nomenclatura, em 2006, não é possível laudo discriminativo de HPV, estando esse resultado sob a nova nomenclatura "lesão de baixo grau" junto com as alterações do tipo NIC I.
A qualidade do exame foi analisada por meio da variável adequabilidade da amostra (percentual de amostras insatisfatórias e motivo de insatisfatoriedade), também de acordo com os três grupos etários e regiões. Uma amostra é considerada insatisfatória quando não possui as condições mínimas para leitura da lâmina para o diagnóstico, necessitando a repetição imediata do exame. O indicador foi calculado pelo número de amostras insatisfatórias, dividido pelo total de exames realizados.
A qualidade do exame, na etapa referente à coleta, também pode ser avaliada pela representatividade da zona de transformação e da endocérvice. Entretanto, a análise da representação do epitélio na amostra somente tornou-se possível a partir do segundo semestre de 2006, com a implantação da Nomenclatura Brasileira. Pelo curto período de observação, optou-se por não incluir este dado na análise.
Na análise da adequabilidade da amostra a partir do motivo da insatisfatoriedade, foi realizada a comparação das distribuições percentuais entre os anos de 2002 e 2005 nas regiões do país e o para o de 2006 foi feita apenas a análise entre as regiões. Na Figura 1 são apresentadas as causas de insatisfatoriedade de acordo com os dois períodos analisados.

A análise dos dados foi feita por meio de estatística descritiva (proporções), com a utilização dos programas TabWin, versão 3.5, e o Excel.
Resultados
A razão entre exames citopatológicos e a população alvo tem se mantido relativamente estável após os valores mais altos em 2002, referentes à campanha nacional realizada neste ano. Como mostra a Tabela 1, a razão média no país em 2006 foi de 0,18 exames/mulher/ano, pouco mais da metade do parâmetro mínimo de 0,3. A região Nordeste teve a maior razão (0,21) e Centro-oeste e Norte as menores (0,14 e 0,13 respectivamente), com destaque para o Pará, cujos valores excessivamente baixos sugerem a existência de problemas no envio das informações.
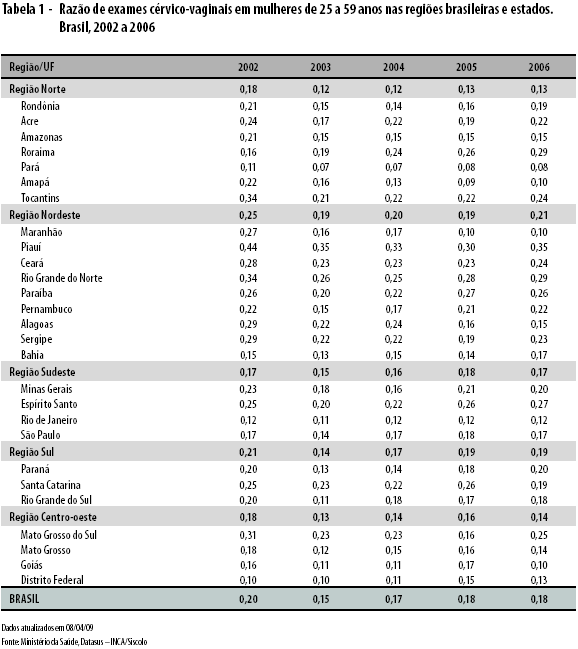
Alguns estados se aproximam do parâmetro (RR e RN, 0,29) e o Piauí o supera (0,35). No entanto, embora este dado revele a capacidade da rede estadual de ofertar exames, é preciso que ele seja analisado em conjunto com as variáveis citologia anterior e tempo da citologia anterior para verificação da periodicidade da oferta e o melhor dimensionamento do alcance da população alvo.
A análise das variáveis citologia anterior e tempo da citologia anterior foi limitada pelos elevados percentuais de "não preenchido" e "não sabe" até o ano de 2005, realçando a necessidade de se debater a qualidade da informação. Como se observa na Tabela 2, na variável citologia anterior, observou-se no Brasil um valor aproximado de 28% de "não preenchido" ao longo do período (com redução para 6% em 2006, na nova versão do Sistema) e um valor em torno de 15% de "não sabe". A região Sudeste apresentou os maiores valores de "não preenchido", seguida da região Sul, única com tendência clara de declínio no período.
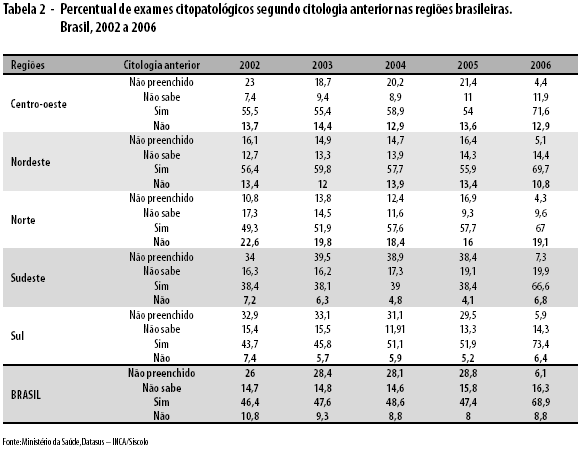
Considerado o limite da informação, observa-se que o percentual de exames sem citologia anterior teve pequena redução ao longo do período e discreto aumento em 2006 (8,8%), com maiores valores no Norte e Centro-oeste (19 e 13%) e menores valores no Sul e Sudeste (6,4 e 6,8%). A maioria expressiva dos exames foi de exames com citologia anterior (69%).
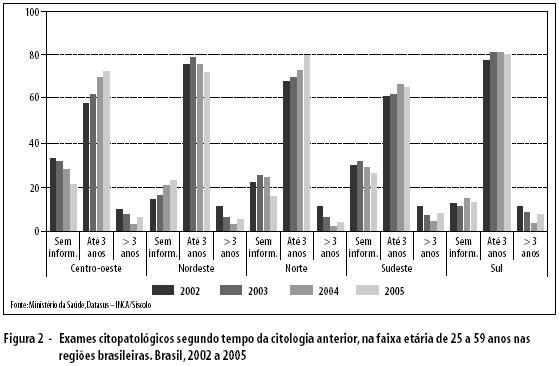
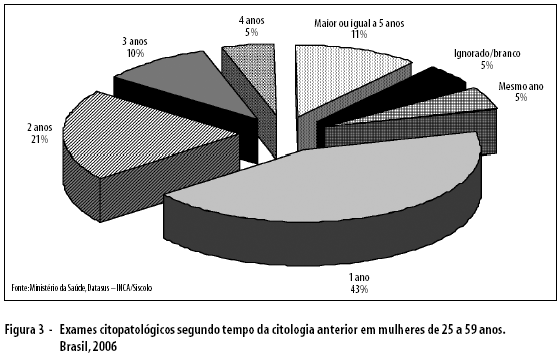
A periodicidade da citologia anterior foi verificada até 2005 em função das mudanças nesta variável com a nova versão do Siscolo. A periodicidade mais comum foi de até três anos (81%), com pequenas diferenças regionais (Figura 2). Em análise específica para o ano de 2006, com maior discriminação nas variáveis, observou-se que 43% das mulheres repetiram o exame em um ano (Figura 3). Considerando que neste ano 8,8% de mulheres fizeram o exame pela primeira vez e que os percentuais de positividade e de amostras insatisfatórias foram, respectivamente, 2,9 e 1,1%, observa-se que é elevado o percentual de repetição em um ano e superior ao número de situações que justificariam novo exame neste prazo.
A positividade, ou percentual de exames com resultados alterados, apresentou aumento no país de 22,9% no período analisado e expressiva variação entre regiões e as faixas etárias. Como mostra a Figura 4, a região Sudeste apresentou aumento de 53,1%, com maior percentual nas faixas etárias menor de 25 anos (62,5%) e acima de 60 anos (96,8%). A região Sul, embora tenha apresentado ligeira redução na faixa etária de 25 a 59 anos (-2,2%), apresentou incremento na faixa etária acima de 60 anos (91,6%). A região Norte apresentou redução em todas as faixas etárias (-12,4%), sendo mais expressiva na faixa de 25 a 59 anos (-16,6%), seguida do grupo de mulheres com 60 anos ou mais (-10,2%). A região Nordeste apresentou também variação negativa (-2%), tendo sido observado aumento somente na faixa abaixo de 25 anos (8,5%).
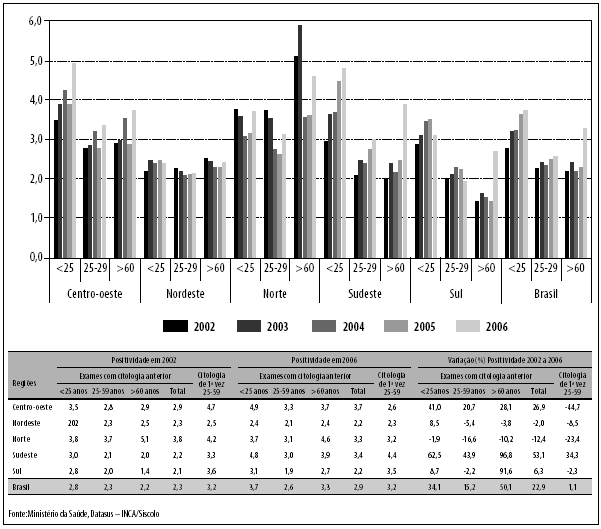
Embora a positividade anual no período 20022006 tenha se apresentado geralmente maior na faixa etária abaixo de 25 anos, sobretudo no Centro-oeste e Sudeste, a maior variação percentual foi observada nas mulheres com mais de 60 anos (50,1%). A região Norte, comparada às demais regiões, apresentou padrão diferenciado, sendo a positividade maior em mulheres acima de 60 anos em relação às outras faixas.
Nas mulheres de 25 a 59 anos que realizaram citologia pela primeira vez, a positividade foi de 3,2% para 2002 e 2006, enquanto que naquelas que já haviam realizado citologia, foi de 2,3 e 2,9%, respectivamente. Entretanto, observando a variação percentual da positividade dessas mulheres, nota-se redução em 2006 para todas as regiões, com exceção da região Sudeste, com aumento de 34,3%, em relação a 2002.
As atipias de significado indeterminado (células escamosas e glandulares) foram os principais tipos de alteração encontrados, destacadamente nas regiões Sul e Centro-oeste que mantêm patamar superior a 50% desde 2003. O diagnóstico dessas atipias foi maior conforme maior a faixa etária e apresentou aumento em todas faixas etárias no período de 2002 a 2005. No ano de 2006 manteve-se a tendência de aumento nas faixas etárias abaixo de 25 anos e de 25 a 59 anos, todavia há uma redução na faixa etária acima de 60 anos, aproximadamente 6,5%, comparada ao ano anterior (Tabela 3).
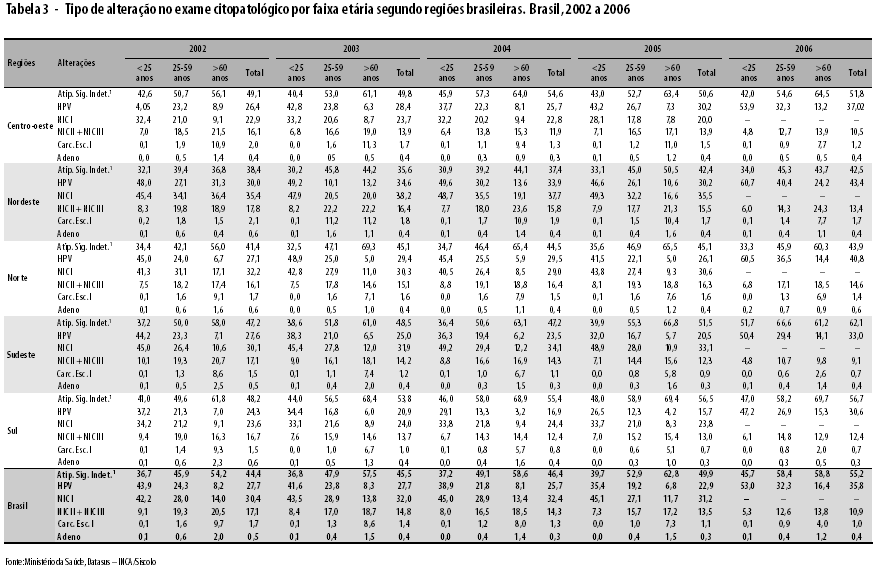
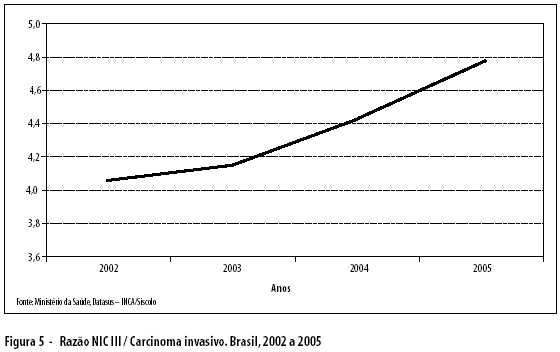
No período de 2002 a 2005, as lesões NIC I (classificadas como lesão de baixo grau na nomenclatura de 2006) variaram de 30 a 31,2% no Brasil, com maiores valores na região nordeste (proporções superiores a 35,4%). Estas são, no Brasil em 2005, as alterações mais prevalentes em mulheres abaixo de 25 anos. No ano de 2006, as lesões de baixo grau continuaram sendo mais prevalentes neste grupo, representando 53% das alterações. As lesões de alto grau (NIC II e III) e carcinoma invasivo apresentaram redução em todas as faixas etárias. Conforme mostra a Figura 5, a razão NIC IlI/carcinoma invasivo no exame citopatológico apresentou aumento no período, passando de 4,0 em 2002 para 4,8 em 2005. Este indicador não pôde ser calculado para o ano de 2006, pois a nova nomenclatura passou a considerar conjuntamente NIC II e NIC III como lesões de alto grau.
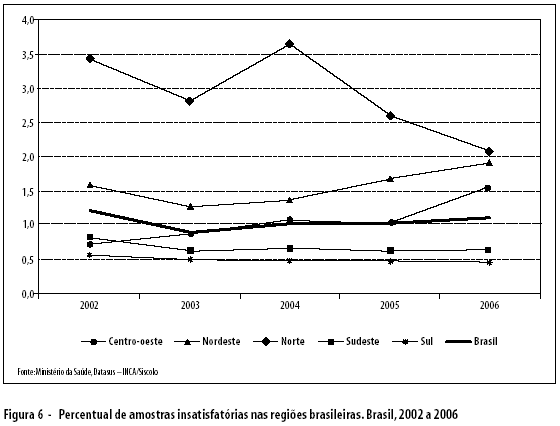
No período analisado, o percentual de amostras insatisfatórias no país manteve-se em torno de 1%. As regiões Sul e Sudeste acompanharam este perfil de estabilidade, com percentuais de 0,5 e 0,7%, respectivamente. A região Norte apresentou os maiores índices em todo o período, mas com melhora nos últimos anos (de 3,4 para 2,1% em 2006). Foi observado um aumento gradativo nas regiões Centro-oeste e Nordeste (Figura 6).
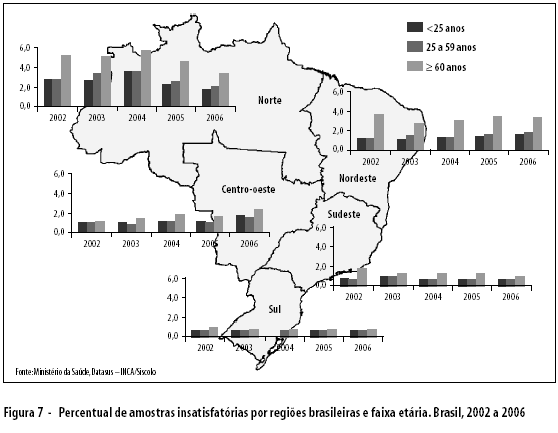
Os percentuais de amostras insatisfatórias não diferiram de forma significativa nas faixas etárias <25 anos e de 25 a 59 anos. Entre as mulheres mais velhas, os maiores percentuais foram encontrados na região Norte, com índices superiores a 5% (Figura 7).
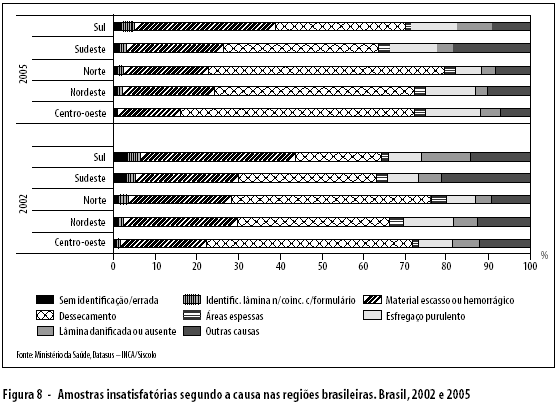
Com exceção da região Sul, o "dessecamento" foi a principal causa da insatisfatoriedade das amostras no país, (34% em 2002 e 47,4% em 2005), seguida pelo "material escasso ou hemorrágico". Nessa região, "lâmina danificada ou ausente" foi comparativamente maior que nas demais regiões. Na região Sudeste há elevada proporção de "outras causas" (Figura 8).
Discussão
A relativa estabilidade da oferta do exame citopatológico no período analisado é um ponto crítico das ações de rastreamento dada a realidade ainda aquém da necessidade mínima estimada para a cobertura da população alvo. O aumento progressivo da oferta, baseado nas recomendações quanto à periodicidade do exame e acoplado a estratégias de capacitação dos profissionais, deve ser previsto na programação anual dos estados.
A razão entre exames e a população alvo deve ser ponderada pela participação da saúde suplementar em cada estado para uma estimativa mais próxima da cobertura populacional. Localidades com elevado percentual de cobertura da Saúde Suplementar poderão apresentar razões mais baixas, uma vez que o denominador deste indicador é o total da população feminina na faixa etária do programa. Esta informação deve ser contemplada no aprofundamento da análise por estados e municípios.
Os resultados quanto à periodicidade do exame sugerem repetição desnecessária, com alta concentração do intervalo anual. Segundo a Nomenclatura Brasileira de Laudos Cervicais e Condutas Preconizadas,14 apenas as mulheres que iniciam o rastreamento, as que tiveram exames com amostra insatisfatória e as que apresentam alterações com necessidade de controle em intervalo menor, deveriam repetir o exame citopatológico em um ano. O padrão encontrado revela um alcance provavelmente menor das ações de rastreamento, já que evidencia a existência de um mesmo grupo de mulheres fazendo exames além do recomendado. É importante aprofundar a análise deste dado por estados e municípios para identificar a extensão dessa prática e promover estratégias para otimizar os recursos e promover o acesso às mulheres que nunca realizaram o exame. Cabe verificar o grau de apropriação das condutas preconizadas pelas equipes de saúde, bem como enfatizar a relevância da oferta de exames e o alcance de metas de cobertura não dissociadas da importância de uma captação mais discriminada da população alvo.
As alterações encontradas nos exames citopatológicos demonstram que há aumento no diagnóstico de lesões pré-neoplásicas e redução das lesões invasivas, sugerindo resultados positivos no Programa Nacional de Rastreamento do Câncer de Colo do Útero, apesar dos níveis estáveis de oferta de exames. A maior positividade entre as mulheres da população alvo que realizaram exame pela primeira vez, reforça a importância de se implementar estratégias de captação nessa população.
A elevada proporção de atipias de significado indeterminado (células escamosas e glandulares) indica a necessidade de maior capacitação técnica para leitura das lâminas e serve como indicador de qualidade do laboratório. Considerando-se o patamar de 3 a 5% de atipias escamosas de significado indeterminado esperados dentre os exames realizados,15 verifica-se que há excesso de diagnóstico destas atipias, o que pode encobrir resultados de lesões de maior gravidade, tendo em vista que 20 a 40% das pacientes com atipias apresentarão lesões de baixo grau e 5 a 15% lesões de alto grau. Além disso, poderá ocorrer encaminhamento inadequado das condutas clínicas.15,16
O Brasil e suas regiões apresentaram índices de amostras insatisfatórias abaixo do limiar de 5% preconizado pela OMS. Entretanto, se considerado que o Brasil tem realizado, em média, dez milhões de exames citopatológicos por ano, o percentual de amostras insatisfatórias representa um quantitativo significativo de mulheres repetindo citologia. Acrescente-se a isso o fato de que 8 e 2% dos exames insatisfatórios, após a repetição, podem apresentar lesão intraepitelial ou câncer, respectivamente.17,18
Vale destacar o aumento do índice de insatisfatoriedade observado nas regiões Nordeste e Centro-oeste nos últimos anos, e ainda o percentual acima da média nacional no Norte, região onde são observadas maiores taxas de incidência do câncer do colo do útero.
As diferenças regionais e interestaduais devem ser consideradas, para aprimorar o processo e minimizar custos com a repetição de exames.
Uma das estratégias para qualificar a informação é desagregar o indicador de amostras insatisfatórias por município e unidades de saúde, ações em curso já inseridas no Pacto pela Saúde em 2008. Desta forma, é possível otimizar os recursos para capacitações direcionando os esforços aos locais com índices mais elevados.
As principais causas de insatisfatoriedade observadas, que impedem a avaliação citológica das amostras, como dessecamento e presença de material hemorrágico ou escasso, são em consequência de problemas na coleta, como por exemplo, a fixação inadequada da lâmina. Outros problemas como ausência de identificação, lâminas danificadas ou ausentes também são passíveis de intervenção, por meio de capacitação e educação continuada dos profissionais envolvidos na coleta.19 A identificação destes e outros problemas contribuem para melhorar a adequabilidade da amostra, diminuindo o custo e principalmente minimizando o transtorno para a usuária que necessita retornar à unidade para a repetição do exame.
Em síntese, a expansão da cobertura com base na periodicidade recomendada do exame é relevante no quadro nacional encontrado e deve vir associada a iniciativas que garantam a qualidade no processo de coleta e análise do material, bem como a adequada capacitação dos profissionais para adoção de condutas recomendadas para as lesões identificadas.20
Quanto ao Siscolo, é possível verificar a melhoria da informação com a nova versão do Sistema, porém há a necessidade ainda de aperfeiçoamento para maior qualidade dos dados e, sobretudo, de seu uso como ferramenta gerencial do programa de controle do câncer uterino, em todo o seu potencial, desde a avaliação da rede diagnóstica, da necessidade de insumos e de capacitação nos diferentes níveis do sistema, até uma ação focal na unidade de saúde ou em laboratórios da rede com problemas previamente identificados. A qualidade da informação no Sistema e o estabelecimento de rotinas para a avaliação periódica e contínua dos dados devem ser priorizados pelos gestores, a fim de qualificar as ações de rastreamento do câncer de colo do útero no contexto da atenção integral à saúde da mulher.
Referências
1. Ministério da Saúde. Instituto Nacional de Câncer. Estimativas 2010: incidência do câncer no Brasil. Rio de Janeiro: INCA; 2009.
2. Ministério da Saúde. Instituto Nacional do Câncer [Internet]. Rio de Janeiro: INCA; 1996-2010 [acessado 04 mar 2010]. [Disponível em: http://mortalidade.inca.gov.br/.
3. Portaria n. 2439, de 08 de agosto de 2005. Política Nacional de Atenção Oncológica. Diário Oficial da União, Brasília, 08 dezembro 2005.
4. Ministério da Saúde. Secretaria Executiva. Departamento de Apoio à Descentralização. Coordenação-Geral de Apoio à Gestão Descentralizada. Diretrizes operacionais dos pactos pela vida, em defesa do SUS e de gestão. 2a ed. Brasília: Ministério da Saúde; 2006.
5. Ministério da Saúde. Secretária de Atenção à Saúde, Departamento de Ações Programática Estratégicas. Política Nacional de Atenção integral à saúde mulher: princípios e diretrizes. Brasília: Ministério da Saúde; 2004.
6. Ministério da Saúde. Secretaria de Políticas de Saúde, Coordenação Nacional de DST e AIDS. Política Nacional de DST/AIDS: Princípios, Diretrizes e Estratégias. Brasília: Ministério da Saúde; 1999.
7. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Política Nacional de Atenção Básica. Brasília: Ministério da Saúde; 2006.
8. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Controle dos cânceres do colo do útero e da mama. Brasília: Ministério da Saúde; 2006. p.124.
9. World Health Organization. International Agency for Research on Cancer. World Cancer Report 2008. Lyon: IARC; 2008.
10. World Health Organization. National cancer control programmes: policies and managerial guidelines. 2a ed. Geneva: WHO; 2002. p.55-67.
11. Ministério da Saúde. Instituto Nacional de Câncer. Normas e recomendações do INCA: prevenção do colo do útero. Revista brasileira de cancerologia 2003;49(4):205.
12. Portaria n. 408, de 30 de agosto de 1999. Programa Nacional de Prevenção ao Câncer de Colo Uterino. Diário Oficial da União. Brasília, p. 14. 2 agosto de 1999. Seção 1.
13. Portaria n. 287, de 24 de abril de 2006. Programa Nacional de Prevenção ao Câncer de Colo Uterino. Diário Oficial da União. Brasília, p.22. 25 abril de 2006. Seção 1.
14. Ministério da Saúde. Instituto Nacional de Câncer. Coordenação de Prevenção e Vigilância. Nomenclatura brasileira para laudos cervicais e condutas preconizadas: recomendações para profissionais de saúde. 2a ed. Rio de Janeiro: INCA; 2006.
15. Bueno KS. Atipias escamosas de significado indeterminado: novas qualificações e importância na conduta clínica. Sociedade brasileira de análises clínicas 2008;40(2):121-128.
16. Silveira LMS, Mendes JC, Pereira IP. Estudo das Atipias Escamosas Indeterminadas em Relação às Informações Clínicas. NewLab 2007;82:170-182.
17. Fidda N, Miron J, Rodgers WH, Rader A. Impact of the new Bethesda System 2001 on specimen adequacy of conventional cervicovaginal smears. Diagn Cytopathol 2004;30(4):235-238.
18. Ransdell JS, Davey DD, Zaleski S. Clinicopathologic correlation of the unsatisfactory Papanicolaou smear. Cancer 1997;81(3):139-43.
19. Amaral RG, Manrique EJC, Guimarães JV, Souza PJ, Mignou JRQ, Xavier AF, et al. Influência da adequabilidade da amostra sobre a detecção de lesões precursoras do câncer cervical. Revista brasileira de ginecologia e obstetrícia 2008;30(11):556-60.
20. Parada R, Assis M, Silva RCF, Abreu MF, Silva MAF, Dias MBK, et al. A Política Nacional de Atenção Oncológica e o papel da Atenção Básica na prevenção e controle do câncer. Revista de Atenção Primaria à Saúde 2008;11(2):199-206.
 Endereço para correspondência:
Endereço para correspondência:
Ministério da Saúde,
Instituto Nacional de Câncer,
Coordenação Geral de Ações Estratégicas,
Divisão de Apoio à rede de Atenção Oncológica,
Praça Cruz Vermelha, 23,
Centro, Rio de Janeiro-RJ, Brasil.
CEP:20230-130
E-mail:mdias@inca.gov.br
Recebido em 05/06/2009
Aprovado em 01/03/2010













