Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Epidemiologia e Serviços de Saúde
versión impresa ISSN 1679-4974versión On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.20 n.1 Brasília mar. 2011
http://dx.doi.org/10.5123/S1679-49742011000100004
A percepção materna sobre vivência e aprendizado de cuidado de um bebê prematuro
The mothers perceptions about experience and learning of caring for a premature baby
Marly Beserra de Castro SiqueiraI; Marcos Augusto Bastos DiasII
IÁrea de Concentração em Vigilância à Saúde, Escola Nacional de Saúde Pública Sérgio Arouca, Fundação Osvaldo Cruz, Rio de Janeiro-RJ, Brasil
IIÁrea de Concentração de Saúde da Mulher e da Criança, Instituto Fernandes Figueira, Fundação Osvaldo Cruz, Rio de Janeiro-RJ, Brasil
RESUMO
OBJETIVO: analisar a percepção materna sobre vivência e aprendizado de cuidado de um bebê prematuro.
METODOLOGIA: pesquisa qualitativa, com 21 mães atendidas no ambulatório de neonatologia de um hospital geral do SUS, em Fortaleza-CE. Os dados foram coletados por meio de entrevistas e formulário, submetidos a técnica de análise de conteúdo temática e estatística descritiva.
RESULTADOS: a vivência das mães é marcada pelo trauma do parto prematuro. Ocorrem conflitos e sofrimento, decorrentes da inexistência de uma rotina de suporte social perinatal para essas mulheres, ausência da sistematização do acolhimento e capacitação das mães no cuidado de seus filhos, quando internados na UTI neonatal, contrapondo a assistência humanizada praticada na Enfermaria Canguru, além da dificuldade no acesso ao ambulatório especializado após alta hospitalar.
CONCLUSÃO: necessidade de maior organização da assistência materno-infantil, com incorporação da integralidade do cuidado e humanização da relação entre a família e os profissionais de saúde.
Palavras-chave: UTI neonatal; nascimento prematuro; cuidado perinatal; saúde materno-infantil; humanização da assistência.
SUMMARY
OBJECTIVE: analyze maternal perception about experiencing and learning to care for premature baby.
METHODOLOGY: qualitative research with 21 mothers at an ambulatory of neonatology of a General Hospital of Unified Health System-SUS in Fortaleza. The data was collected through interviews and forms, analyzed by Thematic Content Analysis Technique and descriptive statistics.
RESULTS: the experience of the mothers is marked by the trauma of premature birth. Conflicts and suffering resulting from the lack of a "user embracement" and perinatal social support for these women. Absence of systematization of reception and empowerment of mothers in their children's care when admitted at the NICU opposing the humanized care provided at the Kangaroo ward as well as difficulty in accessing specialized clinic after discharge.
CONCLUSION: the need for greater organization of mother and child assistance with incorporation of comprehensive and humanized care for family and health professionals.
Key words: neonatal intensive care unit (NICU); premature birth; perinatal care; mother-infant health; humanization of care.
Introdução
Muitos países obtiveram importantes avanços na redução das taxas de mortalidade infantil. Dados da Organização Mundial da Saúde (OMS) demonstram que as taxas de mortalidade infantil declinaram no período de 1990 a 2008 - em torno de 50% - na maioria dos países europeus, nas Américas e no Caribe, acompanhadas de reduções da ordem de 35% na Ásia e de 20% na África, no mesmo período.1
No Brasil, a mortalidade infantil permanece acima dos valores referentes aos países desenvolvidos, embora tenha experimentado importante redução no período de 1990 a 2008, de 56%« para 22%« nascidos vivos.1
Na Região Nordeste, o Estado do Ceará destaca-se por importante redução neste indicador em 14 anos (1994-2006): -68%.2
A mortalidade neonatal responde, atualmente, pela maioria dos óbitos infantis. Estima-se que quatro milhões de recém-nascidos faleçem, a cada ano, no mundo, até o 27o dia de vida.3
A partir da década de 1990, o baixo peso ao nascer (BPN) e a prematuridade passaram a ser os grandes responsáveis pela mortalidade neonatal, representando 69% de todos os óbitos neonatais nos países em desenvolvimento, assim como pelos distúrbios funcionais entre os sobreviventes.4,5
Surgiu, então, a necessidade mundial de investir na capacitação profissional para a assistência perinatal, bem como na aquisição de um arsenal tecnológico específico.
Com efeito, bebês de peso cada vez menor sobrevivem,6 fruto das estratégias adotadas na assistência à gestação de risco, levando à elevação nos níveis de disfunção neuromotora em recém-nascidos de muito baixo peso (RNMBP - peso abaixo de 1.500 gramas) nos países desenvolvidos, quando comparados com a população geral, com proporções que oscilam de 15 a 29%. Trata-se de um problema de Saúde Pública, justificado pela imaturidade de um organismo não totalmente apto ao desempenho das funções da vida extra-uterina, resultando em alterações neurológicas motoras, sensoriais e cognitivas.7,8
Nas últimas décadas, o governo brasileiro implantou diversas medidas de intervenção visando reduzir a taxa de mortalidade neonatal. Entre essas ações, destacam-se a qualificação da assistência pré-natal e ao parto e a sistematização da assistência ao recém-nascido na sala de parto e na unidade neonatal.9,10
Os custos financeiros associados à assistência desses bebês são também uma questão importante. Dados norte americanos apontam para um custo médio de U$5.393 por prematuro de 24 a 31 semanas de gestação, comparados com o custo médio de U$725 por recém-nascidos a termo.11
Na busca de uma assistência voltada à humanização do atendimento nas unidades neonatais, equipes de neonatologistas propuseram intervenções, centradas na presença da mãe e da família como participantes do cuidado do recém-nascido.12,13 Os resultados dessa interação precoce, com o bebê ainda internado na UTI neonatal, documentaram maior desenvolvimento global da criança, sua futura interação social e desempenho escolar.14
No Brasil, o Ministério da Saúde elaborou a Norma de Atenção Humanizada ao Recém-Nascido de Baixo Peso - Método Canguru (AHRNBP-MC), incluída na tabela de procedimentos do Sistema Único de Saúde (SUS) e caracterizada pela mudança na forma do cuidado neonatal, com quatro fundamentos básicos: acolhimento ao bebê e sua família; respeito às singularidades; promoção do contato pele-a-pele mais precoce possível; e envolvimento da mãe nos cuidados do bebê.9
A alta dos bebês da UTI Neonatal para casa demanda da família cuidados especiais, inerentes aos recém-nascidos de risco. Frequentemente, as mães tornam-se responsáveis pela atenção domiciliar desses bebês sem que estejam devidamente preparadas.12
No Brasil, a maioria desses sobreviventes é oriunda das classes socioeconômicas desfavorecidas e sofre com dificuldade de acesso restrição na oferta de serviços públicos qualificados.15
Estudos com mães de prematuros demonstraram insegurança e desconhecimento do papel materno nos cuidados com o filho, acentuados pela ausência ou inadequação de informação a ser oferecida pelos profissionais de saúde, a ponto de algumas mães desenvolverem quadro depressivo.16,17
Serviços de saúde de diversos países têm investido na capacitação dos pais para assumirem esses cuidados com seus bebês na melhor condição de saúde mental possível. A literatura enfatiza a importância do preparo das mães para a alta hospitalar, ao longo da hospitalização do bebê, que reduz a ansiedade, aumenta a autoconfiança materna no cuidado domiciliar e facilita a adaptação da família à criança.18,19
Na busca por construir uma prática integral e humanizada à atenção materno-infantil, o presente estudo teve como objetivo analisar a percepção materna sobre vivência e aprendizado para o cuidado de um bebê prematuro. Trata-se de uma pesquisa realizada com mulheres da região Nordeste do país, de indicadores neonatais elevados, que procurou descrever sua trajetória desde o início da gestação, evidenciando as dificuldades enfrentadas com a internação do filho em UTI neonatal, na busca de um atendimento especializado e humanizado.20
Metodologia
Trata-se de pesquisa qualitativa, do tipo exploratório e descritivo, realizada com mães de crianças nascidas entre setembro e dezembro de 2007 no Hospital Geral Dr. César Cals de Oliveira, referência para o estado do Ceará em gestação de alto risco. O hospital dispõe de 276 leitos, dos quais 62 de neonatologia sendo 21 de UTI neonatal, 36 de médio risco (UMR) e cinco de Enfermaria Canguru. O Hospital realiza, aproximadamente, 500 partos/mês, dos quais 35% são de crianças de baixo peso e 11% de muito baixo peso ao nascer.
A partir do método de saturação de dados das entrevistas, participaram do estudo 21 mães de recém-nascidos egressos da unidade de terapia intensiva neonatal da instituição, com peso ao nascer abaixo de 1.500g, internadas na UTI neonatal por pelo menos 15 dias.
As entrevistas foram realizadas no ambulatório de seguimento de neonatologia, estando as crianças com 30 a 60 dias de alta hospitalar, tempo esse necessário para que suas mães tivessem uma vivência prolongada dos cuidados domiciliares, porém não longo o suficiente para favorecer o viés de memória.
Excluiu-se do estudo toda mãe de recém-nascido com malformações congênitas e síndromes genéticas. Após consentimento livre e esclarecido, foram gravadas e transcritas entrevistas de maneira literal, embora, para efeitos de exposição, tenham sido realizadas pequenas correções de forma, com o objetivo de tornar mais claras as ideias das depoentes.
Utilizou-se a técnica de entrevista semi-estruturada, composta por duas partes: a primeira, com dados demográficos e socioeconômicos; e a segunda com questões norteadoras, relativas à temática.
Além das entrevistas semi-estruturadas, utilizou-se um formulário para coleta de dados do hospital, como registros de internamentos e atendimentos ambulatoriais da instituição e dos prontuários dessas mães, referentes à idade gestacional no parto, tipo de parto e complicações clínicas no parto. As características registradas do recém-nascido diziam respeito ao sexo, peso ao nascer, Apgar de 1o e 5o minutos e tempos de permanência nas diversas unidades neonatais do hospital. Foram também transcritas anotações da equipe multiprofissional das unidades neonatais, sobre o envolvimento da mãe com o bebê. Essa equipe era constituída por médicos, enfermeiras, fisioterapeutas, fonoaudiólogas, assistentes sociais, técnicas e auxiliares de enfermagem.
Os dados referentes ao hospital, às características das mães e dos recém-nascidos foram analisados por meio de estatística descritiva. Os relatos das mães foram submetidos à técnica de Análise de Conteúdo,21 que objetiva "efetuar inferências, com base em uma lógica explicitada sobre as mensagens cujas características são inventariadas e sistematizadas'". A inferência se origina do conteúdo dessas mensagens e proporciona a transformação da decisão para a interpretação.
Os resultados foram elaborados a partir de temas que abrangiam os sentidos dos textos, inserindo fragmentos das mensagens e associando-os aos conceitos teóricos existentes, respaldados pela literatura e outras pesquisas científicas.
Considerações éticas
A pesquisa seguiu as determinações éticas da Resolução no 196/96 do Conselho Nacional de Saúde22 sobre pesquisa envolvendo seres humanos; e obteve parecer favorável do Comitê de Ética e Pesquisa da Escola Nacional de Saúde Pública Sérgio Arouca, sob o protocolo de no 22/2008.
Para preservar o anonimato das participantes, a elas foi atribuído o nome de pedras preciosas.
Resultados
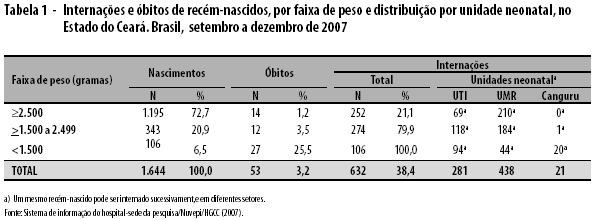
No período do estudo, ocorreram, no hospital, 1.644 nascimentos, 281 internamentos na UTI neonatal, 438 na UMR e 21 na Enfermaria Canguru, com comparecimento de 66 crianças ao ambulatório de egressos.
Nasceram 106 bebês com peso abaixo de 1.500 gramas, que foram internados em pelo menos uma das Unidades Neonatais; desse total, 88,68% na UTI neonatal, onde se registrou uma elevada taxa de mortalidade neonatal, de 254,7%o. Portanto, foram elegíveis 94 recém-nascidos com baixo peso (Tabela 1).
Entre as 21 mães que participaram, a média de idade era de 28 anos (DP=7,72 anos), com média de nove anos de estudo. Quinze delas viviam com companheiro e relatavam média de quatro pessoas residindo no domicílio. Oito eram moradoras de Fortaleza-CE, cinco procedentes de municípios da Região Metropolitana e oito de municípios mais distantes. A maioria das mães (13) possuia renda familliar menor que R$400,00/mês (quatrocentos reais) (Tabela 2).

Onze mulheres eram primíparas, com idade gestacional de 26 a 35 semanas: média aritmética de 29 semanas. O tempo médio de internação daquelas cujos bebês não passaram pela Enfermaria Canguru foi de sete dias, comparado com o de 45 dias encontrado nas sete mães (33,33%) internadas, com seus filhos, nessa Enfermaria. Os bebês das mulheres que tiveram alta da unidade intermediária foram liberados diretamente para casa (Tabela 3). Todas as mães tiveram assistência pré-natal, com média de três consultas durante a gestação.

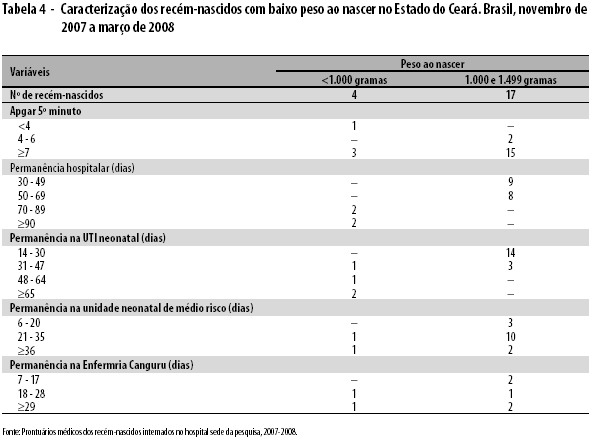
Quatro crianças nasceram com peso abaixo de 1.000 gramas, e 17 entre 1.000 e 1.499 gramas. Os bebês com peso inferior a 1.000 gramas apresentaram média de permanência hospitalar de 94 dias; naqueles com peso entre 1.000 e 1.499 gramas, essa média foi de 50 dias (Tabela 4).
Foram registrados nos prontuários procedimentos de intervenção/orientação às mães de cinco recém-nascidos, que consistiam de medidas para incentivar o aleitamento materno.
A partir dos relatos das mães, foi realizada a interpretação de suas falas e a identificação de três categorias, a seguir descritas.
A gestação complicada e o parto prematuro - para algumas mulheres, os momentos em que a gestação aconteceu eram de dificuldades diversas, como eventos de doença na família, transtornos na relação afetiva com o parceiro, ou contra-indicação de nova gestação. Além disso, enfrentavam obstáculos no acesso à assistência médica especializada. Independente da patologia que provocou o trabalho de parto prematuro, a internação aconteceu quase sempre alguns dias antes do parto.
A compreensão e ajuda da família tiveram participação de destaque naquele momento conturbado da vida dessas mães, quando o medo do bebê ser muito prematuro e não sobreviver esteve presente em todas as falas.
Jade: "Ah, foi muito complicado porque tanto o médico dizia que podia nascer com problema, podia não sobreviver [...] Muito ruim [...] Ficava imaginando, podia ele nascer, mas não sobreviver".
A percepção de uma intervenção obstétrica imediata, momento em que mãe e filho corriam risco, foi vista como medida heróica.
Pérola: "Na hora que o médico falou que ia ter que ser retirada porque a casa em que ela estava não estava dando condições dela viver, eu achei que seria o melhor [...]".
Essas mulheres sofreram ao saber, no pós-parto imediato, que ficariam longe de seus filhos, que teriam de ser internados na UTI. Existia a insegurança "em saber cuidar" de criaturas tão frágeis e pequenas.
Grande parte das mulheres verbalizou "fé em Deus" nos momentos de maior tensão. O convívio hospitalar com outras mães, com seus filhos internados há mais tempo na UTI neonatal, ou a prática de algumas dessas mães com filhos prematuros prévios também conseguiu tranquilizá-las, naquele momento de apreensão e medo.
A separação do filho e a internação nas diferentes unidades neonatais - essas mães demonstravam satisfação e reconhecimento pelo apoio dispensado pela equipe e sua disponibilidade em informá-las sobre o estado de saúde de seus filhos. Algumas, porém, não se sentiram acolhidas na UTI neonatal, chegando a ter dúvidas sobre a efetividade dos cuidados realizados.
Elas reclamavam da inexistência de uma rotina de ensinamentos e informação na UTI neonatal para as famílias dos prematuros. Foram unânimes, porém, no sentimento de gratidão manifestado pelas que estiveram internadas com seus filhos na Enfermaria Canguru, onde existe uma rotina no ensino dos cuidados com o bebê e na supervisão desse aprendizado, assim como pelo trabalho integrado com a equipe da UTI neonatal. Nessa Enfermaria, segundo as mulheres, há também um maior incentivo ao aleitamento materno. Uma delas ressalta, inclusive, a importância da integração dos cuidados da UTI neonatal com a Enfermaria Canguru.
Granada: "Porque no Canguru [...] tudo é a mãe que faz, mas primeiramente são elas que ensinam a gente. A auxiliar fica ali responsável só em observar a gente, se cometer alguma falha, elas corrigem [...] ÉUTIe Canguru integrados."
Os cuidados diários com seus bebês na UTI favoreceram maior interação e fortalecimento do vínculo mãe-bebê, além de oportunizar a prática do que havia sido ensinado naquele ambiente. Algumas mães superaram o medo e a insegurança de cuidar de seu bebê, graças à atuação de alguns profissionais que lhes transmitiam confiança e motivação, no desempenho das atividades diárias.
Topázio: "Eu aprendi, porque eu tinha muito medo de pegar nela, não saberia nunca cuidar dela. Eu aprendi na UTI, a pegar nela, a passar o medo porque eu as via pegando nela, aí eu via que eu também conseguia pegar nela [...]"
Outras mães expressaram sentimento de frustração pela negação do acesso à prática dos cuidados do filho na UTI. Muitas lamentavam a não-permissão de pegar nos bebês ou amamentá-los.
A maioria das mulheres relatava que os cuidados com os bebês passaram a ser executados com maior freqüência e naturalidade após a transferência para a UMR. Elas relatam que na Enfermaria Canguru, havia uma razão menor de crianças por profissionais do que na UTI neonatal e na UMR, além da participação ativa da mãe na realização desses cuidados.
Pérola: "Lá no Canguru [...] é uma enfermeira para cinco crianças, enquanto lá no Médio Risco e na UTI são muitas crianças e assim quase que poucos profissionais trabalhando lá dentro. Aí é uma correria muito grande, eles têm que dar um pouquinho de atenção a cada criança, enquanto no Canguru tem a mãe e tem a enfermeira também."
Quanto à experiência de irem diariamente ao hospital para ficar com seus filhos, as mães falavam das dificuldades enfrentadas com os meios de transporte e o gasto financeiro, ainda que lhes valesse a pena o sacrifício. Algumas permaneceram internadas até a alta do filho, e outras só os viam na UTI ou no UMR semanalmente.
Muitas mulheres sofriam com a divisão que se instalava em sua vida, durante a internação prolongada do bebê, porque queriam estar com ele no hospital e, ao mesmo tempo, dar conta da administração da casa. A maioria teve o apoio de seus familiares enquanto seus bebês se encontravam internados.
As expectativas sobre a equipe, a alta hospitalar e os cuidados domiciliares com o bebê - dez mães (47,62%) sentiam-se agradecidas e reconheciam que os profissionais de saúde fizeram tudo que puderam para garantir uma boa evolução para o bebê. Porém, 11 (52,38%) apontaram falhas institucionais no ensinamento às mães sobre os cuidados necessários aos recém-nascidos, e na atuação não humanizada de alguns profissionais.
Rubi: "Se tivessem me ensinado aqui, teria sido melhor".
Pérola: "Elas não sabem como se direcionar às mães, elas não sabem porque quando você tem um bebê prematuro e o bebê está na UTI, está dentro de uma incubadora, você sente aquilo ali como se você sentisse que não pode fazer nada por aquela criança e aquilo magoa muito a mãe. [...] no Médio Risco foi isto, que tem auxiliares no Médio Risco que são mais humanas. Na UTI não, elas ficam lidando com máquina, tratando as máquinas, então pronto, troca a fralda, bota o leite na sonda, vira a criança, pronto [...] Não tem aquela coisa de conversar com a mãe quando a mãe que está perto e está chorando [...] O que eu esperava era que as enfermeiras e as auxiliares elas fossem mais humanas, elas são muito mecânicas."
A notícia da alta hospitalar dos bebês era um momento ansiosamente esperado. Algumas entrevistadas relataram que foram para seus lares tristes e decepcionadas por não saírem do hospital amamentando seus filhos.
A maioria das mulheres sentiu ansiedade, insegurança e dúvida sobre sua aptidão para realizar os cuidados diários do filho. Nesse momento, refletiram sobre a importância da capacitação durante o internamento do bebê e como os ensinamentos sobre os cuidados eram importantes para esse período em casa. Essas mães revelaram que, aos poucos, foram se acostumando à rotina de cuidados diários com o bebê, a vencer o despreparo e o medo.
Jade: "Eu já tinha aprendido muitas coisas [...]. Mas eu passava a noite quase toda acordada, com medo que acontecesse alguma coisa com ele [...] Ele tinha refluxo, aí eu tinha medo dele ficar roxo, não respirar... Aí eu tinha medo [...] Com o passar dos dias, o medo foi passando.
A vivência do cuidado diário dos bebês em seus lares promoveu a construção de uma relação de amor. Em suas falas, as mães afirmavam que era inegável o prazer de saber que ao amamentar o filho, contribuiam para seu crescimento e desenvolvimento.
Foram relatadas dificuldades na condução dessas crianças ao ambulatório, principalmente pelas mulheres que residiam em municípios distantes, obrigadas a saírem cedo de casa e conseguir usar transporte coletivo. As precárias condições financeiras dessas mães não permitiam seu comparecimento às consultas ambulatoriais acompanhadas por familiares que pudessem lhe apoiar. Elas se sentiram amparadas e orientadas pela equipe de profissionais desse ambulatório especializado.
Discussão
As taxas de RNBP (27,31%) e de RNMBP (6,45%) encontradas no hospital durante a pesquisa estão muito acima daquelas descritas na população brasileira e mundial, evidenciando sua condição de referência para risco neonatal. Das 106 crianças com peso abaixo de 1.500 gramas, 94 (88,68%) foram internadas na UTI neonatal.5,20,23
A taxa de mortalidade neonatal encontrada para RNMBP foi de 254,7%o no período do estudo, próxima daquela encontrada em estudo do Grupo Colaborativo Neonatal del Cono Sur, que foi de 270% em UTI neonatais de quatro países sul-americanos. Também é semelhante a taxa de 260% encontrada por Duarte e Mendonça, em quatro maternidades do Rio de Janeiro.24,25
Ficou evidente nas entrevistas que algumas mulheres não tiveram acesso a um cuidado pré-natal adequado, ou mesmo sua transferência para uma unidade de referência no tempo necessário para evitar riscos ainda maiores - para mãe e filho.
De acordo com a rotina hospitalar, os recém-nascidos que recebem alta da UTI neonatal são transferidos para a UMR ou para a Enfermaria Canguru. Porém, ocorreu um maior número de internações na UMR, porque a Enfermaria Canguru dispõe de apenas cinco leitos. Essa situação vai de encontro à norma que regulamenta a prática do Método Canguru no Brasil como uma forma humanizada do cuidado neonatal.9
A média de permanência hospitalar de sete dias observada nas mães de prematuros internados na UMR, evidencia quebra no vínculo mãe-bebê, maior desgaste físico e psicológico pela necessidade de comparecimento diário ao hospital. Outro problema encontrado e relatado na literatura consiste na redução da produção do leite materno quando essas mães são comparadas com as que são internadas na Enfermaria Canguru.26 A ampliação de leitos de cuidado Canguru poderá impactar de forma positiva na redução dos danos neonatais associados à prematuridade.
A permanência hospitalar média de 94 dias, observada no grupo dos recém-nascidos de extremo baixo peso (peso ao nascer <1.000g) foi maior do que a média de 50 dias de internação encontrada no grupo de RNMBP. Longos períodos de internação refletem a gravidade do quadro clinico desses bebês e demonstram o desgaste a que são submetidas essas mulheres, que ficam divididas entre a necessidade de comparecer ao hospital, cuidar das tarefas de casa e de outros filhos.
Os resultados obtidos apontam a necessidade de os serviços de saúde identificarem a rede de suporte social a essas mulheres durante a gestação e facilitarem a participação dessas pessoas nas consultas de pré-natal, no momento do parto e no puerpério.
Uma gravidez de risco pressupõe a necessidade de orientação para a possibilidade de ter um filho prematuro, que seja internado em uma UTI neonatal.27
O presente estudo observou que nem sempre foi assim. O anúncio do nascer prematuro do filho foi percebido com surpresa, permeada de tristeza e dúvidas. A possibilidade de morte do bebê gerou dúvidas, angústias, ansiedade e medo, este último representado pelo desconhecimento da prematuridade.
Essas mães relataram o impacto nelas produzido não apenas pela quantidade de equipamentos e pessoas existentes na UTI, como também pela ausência de homogeneidade nas atitudes e informações repassadas. Foram percebidas contradições e inconsistências nessas informações, causando-lhes frustração pelas expectativas não contempladas. Houve, também, descontentamento pela formalidade na relação com os profissionais, que utilizavam uma linguagem muito técnica, caracterizando assimetria na relação mães-profissionais da UTI.
A literatura ressalta a importância da implementação de uma rotina de acolhimento dos pais e familiares de bebês prematuros na UTI neonatal, para diminuir a ansiedade e o sofrimento pela patologia do bebê.12
Nos EUA, equipes de enfermeiras de Wisconsin-Madison realizaram atividades educativas com mães na transição da maternagem, tanto no pré-natal como em visitas domiciliares nos 24 meses pós-parto, e na capacitação dos demais familiares nos cuidados com bebês prematuros, e obtiveram bons resultados na saúde dos recém-nascidos e na satisfação dos familiares.19
A preparação dos pais/família de bebês prematuros para a realização dos cuidados é de fundamental importância no desenvolvimento da criança, por lhes transmitir mais confiança. Outra forma de qualificar a assistência é investir na organização de atividades de troca de experiências entre as mães, em relação ao cuidado dos bebês prematuros.28,29
Em Ribeirão Preto-SP, enfermeiras, auxiliares de enfermagem e mães de prematuros elaboraram uma "Cartilha educativa para orientação materna sobre cuidados com o bebê prematuro", um documento didático-instrucional do serviço. Essa cartilha aborda questões de higiene, cuidados especiais, alimentação, cuidados diários e relacionamento familiar e foi avaliada pelas usuárias como positiva para um cuidado mais adequado de seus bebês.28
Não se pode desconsiderar o impacto negativo que fatores como a rotatividade de profissionais e o excesso de trabalho demandado pela assistência especializada, em sua relação com os familiares. Associados à constante superlotação nas unidades neonatais, que sobrecarrega a equipe e a conduz à adoção de tecnicismo,30 impedindo, quase sempre, que as famílias tenham na UTI toda a atenção que necessitam.
Percebe-se, também, na organização da assistência perinatal, que os centros de referência localizam-se apenas nas grandes metrópoles, penalizando as gestantes de risco de localidades distantes.
As expectativas de aprendizado nem sempre foram preenchidas, com exceção das mulheres que puderam vivenciar a internação na Enfermaria Canguru, cuja proposta de cuidado contempla o fortalecimento do vínculo mãe-bebê, a integralidade do cuidado e o incentivo ao aleitamento materno. A excelência do atendimento humanizado e uma terapêutica holística da criança valorizam o envolvimento da mãe no processo de recuperação dos filhos.
A alegria da mãe com a alta foi substituída, gradativamente, por ansiedade, dúvidas e temores sobre sua capacidade de cuidar, quando não habilitada adequadamente pela equipe multiprofissional do hospital. Esse preparo deve ser iniciado desde o momento da internação do bebê na UTI neonatal, para que a mãe usufrua de um espaço para observar, participar, perguntar e discutir.12
A necessidade do retorno da criança à instituição, para comparecimento no ambulatório de seguimento, foi mais um desafio a ser enfrentado por essas mães, principalmente aquelas que residiam em outros municípios. As dificuldades enfrentadas eram suplantadas pelo acolhimento, pelas informações e pelos ensinamentos da respectiva equipe ambulatorial. O estabelecimento desse elo possibilita o estreitamento da relação, desfazendo a assimetria percebida, de modo enfático, durante a internação do filho.
Os resultados da pesquisa apontam o alto investimento para a recuperação de um recém-nascido prematuro de muito baixo peso, que não deve ser colocado em risco. Quando se avalia que ele já não precisa mais dos cuidados tecnológicos do hospital, deve-se garantir que, em casa, esse bebê seja cuidado por sua mãe e por seus familiares de forma adequada. É importante a elaboração de uma política pública de saúde que garanta aos recém-nascidos prematuros a continuidade da atenção após a alta hospitalar. Essa política deve abranger, inclusive, a garantia do suporte social que a família necessita para cuidar adequadamente da criança.
É imprescindível a incorporação da integralidade do cuidado, bem como a humanização da relação família-profissionais de saúde, para efetivar as ações dedicadas a essa clientela.
Referências
1. United Nations Children's Fund. The State of the World's Children 2009: maternal and newborn health. New York; 2009. Statistic table: basic indicators. p. 118-121.
2. Secretaria de Saúde do Estado do Ceará. A saúde no Ceará: uma construção de todos: relatório de gestão da Secretaria de Saúde do Estado do Ceará, no período de 2003-2006. Fortaleza: OMNI; 2006.
3. Lawn JE, Cousens S, Zupan J. Lancet Neonatal Survival Steering Team - 4 million neonatal deaths: When? Where? Why? Lancet. 2005; 365(9462): 891-900.
4. Schoeps D, Almeida MF, Alencar GP, França Jr I, Novaes HMD, Siqueira AAF. Fatores de risco para mortalidade neonatal precoce. Revista de Saúde Pública. 2007;41(6):1013-1022.
5. Giglio MRP, Lamounier JA, Morais Neto OL, César CC. Baixo peso ao nascer em coorte de recém-nascidos em Goiânia - Brasil no ano de 2000. Revista Brasileira de Ginecologia e Obstetrícia. 2005;27(3):130-136.
6. Martinez JG, Fonseca LMM, Scochi CGS. Participação das mães/pais no cuidado ao filho prematuro em unidade neonatal: significados atribuídos pela equipe de saúde. Revista Latino-americana de Enfermagem. 2007;15(2):239-246.
7. Horbar JD, Fanaroff AA, Badger GJ, Carpenter JH, Kilpatrick S, LaCorte M, et al. Trends in mortality and morbity for very low birth weight infants, 1991-1999. Pediatrics. 2002;110:143-151.
8. Als H. Neurobehavioral development of the preterm infant. In: Fanaroff AA, Martins. Neonatal- perinatal medicine. Diseases of the Fetus and Infant. 7a edition. St. Louis: Mosby; 2002. p. 947-972.
9. Ministério da Saúde. Atenção humanizada ao recém-nascido de baixo peso - Método Canguru - manual técnico. Brasília: Ministério da Saúde; 2002.
10. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Área Técnica de Saúde da Mulher. Pré-natal e Puerpério: atenção qualificada e humanizada -manual técnico. Brasília: Ministério da Saúde; 2005.
11. Clements KM, Barfield WD, Ayadi MF, Wilber N. Preterm birth-associated cost of early intervention services: an analysisby gestational age. Pediatrics. 2007;119(4):866-874.
12. Lamy ZC, Gomes MASM, Gianini NOM, Hennig MAS. Atenção humanizada ao recém-nascido de baixo peso - Método Canguru: a proposta brasileira. Ciência & Saúde Coletiva. 2005;10(3):659-668.
13. Lansky S, França E, Leal MC. Mortalidade perinatal e evitabilidade: revisão de literatura. Revista de Saúde Pública. 2002;36:759-772.
14. Klaus MH, Kennel JH. Pais/bebê: a formação do apego. Porto Alegre: Artes Médicas; 1993.
15. Méio MDBB, Magluta C, Mello RR, Moreira MEL. Análise situacional do atendimento ambulatorial prestado a recém-nascidos egressos das unidades de terapia intensiva neonatais no Estado do Rio de Janeiro. Ciência & Saúde Coletiva. 2005;10(2):299-307.
16. Schermann L. Considerações sobre a interação mãe-criança e o nascimento pré-termo. Temas em Psicologia da Sociedade Brasileira de Psicologia. 2001;9(1):55-61.
17. Alfaya C, Schermann L. Depressão materna em mães de bebês recém-nascidos com tratamento intensivo neonatal. Psico. 2001;32:115-129.
18. Gardner MR, Deatrick JA. Understanding interventions and outcomes in mothers of infants. Issues in Comprehensive Pediatric Nursing. 2006;29:25-44.
19. Pridham KA, Krolikowski MM, Limbo RK, Paradowski JB, Rudd N, Meurer JR, et al. Guiding mother's management of health problems of very low birth-weight infants. Public Health Nursing. 2006;23(3):205-215.
20. Victora CG, Barros FC. Infant mortality due to perinatal cause in Brazil trends, regional patterns and possible interventions. São Paulo Medical Journal. 2001;119(1):33-42.
21. Bardin L. Análise de conteúdo. Tradução de Luís Antero Reto e Augusto Pinheiro. Lisboa: edições 70; 1995.
22. Comissão Nacional de Ética em Pesquisa. Resolução no 196, de 10 de outubro de 1996. Cadernos de Ética em Pesquisa, Brasilia. 1998; 1(1):34-42.
23. Machado CJ, Hill K. Determinantes da mortalidade neonatal e pós-neonatal no Município de São Paulo. Revista Brasileira de Epidemiologia. 2003;6(4):345-358.
24. Grupo Colaborativo Neocosur. Very-low-birth-weight infant outcomes in 11 South American NICUs. Journal of Perinatology. 2002;22(1):2-7.
25. Duarte JLMB, Mendonça GAS. Fatores associados à morte neonatal em recém-nascidos de muito baixo peso em quatro maternidades no Município do Rio de Janeiro, Brasil. Cadernos de Saúde Pública. 2005; 210):181-191.
26. Bier JB, Ferguson A, Morales Y, Liebling JA, Archer D, Oh W, et al. Comparison of skin-to-skin contact with standard contact in low-birth-weight infants who are breast-fed. Archives of Pediatrics & Adolescent Medicine. 1996;150:1265-1269.
27. Moreira MEL, Bomfim OL. Um nascimento diferente. In: Moreira MEL, Braga NA, Morsch DS. Quando a vida começa diferente - o bebê e sua familia na UTI Neonatal. Rio de Janeiro: Fiocruz; 2003.
28. Fonseca LMM, Scochi CGC, Rocha SMM, Leite AM. Cartilha educativa para orientação materna sobre os cuidados do bebê prematuro. Revista LatinoAmericana de Enfermagem. 2004;12(1):65-75.
29. Brum EHM, Schermann L. Intervenções frente ao nascimento prematuro: uma revisão teórica. Scientia Medica. 2005;15(1):60-67.
30. Guedeney A, Lebovici S. Intervenções psicoterápicas pais/bebê. Porto Alegre: Artes Médicas Sul; 1999.
 Endereço para correspondência:
Endereço para correspondência:
Rua Manoel Teixeira, 788, Casa 29,
Cambeba, Fortaleza-CE, Brasil.
CEP:60830-730.
E-mail:marlybcs@baydenet; marly@hsj.ce.gov.br
Recebido em 24/11/2009
Aprovado em 05/10/2010