Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Epidemiologia e Serviços de Saúde
versão impressa ISSN 1679-4974versão On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.20 n.4 Brasília dez. 2011
http://dx.doi.org/10.5123/S1679-49742011000400011
ARTIGO ORIGINAL
Coinfecção Leishmania-HIV no Brasil: aspectos epidemiológicos, clínicos e laboratoriais
Co-infection Leishmanial/HIV in Brazil: epidemiological, clinical and laboratorial aspects
Marcia Leite de Sousa-Gomes; Ana Nilce Silveira Maia-Elkhoury; Daniele Maria Pelissari; Francisco Edilson Ferreira de Lima Junior; Joana Martins de Sena; Michella Paula Cechinel
Departamento de Vigilância Epidemiológica, Secretaria de Vigilância em Saúde, Ministério da Saúde, Brasília-DF, Brasil
RESUMO
OBJETIVO: o objetivo deste estudo foi descrever o perfil epidemiológico, clínico e laboratorial dos casos de leishmaniose visceral (LV) coinfectados com o wras da imunodeficiência humana (HIV) no Brasil, em 2007 e 2008.
METODOLOGIA: foi realizado um estudo descritivo dos casos de LV coinfectados com HIV, registrados no Sistema de Informação de Agravos de Notificação (Sinan); foram contempladas características demográficas, epidemiológicas, clínicas, laboratoriais e de evolução.
RESULTADOS: de 7.556 casos de LV, 3,7% eram coinfectados com HIV; o sexo masculino representou 78,1% desses casos e a média de idade foi de 34,7 anos; os casos estavam distribuídos em quatro macrorregiões do país e suas manifestações clínicas mais prevalentes foram febre, emagrecimento, esplenomegalia e hepatomegalia.
CONCLUSÃO: o perfil dos pacientes coinfectados por Leishmania-HIV não difere daqueles com LV clássica, à exceção da letalidade (9,7%); faz-se necessário integrar as vigilâncias de leishmanioses e aids e aprimorar a vigilância da coinfecção leishmanioses-HIV-aids.
Palavras-chave: leishmaniose visceral; HIV; coinfecção.
SUMMARY
OBJECTIVE: the aim of this study was to describe the epidemiological, clinical and laboratorial cases of Visceral Leishmaniases (VL) coinfected with Human Immunodeficiency Virus (HIV) in Brazil in 2007 and 2008.
METHODOLOGY: it was conducted a descriptive study of cases of VL coinfected with HIV, reported in the Reportable Diseases Information System (RDIS). It was considered demographic, epidemiological, clinical, laboratorial variables and clinical evolution.
RESULTS: among 7556 cases of VL, 3.7% were coinfected with HIV The males represented 78.1% and the average age was 34.7 years. The cases were distributed into four regions of the country. The most prevalent clinical manifestations were fever, weight loss, splenomegaly and hepatomegaly.
CONCLUSION: the characteristics of coinfected Leishmania/HIV patients are not different from those only infected with VL, with the exception of the lethality (9.7%). It is necessary to integrate the surveillance ofleishmaniasis and AIDS and improve the monitoring of coinfection leishmaniasis/HIV/AIDS.
Key words: visceral leishmaniasis, HIV, co-infection.
Introdução
A leishmaniose visceral (LV) e a infecção pelo vírus da imunodeficiência humana (HIV) são consideradas de grande importância para a Saúde Pública devido a sua magnitude, transcendência e expansão geográfica.1,2 De acordo com a Organização Mundial da Saúde (OMS), ambas as infecções estão entre os eventos de maior relevância no mundo: a LV ocorre em 67 países, com a ocorrência aproximada de 500.000 casos novos e 59.000 mortes ao ano;1 e estima-se que, em todo o mundo, 33,2 milhões (30,6 - 36,1) de pessoas estejam infectadas pelo HIV, com a ocorrência de 2,5 milhões de novas infecções e 77.000 mortes (66.000 - 89.000) a cada ano.2
Na América Latina, 1,7 milhões (1,3 a 2,5 milhões) de pessoas estão infectadas pelo HIV. A prevalência de infecções no Brasil é estimada em 630.000, com aproximadamente 34.500 novos casos de aids por ano. Desde os primeiros casos da doença no país até junho de 2009, foram registrados 544.846 casos e 217.091 óbitos por aids, distribuídos em mais de 5.000 municípios brasileiros.3
Atualmente, a LV está distribuída em 21 unidades federadas (UF) com média anual de 3.500 casos.4 É uma doença sistêmica que, se não tratada, pode evoluir para óbito em mais de 90,0% dos casos.5 Atinge principalmente populações de baixa renda, sendo considerada emergente devido a sua urbanização e a coinfecção Leishmania-HIV.1
O primeiro caso de coinfecção Leishmania-HIV foi descrito em 1985, no sul da Europa,6 e atualmente, há registro de sua presença em 35 países.7 A experiência mundial, especialmente a europeia, evidencia aumento importante do número de casos de coinfecção nesta década, levando a modificações na história natural das leishmanioses.8
As recentes alterações nos perfis epidemiológicos da aids e da LV no Brasil, como a interiorização da infecção pelo HIV3 simultânea à urbanização da LV,9 bem como o aumento do número de casos na faixa etária de 20 a 49 anos e a letalidade de aproximadamente 23,0% nos maiores de 50 anos, apontam para maior exposição da população às duas infecções.4
As manifestações clínicas mais frequentes nos indivíduos coinfectados Leishmania-HIV são febre, esplenomegalia e hepatomegalia, semelhantes às dos casos de LV imunocompetentes. Embora estudo realizado por Pintado e colaboradores reforce esses achados, observou-se que, nos pacientes coinfectados Leishmania-HIV, a esplenomegalia apresentou menor incidência quando comparada à dos indivíduos HIV negativos (80,8% versus 97,4%), sendo esta estatisticamente significativa (p=0,02).10
No Brasil, as informações disponíveis na literatura científica restringem-se aos estudos de relatos de casos11 e análises de LV-aids;12,13 porém, não há uma análise sistematizada da ocorrência da coinfecção Leishmania-HIV no país, sua descrição clínica e epidemiológica. Justifica-se, então, a realização deste estudo cujo objetivo principal é descrever o perfil clínico e epidemiológico dos casos de LV coinfectados com HIV (LV-HIV) no Brasil e sua distribuição espacial, nos anos de 2007 e 2008.
Metodologia
Estudo descritivo dos casos confirmados de LV coinfectados com HIV, independentemente de terem desenvolvido aids, notificados no Brasil, nos anos de 2007 e 2008.
A área de estudo foi o Brasil e a fonte de dados utilizada foram os casos confirmados de LV registrados no Sistema de Informação de Agravos de Notificação (Sinan). O banco de dados foi previamente validado pelo grupo técnico responsável pelas leishmanioses na Secretaria de Vigilância em Saúde do Ministério da Saúde, por meio da exclusão de duplicidades.
As variáveis estudadas foram: data da notificação; idade; sexo; raça/cor; escolaridade; UF; município de residência; zona; manifestações clínicas (sinais e sintomas); coinfecção HIV; diagnóstico parasitológico; diagnóstico imunológico; droga inicial administrada; classificação final; critério de confirmação; e evolução do caso. Variáveis contínuas foram analisadas por meio de média, mediana e desvio-padrão (DP).
A 'Ficha de Investigação de LV' possui a variável 'coinfecção HIV'. Por meio dessa informação, os casos foram selecionados para o estudo. Foram incluídos os pacientes com diagnóstico confirmados de LV e sororeagentes para HIV, sendo excluídos aqueles cuja variável 'coinfecção HIV' foi preenchida como negativa (65,9%), ignorada (23,1%) ou se encontrava em branco (7,4%).
Os indicadores estudados foram a proporção de casos com diagnóstico parasitológico confirmado e a letalidade; esta foi calculada como a proporção entre o total de óbitos por LV registrados no período do estudo sobre o total de casos de coinfecção confirmados no mesmo período.
As análises foram feitas por meio dos softwares ArcView e MapInfo, para a distribuição espacial dos casos segundo município de residência, Epilnfo 2000® e Microsoft Excel 2007®.
Considerações éticas
Os dados foram obtidos de fonte secundária, sem a identificação nominal dos pacientes, razão pela qual o estudo não foi submetido a um Comitê de Ética em Pesquisa.
Resultados
Foram confirmados 3.565 casos de LV em 2007 e 3.991 em 2008, totalizando 7.556. Destes, 3,1% (112/3.565) eram coinfectados com HIV em 2007 e 4,2% (166/3.991) em 2008, perfazendo o total de 3,7% (278/7.556) dos casos de LV com HIV no período de estudo.
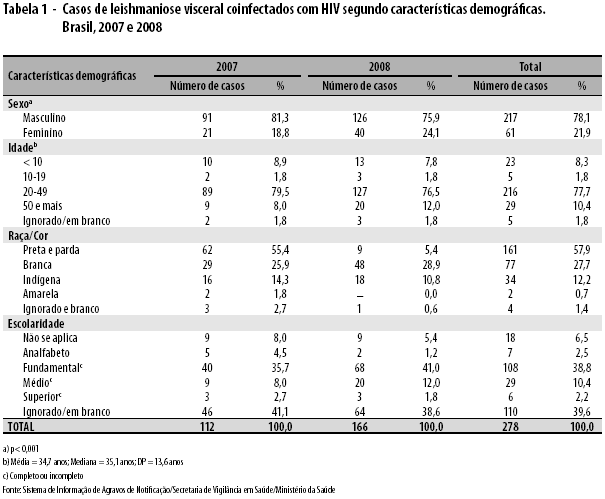
Os pacientes coinfectados LV-HIV eram predominantemente do sexo masculino e representavam 78,1% dos casos, uma diferença estatisticamente significativa (p<0,001). A média de idade foi de 34,7 anos - mediana de 35,1 anos e DP de 13,6 anos - e as faixas etárias mais prevalentes foram as de 20 a 49 anos (77,7% dos casos) e a de 50 ou mais anos (10,4% dos casos). Dos pacientes coinfectados, 57,9% eram predominantemente negros e pardos, 27,7% eram brancos e 12,2% indígenas. E no que se refere à escolaridade, 38,8% tinham ensino fundamental completo ou incompleto, destacando-se que, para 39,6% dos casos, essa variável era ignorada/em branco (Tabela 1).
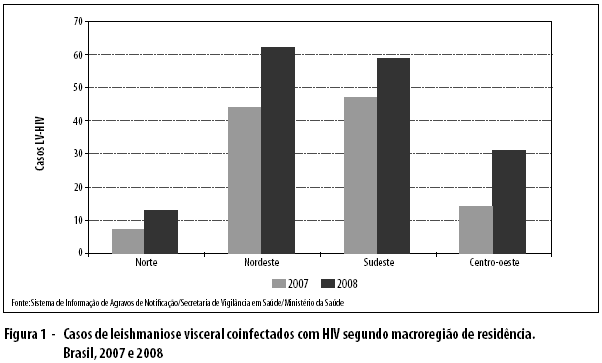
Os casos estavam distribuídos em quatro macrorregiões nacionais: Nordeste, com 38,1% dos casos; Sudeste, também com 38,1%; Centro-oeste, com 16,2%; e Norte, com 7,2%. Observou-se um aumento do número de casos em 2008, em todas as macrorregiões do país (Figura 1).
Os estados de Minas Gerais e São Paulo concentraram 38,2% dos casos de coinfecção - 19,1% em cada um -, seguidos dos estados do Ceará (12,6%) e Mato Grosso do Sul (12,2%) (Tabela 2).
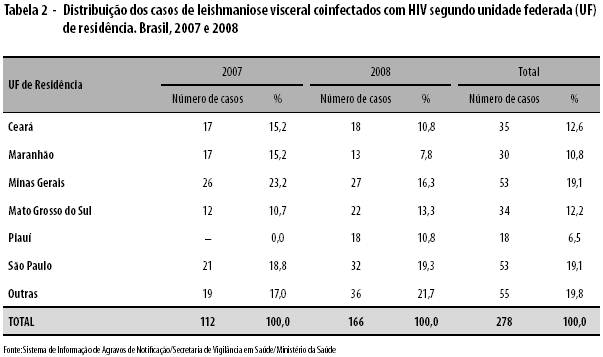
Os casos de coinfecção estavam distribuídos em 120 municípios, com predominância em áreas urbanas - 83,5% dos casos. Os maiores registros foram em Belo Horizonte-MG (11,1%), Campo Grande-MS (7,5%), Fortaleza-CE (6,4%) e Araçatuba-SP (5,7%) (Figura 2).

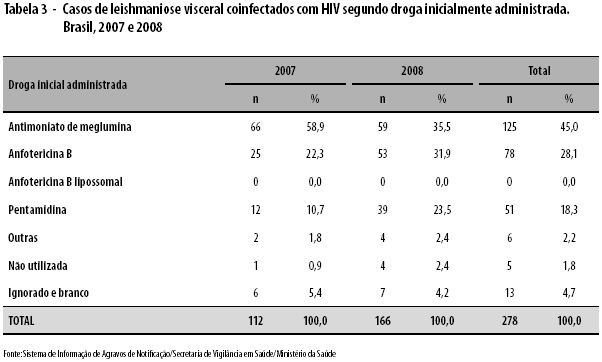
Em 64,7% do total de casos coinfectados LV-HIV, o diagnóstico de LV foi confirmado pelo exame parasitológico. De 2007 para 2008, observou-se um incremento nesse percentual, de 59,8% para 68,1%. As manifestações clínicas mais prevalentes foram febre (87,4% dos casos), emagrecimento (83,8%), esplenomegalia (77,0%) e hepatomegalia (73,0%). A droga inicialmente administrada - em 45,0% dos casos - foi o antimoniato de meglumina, seguido da anfotericina B em 28,1% dos casos (Tabela 3). Evoluíram para óbito 27 pacientes coinfectados: uma letalidade de 9,7%, com média de idade de 37,9 anos - mediana de 40,8 anos e DP de 13,2 anos.
Discussão
O percentual de coinfectados LV-HIV aqui observado encontra-se dentro dos valores de outros países endêmicos em desenvolvimento, que variam de 2,0 a 9,0%,14 o que difere de países como a Etiópia, cujo percentual de pacientes de LV coinfectados com HIV varia de 15,0 a 30,0%.15
A distribuição dos casos foi predominante no sexo masculino, mantendo-se o padrão encontrado para os casos de LV-aids no Brasil, no período de 2001 a 2005.12 Esse valor assemelha-se ao encontrado para Leishmania-HIV em Uganda7 e no Sudoeste da Europa,16 e inferior ao de estudos realizados em Mato Grosso do Sul13 e no grupo de pacientes notificados à rede de coinfecção Leishmania-HIV no Brasil.17
Ainda em relação ao sexo, tanto a LV clássica quanto a aids são predominantes no sexo masculino,3,4 o que seria uma possível justificativa para os resultados encontrados por este estudo. Não obstante, a razão de sexo dos pacientes com aids vem diminuindo ao longo dos anos: de cerca de seis casos de aids no sexo masculino para cada caso no sexo feminino, em 1989, a 1,6 casos em homens para um caso em mulheres em 2009. Essa diferença poderia explicar a diminuição da proporção de casos de coinfecção segundo sexo, entre 2007 (81,3%) e 2008 (75,9%).18
A média de idade dos casos foi inferior à encontrada em alguns estudos. No Brasil, essa média em pacientes coinfectados foi de 37 anos,12,13,17 valor semelhante ao encontrado para o Sudoeste da Europa.16 Na Etiópia, é mister destacar, mais de 60,0% dos casos de coinfecção LV-HIV eram menores de 15 anos de idade.15
No que refere a raça, chama a atenção o percentual de indígenas coinfectados, possivelmente relacionado a uma limitação no preenchimento da variável raça/cor ou à investigação propriamente; ou, ainda, trata-se de um achado que reafirma o processo de interiorização da aids no Brasil.3
O percentual de pacientes coinfectados com ensino fundamental completo ou incompleto foi inferior ao observado entre os casos de aids no ano 2000.17 Porém, esses resultados necessitam de reavaliação, pois a variável escolaridade teve elevado percentual de casos com informação ignorada/em branco (39,6%).
As regiões do país com maior percentual de casos de coinfecção foram o Nordeste e o Sudeste, justamente onde predominam, respectivamente, os casos de LV clássica e aids.3,4
Os casos de coinfecção LV-HIV predominaram nos estados de Minas Gerais e São Paulo, enquanto os de coinfecção LV-aids concentraram-se no estado do Maranhão.12 A diferença desses resultados pode estar relacionada às diferentes fontes de dados consultadas e distintas metodologias utilizadas, em cada uma das análises. Vale ressaltar que os municípios com maior registro de casos de coinfecção estão entre os 20 municípios com maior incidência de aids.3
As manifestações clínicas mais frequentes nos pacientes coinfectados são semelhantes àquelas observadas em pacientes com LV clássica.4 Quanto ao tratamento, observou-se que a droga inicial de escolha foi o antimoniato, embora houvesse um aumento do uso de anfotericina B quando comparados os anos de 2007 e 2008, o que corrobora as novas recomendações de tratamento de pacientes coinfectados Leishmania-HIV no Brasil.5 O percentual de pacientes deste estudo que iniciaram o tratamento com o antimoniato de meglumina foi inferior ao encontrado em estudo realizado no Mato Grosso do Sul (73,9%; 17/23); entretanto, 70,6% (12/17) desses pacientes usaram a posteriori a anfotericina B.13
Conforme constatado em outros países,10,19,20 a letalidade de pacientes coinfectados LV-HIV, maior que a de pacientes com LV no Brasil de 2008,4 provavelmente associada a fatores relacionados ao HIV, mostrou-se inferior à letalidade encontrada pelo estudo que ana lisou os casos de coinfecção LV-aids.12 Esse achado reforça a importância de se oferecer o teste HIV aos pacientes com LV visando ao diagnóstico precoce da coinfecção e redução de sua letalidade.
Alguns dos resultados aqui apresentados merecem uma interpretação cautelosa. A principal variável de análise, 'coinfecção HIV', apresentou 30,5% de notificações em branco/ignorada. Ademais, desconhece-se o valor real de casos de LV dada a subnotificação. Maia-Elkhoury e colaboradores21 estimaram que o valor do Sinan foi de 42,2% em relação ao Sistema de Informações Hospitalares do Sistema Único de Saúde (SIH/SUS) e de 45,0% em relação ao Sistema de Informações sobre Mortalidade (SIM). Portanto, recomenda-se o aperfeiçoamento e melhoria da qualidade do banco de dados da LV no Sinan.
O perfil dos pacientes coinfectados LV-HIV não difere do perfil dos pacientes com LV na forma clássica, à exceção da letalidade. A análise da coinfecção evidenciou a interiorização do HIV e a urbanização da LV no Brasil, constatando-se sobreposições das áreas de transmissão.
Faz-se necessária a integração das vigilâncias de LV e aids e o aprimoramento da vigilância da coinfecção leishmanioses-HIV-aids. Também é de fundamental importância a oferta de testes sorológicos para HIV ao grupo de pacientes com leishmanioses, cujas condutas são distintas.
Referências
1. Desjeux P. Leishmaniasis: current situation and new perspectives. Comparative Immunology, Microbiology and Infectious Diseases. 2004; 27(5):305-318.
2. Joint United Nations Programme on HIV/AIDS. World Health Organization. AIDS epidemic update: Geneva: UNAIDS/WHO; 2007.
3. Ministério da Saúde. Departamento de DST, Aids e Hepatites Virais. AIDS 2009: versão preliminar. Boletim Epidemiológico: AIDS/DST. 2009; 6(1):3-68 [acessado em 24 mar. 2010]. Disponível em http://www.aids.gov.br/sites/default/files/publicacao/2009/boletim2009_final_pdf_24513.pdf
4. Ministério da Saúde. Departamento de DST, Aids e Hepatites Virais. AIDS 2010. Boletim Epidemiológico. 2010; 8(1):3-24 [acessado em 24 mar. 2010]. Disponível em: http://www.aids.gov.br/sites/default/files/anexos/publicacao/2011/50652/vers_o_ preliminar_69324.pdf
5. Ministério da Saúde. Secretaria de Vigilância em Saúde. Guia de Vigilância Epidemiológica. 7a ed. Brasília: Ministério da Saúde; 2009.
6. La Loma A, Alvar J, Galiano E, Blázquez J, Muñoz A, Nájera R. Leishmaniasis or AIDS? Transactions of the Royal Society of Tropical Medicine and Hygiene. 1985; 79(3):421-422.
7. Alvar J, Aparicio P, Aseffa A, Boer MD, Cañavate C, Dedet JP, et al. The relationship between leishmaniasis and AIDS: the Second 10 years. Clinical Microbiology Reviews. 2008; 21(2):334-359.
8. Alvar J, Cañábate C, Gutiérrez-Solar B, Jiménez M, Laguna F, López-Vélez R, et al. Leishmania and human immunodeficiency virus coinfection: the first 10 years. Clinical Microbiology Reviews. 1997; 10(2):298-319.
9. Maia-Elkhoury ANS, Alves WA, Sousa-Gomes ML, Sena JM, Luna EA. Visceral leishmaniasis in Brazil: trends and challenges. Cadernos de Saúde Pública. 2008; 24(12):2941-2947.
10. Pintado V, Martin-Rabadan P, Rivera ML, Moreno S, Bouza E. Visceral leishmaniasis in human immunodeficiency virus (HlV)-infected and non-HIV-infected patients. A comparative study. Medicine (Baltimore). 2001; 80(1):54-73.
11. Borges AS, Machado AA, Ferreira MS, Figueiredo JFCF, Silva GS, Bacha HA, et al. Concomitância de leishmanioses e infecção pelo vírus da imunodeficiência humana (HIV): estudo de quatro casos. Revista da Sociedade Brasileira de Medicina Tropical. 1999; 32(6):713-719.
12. Maia-Elkhoury ANS, Lucena F, Sousa-Gomes ML, Alves WA, Paz L. Co-infecção da leishmaniose visceral e AIDS no Brasil. Revista da Sociedade Brasileira de Medicina Tropical. 2007; 40 Supl 1:S124.
13. Oliveira PA. Leishmaniose Visceral em pacientes infectados por HIV: estudo de casos observados em Campo Grande, MS, 2000-2006 [Dissertação de Mestrado]. Rio de Janeiro (RJ): Instituto Oswaldo Cruz; 2007.
14. World Health Organization. Leishmania/HIV co-infection. Epidemiological analysis of 692 retrospective cases. Weekly Epidemiological Record. 1997; 72(8):49-54.
15. Lyons S, Veeken H, Long J. Visceral leishmaniasis and HIV in Tigray, Ethiopia. Tropical Medicine & International Health. 2003; 8(8):733-739.
16. World Health Organization. Leishmania/HIV co-infection in south-western Europe 1990-1998: retrospective analysis of 965 cases. Geneva: World Health Organization; 2000.
17. Ministério da Saúde. Departamento de DST, Aids e Hepatites Virais. Dados de Aids no Brasil. Brasília; 2010. [acessado em 4 mar. 2011]. Disponível em: http://www.aids.gov.br/sites/default/files/publicacao/2010/folder_aids_2010_pdf_55624.pdf
18. Rabello A, Orsini M, Disch J. Leishmania/HIV co-infection in Brazil: an appraisal. Annals of Tropical Medicine and Parasitology. 2003; 97 Supl 1:17-28.
19. Lopez-Velez R, Perez-Molina JA, Guerrero A, Baquero F, Villarrubia J, Escribano L, et al. Clinicoepidemiologic characteristics, prognostic factors, and survival analysis of patients coinfected with human immunodeficiency virus and Leishmania in an area of Madrid, Spain. American Journal of Tropical Medicine and Hygiene. 1998; 58(4):436-443.
20. Ritmeijer K, Veeken H, Melaku Y, Leal G, Amsalu R, et al. Ethiopian visceral leishmaniasis: generic and proprietary sodium stibogluconate are equivalent; HIV co-infected patients have a poor outcome. Transactions of the Royal Society of Tropical Medicine and Hygiene. 2001; 95(6):668-672.
21. Maia-Elkhoury ANS, Carmo EH, Sousa-Gomes ML, Mota E. Análise dos registros de leishmaniose visceral pelo método de captura-recaptura. Revista de Saúde Pública. 2007; 41(6):931-937.
 Endereço para correspondência:
Endereço para correspondência:
Coordenação de Vigilância de Doenças
Transmitidas por Vetores e Antropozoonoses
(COVEV/SVS/MS), Setor Comercial Sul, Quadra 4,
Bloco A, 2° andar, Edifício Principal, Asa Sul, Brasília-DF.
CEP:70304-000
E-mail: marcia.sousa@saude.gov.br
Recebido em 19/04/2010
Aprovado em 07/11/2011













