Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Epidemiologia e Serviços de Saúde
versión impresa ISSN 1679-4974versión On-line ISSN 2237-9622
Epidemiol. Serv. Saúde v.21 n.1 Brasília mar. 2012
http://dx.doi.org/10.5123/S1679-49742012000100007
ARTIGO ORIGINAL
Caracterização de um programa de internação domiciliar e cuidados paliativos no Município de Pelotas, Estado do Rio Grande do Sul, Brasil: uma contribuição à atenção integral aos usuários com câncer no Sistema Único de Saúde, SUS
Characterizing a home and palliative care program in the Municipality of Pelotas, State of Rio Grande do Sul, Brazil: a contribution to full attention to cancer patients at the National Unified Health System
Julieta Carriconde Fripp; Luiz Augusto Facchini; Suele Manjourany Silva
Programa de Pós-Graduação em Epidemiologia, Departamento de Medicina Social, Faculdade de Medicina, Universidade Federal de Pelotas, Pelotas-RS, Brasil
RESUMO
OBJETIVO: descrever as características do Programa de Internação Domiciliar Interdisciplinar (PIDI) para pacientes oncológicos no Hospital Escola da Universidade Federal de Pelotas, no Município de Pelotas, Estado do Rio Grande do Sul, Brasil.
MÉTODOS: o perfil dos 213 pacientes internados no PIDI de 2005 a 2008 foi estabelecido com informações de prontuário; informações sobre infraestrutura e processo de trabalho foram obtidas de entrevistas com profissionais do PIDI
RESULTADOS: os pacientes do PIDI eram atendidos diariamente no domicílio, recebendo insumos necessários ao cuidado e suporte interdisciplinar para identificação e controle de sintomas; o estado avançado da doença com metásteses em 92,0% dos pacientes, dos quais 32,0% não hospitalizaram durante o período; os principais motivos de internação no PIDI foram anorexia, dor e astenia; metade dos pacientes evoluiu para óbito no domicilio.
CONCLUSÃO: este estudo, além de permitir a divulgação de estratégias bem-sucedidas de cuidado paliativo domiciliar para pacientes com câncer em situação de terminalidade, também pode subsidiar a implementação de políticas públicas em outros locais do país.
Palavras-chave: câncer; cuidados paliativos; assistência domiciliar, serviços de saúde.
ABSTRACT
OBJECTIVE: to describe the characteristics of the Interdisciplinary Homecare Program (IHCP) for cancer patients at the Teaching Hospital of the Federal University of Pelotas, in the Municipality of Pelotas, State of Rio Grande do Sul, Brazil.
METHODS: the profile of the 213 patients admitted by IHCP from 2005 to 2008 was established based on informationfrom medical records; information about infrastructure and working processes were obtained through interviewing IHCP professionals.
RESULTS: IHCP patients were daily attended at home, receiving supplies needed for interdisciplinary care and support, and for identifying and controlling symptoms; the stage of the disease was advanced, with metastases in 92.0% of the patients, of which 32.0% were not hospitalized during the period; main reasons for hospitalization were anorexia, pain and asthenia; half of the patients evolved to death at home.
CONCLUSION: this study not only allows publicizing successful palliative care strategies on terminal cancer patients, it can also subsidize implementing public policies in other areas of the country.
Key words: cancer; palliative care; home health care; health services.
Introdução
No Brasil, a mortalidade por câncer é elevada, ultrapassada apenas por doenças cardiovasculares.1 Pacientes com diagnóstico de câncer apresentam inúmeras complicações inerentes à doença e ao tratamento, e muitos recebem o diagnóstico quando já não existe mais a possibilidade de cura.2,3 Para o enfrentamento desses problemas, ganha destaque na literatura a utilização de cuidados paliativos.4-6
A Organização Mundial da Saúde (OMS) define cuidados paliativos como uma abordagem que melhora a qualidade de vida de pacientes e suas famílias quando na presença de problemas associados a doenças sem possibilidade de cura e que ameaçam a vida, mediante prevenção e alívio de sofrimento pela detecção precoce e tratamento de dor ou outros problemas físicos, psicológicos, sociais e espirituais, alcançando inclusive a fase de luto.7
Pacientes com câncer sem possibilidade de cura devem receber cuidados paliativos desde o momento do diagnóstico.8 A organização dos cuidados paliativos requer coordenação entre as diferentes estratégias de assistência à saúde, principalmente na internação hospitalar, situação em que se encontra a maioria dos pacientes com neoplasias em estágio avançado.9 Essa coordenação oportuniza a continuidade dos cuidados e o acolhimento dos pacientes e familiares em ambiente domiciliar.10
A grande maioria dos países não dispõe de oferta pública de cuidados paliativos ou apresenta serviços pontuais, com baixa cobertura das necessidades da população.3 A disponibilidade desse serviço é sistemática apenas em países desenvolvidos. No Brasil, o Instituto Nacional do Câncer (Inca) dispõe de estrutura de excelência em cuidados paliativos para pacientes com câncer e seus familiares, incluindo atendimento ambulatorial, hospitalização e internação domiciliar.1 Contudo, para o conjunto do país, a oferta de tratamento paliativo é pequena e fragmentada, a grande maioria localizada em hospitais.
A escassez de estudos sobre as experiências com cuidados paliativos e internação domiciliar, ademais, limita o conhecimento sobre as potencialidades dessa modalidade de assistência a pacientes com câncer no país.10,11
O presente estudo tem por objetivo descrever as características do Programa de Internação Domiciliar Interdisciplinar (PIDI) para pacientes oncológicos implantado em 2005, no Hospital Escola da Universidade Federal de Pelotas, quanto a sua estrutura, processo de trabalho e perfil da demanda atendida.
Métodos
O presente estudo descreve as características de estrutura e processo de trabalho do Programa de Internação Domiciliar Interdisciplinar - PIDI - da Universidade Federal de Pelotas (UFPel) e o perfil da demanda atendida, composta por todos os 213 pacientes com câncer internados no período de abril de 2005 a abril de 2008.
O trabalho de campo foi dividido em duas coletas de dados: uma mediante aplicação de entrevista semiestruturada com os responsáveis pelo PIDI, para obter informações a respeito da infraestrutura e processo de trabalho do programa; outra, a partir de um formulário padronizado e pré-codificado, preenchido com os dados secundários provenientes dos prontuários dos pacientes internados no PIDI durante o período de estudo.
As variáveis coletadas a partir dos prontuários foram idade, sexo, cor, renda familiar e escolaridade, para os aspectos sociodemográficos. As demais, sobre situação de saúde, tiveram relação direta com a internação e cuidados realizados no PIDI, incluindo: local do câncer; estadiamento (estádios I, II, III e IV conforme Classificação Internacional de Tumores);12 tratamento oncológico ativo de quimioterapia, radioterapia e cirurgia relacionada ao câncer; finalidade terapêutica no PIDI; tempo entre diagnóstico de câncer e internação no PIDI; tempo de internação no PIDI; motivos de internação; dieta, e por qual via; uso de oxigênio; necessidade de acesso venoso; registro de dor referida 24 horas após internação; grau de intensidade da dor; e uso de opioides fracos e fortes.
Instrumentos de avaliação que podem ser utilizados em cuidados paliativos foram implantados em momentos diferentes, pelo PIDI. A escala de Edmonton, implementada a partir de agosto de 2007, avalia a presença e o controle de dez sintomas em cuidados paliativos, como por exemplo, dor, dispnéia e ansiedade, com pontuação de zero a dez conforme sua intensidade; a escala pode ser aplicada por médicos e enfermeiros.13,14 O genograma, implantado em novembro de 2007, é um instrumento gráfico que avalia a dinâmica familiar e as relações entre seus membros. A avaliação subjetiva global percebida pelo paciente, que identifica a necessidade de intervenção nutricional quando a pontuação for maior que 9, foi coletada a partir de fevereiro de 2006.15 Com relação ao desfecho dos pacientes no programa, foram identificadas: a) alta com melhora clinica, b) transferência para outro serviço por piora clínica e c) óbito no domicilio.
Após a coleta dos dados, feita por acadêmicos do curso de medicina da UFPel, os formulários foram revisados pela supervisora do trabalho de campo, com o apoio de auxiliar de pesquisa. As questões abertas foram codificadas de forma padronizada e foi construído um banco de dados pelo programa Epi Info 6.0; foram realizadas duas digitações, a fim de que os possíveis erros fossem prontamente identificados, com checagem automática de amplitude e consistência.
A análise dos dados foi realizada pelo programa estatístico Stata 9.0. Foram realizadas análises descritivas.
O projeto foi submetido e aprovado pelo Comitê de Ética da Faculdade de Medicina da Universidade Federal de Pelotas, sob o parecer de no 037/08.
Resultados
Os resultados apresentados sobre o Programa de Internação Domiciliar Interdisciplinar (PIDI) dizem respeito à estrutura do serviço, processo de trabalho e perfil dos 213 pacientes incluídos no estudo.
O PIDI foi implementado pela Fundação de Apoio Universitário em abril de 2005, em estrutura contígua à do Hospital Escola da Universidade Federal de Pelotas. A sede do programa conta com espaços adequados às atividades profissionais e acadêmicas, incluindo a discussão dos casos clínicos e a realização de reuniões com os cuidadores de usuários do PIDI. O programa possui um veículo de médio porte, adequado ao transporte da equipe e dos insumos envolvidos no cuidado domiciliar ao paciente.
O programa conta com uma médica coordenadora e um auxiliar administrativo na sede. A equipe assistencial direta é composta por médica, enfermeira, assistente social, duas técnicas de enfermagem e dois motoristas. A equipe matricial de suporte é constituída de uma nutricionista, uma psicóloga e um capelão.
Os pacientes são incluídos no PIDI a partir de encaminhamentos provenientes dos serviços que prestam atendimento a pacientes oncológicos nas unidades da Universidade Federal de Pelotas: quimioterapia, radioterapia, hospital, ambulatório de oncologia e unidade básica de saúde. Após avaliação inicial da equipe do PIDI (médica e enfermeira), o paciente deve preencher os seguintes critérios de inclusão: ser morador da zona urbana de Pelotas-RS; ter cuidador e condições domiciliares para receber os cuidados; apresentar condições clinicas que exijam menos tecnologia especializada, inerente ao ambiente hospitalar; e estar sob tratamento regular em unidade de saúde da UFPel. A atual estrutura do programa comporta no máximo 10 pacientes concomitantes, que recebem visitas duas vezes ao dia, pela equipe assistencial direta. Os usuários são assistidos no domicílio pela equipe matricial de suporte - nutricionista, psicólogo e capelão - duas a três vezes por semana. Após a abertura do prontuário, os pacientes recebem, diariamente, todos os insumos necessários para o cuidado domiciliar, como medicamentos de uso oral ou injetável, material para curativos e dietas especiais.
Exames complementares de análises clínicas são realizados a partir da coleta (sangue, urina, fezes) no próprio domicílio. Exames de imagem (radiografia, ultrassonografia e tomografia computadorizada) são realizados nos serviços de radiologia do Hospital Escola e da Santa Casa de Misericórdia, no município. As transfusões de hemoderivados, eletivas, são agendadas previamente pela equipe do PIDI, no Hemocentro do município. Os deslocamentos dos pacientes para realização de exames, procedimentos eletivos e tratamento do câncer (quimioterapia e radioterapia) ocorrem por conta do serviço de transporte da Secretaria Municipal da Saúde ou por recursos próprios dos usuários.
Os pacientes do PIDI que apresentam intercorrências de maior gravidade são levados ao Pronto-Socorro local pelo Serviço de Atendimento Móvel de Urgência (SAMU - 192); quando retornam ao domicilio, permanecem sob os cuidados do PIDI. Muitas vezes, os óbitos que ocorrem em domicílio são acompanhados e constata dos pela equipe do PIDI e, quando os profissionais do serviço não estão presentes, a constatação é realizada pelo médico do SAMU. Para os óbitos em domicílio, o atestado de óbito é fornecido pela médica do PIDI.
Semanalmente, todos os membros da equipe se reúnem para discutir o projeto terapêutico de cada paciente. Estudantes de medicina, enfermagem, nutrição, serviço social e psicologia apresentam casos clínicos periodicamente, utilizando a estrutura e os equipamentos do próprio serviço.
A cada 15 dias, os usuários cuidadores e ex-cuidadores enlutados do PIDI participam de reuniões de grupo, organizadas pela enfermeira, pela assistente social e pela psicóloga do serviço.
Além da educação permanente dos profissionais e estudantes do PIDI na definição e estabelecimento de protocolos e rotinas, o serviço realiza, anualmente, seminário interdisciplinar voltado aos cuidados de pacientes oncológicos, dando ênfase aos temas 'Internação domiciliar' e 'Cuidados paliativos'. Desde a implantação do PIDI, há quatro anos, já foram realizados cinco seminários, tendo como público-alvo profissionais e estudantes das várias áreas da Saúde. A média de público por evento foi de 250 pessoas.
Dos 213 pacientes internados no programa no período de estudo, 56,0% eram do sexo masculino, 50,0% possuíam menos de 59 anos de idade e 41,0% se encontravam entre 60 e 70 anos. Quanto à cor da pele, 86,0% eram brancos. A maioria dos pacientes era alfabetizada: 55,0% tinham estudo fundamental incompleto, 19,0% eram analfabetos e somente 1,0% apresentava ensino superior. Com relação à renda familiar, 44,0% recebiam até 1 salário mínimo e 40,0%, 2 salários mínimos.
O local que mais encaminhou pacientes ao PIDI foi o serviço de quimioterapia do Hospital Escola/UFPel, correspondendo a 83,0%. Quanto à necessidade terapêutica no PIDI, a maioria dos pacientes apresentava finalidade paliativa (95,0%).
Os locais de câncer mais encontrados na população estudada foram pulmão, com 18,0%, e intestino, mama, cabeça e pescoço, com cerca de 10,0% cada. Quanto ao estadiamento, 60,0% dos usuários estavam em estádio IV e 32,0% em estádio III. Mais de 90,0% dos pacientes apresentavam metástases, sendo 26,0% loco-regional, e 67,0% apresentavam uma ou mais metástases à distância. A grande maioria dos pacientes, 98,0%, estava realizando ou realizou quimioterapia, 65,0% realizaram ou estavam em tratamento radioterápico e 49,0% haviam realizado cirurgia prévia relacionada ao câncer. Em análise estratificada por sexo (Tabela 1), observou-se em homens internados no PIDI maior prevalência de câncer de pulmão (24,0%), cabeça e pescoço (13,0%) e intestino (10,0%), enquanto nas mulheres, os locais mais prevalentes foram mama (22,0%), intestino (10,0%) e pulmão (9,0%). Quanto ao estadiamento, 95,0% dos homens e 86,0% das mulheres estavam em estádio III e IV, respectivamente. Com relação à presença de metástases à distância, 91,0% dos homens e 74,0% das mulheres apresentavam até três sítios. Já a ocorrência de metástases em quatro sítios ou mais foi de 26,0% em mulheres e de 9,0% em homens.
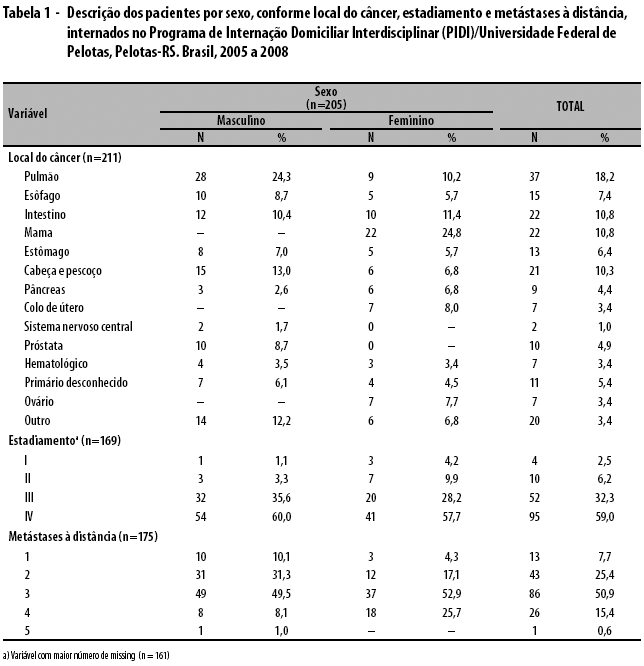
Na análise estratificada por local do câncer (Tabela 2), conforme estadiamento, 91,0% dos cânceres de pulmão, 100,0% dos de esôfago, estômago e cabeça e pescoço estavam nos estádios III e IV. Com relação ao tratamento ativo, pacientes com câncer de mama (100,0%) e pulmão (97,0%) realizaram quimioterapia em maior proporção. Radioterapia foi realizada em todos os pacientes com câncer de cabeça e pescoço, seguidos pelos pacientes com câncer de mama (81,0%). A ressecção tumoral cirúrgica foi realizada em menor quantidade de pacientes, sendo mais frequente em câncer de mama (76,0%) e estômago (50,0%). Somente 15,0% dos pacientes com câncer de pulmão foram submetidos a tratamento cirúrgico com intenção curativa.
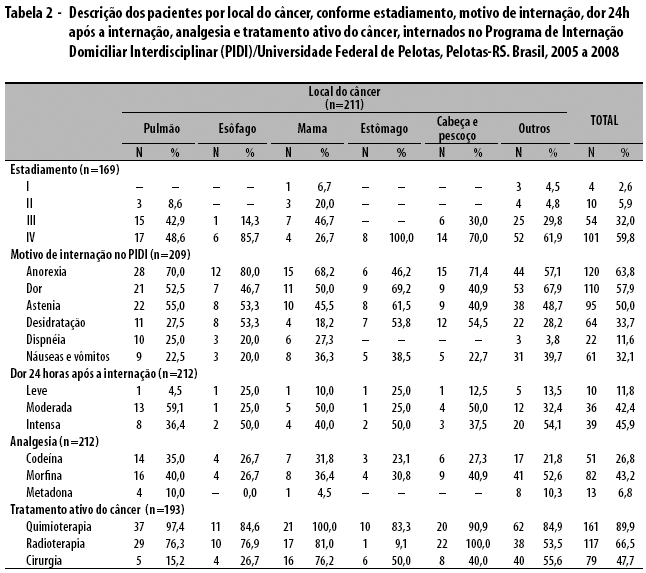
Quanto ao tempo de diagnóstico no momento da internação no PIDI, a média foi de 23,8 meses, com desvio-padrão de 34 meses; a mediana foi de 10,5 meses.
Os principais motivos e sintomas apresentados pelos pacientes no momento da internação no PIDI foram anorexia (62,0%), dor (59,0%), astenia (49,0%), desidratação (30,0%), náuseas e vômitos (30,0%), dispneia (13,0%) e anemia (10,0%). Apenas 15,0% dos pacientes apresentaram um motivo de internação, enquanto 34,0% apresentaram dois e 42,0%, três ou mais motivos. Em análise estratificada (Tabela 2), anorexia foi o motivo mais frequente em câncer de esôfago (80,0%), seguido de cabeça e pescoço (71,0%), pulmão (70,0%) e mama (68,0%). Dor esteve mais presente em câncer de estômago (70,0%), pulmão (53,0%) e mama (50,0%). Astenia foi o terceiro sintoma mais frequente do total de pacientes, mais prevalente em câncer de estômago (62,0%), pulmão (55,0%) e esôfago (53,0%). Desidratação, náuseas e vômitos obtiveram resultados semelhantes para o total de pacientes, embora tenham apresentado diferenças em relação às neoplasias mais prevalentes. Desidratação foi mais frequente em câncer de cabeça e pescoço (54,0%), estômago (54,0%) e esôfago (53,0%); e náuseas e vômitos, em estômago (39,0%) e mama (36,0%).
Quanto aos cuidados e necessidades gerais realizados aos pacientes no PIDI, 78,0% recebiam dieta por via oral; e o restante, através de sondas [sonda nasoenteral (SNE), gastrostomia e jejunostomia]. Um único paciente necessitou de oxigênio domiciliar e 99,0% fizeram uso de acesso venoso em algum momento da internação no PIDI.
Em avaliação realizada 24 horas após a internação, cerca de 65,0% dos pacientes referiram dor; destes, 90,0% relataram dor moderada a intensa. Do total de pacientes, cerca de 78,0% necessitaram de analgésicos opioides, sendo os mais utilizados morfina (43,0%) e codeína (26,0%). Em análise estratificada por local do câncer (Tabela 2), foi referida dor moderada e intensa em 95,0% dos pacientes com câncer de pulmão, 90,0% daqueles com câncer de mama, 87,0% dos com câncer de cabeça e pescoço e 75,0% dos pacientes com câncer de estômago. Quanto a analgesia, a maioria dos usuários recebeu opioides: os com câncer de pulmão, em maior proporção, correspondendo a 85,0%, seguidos dos pacientes com câncer de mama com 73,0%, cabeça e pescoço com 68,0%, estômago com 54,0% e esôfago com 52,0%.
A escala de Edmonton foi aplicada a 70,0% do total de pacientes, do total de internados no período de agosto de 2007 a abril de 2008 (n=52). O genograma foi aplicado a 28,0% dos pacientes, do total de internados no período de novembro de 2007 a abril de 2008 (n=35). A avaliação subjetiva global foi aplicada a 83,4% dos pacientes, do total de internados no período de fevereiro de 2006 a abril de 2008 (n=139): 82,0% dos pacientes no período apresentaram pontuação maior do que nove.
Com relação às hospitalizações, 32,0% dos pacientes do PIDI não foram internados durante o período de estudo e a média de internações por paciente foi de 1,8 (desvio-padrão, dp=2). Dos pacientes que foram internados (n= 144), 35,4% foram hospitalizados uma vez, 22,0% duas vezes, 16,0% três vezes, 10,0% quatro vezes, 10,0% cinco vezes e 1,0% seis vezes, enquanto os 5,0% restantes, sete vezes ou mais.
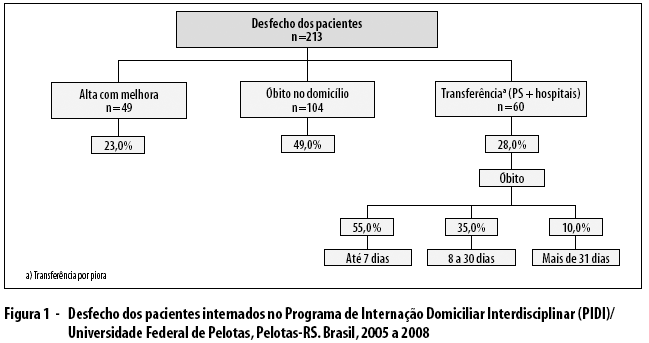
Com relação ao desfecho dos pacientes internados no PIDI (Figura 1), 23,0% (n=49) receberam alta com melhora clínica, 49,0% (n=104) evoluíram para óbito no próprio domicílio e 28,0% (n=60) foram transferidos ao Pronto-Socorro local ou a hospitais do município, por apresentarem piora do quadro clinico. Todos os pacientes transferidos para outros serviços evoluíram para óbito: 55,0% morreram no período de até 7 dias após a transferência, 35,0% no período de 8 a 30 dias, e 10,0% após 30 dias de transferência.
Discussão
A estrutura, os recursos humanos e o processo de trabalho observados no PIDI apresentam semelhanças com alguns serviços que realizam internação domiciliar no Brasil16 e no exterior,9,17,18 apesar de poucos contemplarem apenas pacientes oncológicos. No Inca, o Hospital do Câncer IV, que recebe pacientes com câncer sem possibilidades de cura, a modalidade de internação domiciliar dispõe de equipes interdisciplinares com formação em cuidados paliativos, como no PIDI.11
Na Espanha, Inglaterra, Canadá e Estados Unidos da América (EUA), há uma grande variedade de serviços de cuidados paliativos, incluindo, além da assistência e internação domiciliar, "hospices" (residências terapêuticas) e hospitais com estrutura, equipe e processo de trabalho mais diversificados e complexos do que no Brasil. Esses países pertencem ao grupo com melhor nível de desenvolvimento na área (Grupo 4), por apresentarem provisão suficiente de serviços de cuidados paliativos, segundo o Observatório Internacional de Cuidados de Final de Vida (IOELC), que estudou os níveis de cuidados paliativos, em todos os continentes. A avaliação do IOELC de 2006 sobre o número de serviços de cuidados paliativos nos países situava o Brasil no Grupo 3, com apenas 14 serviços em localizações pontuais, contra 500 serviços no Canadá e 4.000 nos EUA. Argentina e Chile, nossos vizinhos, possuíam 80 e 21 serviços respectivamente, sendo os únicos países da América Latina classificados no Grupo 4.19 Segundo levantamento realizado pela Academia Nacional de Cuidados Paliativos (ANCP), a maioria dos serviços do Brasil está localizada na região Sudeste, com poucas unidades nas demais macrorregiões do país. Além disso, grande parte dos serviços brasileiros realiza cuidados paliativos apenas em ambiente hospitalar.20 Portanto, temos poucas evidências no Brasil que se comparem com os resultados deste estudo.
Em relação ao perfil sociodemográfico dos usuários, cerca da metade apresentava idade menor do que 60 anos, reforçando o achado de outros estudos sobre a relevância do câncer em indivíduos adultos de todas as idades, que indica a necessidade de um controle de sintomas que enfatize o local do câncer e suas peculiaridades, centrando os serviços nas necessidades individuais dos pacientes e familiares, mais do que na idade propriamente dita.21,22
À luz da classificação internacional de tumores malignos,12 a maioria dos pacientes, no momento da internação no PIDI, encontrava-se em estádios avançados da doença (mais de 90,0% com metástases). Esse achado reforça a importância da estratégia paliativa do programa e a necessidade de sua expansão para garantir a universalidade e a integralidade dos cuidados com doenças neoplásicas, segunda causa de óbito no país.1
Os motivos de internação mais frequentes no PIDI foram anorexia, dor e astenia, acompanhando a literatura em seus resultados semelhantes. Os pacientes do estudo apresentaram, em sua maioria, mais de um motivo de internação, com sintomas sobrepostos, também à semelhança do referido na literatura.23,24
Do total de pacientes, anorexia foi o motivo mais frequente: geralmente associada à síndrome anorexia/caquexia, afeta aproximadamente 80,0% dos casos de câncer avançado.25
Dor foi o segundo motivo de internação mais encontrado entre os pacientes do PIDI. Estudo inglês que avaliou pacientes com câncer, a maioria em estagio avançado, internados em hospitais e "hospices", encontrou a dor como principal sintoma (64,0%).26 A prevalência de dor 24 horas após a internação no PIDI foi bastante elevada. A literatura reporta que pacientes com assistência paliativa adequada tendem a apresentar melhora desse sintoma durante o período de internação.23,27 O presente estudo não avaliou o comportamento de tal sintoma durante a internação. Morfina foi o opioide mais utilizado nos pacientes com dor internados no PIDI. Considerando-se que esse analgésico está indicado para os casos de dor forte, correspondente ao terceiro degrau da escada analgésica, o estudo aponta que os pacientes com dor já necessitavam de analgesia mais potente quando ingressavam no PIDI. Um artigo de revisão que avaliou o uso de morfina via oral em pacientes com câncer terminal coloca a dor como o principal sintoma a ser controlado. Buscando facilitar a abordagem de outros aspectos inerentes à doença, o artigo reforça o uso de morfina por via oral no manejo de dor forte.28 A morfina apresenta custo baixo em relação a outros opioides e possui, além da via oral, outras vias que facilitam seu uso em situações de resgate, associação de vias e rotação de opioides.
Fadiga ou astenia foi o terceiro motivo de internação mais frequente observado. Na literatura, esse sintoma em pacientes com câncer apresenta grandes variações de prevalência, diretamente relacionadas com o estágio em que se encontra a doença. Em estudo retrospectivo realizado no M.D. Anderson Cancer (EUA) com 100 pacientes em cuidados paliativos, 95,0% deles apresentaram sintomas de astenia.29 Segundo outro estudo retrospectivo realizado na Inglaterra com 400 pacientes, 95,0% deles com câncer e 71,0% em fase avançada, a astenia esteve presente em 32,0% dos casos.26
Mesmo que implantados em momentos diferentes no PIDI, instrumentos como a escala de Edmonton, o genograma e a avaliação subjetiva global demonstram o crescimento do programa, principalmente no que diz respeito à educação permanente para o acompanhamento dos vários aspectos a serem mapeados e controlados, quando se trata de cuidados paliativos. O PIDI implantou algumas escalas e instrumentos, validados para uso em pacientes oncológicos em fase de cuidados paliativos, que contribuem para a definição objetiva das necessidades dos usuários, principalmente no momento de seu ingresso no programa.13-15,30
Quase metade dos pacientes do PIDI teve, como desfecho, óbito no próprio domicílio, contando com o suporte da equipe do programa. Mais de um terço dos pacientes foi transferido para outros serviços, ao apresentar piora clínica. Embora, muitas vezes, a transferência para hospital ou pronto-socorro aconteça por falta de insumos no domicilio, ela se dá, principalmente, pela insegurança dos familiares associada à angustia do óbito no domicilio. Estes autores recomendam que o PIDI contemple os usuários com oferta maior de insumos no domicilio, como por exemplo, oxigênio e hemoderivados para o controle de sintomas físicos. Assim, pode-se reduzir as transferências para outros serviços por intercorrência clinica, promovendo a aproximação definitiva dos usuários a seu núcleo familiar sem abrir mão de um suporte ativo a suas necessidades físicas, emocionais, sociais e espirituais, incluindo o óbito humanizado. À semelhança do relatado em outros serviços, a assistência paliativa permite e facilita a maior ocorrência proporcional de óbitos fora do ambiente hospitalar.27
Este estudo, por seu caráter descritivo, não se propõe a estabelecer relações de causa-efeito, tampouco avaliar a efetividade do PIDI. Entretanto, ele oportuniza a divulgação de estratégias de cuidado paliativo domiciliar com caráter humanizado para pacientes com câncer em situação de terminalidade, podendo, dessa forma, servir de subsídio ao delineamento de políticas públicas, não apenas no município objeto deste estudo mas em outros locais do país.
Cuidados paliativos estão incluídos nas determinações do Ministério da Saúde para liberação dos Centros e das Unidades de Assistência de Alta Complexidade em Oncologia (Cacon e Unacon). Contudo, a maioria dos serviços habilitados negligencia essa modalidade de cuidado a pacientes oncológicos, dando mais atenção ao tratamento ativo do câncer. Este trabalho e suas conclusões poderão auxiliar no fortalecimento da implantação de unidades de cuidados paliativos vinculadas às estruturas que dispõem de Cacon e Unacon.31
A intervenção - conjunta e precoce - no manejo dos pacientes com câncer, contemplando os tratamentos com intenção curativa e de suporte, associada à organização de serviços de saúde baseada em modelos assistenciais coordenados, conduz a um modelo de atenção compartilhada que permite ao usuário receber tratamento em todos os níveis de atenção, sem perder a continuidade dos cuidados.
Agradecimentos
À equipe do PIDI, ao Ministério da Saúde, aos estudantes da Liga de Oncologia da UFPel e às estudantes dos cursos de enfermagem, odontologia, nutrição e medicina da UFPel, que contribuíram voluntariamente no trabalho de campo da pesquisa.
Contribuição dos autores
Fripp JC e Facchini LA participaram em todas as fases do estudo, incluindo a elaboração do projeto, dos instrumentos, realização das analises e redação final do artigo.
Silva SM contribuiu nas análises, interpretação e redação dos resultados.
Referências
1. Ministério da Saúde. Instituto Nacional do Câncer. Dados populacionais de câncer no Brasil. Rio de Janeiro: Ministério da Saúde; 2007.
2. Clark D, Wright M. The international observatory on end of life care: a global view of palliative care development. Journal of Pain and Symptom Management. 2007;33(5):542-546.
3. Amadori D, Tassinari D, Maltoni M. Palliative care in advanced cancer. Minerva Chirurgica. 2005;60(4):205-216.
4. Bruera E, Lima L, editores. Cuidados paliativos: guía para el manejo clínico. 2a ed. Washington: OPAS; 2004.
5. Brennan F. Palliative care as an international human right. Journal of Pain and Symptom Management. 2007;33(5):494-499.
6. World Health Organization. Cancer control: knowledge into action. WHO guide for effective programmes. Geneva. World Health Organization; 2007.
7. World Health Organization. National Cancer control Programmes: policies and managerial guidelines world. Geneva. World Health Organization; 2002.
8. Fornells HA. Cuidados paliativos en el domicilio. Acta Bioethica. 2000;6(1):63-75.
9. Benitez MA, Castaneda P, Gimeno V, Gomez M, Duque A, Pascual L, et al. Documento de consenso SECPAL-semFYC. Atencion al paciente con cancer en fase terminal en el domicilio. Atencion Primaria. 2001;27(2):123-126.
10. Floriani CA, Schramm FR. Atendimento domiciliar ao idoso: problema ou solução. Cadernos de Saúde Publica. 2004;20(4):986-994.
11. Ministério da Saúde. Instituto Nacional do Câncer. Assistência domiciliar a pacientes oncológicos. Rio de Janeiro: Ministério da Saúde; 2000.
12. Ministério da Saúde. Instituto Nacional do Câncer. Classificação de tumores malignos. 4a ed. Brasília: Ministério da Saúde; 2004.
13. Bruera E, Kuehn N, Miller M, Selmser P, Macmillan K. The Edmonton Symptom Assessment System (ESAS): a simple method for the assessment of palliative care patients. Journal of Palliative Care. 1991;7(2):6-9.
14. Chang VT, Hwang S, Feuerman M. Validation of the edmonton symptom Assessment Scale. Câncer. 2000;88(9):2164-2171.
15. Machado H, Soprano ATB, Machado C, Lustosa ACP, Lima MH, Mota ACG. Identificação de riscos na família a partir do genograma. Família Saúde Desenvolvimento. 2005;7(2):149-157.
16. Silva KL, Sena R, Leite JCA, Seixas CT, Gonçalves AM. Internação domiciliar no Sistema Único de Saúde. Revista de Saúde Pública. 2005;39(3):391-397.
17. Appelin G, Bertero C. Patients' experiences of palliative care in the home: a phenomenological study of a Swedish sample. Cancer Nursing. 2004;27(1):65-70.
18. Smeenk FW, van Haastregt JC, Witte LP, Crebolder HF. Effectiveness of home care programmes for patients with incurable cancer on their quality of life and time spent in hospital: systematic review. British Medical Journal. 1998;316(7149):1939-1944.
19. Wright M, Wood J, Lynch T, Clark D. Mapping levels of palliative care development: a global view. Journal of Pain and Symptom Management. 2008; 35(5):469-485.
20. Maciel MGS. Tratamento da dor nas unidades de cuidados paliativos do Brasil. [Internet]. São Paulo: Academia Nacional de Cuidados Paliativos; 2008. [acessado em 27 abr. 2011]. Disponível em www.paliativo.org.br.
21. Addington-Hall JM, Karlsen S. Age is not the crucial factor in determining how the palliative care needs of people who die from cancer differ from those of people who die from other causes. Journal of Palliative Care. 1999;15(4):13-19.
22. Duggleby W, Wright K. Elderly palliative care cancer patients' descriptions of hope-fostering strategies. International Journal of Palliative Nursing. 2004;10(7):352-359.
23. Dumitrescu L, van den Heuvel-Olaroiu M, van den Heuvel WJ. Changes in symptoms and pain intensity of cancer patients after enrollment in palliative care at home. Journal of Pain and Symptom Management. 2007;34(5):488-496.
24. Braiteh F, EI Osta B, Palmer J, Reddy S, Bruera E. Characteristics, findings, and outcomes of palliative care inpatient consultations at a comprehensive cancer center. Journal of Palliative Medicine. 2007;10(4):948-955.
25. Del Fabbro E, Dalal S, Bruera E. Symptom control in palliative care--Part II: cachexia/anorexia and fatigue. Journal of Palliative Medicine. 2006;9(2):409-421.
26. Potter J, Hami F, Bryan T, Quigley C. Symptoms in 400 patients referred to palliative care services: prevalence and patterns. Palliative Medicine. 2003;17:310-314.
27. Tse DMW, Chan KS, Lam WM, Leu KS, Lam PT. The impact of palliative care on cancer deaths in Hong Kong: a retrospective study of 494 cancer deaths. Palliative Medicine. 2007;21(5):425-433.
28. Teli M. Step III pain control with oral morphine in terminally sick cancer patients. Journal of Medical Education & Research. 2008;10(3):112-115.
29. Jenkins CA, Schulz M, Hanson J, Bruera E. Demographic, symptom, and medication profiles of cancer patients seen by a palliative care consult team in a tertiary referral hospital. Journal of Pain and Symptom Management. 2000;19(3):174-184.
30. Ottery FD. Definition of standardized nutritional assessment and interventional pathways in oncology. Nutrition. 1996;12 Suppl 1:S15-19.
31. Portaria no 2439, de 8 de dezembro de 2005. Institui a Política Nacional de Atenção Ontológica: Promoção, Prevenção, Diagnóstico, Tratamento, Reabilitação e Cuidados Paliativos. Diário Oficial da União, Brasília, p. 80-81, 9 dez 2005. Seção 1.
 Endereço para correspondência:
Endereço para correspondência:
Rua Marechal Deodoro, 1160,
Pelotas-RS, Brasil.
CEP: 96020-220
E-mail: julieta@fau.com.br
Recebido em 29/03/2010
Aprovado em 19/03/2012











 Curriculum ScienTI
Curriculum ScienTI