Introdução
A hantavirose no Brasil é considerada um problema de Saúde Pública1 de grande importância, devido a sua alta letalidade e elevado custo social e econômico.2
O agente etiológico da doença é um vírus da família Bunyaviridae. No Brasil, foram identificadas nove variantes de hantavírus: sete delas nos municípios de Araraquara, Juquitiba, Castelo dos Sonhos, Anajatuba, Laguna Negra, Paranoá e Rio Mamoré, associadas à síndrome cardiopulmonar por hantavírus (SCPH); e duas nos municípios de Rio Mearim e Jaborá, detectadas - até o momento da conclusão deste relato - apenas em roedores.3,4 A transmissão entre roedores é horizontal, enquanto nos humanos ela ocorre a partir da exposição a aerossóis de secreções/excreções de roedores infectados.5,6
A doença ocorre em todas as regiões do Brasil; porém, são as regiões Sul e Sudeste as que apresentam o maior número de casos registrados.3 A letalidade por hantavirose no país é maior em comparação à de outros países da América do Sul, como Chile (32%),7 Argentina (12 a 40%)8 e Paraguai (11,3%).9
As manifestações clínicas no quadro inicial da infecção incluem febre, astenia e cefaleia.5 Os piores prognósticos são apresentados por indivíduos com septicemia, dispneia, necessidade de ventilação mecânica e hemoconcentração.10,11
A letalidade por hantavirose, entretanto, não é homogênea entre grupos populacionais e poucos estudos descrevem a magnitude e distribuição dessa letalidade no país em séries históricas recentes.10,12
O presente trabalho teve por objetivo descrever a magnitude e a distribuição temporal e espacial dos casos e óbitos por hantavirose no Brasil, no período de 2007 a 2015.
Métodos
Trata-se de um estudo descritivo dos casos e óbitos por hantavirose notificados no Sistema de Informação de Agravos de Notificação (Sinan), no período de 2007 a 2015, no Brasil.
Foram utilizadas as bases de dados de hantavirose do Sinan (versão Sinan Net) atualizadas até a data de 20 de setembro de 2016.
No presente estudo, ‘caso confirmado de hantavirose’ é definido como caso suspeito que apresentou clínica compatível e resultado de exame laboratorial positivo, ou caso suspeito que tenha sido confirmado pelo critério clínico-epidemiológico. Recomenda-se a prova sorológica ELISA (enzyme-linked immunosorbent assay - em português, ensaio de imunoabsorção enzimática) para detecção de anticorpos da classe IgM.3 ‘Óbito por hantavirose’, por sua vez, é definido como caso confirmado de hantavirose que evoluiu para óbito. Foram incluídos no estudo todos os casos com início de sintomas entre 1o de janeiro de 2007 e 31 de dezembro de 2015.
As variáveis estudadas foram assim categorizadas:
- sexo (feminino, masculino);
- idade (em anos: <1, 1 a 4, 5 a 9, 10 a 14, 15 a 20, 21 a 34, 35 a 49, 50 a 64 e ≥80);
- zona de residência (urbana, rural, periurbana, ignorada);
- zona de infecção (urbana, rural, periurbana, ignorada);
- ambiente de infecção (trabalho, domicílio, lazer, outro, ignorado);
- região nacional do local provável da infecção (Norte, Sudeste, Sul, Centro-Oeste, ignorada);
- ano de início dos sintomas (2007, 2008, 2009, 2010, 2011, 2012, 2013, 2014, 2015);
- mês de início dos sintomas (janeiro, fevereiro, março, abril, maio, junho, julho, agosto, setembro, outubro, novembro, dezembro);
- sinais e sintomas (febre, dispneia, insuficiência respiratória, mialgia, cefaleia, tosse, hipotensão, náuseas/vômitos, dor torácica, astenia, dor abdominal, choque, tontura/vertigem, dor lombar, diarreia, insuficiência renal, insuficiência cardíaca, sintoma neurológico, petéquia e/ou manifestação hemorrágica [sim, não]);
- se realizou radiografia (sim, não);
- resultado de exames radiográficos (infiltrado pulmonar difuso, infiltrado pulmonar localizado e/ou derrame pleural [sim, não]);
- hospitalização (sim, não);
- uso de respirador mecânico (sim, não);
- critério diagnóstico (ignorado/em branco, clínico-laboratorial e/ou clínico-epidemiológico);
- infecção autóctone (infecção ocorrida no mesmo município de residência do indivíduo [sim, não] ou indeterminada); e
- situações de risco ocorridas em até 60 dias antes do início dos sintomas (exposição e limpeza de locais fechados, moagem, contato com roedores, dormir em barraca, pesca/caça, transporte de grãos e/ou treinamento militar [sim, não])
Para as análises por região nacional, foi considerada a região da localidade provável de infecção (LPI) do óbito. Nas situações em que a ‘região da LPI’ era ignorada, os óbitos foram analisados separadamente.
As proporções foram calculadas a partir do número absoluto sobre a frequência de casos ou óbitos de cada variável utilizada. A distribuição segundo meses foi feita a partir da soma de todos os casos e óbitos de cada mês de todo o período do estudo. Para calcular a proporção de hospitalização, utilizou-se como numerador o número de todos os óbitos hospitalizados e como denominador, todos os óbitos. Para calcular a letalidade, o numerador utilizado representou o total do número de óbitos e o denominador, o número de todos os casos.
Na tabulação dos dados, foram utilizados os softwares TabWin 41 versão 4.1.2, atualizado em 15 de outubro de 2015, e Microsoft Excel 2013®.
O projeto do estudo, ao considerar a utilização de dados secundários, de acesso livre, sem qualquer informação que pudesse identificar os indivíduos, foi isentado de registro e avaliação pelo sistema de Comitês de Ética em Pesquisa/Comissão Nacional de Ética em Pesquisa (CEP/CONEP), de acordo com a Resolução do Conselho Nacional de Saúde (CNS) nº 510, de 7 de abril de 2016, em seu Artigo 1º.
Resultados
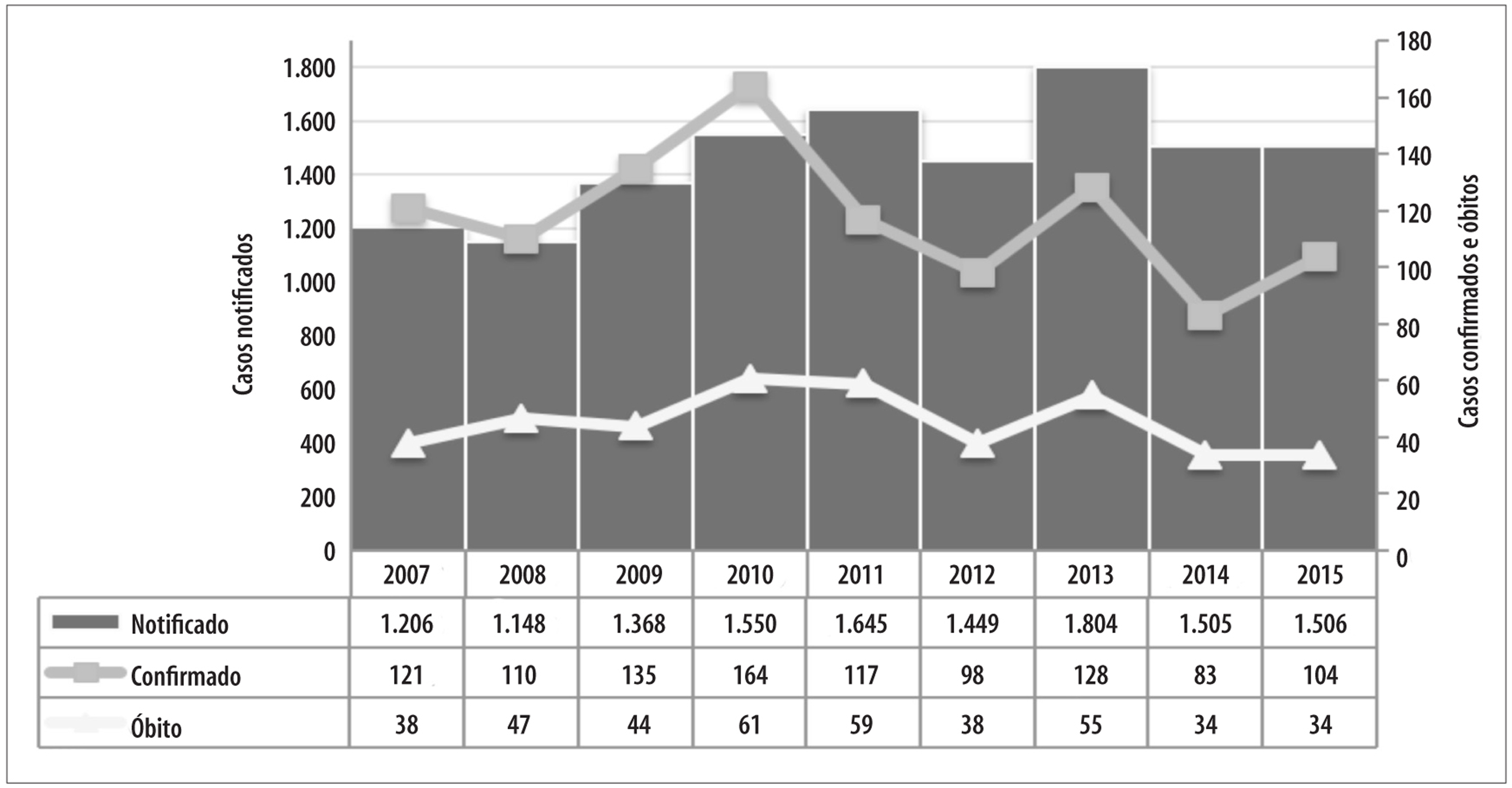
De 2007 a 2015, foram notificados 13.181 casos de hantavirose no Brasil, dos quais 8% (N=1.060) foram confirmados e 3,1% (N=410) evoluíram para óbito. Observou-se uma média de 1.465 casos suspeitos notificados por ano, sendo 2008 (N=1.148) e 2013 (N=1.804) os períodos de menor e maior número de notificações, respectivamente. A média de casos confirmados por ano foi de 118. A proporção de casos confirmados variou entre 10,6% (N=164), em 2010, e 5,5% (N=83), em 2014. Em 2013, dos 1.804 casos suspeitos, 128 foram confirmados e 55 evoluíram a óbito (Figura 1).
Observou-se uma variação entre 34 e 61 óbitos por ano, com letalidade de 38,7% no período de estudo e média anual de 31%. O ano com maior letalidade foi 2011 (50,4%) (Figura 1).
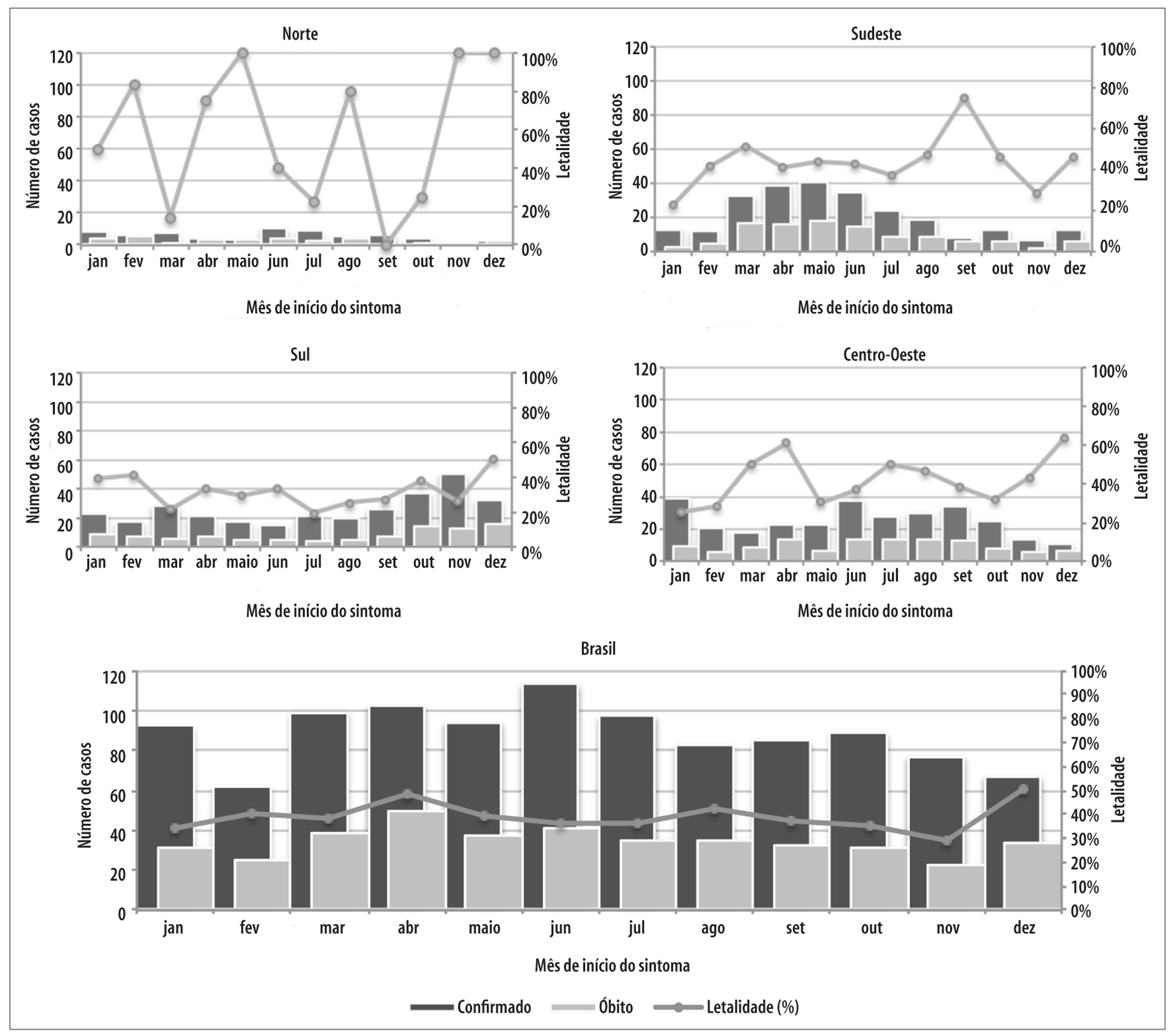
As regiões do Brasil com maior número de casos confirmados de hantavirose foram a Sul (n=307) e a Centro-Oeste (n=304). As regiões Centro-Oeste e Sudeste concentraram os maiores números de óbitos (n=122 e n=112, respectivamente). As regiões com maior letalidade foram a Nordeste (50,0%) e a Norte (46,2%) (Figura 2).
Com respeito à variação temporal da doença no conjunto do país, não se observou marcada sazonalidade, exceto por discreta redução de casos nos meses de fevereiro, novembro e dezembro. Ao se analisarem as regiões, observaram-se sazonalidades mais definidas. A região Norte apresentou, em geral, poucos registros de casos, com maior número (N=10) no mês de junho. A região Sudeste apresentou marcada sazonalidade, com aumento de casos entre os meses de março e julho (N=33 e N=35, respectivamente). Em contraponto, na região Sul foi possível notar marcado aumento de casos nos meses de outubro a dezembro (N=108 dos 307 casos). Na região Centro-Oeste, observou-se discreto aumento de casos no mês de janeiro (N=39) e no período de junho a setembro (N=130 dos 304 casos) (Figura 2). A região Nordeste apresentou 2 casos entre março e abril, e 1 óbito em abril.
No Brasil, a letalidade mensal variou de 28,6% (novembro) a 50,7% (dezembro), com padrão - por vezes - inverso à sazonalidade da doença, atingindo, em certas regiões, valores elevados (70 a 100%) nos meses com pequeno número de casos. Por exemplo, na região Sudeste, a letalidade média mensal no mês de setembro foi de 75% (mês com reduzido número de casos acumulados da doença), em contraste com uma letalidade média mensal de 45% nos meses de abril a junho (Figura 2).
No Brasil, 75,7% de todos os casos confirmados de hantavirose foram de pessoas do sexo masculino (Figura 3). A faixa etária com maior proporção de casos foi a de 20 a 34 anos (39,6%), seguida pela de 35 a 49 anos (33,4%), refletindo-se o mesmo padrão para os óbitos. A preponderância de casos na faixa de 20 a 49 anos foi observada em ambos os sexos, com discretas diferenças entre as regiões do país. O Sudeste e o Centro-Oeste mantiveram o padrão nacional quanto à distribuição proporcional dos casos por faixas etárias, com predomínio do grupo de 20 a 34 anos, seguido do grupo de 35 a 49 anos. Vale destacar que na região Sul, para o sexo feminino, a proporção de casos na idade de 35 a 49 anos superou a de 20 a 34 anos de idade (Figura 3).
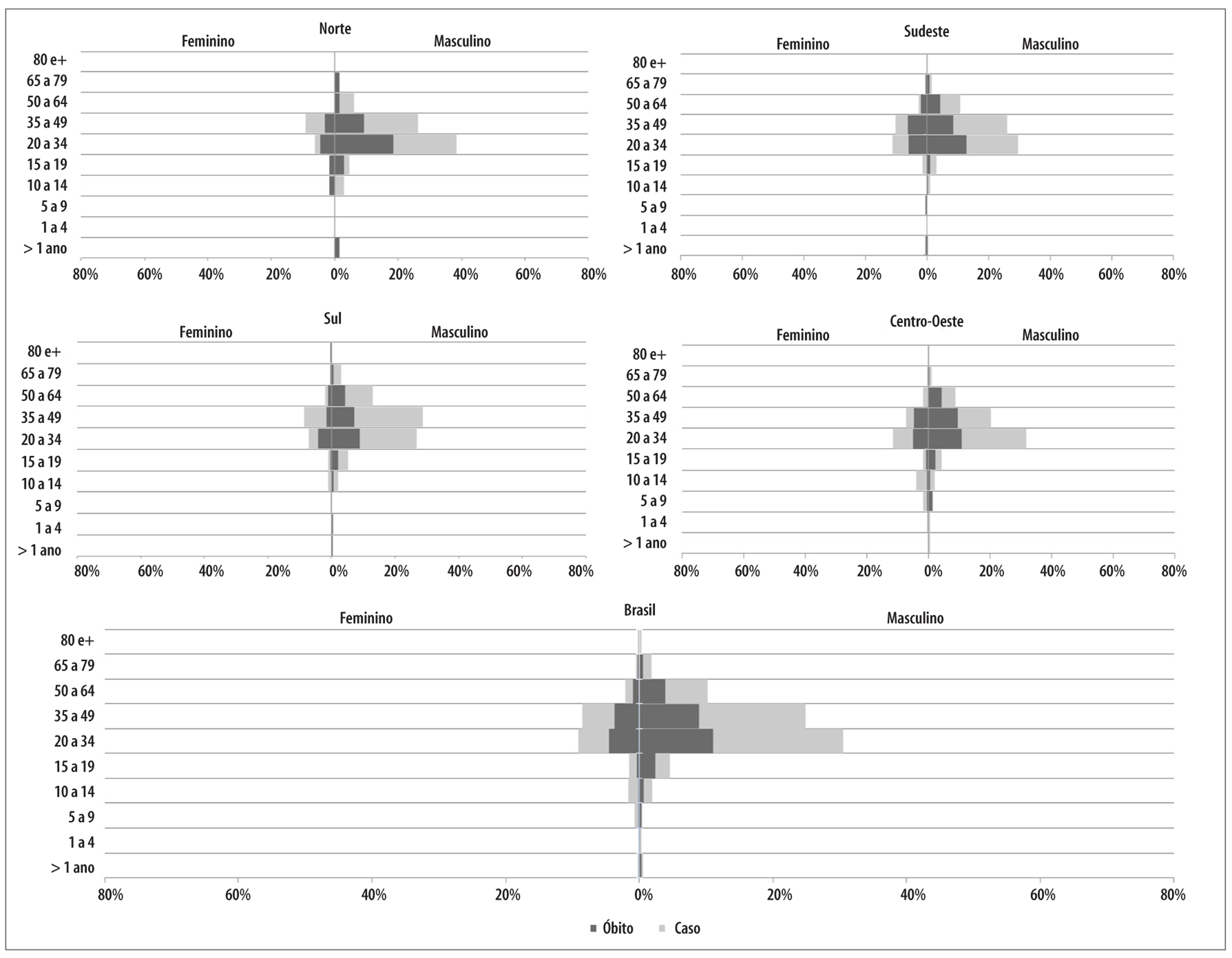
Figura 3 - Proporção de casos e óbitos por hantavirose, segundo sexo e faixa etária, Brasil e regiões, 2007-2015
Quanto aos óbitos ocorridos em pessoas do sexo masculino, a distribuição proporcional por idade seguiu - em geral - o padrão da distribuição dos casos confirmados; ou seja, nos grupos de idade com maior proporção de casos confirmados, observaram-se as maiores proporções de óbitos. Particularmente para os grupos de 20 a 34 anos de idade, a letalidade se manteve relativamente constante, variando de 32,0 a 48,0% em todas as regiões do Brasil (Figura 3).
Para o sexo feminino - em geral -, a distribuição proporcional dos óbitos foi inversa à distribuição proporcional de casos confirmados, particularmente para os grupos de 20 a 49 anos de idade. Ou seja, entre as pessoas do sexo feminino, a proporção de óbitos foi maior nos grupos com menor proporção de casos confirmados. Por exemplo, na região Sul do país, houve maior proporção de casos no grupo etário das mulheres de 35 a 49 anos e maior proporção de óbitos no grupo de 20 a 34 anos. Esse fato remete a maiores variações de letalidade entre as mulheres, particularmente nesses dois grupos etários (variação de 42 a 75%, aos 20-24 anos; e de 19 a 63%, aos 34-49 anos), nas diferentes regiões do Brasil (Figura 3).
Febre e dispneia foram os sintomas mais relatados (>85,0%); a exceção coube à região Norte, para a qual a cefaleia se destacou no terceiro lugar entre os sintomas observados, à frente da insuficiência respiratória. No Brasil como um todo, entre os casos que evoluíram a óbito e realizaram radiografia torácica, 68,0% apresentaram infiltrado pulmonar difuso. Entre as regiões, o infiltrado pulmonar difuso também se sobressaiu, com destaque para o Centro-Oeste, que apresentou 90% dos óbitos com esse achado radiográfico (Tabela 1).
Tabela 1 - Características clínicas no primeiro atendimentoa dos casos de hantavirose que evoluíram para óbito, segundo a região provável de infecção, Brasil, 2007-2015
| Variáveis | Norte (N=30) | Nordeste (N=1) | Sudeste (N=112) | Sul (N=98) | Centro-Oeste (N=122) | Ignorada (N=47) | Brasil (N=410) | |
|---|---|---|---|---|---|---|---|---|
| N | N | N | N | N | N | N | % | |
| Sinais e sintomas | ||||||||
| Febre | 26 | 1 | 103 | 87 | 105 | 44 | 366 | 89,3 |
| Dispneia | 26 | 1 | 100 | 86 | 109 | 40 | 362 | 88,3 |
| Insuficiência respiratória | 17 | 1 | 93 | 79 | 92 | 37 | 319 | 77,8 |
| Mialgia | 17 | 1 | 69 | 74 | 77 | 35 | 273 | 66,6 |
| Cefaleia | 22 | 1 | 62 | 75 | 81 | 28 | 269 | 65,6 |
| Tosse | 20 | 1 | 70 | 58 | 81 | 28 | 258 | 62,9 |
| Hipotensão | 18 | - | 70 | 69 | 58 | 25 | 240 | 58,5 |
| Náuseas/vômitos | 19 | 1 | 59 | 68 | 69 | 24 | 240 | 58,5 |
| Dor torácica | 14 | 1 | 45 | 51 | 65 | 16 | 192 | 46,8 |
| Astenia | 15 | 1 | 42 | 55 | 6 | 21 | 185 | 45,1 |
| Dor abdominal | 9 | 1 | 32 | 61 | 50 | 16 | 169 | 41,2 |
| Choque | 3 | 1 | 60 | 48 | 22 | 17 | 151 | 36,8 |
| Tontura/vertigem | 15 | 1 | 33 | 45 | 44 | 10 | 148 | 36,1 |
| Dor lombar | 13 | 1 | 27 | 43 | 27 | 10 | 121 | 29,5 |
| Diarreia | 5 | - | 23 | 26 | 30 | 9 | 93 | 22,7 |
| Insuficiência renal | 6 | 1 | 22 | 25 | 16 | 11 | 81 | 19,8 |
| Insuficiência cardíaca | 3 | 1 | 22 | 14 | 13 | 8 | 61 | 14,9 |
| Sintoma neurológico | 1 | 1 | 10 | 11 | 4 | 6 | 33 | 8,0 |
| Petéquia | 4 | - | 6 | 10 | 51 | 1 | 27 | 6,6 |
| Manifestação hemorrágica | - | - | - | 2 | 1 | - | 3 | 0,7 |
| Radiografia | ||||||||
| Realizou radiografia | 23 | 1 | 94 | 83 | 96 | 40 | 337 | 82,2 |
| Infiltrado pulmonar difuso | 18 | 1 | 70 | 69 | 87 | 34 | 279 | 68,0 |
| Infiltrado pulmonar localizado | 1 | - | 10 | 11 | 5 | 3 | 30 | 8,9 |
| Derrame pleural | 2 | 1 | 9 | 12 | 5 | 6 | 35 | 10,4 |
| Hospitalização | 28 | 1 | 104 | 95 | 116 | 45 | 389 | 94,9 |
| Uso de respirador mecânico | 11 | 1 | 87 | 71 | 82 | 38 | 290 | 74,6 |
| Forma clínica | ||||||||
| Ignorado/em branco | - | 2 | 2 | 1 | 1 | 6 | 1,5 | |
| Síndrome cardiopulmonar por hantavírus | 27 | 1 | 93 | 80 | 111 | 37 | 349 | 85,1 |
| Prodrômica ou inespecífica | 3 | - | 17 | 16 | 10 | 9 | 55 | 13,4 |
| Critério diagnóstico | ||||||||
| Ignorado/em branco | - | - | 2 | 2 | 1 | 1 | 6 | 1,5 |
| Clínico-laboratorial | 26 | 1 | 105 | 96 | 112 | 44 | 384 | 93,7 |
| Clínico-epidemiológico | 4 | - | 5 | - | 9 | 2 | 20 | 4,9 |
a) Dados coletados rotineiramente, durante o primeiro atendimento. Excepcionalmente, informações podem ter sido obtidas durante o período de internação.
Dos 410 óbitos por hantavirose registrados no país, 94,9% foram hospitalizados. De fato - como aconteceu em todas as regiões -, a proporção de hospitalização entre os óbitos foi de aproximadamente 90%. O uso de respirador mecânico em todos os casos com evolução para óbito no Brasil foi de 74,6%, percentual coerente quando se observa as regiões - à exceção da região Norte, onde apenas 30,0% dos indivíduos que evoluíram para óbito utilizaram o equipamento (Tabela 1).
A forma clínica mais frequentemente observada entre os óbitos por hantavirose no Brasil foi a síndrome cardiopulmonar, presente em mais de 80% dos casos que evoluíram a óbito. A quase totalidade (93,7%) da confirmação diagnóstica dos óbitos de hantavirose no período de estudo foi por critério clínico-laboratorial (Tabela 1).
A maioria dos indivíduos que evoluíram para óbito morava na zona urbana (58,3%), com destaque para a região Sul, onde apenas 28,6% dos óbitos foram de residentes da zona urbana. Em mais de 70% dos óbitos por hantavirose no Brasil, a infecção ocorreu na zona rural. Esse padrão foi observado para todas as regiões, especialmente para a Norte e a Sul, que registraram, respectivamente, 90,0% e 82,7% de óbitos cujo local provável de infecção foi a área rural. No conjunto do país, considerando-se o ambiente provável de infecção, os locais de ‘trabalho’ e de ‘domicílio’ destacaram-se com 39,0% e 31,7% dos registros de óbitos, respectivamente, padrão mantido em quase todas as regiões. Chama a atenção a região Norte, onde 60,0% dos óbitos por hantavirose tiveram o local de trabalho como ambiente provável de infecção (Tabela 2).
Tabela 2 - Características dos óbitos por hantavirose, segundo a região provável de infecção, Brasil, 2007-2015
| Variáveis | Norte (N=30) | Nordeste (N=1) | Sudeste (N=112) | Sul (N=98) | Centro-Oeste (N=122) | Ignorada (N=47) | Brasil (N=410) | |
|---|---|---|---|---|---|---|---|---|
| N | N | N | N | N | N | N | % | |
| Zona de residência | ||||||||
| Ignorado/em branco | - | - | 5 | 3 | 5 | 1 | 14 | 3,4 |
| Urbana | 17 | 1 | 82 | 28 | 67 | 44 | 239 | 58,3 |
| Rural | 13 | - | 24 | 64 | 46 | 2 | 149 | 36,3 |
| Periurbana | - | - | 1 | 3 | 4 | - | 8 | 2,0 |
| Autóctone ao município de residência | ||||||||
| Sim | 25 | 1 | 92 | 81 | 98 | - | 297 | 72,4 |
| Não | 5 | - | 20 | 15 | 22 | - | 62 | 15,1 |
| Indeterminado | - | - | - | 2 | 2 | 47 | 51 | 12,4 |
| Zona de infecção | ||||||||
| Ignorado/em branco | 0 | - | 11 | 5 | 7 | 26 | 49 | 12,0 |
| Urbana | 2 | - | 22 | 6 | 11 | 4 | 45 | 11,0 |
| Rural | 27 | 1 | 68 | 81 | 96 | 15 | 288 | 70,2 |
| Periurbana | 1 | - | 11 | 6 | 8 | 2 | 28 | 6,8 |
| Ambiente de infecção | ||||||||
| Ignorado/em branco | 2 | - | 18 | 9 | 15 | 25 | 69 | 16,8 |
| Domiciliar | 8 | - | 39 | 39 | 42 | 2 | 130 | 31,7 |
| Trabalho | 18 | 1 | 42 | 35 | 53 | 11 | 160 | 39,0 |
| Lazer | 1 | - | 12 | 8 | 8 | 7 | 36 | 8,8 |
| Outro | 1 | - | 1 | 7 | 4 | 2 | 15 | 3,7 |
| Situação/atividade de risco | ||||||||
| Exposição/limpeza | 15 | 1 | 37 | 75 | 48 | 1 | 185 | 45,1 |
| Roedores | 9 | 1 | 36 | 43 | 49 | 39 | 145 | 35,4 |
| Desmatamento | 14 | 1 | 31 | 54 | 39 | 48 | 144 | 35,1 |
| Moagem | 10 | 1 | 26 | 42 | 29 | 48 | 112 | 27,3 |
| Transporte | 5 | - | 15 | 14 | 13 | 22 | 57 | 13,9 |
| Pesca/caça | 7 | 1 | 9 | 17 | 30 | 13 | 75 | 18,3 |
| Dormiu em barraca | 7 | 1 | 9 | 31 | 22 | 30 | 6 | 1,5 |
| Treinamento militar | 1 | - | 2 | - | 1 | 49 | 78 | 19,0 |
No Brasil, mais de 70% dos óbitos por hantavirose deveram-se a infecções autóctones do município de residência do indivíduo. Em relação à situação ou atividade de risco, a ‘exposição ou limpeza’ de locais favoráveis à presença de roedores foi relatada em 45,1% dos óbitos investigados, seguida por contato direto ou visualização de rato silvestre morto/vivo ou seus vestígios (35,4%) e desmatamento ou aragem de terra, plantio agrícola, colheita agrícola e corte de lenha, entre outros procedimentos semelhantes (35,1%). As regiões Sul e Sudeste seguiram o mesmo padrão observado para o Brasil. Já a região Norte apresentou uma pequena diferença entre atividades; lá, o desmatamento foi mais predominante (46,7%) do que o contato com roedores (30,0%) (Tabela 2).
Discussão
No Brasil, de 2007 a 2015, quase dois quintos dos casos de hantavirose evoluíram para óbito. A letalidade pela doença variou segundo mês (maior em dezembro, menor em novembro), sexo (maior no feminino, em relação ao masculino), idade (maior em idosos e crianças) e regiões (maior no Norte, menor no Sul). A maioria dos indivíduos que morreram morava em zona urbana e infectou-se na zona rural. O local de trabalho foi o principal ambiente provável de infecção.
O presente estudo corrobora os achados de Willemann e Oliveira,12 que observaram diferenças regionais na letalidade por hantavirose em um estudo de caso-controle com dados secundários de 2007 a 2010, referentes às regiões do Brasil, com o objetivo de avaliar fatores de risco para o óbito por hantavirose. Quanto aos grupos mais vulneráveis ao óbito por hantavirose, Dusi et al.,13 em estudo descritivo realizado no Distrito Federal no período de 2004 a 2013, também encontraram maior letalidade no sexo feminino do que no masculino. Menezes et al.,14 em estudo transversal realizado no estado de Goiás, com base no período de 2007 a 2013, e Kaya et al.,15 em revisão sobre fatores prognósticos para a infecção por hantavírus, também identificaram maior letalidade em grupos etários mais vulneráveis - como crianças - e outros grupos tradicionalmente considerados menos expostos à infecção.
Com base nesses achados, levanta-se a hipótese de que houve dificuldades na suspeição clínica da doença em indivíduos pertencentes aos grupos menos vulneráveis à infecção por hantavirose (mulheres, crianças e idosos de regiões não endêmicas, e residentes em áreas urbanas), o que pode ter contribuído para a demora no diagnóstico diferencial da doença e na realização do manejo clínico adequado, e, como consequência, ampliado a probabilidade de evolução para óbito. Essa hipótese deve ser abordada em estudos futuros, capazes de recuperar o percurso clínico desses pacientes e aferir a qualidade da atenção oferecida a eles, tentando, por exemplo, identificar e prevenir óbitos evitáveis entre esses desfechos desfavoráveis - por vezes, inevitáveis - da hantavirose.
De fato, o acesso a serviços de atenção à saúde de boa qualidade, dotados de profissionais de saúde capacitados, aptos e ágeis em definir uma suspeita diagnóstica e instituir o manejo precoce e adequado dos casos de hantavirose, pode influenciar de maneira decisiva na evolução da doença. Campos et al.16 discorrem sobre uma importante medida de apoio a ser considerada: a restrição hídrica ao indivíduo com hantavirose, uma medida terapêutica que, se não respeitada, associa-se a maior probabilidade de óbito. Isto geralmente ocorre pela ausência de adequado diagnóstico diferencial, em que a recomendação médica consiste na hidratação do paciente - recomendação a pacientes diagnosticados com dengue, influenza ou pneumonia, por exemplo. A alta incidência de arboviroses emergentes (dengue, febre chikungunya e infecção pelo vírus Zika) em áreas com baixa detecção de casos de hantavirose pode promover o subdiagnóstico da doença. No Ceará, em 2008, durante um período de aumento de casos de dengue no estado, pesquisadores identificaram sorologia positiva para hantavirose em amostras de casos com suspeita de dengue, uma evidência da cocirculação das doenças.17
Os sinais e sintomas que mais se destacaram entre os casos de hantavirose no Brasil (febre, dispneia e insuficiência respiratória) não diferem daqueles encontrados em indivíduos residentes noutros países da América do Norte e da América do Sul, conforme descrito em estudos realizados no Chile e na Argentina.18-20 Alguns dos sinais e sintomas mais prevalentes - febre, mialgia e cefaleia - confirmam o início insidioso da hantavirose com apresentação benigna e inespecífica, contribuindo para a baixa procura de serviços de saúde na fase inicial da infecção.21 Entretanto, a presença de hipotensão e choque como sinais frequentemente observados no primeiro atendimento, de acordo com os resultados do presente trabalho, indica infecção, algumas vezes com evolução rápida e grave. Não são compreendidos, em sua totalidade, os mecanismos determinantes desse espectro amplo de apresentações e evolução da hantavirose. Ainda são insuficientes os estudos sobre a suscetibilidade do homem ao vírus e sobre a patogenia da doença associada à variação viral.22
A radiografia é um importante exame diagnóstico a ser realizado em indivíduos com suspeita de hantavirose. A identificação de infiltrado pulmonar difuso - indicando a fase cardiopulmonar da doença - muito auxilia no diagnóstico, enquanto um alerta de gravidade.5 De fato, no presente estudo, a maioria dos indivíduos que evoluiu a óbito apresentou infiltrado pulmonar difuso. Este achado também foi observado por Insaurralde e Páez9 em uma análise de fatores prognósticos para óbito no Brasil, no período de 1993 a 2006. Ferreira et al.23 encontraram resultados semelhantes quando descreveram casos ocorridos em 1996, 1998 e 1999. Além desses pesquisadores, Figueiredo et al.18 encontraram resultados semelhantes a partir de uma revisão dos casos de hantavirose descritos na América do Sul.
Por vezes, em decorrência do infiltrado pulmonar difuso e da insuficiência respiratória promovidos pela hantavirose, utiliza-se respirador mecânico. Neste estudo, o uso desse tipo de tecnologia aparece em cerca de 70% dos indivíduos que evoluíram para óbito, reforçando a gravidade da doença. Elkhoury et al.,10 ao estudarem os fatores prognósticos para o óbito no Brasil no período de 1993 a 2006, identificaram que a necessidade do uso de suporte respiratório é um marcador de prognóstico desfavorável e evolução para o óbito por hantavirose. Contudo, o não acesso a essa tecnologia pode ser decisivo na evolução do caso.
A relativa baixa proporção da utilização de respirador mecânico entre os casos evoluídos a óbito nas regiões Norte (36,7%) e Centro-Oeste (67,2%), aqui observada, merece reflexão: trata-se de um (i) possível indicativo da forma mais branda da doença ou de (ii) dificsuldades no acesso a essa tecnologia. Vale lembrar que, entre os óbitos por hantavirose nessas duas regiões, Norte e Centro-Oeste, observou-se a presença de proporções elevadas de insuficiência respiratória e de infiltrado pulmonar difuso, além de mais de 20% deles sequer haverem realizado radiografia torácica. São essas duas regiões nacionais - coincidentemente, as mais extensas - as que apresentam as mais altas letalidades pela doença. É plausível a hipótese de importantes dificuldades no acesso à adequada atenção sobre o caso suspeito ou confirmado de hantavirose no Centro-Oeste e Norte do país, a serem melhor estudadas.
Há limitações neste estudo. O uso de dados secundários do Sinan não elimina a possibilidade de subnotificação de casos e óbitos. No entanto, Oliveira et al.22 e Menezes et al.,14 ao utilizarem as mesmas fontes, demonstraram consistência adequada, além de ampla cobertura dos casos. Mesmo assim, erros de registro ou vieses de recordatório podem ocorrer, desde que algumas informações, tais como a exposição a situações de risco, coletadas durante a investigação, referem-se ao período de até 60 dias precedentes à infecção. Outro aspecto a ser considerado é a validade e completude das informações coletadas na ficha de notificação do Sinan. Assim, existe potencial para que casos mais graves ou que evoluam para óbito tenham maior probabilidade de serem notificados no Sinan, comparativamente aos casos com evolução benigna, configurando um tipo de viés de seleção (ou de notificação). Portanto, o uso exclusivo desse sistema de informações pode superestimar a letalidade, já que subestima seu denominador. Para superar tais limitações, estudos futuros devem considerar a possibilidade de incorporar outras bases de dados - a exemplo do Sistema de Informações sobre Mortalidade (SIM), Sistema de Informações Hospitalares do Sistema Único de Saúde (SIH/SUS) e Gerenciador de Ambiente Laboratorial (GAL) -, bem como os registros em prontuários médicos ambulatoriais.
Não obstante essas limitações, os resultados desta pesquisa oferecem subsídios para a abordagem das características dos casos e óbitos por hantavirose e a discussão das falhas no atendimento aos doentes, abrindo um campo de debate fundamental relacionado à qualidade da atenção ao indivíduo com hantavirose no Brasil.










 texto en
texto en