Introdução
O diagnóstico precoce do câncer de colo do útero é realizado por rastreamento, mediante exame citopatológico. A prevenção do câncer de colo de útero pela realização do exame continua a ser uma das principais ações de cuidado à saúde da mulher.1 A Organização Mundial da Saúde (OMS) preconiza que a cobertura desse exame alcance 80% das mulheres de 25 a 64 anos de idade, para o programa ser efetivo.2 Em um estudo nacional, verificaram-se distintas taxas de cobertura do exame citopatológico nas cinco macrorregiões brasileiras, em mulheres de 25 a 64 anos, no período de 2006 a 2013: Norte, 54%; Nordeste, 64%; Centro-Oeste, 65%; Sul, 76%; e Sudeste, 87%.3 Dados específicos da região Sul mostraram que em Porto Alegre, capital do Rio Grande do Sul, no ano de 2016, o percentual de cobertura foi 88,7% (intervalo de confiança de 95% IC95% 85,7;91,7),4 e no igualmente gaúcho município de São Leopoldo, em 2003, 85,5% (IC95%83,1;87,8).5
Como um dos objetivos dos programas de rastreamento é aumentar a cobertura da população-alvo, torna-se importante identificar as características das pessoas excluídas dessas ações, no sentido de alertar os serviços de saúde.6 É possível estimar a população atingida pelos programas e priorizar os grupos sob maior risco de infecção sexualmente trnsmissível.7 A iniquidade no acesso aos serviços de saúde para realização do exame citopatológico tem sido observada por estudos de base populacional, em diferentes municípios e regiões brasileiras.5,8,9 Por exemplo, verificou-se que mulheres negras e pertencentes às classes socioeconômicas mais baixas tinham menos acesso ao exame.5,8,9
Em virtude da lenta evolução do câncer de colo uterino, torna-se importante identificar as mulheres que nunca realizaram o exame.9 Cumpre destacar a relevância da identificação das características dessas mulheres para os serviços de saúde, uma vez que esse grupo é alvo prioritário no impacto da doença e, por conseguinte, na realização do exame.10
O objetivo do presente estudo foi estimar a prevalência de exame citopatológico não realizado nos últimos três anos e de nunca realizado em mulheres, e analisar fatores associados.
Métodos
Foi realizado estudo transversal de base populacional incluindo mulheres residentes na zona urbana de São Leopoldo, Rio Grande do Sul, Brasil, em 2015.
O estudo incluiu mulheres de 20 a 69 anos residentes na zona urbana de São Leopoldo, RS. Este artigo representa um recorte na abordagem do projeto de pesquisa intitulado ‘Condições de vida e saúde de mulheres adultas: estudo de base populacional no Vale do Rio dos Sinos - avaliação após 10 anos’. Pretendeu-se diagnosticar e revelar determinantes das condições de saúde das mulheres, como hábitos de vida, aspectos nutricionais, psicológicos, procedimentos preventivos, métodos contraceptivos, morbidades e utilização de serviços de saúde.
São Leopoldo, município localizado na Região Metropolitana de Porto Alegre, contava com uma população estimada em 230.914 habitantes no ano de 2017, 99,7% dela residente em área urbana.11
Foram incluídas na pesquisa as mulheres residentes em domicílios selecionados, entre fevereiro e outubro de 2015. Foram sorteados 45 setores censitários, dos 370 existentes na região urbana de São Leopoldo. A seleção da amostra seguiu um procedimento sistemático: os setores foram dispostos de forma decrescente, a partir do setor com maior “valor de rendimento nominal mensal das pessoas de 10 ou mais anos de idade (com ou sem rendimento)” segundo a Fundação Instituto Brasileiro de Geografia e Estatística (IBGE). Em cada setor selecionado, sorteava-se um quarteirão e uma esquina. A partir do primeiro domicílio localizado à esquerda da esquina sorteada, desprezavam-se duas moradias, entrevistando-se os residentes na terceira, e assim consecutivamente.
Quando as mulheres estavam ausentes, eram agendadas novas visitas. Foram excluídas do estudo mulheres não residentes no domicílio sorteado, gestantes e portadoras de deficiência mental.
Foram considerados dois desfechos: exame citopatológico de colo uterino atrasado (não realizado nos últimos três anos);12 e nunca ter realizado o procedimento na vida.
As variáveis independentes consideradas foram classificadas como socioeconômicas, demográficas, ginecológicas e relacionadas aos serviços de saúde.
Primeiramente, as variáveis socioeconômicas foram: classe econômica (segundo a Associação Brasileira de Empresas de Pesquisa [ABEP]: A/B; C; D/E); escolaridade (em anos de estudo: 15 ou mais; 12-14; 8-11; 5-7; 0-4); e renda per capita (em salários mínimos: 3 ou mais; 1 a 2,99; menos de 1). A classificação econômica da ABEP levou em consideração a posse de determinados bens materiais no domicílio, escolaridade do chefe da família e número de empregados domésticos.13 A renda familiar per capita foi elaborada a partir do valor do salário mínimo regional à época da pesquisa - R$1.006,88 - e do número de pessoas residentes no domicílio.
As variáveis demográficas consideradas foram: idade (categorizada em faixas etárias de dez anos: 20-29; 30-39; 40-49; 50-59; 60-69); raça/cor da pele, referida pela entrevistada (branca; não branca); e situação conjugal (casada/em união; solteira/divorciada/viúva). Também foram consideradas variáveis ginecológicas: número de filhos (nenhum; 1-3; 4 ou mais); idade da menarca (em anos: 8-11; 12-13; 14 ou mais); uso de preservativos nas relações sexuais (sim; não). Quanto às variáveis relacionadas aos serviços de saúde, analisaram-se o número de consultas no último ano (5 ou mais; 3-4; 1-2; nenhuma) e a natureza do tipo de serviço de saúde utilizado na última consulta (privado/plano de saúde; público).
Aproximadamente, 30 estudantes da Universidade do Vale do Rio dos Sinos foram submetidos a um programa de treinamento para realização das entrevistas, a serem conduzidas por eles individualmente. Foram aplicados questionários padronizados e pré-codificados, para todas as mulheres na faixa etária estudada e residentes nos domicílios sorteados. Os desfechos foram aferidos pela seguinte pergunta:
Há quanto tempo você (a Sra.) fez o último exame preventivo de câncer (CP, pré-câncer, Papanicolaou, preventivo de câncer de colo uterino)?
Estudo-piloto em setor censitário não selecionado para a investigação integrou o programa de capacitação dos entrevistadores, no intuito de testar o instrumento e a logística da pesquisa. O controle de qualidade da pesquisa, uma vez realizada, foi aplicado via contato telefônico com 10% das entrevistadas, selecionadas aleatoriamente: aplicou-se questionário simplificado constituído de questões livres de alteração em curto espaço de tempo.
Para o cálculo do tamanho da amostra, utilizou-se o programa Epi Info versão 7.2.2.2, tendo em consideração os seguintes dados: nível de confiança de 95%; poder de 80%; razão de 1 não exposto para 2 expostos, conforme distribuição de classe econômica em São Leopoldo no ano de 2003 (consideraram-se como não expostas as mulheres inseridas nas classes A/B); prevalência do desfecho de 6% (exame citopatológico atrasado); e razão de risco de 2,0.5 Finalmente, a amostra foi estimada em 905 mulheres, às quais acrescentaram-se 10% para perdas e 15% para controle de fatores de confusão, concluindo-se pela necessidade de 1.130 mulheres para o estudo.
Foi realizada dupla entrada dos dados, com o objetivo de identificar erros de digitação. Os dados foram tabulados no programa SPSS versão 22.0 (SPSS Inc., Chicago, Estados Unidos). As análises foram realizadas pelo programa Stata versão 13.0 (StataCorp, College Station, TX, USA), calculando as prevalências dos desfechos, suas razões de prevalência (RP) e respectivos intervalos de confiança a 95% (IC95%), ademais da aplicação do teste de Wald. Realizou-se análise ajustada de acordo com modelo conceitual, pela regressão de Poisson, levando-se em conta erro de delineamento mediante comando svy. O modelo conceitual apresentou dois níveis hierárquicos: no primeiro nível, ingressaram as variáveis socioeconômicas e demográficas, e no segundo, as variáveis ginecológicas e aquelas relacionadas aos serviços de saúde. Ingressaram no modelo ajustado as variáveis que alcançaram p-valor <0,20 na análise bruta; e, foram mantidas aquelas com p-valor <0,05.
O projeto do estudo foi aprovado pelo Comitê de Ética e Pesquisa da Universidade do Vale do Rio dos Sinos (Unisinos): Protocolo nº 653.394, em 20 de maio de 2014. De acordo com a Resolução do Conselho Nacional de Saúde (CNS) no 466, de 12 de dezembro de 2012, todos os participantes assinaram um Termo de Consentimento Livre e Esclarecido.
Resultados
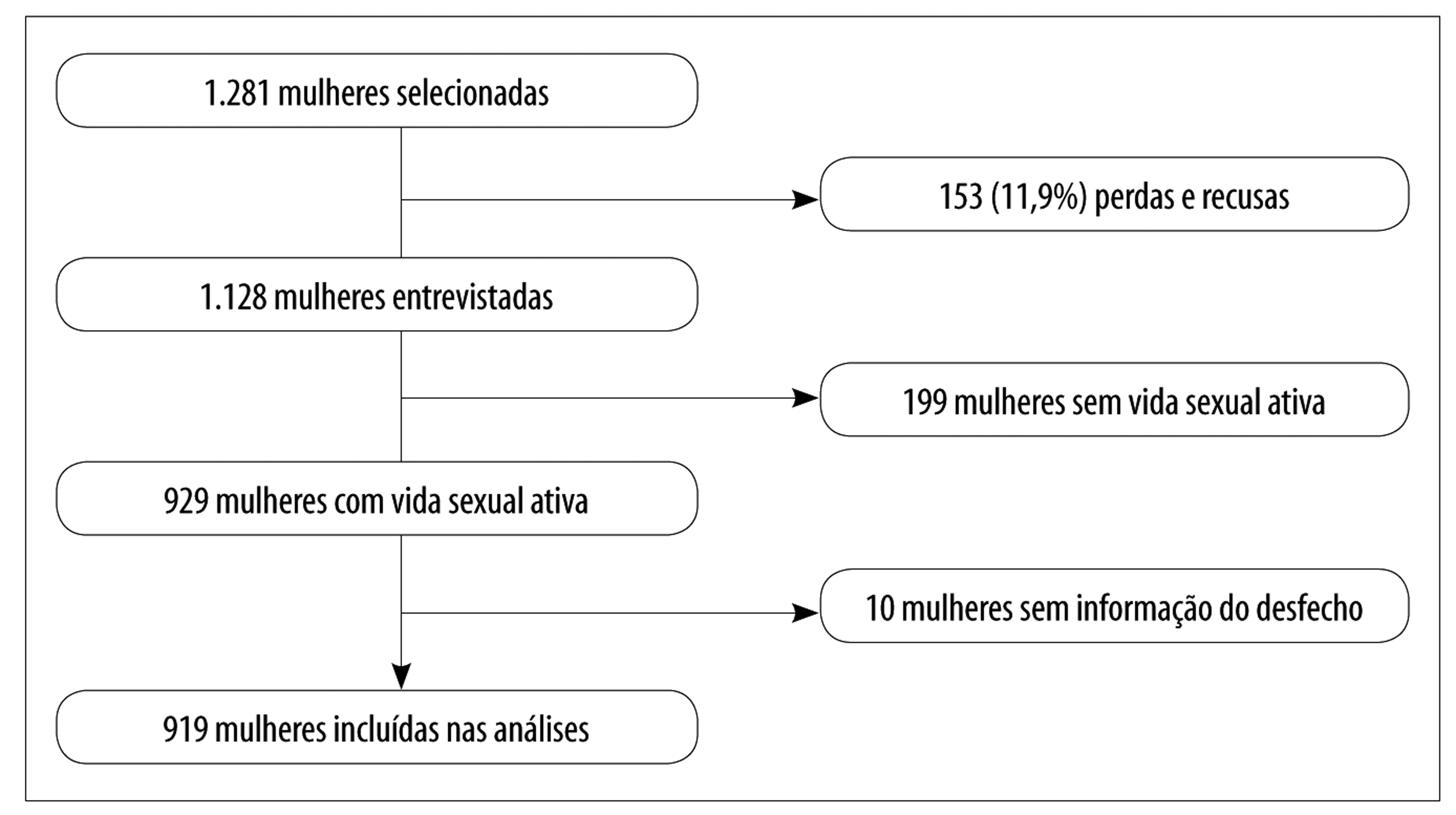
Entre 1.281 mulheres visitadas, 1.128 foram entrevistadas; 153 (11,9%) foram classificadas como perdas e recusas. Das mulheres entrevistadas, 929 referiram vida sexual ativa no ano anterior à entrevista, sendo que para dez mulheres não havia informações da realização de exame citopatológico. Afinal, foram incluídas 919 mulheres com média de idade de 40,9±12,5 anos (Figura 1).
Constatou-se que 164 (17,8% - IC95%15,4;20,3) mulheres estavam com exame citopatológico atrasado e 74 (8,1% - IC95%6,3;9,8) nunca o haviam realizado. Foi observado predomínio de mulheres na classe econômica C (50,9%), com escolaridade de 8-11 anos (36,4%) e com renda per capita menor que um salário mínimo (59,7%). A maioria das mulheres tinha até 49 anos de idade (73,6%), referiu-se de raça/cor da pele branca (74,4%) e estava casada/vivia em união (72,9%). Foram identificadas 69,4% das participantes com um a três filhos, 46,2% com menarca aos 12 ou 13 anos e 76,9% que não usavam preservativos em suas relações sexuais; 35,5% realizaram cinco ou mais consultas ao serviço de saúde no último ano, quando prevaleceu o uso de serviços privados ou plano de saúde: 57,1% (Tabela 1).
Tabela 1 - Características das participantes (n=919) e prevalência de exame atrasado e nunca realizado, segundo variáveis socioeconômicas, demográficas, ginecológicas e de utilização de serviço de saúde, São Leopoldo, Rio Grande do Sul, 2015
| Variáveis | N (%) | % atrasado | % nunca realizado |
|---|---|---|---|
| Classificação econômica | |||
| A/B | 347 (38,0) | 8,6 | 3,5 |
| C | 465 (50,9) | 20,4 | 9,0 |
| D/E | 102 (11,1) | 36,3 | 17,6 |
| Escolaridade (em anos de estudo) | |||
| ≥15 | 83 (9,1) | 6,0 | 2,4 |
| 12-14 | 126 (13,8) | 14,3 | 6,4 |
| 8-11 | 333 (36,4) | 13,5 | 7,5 |
| 5-7 | 203 (22,2) | 26,6 | 11,8 |
| 0-4 | 169 (18,5) | 23,7 | 7,7 |
| Renda familiar (em salários mínimos) | |||
| ≥3 | 59 (6,6) | 10,2 | 1,7 |
| 1-2,9 | 301 (33,7) | 8,0 | 3,7 |
| <1 | 534 (59,7) | 23,6 | 11,0 |
| Idade (em anos) | |||
| 20-29 | 207 (22,5) | 33,8 | 23,7 |
| 30-39 | 228 (24,8) | 15,8 | 6,1 |
| 40-49 | 242 (26,3) | 9,9 | 1,2 |
| 50-59 | 167 (18,2) | 13,8 | 1,8 |
| 60-69 | 75 (8,2) | 14,7 | 6,7 |
| Raça/cor da pele | |||
| Branca | 684 (74,4) | 17,4 | 7,5 |
| Não branca | 235 (25,6) | 19,2 | 9,8 |
| Situação conjugal | |||
| Casada/em união | 670 (72,9) | 16,4 | 6,7 |
| Solteira/divorciada/viúva | 249 (27,1) | 21,7 | 11,6 |
| Número de filhos | |||
| Nenhum | 178 (19,4) | 18,5 | 15,2 |
| 1-3 | 636 (69,4) | 15,9 | 5,8 |
| ≥4 | 103 (11,2) | 29,1 | 9,7 |
| Idade de menarca | |||
| 8-11 | 217 (23,7) | 19,8 | 7,8 |
| 12-13 | 422 (46,2) | 18,2 | 9,2 |
| ≥14 | 275 (30,1) | 15,6 | 6,2 |
| Uso de preservativos | |||
| Usa | 179 (23,1) | 16,9 | 9,6 |
| Não usa | 594 (76,9) | 18,7 | 8,7 |
| Número de consultas | |||
| ≥5 | 326 (35,5) | 13,2 | 6,1 |
| 3-4 | 170 (18,5) | 9,4 | 3,5 |
| 1-2 | 277 (30,1) | 15,2 | 6,1 |
| Nenhuma | 146 (15,9) | 43,2 | 21,2 |
| Natureza do serviço de saúde | |||
| Privado/plano de saúde | 160 (57,1) | 34,4 | 46,7 |
| Público | 120 (42,9) | 65,6 | 42,7 |
Na análise bruta, foram verificadas maiores probabilidades de exame citopatológico em atraso nas mulheres pertencentes à classe C (RP=2,4 - IC95%1,6;3,6) e D/E (RP=4,2 - IC95%2,6;6,8), com escolaridade de 5-7 anos (RP=4,4 - IC95%1,8;11,0) e de 0-4 anos (RP=3,9 - IC95%1,6;9,9), que não haviam se consultado com um serviço de saúde no ano anterior à entrevista (RP=3,3 - IC95%2,2;4,8) e que tinham realizado sua última consulta médica em serviço de saúde público (RP=2,5 - IC95%1,2;5,3) (Tabela 2). Após ajustes, exame atrasado permaneceu associado a mulheres da classe D/E (RP=2,1 - IC95%1,3;3,5), tendo a classe A/B como referência, à idade de 20-29 anos (RP=3,2 - IC95%2,1;4,9), quando comparada à de 40-49 anos, e a não ter realizado consulta médica no último ano (RP=3,0 - IC95%2,1;4,1), na comparação com mulheres que realizaram cinco ou mais consultas no ano anterior à pesquisa (Tabela 2).
Tabela 2 - Fatores associados a exame citopatológico atrasado em mulheres com vida sexual ativa (n=919), São Leopoldo, Rio Grande do Sul, 2015
| Variáveis | Análise bruta | Análise ajustada | ||
|---|---|---|---|---|
| RPc (IC95% d) | Valor p | RPc (IC95% d) | Valor p | |
| Primeiro bloco - sociodemográfico | ||||
| Classificação econômicaa | <0,001 | 0,021 | ||
| A/B | 1,0 | 1,0 | ||
| C | 2,4 (1,6;3,6) | 1,5 (1,0;2,3) | ||
| D/E | 4,2 (2,6;6,8) | 2,1 (1,3;3,5) | ||
| Escolaridade (em anos de estudo)a | <0,001 | 0,038 | ||
| ≥15 | 1,0 | 1,0 | ||
| 12-14 | 2,4 (0,9; 6,4) | 1,4 (0,6;3,5) | ||
| 8-11 | 2,2 (0,9;5,6) | 1,3 (0,5;3,1) | ||
| 5-7 | 4,4 (1,8;11,0) | 2,3 (0,9;5,6) | ||
| 0-4 | 3,9 (1,6;9,9) | 2,1 (0,9;5,0) | ||
| Renda familiar (em salários mínimos)a | <0,001 | 0,005 | ||
| ≥3 | 1,0 | 1,0 | ||
| 1-2,9 | 0,8 (0,3;1,9) | 0,6 (0,2;1,5) | ||
| <1 | 2,3 (1,0;5,3) | 1,1 (0,4;3,1) | ||
| Idade (em anos)a | <0,001 | <0,001 | ||
| 40-49 | 1,0 | 1,0 | ||
| 20-29 | 3,4 (2,1;5,4) | 3,2 (2,1;4,9) | ||
| 30-39 | 1,6 (0,9;2,7) | 1,5 (0,9;2,4) | ||
| 50-59 | 1,4 (0,8;2,5) | 1,3 (0,7;2,5) | ||
| 60-69 | 1,5 (0,7;3,0) | 1,4 (0,7;2,8) | ||
| Raça/cor da pele | 0,584 | |||
| Branca | 1,0 | |||
| Não branca | 1,1 (0,8;1,5) | - | ||
| Situação conjugala | 0,094 | 0,258 | ||
| Casada/em união | 1,0 | 1,0 | ||
| Solteira/divorciada/viúva | 1,3 (0,9;1,8) | 1,2 (0,9;1,6) | ||
| Segundo bloco - clínico | ||||
| Número de filhosb | 0,014 | 0,073 | ||
| Nenhum | 1,0 | 1,0 | ||
| 1-3 | 0,9 (0,6;1,3) | 0,7 (0,5;0,9) | ||
| ≥4 | 1,6 (0,9;2,6) | 0,8 (0,5;1,3) | ||
| Idade de menarca | 0,533 | |||
| 8-11 | 1,0 | |||
| 12-13 | 0,9 (0,6;1,3) | |||
| ≥14 | 0,8 (0,5;1,2) | - | ||
| Uso de preservativo | 0,618 | |||
| Sim | 1,0 | |||
| Não | 1,1 (0,7;1,7) | - | ||
| Segundo bloco - clínico | ||||
| Número de consultasb | <0,001 | <0,001 | ||
| ≥5 | 1,0 | 1,0 | ||
| 3-4 | 0,7 (0,4;1,3) | 0,7 (0,5;1,1) | ||
| 1-2 | 1,1 (0,7;1,8) | 1,1 (0,7;1,8) | ||
| Nenhuma | 3,3 (2,2;4,8) | 3,0 (2,1;4,1) | ||
| Natureza do serviço de saúde | 0,012 | 0,124 | ||
| Privado/plano de saúde | 1,0 | 1,0 | ||
| Público | 2,5 (1,2;5,3) | 2,0 (0,8;4,8) | ||
a) Variáveis que ingressaram no primeiro nível e que foram ajustadas entre si.
b) Variáveis ajustadas entre si e para classe econômica e idade.
c) RP: razão de prevalência.
d) IC95%intervalo de confiança de 95%.
Nunca ter feito exame foi mais frequente nas classes econômicas D/E (RP=2,6 - IC95%1,4;5,0), em comparação às mulheres da classe A/B. As mulheres nas idades de 20 a 29 anos (RP=24,1 - IC95%6,4;90,9), 30 a 39 (RP=6,2 - IC95%1,6;23,4) e 60 a 69 (RP=8,6 - IC95%1,6;46,8) apresentaram maior probabilidade de nunca ter realizado o exame, quando comparadas àquelas de 40-49 anos. Constatou-se maior probabilidade de não ter realizado o exame na vida entre as mulheres que não se haviam consultado no ano anterior (RP=2,9 - IC95%1,7;4,8), frente às que se consultaram cinco ou mais vezes. Ter filhos mostrou-se fator de proteção para nunca ter realizado exame: aquelas com um a três filhos (RP=0,3 - IC95%0,2;0,5) e com quatro ou mais (RP=0,4 - IC95%0,2;0,8) apresentaram menores prevalências de não realização do exame, quando comparadas às nulíparas (Tabela 3).
Tabela 3 - Fatores associados a exame citopatológico nunca realizado em mulheres com vida sexual ativa (n=919), São Leopoldo, Rio Grande do Sul, 2015
| Variável | Análise bruta | Análise ajustada | ||
|---|---|---|---|---|
| RPc (IC95% d) | Valor p | RPc (IC95% d) | Valor p | |
| Primeiro bloco - sociodemográfico | ||||
| Classificação econômicaa | <0,001 | 0,015 | ||
| A/B | 1,0 | 1,0 | ||
| C | 2,6 (1,4;5,0) | 1,7 (1,0;3,0) | ||
| D/E | 5,1 (2,5;10,6) | 2,6 (1,4;5,0) | ||
| Escolaridade (em anos de estudo)a | 0,138 | 0,285 | ||
| ≥15 | 1,0 | 1,0 | ||
| 12-14 | 2,6 (0,6; 12,4) | 1,2 (0,3;6,1) | ||
| 8-11 | 3,1 (0,7;13,1) | 1,2 (0,3;5,2) | ||
| 5-7 | 4,9 (1,2;20,8) | 1,9 (0,4;8,8) | ||
| 0-4 | 3,2 (0,7;14,7) | 1,2 (0,3;5,6) | ||
| Renda familiar (em salários mínimos)a | <0,001 | 0,230 | ||
| ≥3 | 1,0 | 1,0 | ||
| 1-2,9 | 2,2 (0,3;16,7) | 1,4 (0,2;13,2) | ||
| <1 | 6,5 (0,9;47,0) | 2,4 (0,2;27,7) | ||
| Idade (em anos)a | <0,001 | <0,001 | ||
| 40-49 | 1,0 | 1,0 | ||
| 20-29 | 19,1 (5,9;61,3) | 24,1 (6,4;90,9) | ||
| 30-39 | 4,9 (1,4;17,2) | 6,2 (1,6;23,4) | ||
| 50-59 | 1,4 (0,3;7,2) | 2,2 (0,3;14,0) | ||
| 60-69 | 5,4 (1,3;22,5) | 8,6 (1,6;46,8) | ||
| Raça/cor da pele | 0,279 | |||
| Branca | 1,0 | |||
| Não branca | 1,3 (0,8;2,1) | - | ||
| Situação conjugala | 0,021 | 0,310 | ||
| Casada/em união | 1,0 | 1,0 | ||
| Solteira/divorciada/viúva | 1,7 (1,1;2,8) | 1,2 (0,8;1,7) | ||
| Segundo bloco - clínico | ||||
| Número de filhosb | <0,001 | <0,001 | ||
| Nenhum | 1,0 | 1,0 | ||
| 1-3 | 0,4 (0,2;0,6) | 0,3 (0,2;0,5) | ||
| ≥4 | 0,6 (0,3;1,3) | 0,4 (0,2;0,8) | ||
| Idade de menarca | 0,379 | |||
| 8-11 | 1,0 | |||
| 12-13 | 1,2 (0,7;2,1) | |||
| ≥14 | 0,8 (0,4;1,5) | - | ||
| Uso de preservativo | 0,726 | |||
| Sim | 1,0 | |||
| Não | 0,9 (0,5;1,6) | - | ||
| Segundo bloco - clínico | ||||
| Número de consultasb | <0,001 | <0,001 | ||
| ≥5 | 1,0 | 1,0 | ||
| 3-4 | 0,6 (0,2;1,4) | 0,6 (0,2;1,2) | ||
| 1-2 | 1,0 (0,5;1,9) | 0,9 (0,4;1,8) | ||
| Nenhuma | 3,5 (2,0;6,1) | 2,9 (1,7;4,8) | ||
| Natureza do serviço de saúde | 0,416 | |||
| Privado/plano de saúde | 1,0 | - | ||
| Público | 1,5 (0,5;4,2) | |||
a) Variáveis que ingressaram no primeiro nível e que foram ajustadas entre si.
b) Variáveis ajustadas entre si e para classe econômica e idade.
c) RP: razão de prevalência.
d) IC95%intervalo de confiança de 95%.
Discussão
As coberturas de exame citopatológico para mulheres de São Leopoldo foram elevadas. Exame atrasado e exame nunca realizado foram maiores entre mulheres pobres, mais novas e que nunca se consultaram com médico. Paridade foi fator de proteção para não realização do exame.
O presente estudo incluiu mulheres na idade de 20 a 69 anos, embora a população-alvo para realização de rastreamento seja de 20 a 65 anos, conforme preconizado pelo Ministério da Saúde.14 A maior amplitude de faixa etária pode ter aumentado o acesso, uma vez que ser mais velha era fator de proteção para a não realização do exame citopatológico. O estudo foi representativo do município e conduzido com rigor, abrindo a possibilidade de comparação com estudo muito semelhante, realizado na década anterior, no mesmo município e com a mesma faixa etária.5 Dadas as perdas, o tamanho da amostra não foi alcançado, diminuindo o poder do estudo para 69,5% e aumentando a possibilidade de erro de tipo 2, ou seja, não detecção de diferenças quando, efetivamente, elas existem.
Mulheres com menos anos de estudo apresentaram maiores prevalências de não realização dos exames, embora sem associação estatística. Este achado pode estar relacionado a provável colinearidade com a classificação econômica da ABEP, no caso de a mulher ser a chefe da família. Outros estudos revelaram associação entre vulnerabilidade social e não realização do exame. A Pesquisa Nacional de Saúde de 2013 identificou que, entre as mulheres sem escolaridade, a não realização do exame nos últimos anos foi duas vezes maior que entre aquelas com educação superior completa. Outrossim, a prevalência de nunca ter se submetido ao exame foi três vezes maior nas mulheres sem escolaridade.15 Estudo transversal com 2.238 puérperas que tiveram filhos em 2010, em Rio Grande, RS, onde foi avaliada a não realização do exame citopatológico durante o pré-natal, encontrou associação entre baixa escolaridade e não realização desse exame.16
Estudo anterior conduzido em São Leopoldo também constatou menor realização de exames nas mulheres inseridas nas classes socioeconômicas inferiores, porém com medidas de efeito superiores às encontradas no presente estudo, possível evidência de melhora no acesso e na qualidade do atendimento prestado pelo sistema de saúde ao longo do tempo.5
Em Boa Vista, RR, estudo transversal incluindo 603 mulheres de 20 a 59 anos de idade mostrou cobertura de 86%; entretanto, mesmo na análise ajustada, a não realização do exame foi mais elevada nas participantes de menor renda.17 Em Rio Branco, AC, estudo transversal com 772 mulheres de 18 a 69 anos encontrou cobertura de 85%; contudo, o mesmo estudo constatou menos exames entre as mulheres com baixa escolaridade e naquelas sem renda.18 Para um estudo transversal realizado entre 230 usuárias da Estratégia Saúde da Família em Feira de Santana, BA, a cobertura do exame citopatológico foi de 87% mas apontou maior prevalência de não adesão nas mulheres que nunca tinham frequentado a escola.19 Em Florianópolis, SC, estudo transversal incluindo mulheres de 20 a 59 anos verificou que a cobertura do exame ao longo de sua vida foi de 93%, e que 14% estavam com o exame atrasado; esse estudo também constatou que as mulheres com menor renda e escolaridade apresentavam as prevalências mais baixas de realização do exame.20
O número de consultas médicas no ano anterior à pesquisa associou-se com os desfechos. Não ter realizado nenhuma consulta dobrou a probabilidade de ter exames atrasados ou não ter realizado o exame na vida. Este resultado foi consistente com os de outros estudos5,16 e reafirmou a tese de que procurar serviços de saúde aumenta a probabilidade de receber cuidados preventivos.
As mulheres com filhos tinham menor probabilidade de nunca ter realizado o exame, quando comparadas às nulíparas. A realização do exame integra as atividades do programa de pré-natal e, provavelmente por isso, mulheres com filhos apresentaram menor prevalência de exame não realizado. O citado estudo transversal envolvendo puérperas em Rio Grande, onde foi analisada a não realização do exame durante o acompanhamento pré-natal, também revelou que o fato de realizar menos de seis consultas estava associado à não realização do exame.16
A cobertura do exame citopatológico em São Leopoldo é alta, com poucas mulheres em atraso e sem nunca tê-lo realizado. Dificuldades de acesso ao exame foram influenciadas por iniquidades sociais.











 texto em
texto em 
 Curriculum ScienTI
Curriculum ScienTI