Introdução
Os primeiros 1.000 dias de uma criança, período considerado desde o primeiro dia da gravidez até os 2 anos de idade, são de uma importância e impacto principal, do caráter biológico (crescimento/desenvolvimento) ao intelectual e social desse ser.1 Ademais, estudos2-4 demonstram relação entre saúde ao longo da vida e práticas alimentares nos dois primeiros anos da existência humana. A partir dos seis meses de vida, quando apenas a provisão de leite materno não é suficiente para satisfazer todas as necessidades nutricionais, os lactentes passam a receber, gradualmente, outros alimentos. Essa alimentação, acrescida ao leite materno nesse período, é chamada de alimentação complementar (AC).5
A introdução da AC pressupõe a presença dos diferentes grupos alimentares (legumes/verduras, cereal/tubérculo, feijões e carne/vísceras/ovo), inicialmente na forma de papa/purê, seguida de aumento gradativo na consistência e frequência das refeições, sem inclusão de açúcar e outras guloseimas (salgadinhos, doces e alimentos industrializados).6,7 Nesse período, até a idade de 2 anos, quando a criança apresenta rápido crescimento e desenvolvimento, o papel dos nutrientes é crucial, inclusive como forma de estabelecer o adequado hábito alimentar no presente e como investimento em seu futuro.2,5
Não obstante as recomendações da Organização Mundial da Saúde (OMS)5 e guias publicados pelo Estado brasileiro,6,7 alguns estudos8-11 e inquéritos nacionais12,13 demonstram início precoce da AC para uma importante parcela das crianças,8 em um período quando elas estão vulneráveis do ponto de vista de sua alimentação. Muitas vezes, a AC possui menor qualidade nutricional do que o leite materno, além de, frequentemente, os alimentos ofertados serem administrados em quantidades inadequadas.5
A ‘II Pesquisa de prevalência de aleitamento materno nas capitais brasileiras e Distrito Federal’12 verificou, no intervalo de tempo das últimas 24 horas do indivíduo pesquisado, (i) o consumo de refrigerante por 4,9% das crianças de 6 a 9 meses e 11,6% das crianças de 9 a 12 meses, e (ii) o consumo de bolachas e salgadinhos por 8,9% daquelas com 3 a 6 meses, 46,4% com 6 a 9 meses e 71,7% com 9 a 12 meses de vida. A ‘Pesquisa Nacional de Demografia e Saúde da Criança e da Mulher - 2006’ (PNDS-2006)13 demonstrou que somente 17,3% das crianças entre os 6 e os 11 meses de idade recebiam carne diariamente.
O objetivo do presente estudo foi verificar como e quando a alimentação complementar se inicia, seu perfil, o consumo de alimentos industrializados entre menores de 2 anos e o estado nutricional de crianças de 1 a 3 anos.
Métodos
Trata-se de um estudo observacional descritivo. A coleta de dados aconteceu de setembro a dezembro de 2016. Naquele ano, o município de Pelotas possuía 27 escolas municipais de educação infantil, das quais seis, inscritas no Programa Saúde na Escola (PSE), contavam com crianças na faixa etária definida para o estudo (1 a 3 anos). Na impossibilidade de avaliar as 27 escolas de educação infantil do município, e levando-se em consideração as ações de promoção da saúde que recebem do programa, foi definida uma amostra por conveniência, da qual constavam as seis escolas inscritas no PSE.
Essas escolas contam com o acompanhamento de equipes formadas por profissionais de saúde - os quais podem utilizar os dados fornecidos por este estudo para elaboração de projetos. As seis escolas foram convidadas a participar mediante contato telefônico com sua diretoria, quando lhes foi explicada a logística do estudo e, no caso de o aceitarem, marcada uma visita para apresentação do projeto e verificação do número de alunos elegíveis como população-alvo: crianças entre 1 e 3 anos de idade que frequentavam essas escolas. A faixa de idade de 1-3 anos foi definida com o propósito de reduzir possível viés de memória, haja vista seu caráter retrospectivo. Foram excluídas as crianças que não participaram da aplicação do questionário e da avaliação antropométrica.
Os desfechos avaliados foram a introdução da AC e o estado nutricional de crianças de 1-3 anos matriculadas em escolas públicas de educação infantil integradas ao PSE. Em uma primeira etapa, as informações sobre a introdução da AC foram coletadas utilizando-se um questionário estruturado retrospectivo, dirigido e apresentado aos pais/responsáveis, baseado nos ‘Dez passos para uma alimentação saudável - Guia alimentar para crianças menores de 2 anos’.6 O questionário também propunha questões sobre aleitamento materno e variáveis socioeconômicas, e foi aplicado na própria escola.
Os responsáveis considerados aptos a responder deveriam ter mais de 18 anos de idade e confirmar haver participado e/ou desempenhado papel definidor na introdução dos alimentos à criança. A introdução da AC foi considerada precoce quando iniciada antes dos 6 meses de idade, limite etário adotado pela OMS5 e Ministério da Saúde.6 Definiu-se AC tardia quando iniciada aos 8 meses de idade ou mais.
A partir dos dados do questionário, foram adotados os seguintes indicadores propostos pela OMS em 2008:14
a) Introdução de alimentos sólidos ou semissólidos proporção de crianças que iniciam a AC com sólidos ou semissólidos;
b) Diversidade alimentar mínima: proporção de crianças que consomem ao menos quatro dos seguintes grupos alimentares: grãos, raízes e tubérculos; legumes; lácteos; carnes; ovos; frutas e vegetais ricos em vitaminas A; outras frutas e vegetais;
c) Frequência mínima de refeições
- proporção de crianças de 6-8 meses que recebem ao menos duas refeições/dia;
- proporção de crianças de 9-23 meses que recebem ao menos duas refeições/dia;
d) Aceitabilidade mínima da dieta: proporção de crianças de 6-23 meses que contam com o mínimo de diversidade e recebem ao menos quatro refeições/dia;
e) Consumo de alimentos ricos em ferro: proporção de crianças de 6-12 meses que consomem alimentos do grupo das carnes; e
f) Alimentação em mamadeira: proporção de crianças de 6-24 meses que usam mamadeira.
Os indicadores ‘Introdução de alimentos sólidos ou semissólidos’, ‘Frequência mínima de refeições’ e ‘Aceitabilidade mínima da dieta’ foram adaptados, em função da forma como o questionário explorou alguns pontos de interesse do estudo. Os indicadores foram avaliados sem distinção entre crianças amamentadas e não amamentadas.
Visto que a OMS não apresenta indicadores que avaliem consistência e consumo de alimentos industrializados, para estes foi utilizado o modelo proposto por Oliveira et al.15 Esse modelo avalia a densidade energética (por meio da frequência para seis meses, de três refeições/dia; e da consistência adequada da AC para seis meses, pastosa) e o consumo dos seguintes alimentos industrializados entre os períodos de 0-6 meses e 6-23 meses+29 dias: refrigerante, salgadinho, biscoito recheado, sorvete, balas, chocolate, achocolatado, margarina, macarrão instantâneo, requeijão, enlatados, nuggets, suco em pó, suco de caixinha, salsicha e gelatina. Para essa questão, os pais ou responsáveis deveriam responder se a criança havia recebido algum desses alimentos ao menos uma vez, antes de completar 6 meses, e/ou entre os 6 e os 24 meses de vida.
As variáveis sociodemográficas coletadas a partir do questionário foram:
sexo da criança (masculino; feminino);
peso da criança ao nascer (em gramas);
idade dos pais/responsáveis (em anos);
escolaridade dos pais/responsáveis (em anos de estudo);
mãe fumante (fumante; não fumante/ex-fumante [ex-fumante: se já havia parado de fumar ao iniciar a AC para a criança]);
mãe trabalha fora de casa (sim; não);
número de irmãos (nenhum; 1; 2; ≥3); e
raça/cor da pele (branca; não branca).
Em uma segunda etapa, avaliou-se o estado nutricional das crianças, também na sala de aula. O peso foi aferido com as crianças vestindo o mínimo de roupa possível. As crianças com 2 anos ou mais foram pesadas sozinhas, em pé; as menores de 2 anos foram pesadas no colo do professor, cujo peso foi descontado - o professor teve o peso aferido antes da criança, na mesma balança.
Para a medida da estatura, todas as crianças estavam sem calçados ou qualquer adorno no cabelo ou cabeça. As crianças maiores de 2 anos foram medidas em pé, enquanto as menores foram medidas deitadas. Utilizou-se uma balança portátil digital (Tanita®) e um estadiômetro portátil (Wood®) para as crianças com 2 anos ou mais, e um estadiômetro infantil portátil (Sanny®) para as crianças menores de 2 anos. As medidas de peso (kg) e altura (cm) foram realizadas por entrevistadores treinados e seus procedimentos padronizados.
Os índices adotados para a avaliação do estado nutricional foram ‘Estatura para idade’, ‘Peso para idade’ e ‘IMC para idade’, utilizando-se para classificação o escore Z, de acordo com pontos de corte estabelecidos pela OMS.16 O cálculo do escore foi realizado a partir do software Anthro 2011.
Foram convidadas a participar do estudo todas as crianças que atendiam aos critérios de inclusão. Como o questionário analisou dados retrospectivos, haveria a possibilidade de viés de memória. Para controlar/diminuir esse viés, questões que poderiam gerar dúvidas eram iniciadas com uma explicação e, a depender da primeira resposta, essas questões eram propostas novamente. Por exemplo, sobre a questão do tempo de aleitamento materno exclusivo, primeiramente explicava-se à mãe o que era aleitamento materno exclusivo, e, após a resposta da mãe, perguntava-se novamente se durante o período destacado, a criança, realmente, não recebera água, chá ou mesmo outro tipo de leite. Todos os pais/responsáveis foram entrevistados no ambiente da escola, o mesmo onde as crianças tiveram a avaliação antropométrica realizada.
Os resultados do estudo foram apresentados de forma descritiva. Para os grupos alimentares, de acordo com a idade e as variáveis contínuas, foi calculada média e desvio-padrão pelo programa SPSS 18.0.
O projeto do estudo foi aprovado pela Secretaria Municipal de Educação e Desporto de Pelotas, RS; e pelo Comitê de Ética em Pesquisa da Faculdade de Medicina da Universidade Federal de Pelotas (UFPel), mediante Parecer no 2.079.371. As autoras do estudo obedeceram aos princípios éticos para pesquisa envolvendo seres humanos, conforme recomenda a Resolução do Conselho Nacional de Saúde (CNS) no 466, de 12 de dezembro de 2012. Todos os pais/responsáveis pelas crianças assinaram um Termo de Consentimento Livre e Esclarecido.
Resultados
As seis escolas aceitaram participar do projeto. Do total de 105 crianças, foram avaliadas 79. A seleção das crianças - e perdas - está descrita na Figura 1.
As características da amostra encontram-se na Tabela 1. Em relação aos pais ou responsáveis que responderam ao questionário, a maioria foram mães (55) 12 pais e 8 avós; e 4 responsáveis, quase sempre um irmão ou vizinho da criança. A idade média das crianças foi de 2,3 anos; a idade média dos pais/responsáveis, 32 anos, sua escolaridade média, 9 anos, e sua renda média, R$1.856,00. O peso médio ao nascer das crianças avaliadas foi de 3.390g. Estas informações não estão representadas nas tabelas.
Tabela 1 - Indicadores sociodemográficos, antropométricos e primeiros alimentos ofertados a crianças de 1 a 3 anos matriculadas em escolas públicas (n=79), Pelotas, Rio Grande do Sul, 2016
| Indicadores e dados alimentares | N | % |
|---|---|---|
| Sexo da criança | ||
| Masculino | 40 | 51 |
| Feminino | 39 | 49 |
| Raça/cor da criança | ||
| Branca | 38 | 48 |
| Não branca | 41 | 52 |
| Irmãos | ||
| 0 | 27 | 34 |
| 1 | 28 | 35 |
| 2 | 13 | 17 |
| ≥3 | 11 | 14 |
| Mães fumantesa | ||
| Sim | 13 | 26 |
| Não | 37 | 74 |
| Mães trabalham foraa | ||
| Sim | 27 | 42 |
| Não | 37 | 58 |
| Idade de início da alimentação complementar (em meses) | ||
| <6 | 40 | 40 |
| 6 | 29 | 29 |
| ≥8 | 4 | 4 |
| Índice de massa corporal (IMC)/idadeb | ||
| Eutrofia | 40 | 51 |
| Risco de sobrepeso | 20 | 25 |
| Sobrepeso | 13 | 17 |
| Obesidade | 6 | 7 |
| Peso/idadeb | ||
| Peso adequado | 68 | 86 |
| Peso elevado | 11 | 14 |
| Primeiros alimentos | ||
| Fruta amassada | 26 | 33 |
| Carboidrato + caldo de feijão | 13 | 16 |
| Caldo de sopa | 10 | 13 |
| Suco de fruta | 11 | 14 |
| Caldo de feijão | 7 | 8 |
| Industrializados | 3 | 4 |
| Sopa liquidificada | 3 | 4 |
| Não sabe ou não se lembra | 7 | 8 |
a) Variáveis avaliadas apenas quando os pais responderam ao questionário.
b) Organização Mundial da Saúde (OMS).16
A mediana para aleitamento materno exclusivo (AME) foi de 90 dias. Do total de crianças, apenas 7 nunca foram amamentadas e 15 receberam AME por seis meses. A média para início da AC foi de 5,3 meses (desvio-padrão [DP]=1,5). AC precoce ocorreu em 40 crianças, 29 iniciaram a AC exatamente aos 6 meses e somente 4 iniciaram AC tardiamente (Tabela 1).
A Tabela 1 também ilustra os primeiros alimentos oferecidos, entre os quais o mais prevalente foi fruta amassada (n=26), seguida por carboidrato + caldo de feijão (n=13), e suco de fruta (n=11). A Tabela 2 apresenta a idade em que os grupos alimentares foram ofertados: ‘carnes’ foi o grupo mais tardiamente ofertado (média=8,0; DP=2,67), enquanto ‘outros vegetais e frutas’ o grupo mais precocemente incorporado (média=5,82; DP=1,88).
Tabela 2 - Idade de introdução de alimentos de acordo com o grupo alimentar para crianças de 1 a 3 anos matriculadas em escolas públicas (n=79), Pelotas, Rio Grande do Sul, 2016
| Grupo alimentar | Idade de introdução de alimentos (em meses) | |||||
|---|---|---|---|---|---|---|
| <6 | 6-7 | 8-11 | ≥12 | µ | Desvio-padrão | |
| Carnes | 6 | 33 | 23 | 17 | 8,00 | 2,67 |
| Legumes | 18 | 39 | 19 | 3 | 6,73 | 2,08 |
| Grãos, raízes e tubérculos | 16 | 41 | 15 | 7 | 6,90 | 2,42 |
| Frutas e vegetais ricos em vitamina A | 15 | 36 | 8 | 4 | 6,42 | 2,11 |
| Outras frutas e vegetais | 28 | 43 | 5 | 3 | 5,82 | 1,88 |
Na Tabela 3, encontram-se os valores dos indicadores propostos pela OMS e por Oliveira et al. para avaliação da AC.14,15
Tabela 3 - Indicadores da alimentação complementara de crianças de 1 a 3 anos matriculadas em escolas públicas (n=79), Pelotas, Rio Grande do Sul, 2016
| Indicadores | % |
|---|---|
| Introdução de alimentos sólidos ou semissólidos1 | 30 |
| Diversidade alimentar mínima2 | 54 |
| Frequência mínima de refeições | |
| Crianças entre 6 e 8 meses que receberam no mínimo duas refeições3 | 86 |
| Crianças entre 9 e 23 meses que receberam no mínimo duas refeições4 | 94 |
| Aceitabilidade mínima da dieta5 | 46 |
| Consumo de alimentos ricos em ferro6 | 77 |
| Densidade energética7 | 33 |
| Alimentação em mamadeira8 | 94 |
Sobre o indicador referente ao consumo de alimentos industrializados antes dos 6 meses, 43% já haviam consumido gelatina, seguindo-se o suco de caixinha, produto consumido por 12,7% das crianças até essa idade. Pode-se observar que, entre crianças de 6-24 meses, 96,2% já haviam consumido biscoito recheado, seguidas de 91,1% que já haviam consumido salgadinho, conforme explicita a Figura 2.
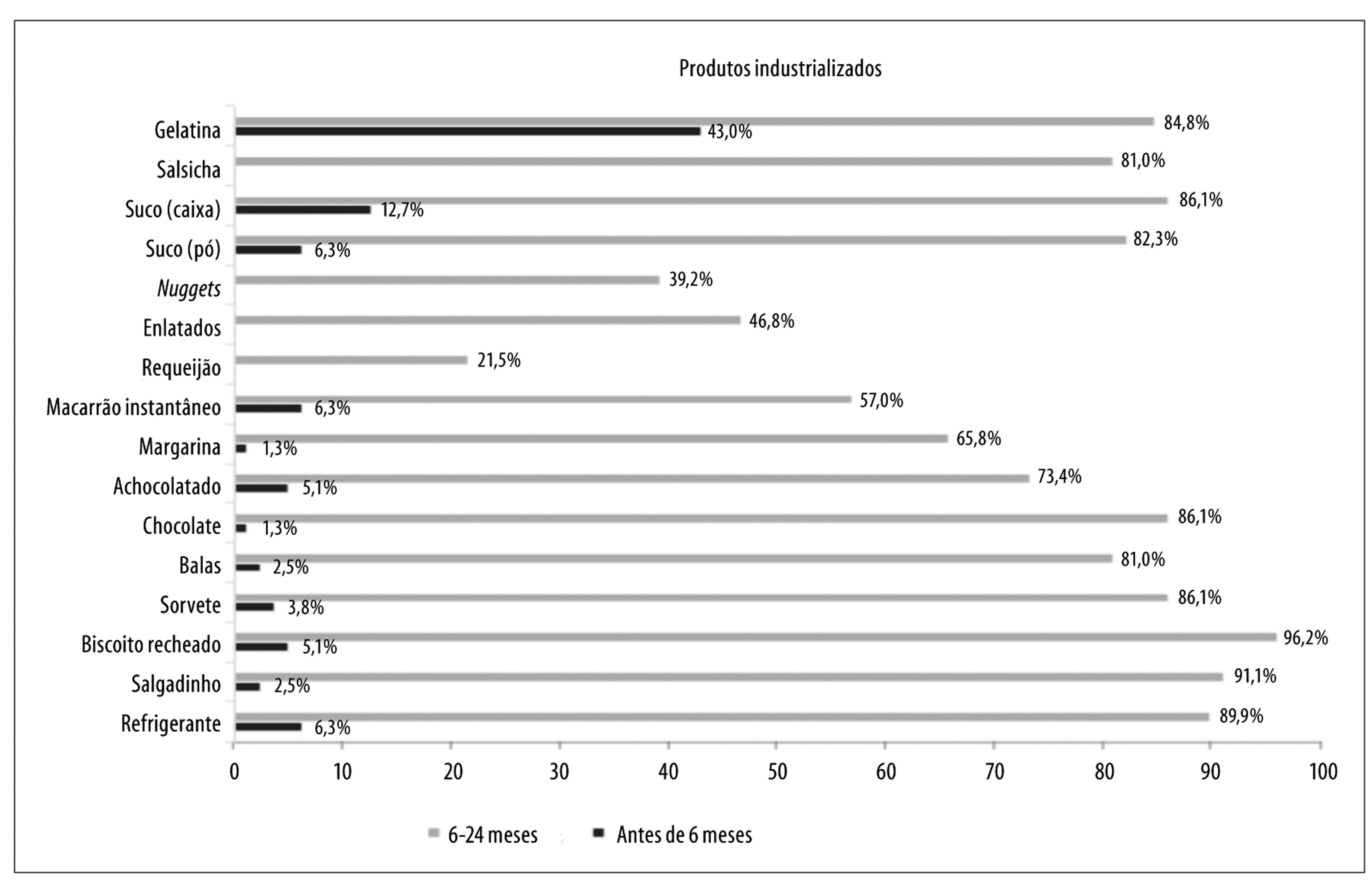
Figura 2 - Proporção de crianças de 1 a 3 anos matriculadas em escolas públicas (n=79) que, nas idades de 6 meses ou 6-24 meses, consumiram cada um dos alimentos industrializados avaliados, Pelotas, Rio Grande do Sul, 2016
A partir do indicador do IMC/idade, verificou-se que 20 crianças apresentaram risco de sobrepeso, 13 sobrepeso, 6 obesidade e 40 peso adequado para a idade. Pelo índice de peso/idade, 68 apresentaram peso adequado para a idade, e 11 peso elevado para a idade (Tabela 1). Nenhuma criança foi classificada com magreza ou magreza acentuada. Em relação à estatura/idade, apenas duas apresentaram baixa estatura para a idade (dado não apresentado em tabela).
Discussão
O presente estudo encontrou mediana de 90 dias para AME, período maior que os encontrados nos últimos inquéritos nacionais12,13 realizados, o que pode ser um reflexo das campanhas realizadas pelo Ministério de Saúde para a promoção do aleitamento materno. A AC teve início em idade precoce para cerca de metade das crianças (n=40) avaliadas, com média de 5,3 meses de vida. Sobre o primeiro alimento ofertado, a fruta amassada foi mais frequente que o suco de fruta, refletindo maior conscientização e preferência pela consistência de papa/purê na AC. Entretanto, nenhuma criança recebeu os cinco grupos alimentares na primeira refeição. O último alimento ofertado foi a carne, apesar de constituir importante fonte de ferro. O consumo de alimentos industrializados foi alto, até mesmo para menores de 6 meses, contrariando recomendações da OMS5 e do Ministério da Saúde.6,7 Assim como demonstraram inquéritos nacionais,13 a prevalência de sobrepeso/obesidade encontrada foi maior que a de magreza ou baixo peso para a idade.
Entre as possíveis limitações deste trabalho, encontram-se (i) o fato de a amostra ser pequena e por conveniência, sendo que a maioria dos estudos comparados trabalha com amostras populacionais representativas; (ii) ser um estudo observacional, não permitindo o acompanhamento dessas crianças; e (iii) o questionário aplicado, retrospectivo, possibilitar algum viés de memória dos pais/responsáveis sobre uma ou mais informações solicitadas.
Nos dois primeiros anos de vida, é intenso o crescimento e desenvolvimento da criança.6,7 Entre as várias aquisições dessa fase, encontram-se as habilidades para receber, mastigar e digerir, assim como o autocontrole do processo de ingestão de alimentos, até se atingir o padrão alimentar do adulto; uma criança cresce, em média, 25cm no primeiro ano e 12cm no segundo.6,7 Portanto, é indiscutível a importância da alimentação adequada e saudável nos primórdios da vida.
Clayton et al.,17 em estudo sobre uma coorte com crianças norte-americanas, verificaram que 40,4% delas já recebiam algum tipo de alimento antes dos 4 meses, como também Armstrong et al.9 observaram, em uma amostra populacional do Reino Unido, 51% das crianças da mesma faixa etária sob oferta de AC. Lin et al.18 encontraram que 21% das crianças de uma coorte representativa da população de Hong Kong receberam alimentos aos 3 e 4 meses. Bielemann et al.,19 em uma coorte de 3.427 crianças brasileiras, constataram que, antes dos 6 meses, 41,6% crianças receberam semissólidos e 45,4% receberam sólidos, a uma idade média para início da AC de 5 e 4 meses, respectivamente para cada consistência. Ao avaliarem inquéritos sobre AC realizados na cidade do Rio de Janeiro, inquéritos esses aplicados nos anos de 1998, 2000, 2003, 2006 e 2008, Oliveira et al.20 concluíram que houve diminuição significativa (p<0,001) na introdução precoce de alimentos entre os anos de 1998 e 2008, embora a oferta de qualquer alimento além do leite materno antes de 6 meses ainda fosse observada para mais da metade das crianças (56,3%), no último ano-objeto daquela avaliação. A PNDS-200613 encontrou que 14% das crianças receberam alimentos antes dos 2 meses, e mais de 30% receberam aos 3 e 4 meses.
Voltando a este estudo, quanto ao primeiro alimento ofertado para as crianças, a maioria recebeu fruta amassada (33%), seguida de carboidrato com caldo de feijão (16%); porém, 36% das crianças ainda iniciaram a AC com alimentos na consistência líquida (sopas/sucos). Oliveira et al.20 verificaram que a oferta de suco de fruta foi reduzida significativamente, de 40,6% em 1998 para 25,1% em 2008 (p<0,001). Budree et al.,21 em pesquisa realizada na África do Sul, verificaram que 13% das crianças com 6 meses consumiram suco diariamente; a PNDS-2006,13 por sua vez, verificou que 9,8% das crianças brasileiras nessa idade receberam algum suco. A OMS22 não recomenda a oferta de alimentos líquidos para o início da AC, haja vista a baixa quantidade de nutrientes e energia presente nesses alimentos, insuficiente para suprir todas as necessidades de uma criança com pequena capacidade gástrica. O Ministério da Saúde mantém a mesma recomendação.7 O consumo de alimentos líquidos também pode aumentar o risco de desnutrição, desenvolver baixa estatura e apresentar cárie dentária.22,23 Até o ano de 2017, a Academia Americana de Pediatria recomendava evitar o consumo de suco apenas em menores de 1 ano; hoje, a instituição propõe que crianças menores de 1 ano não recebam suco.23
Quanto aos grupos alimentares, o das carnes foi o mais tardiamente ofertado (média de 8 meses; DP=2,67). Carletti et al.24 referiram-se às frutas como os primeiros alimentos ofertados a crianças italianas - mediana de 170 dias, enquanto a mediana para introdução das carnes foi de 197 dias; os autores também citaram mel e oleaginosas como os últimos alimentos ofertados, à mediana de 365 e 484 dias respectivamente. Budree et al.21 encontraram que 77% das crianças sul-africanas observadas em seu estudo receberam carne pela primeira vez somente com 1 ano de idade.
A PNDS13 verificou que somente 17,3% das crianças recebiam carne entre os 6 e os 11 meses, sendo que menos de 40% receberam esse alimento 2 a 3 vezes na semana, contrariando a recomendação do ‘Guia alimentar para menores de dois anos’,6 de 1 porção diária aos 6 meses e 2 porções diárias após os 7 meses. Alimentos do grupo das carnes são as melhores fontes de ferro e zinco, razão por que devem ser oferecidos diariamente às crianças com mais de 6 meses.5-7,22 A prevalência de anemia entre menores de 5 anos no Brasil é de 20,9%,13 e o atraso na introdução de alimentos do grupo das carnes pode estar relacionado a esse desfecho.
Além de atender às necessidades nutricionais e proporcionar adequado crescimento e desenvolvimento, a AC tem o papel de, progressivamente, aproximar a criança dos hábitos alimentares da família, estimular o conhecimento de novos sabores, cores, aromas e texturas, e moldar o hábito alimentar futuro.7 O início da AC com alimentos industrializados e açúcares pode induzir a maior preferência por eles.7
Não obstante, o consumo de alimentos industrializados parece ser comum entre crianças, inclusive menores de 2 anos. Segundo o estudo de Budree et al.21 em uma coorte com crianças sul-africanas acompanhadas do nascimento até 1 ano de vida, 32% delas já consumiam batatas fritas e 54% refrigerantes, diariamente, enquanto 51% e 32% apresentavam um consumo diário de alimentos açucarados (chocolates e doces) e fritos, respectivamente. Miles e Siega-Riz25 encontraram que, para crianças norte-americanas entre os 6 e os 11 meses, a ingestão de bebidas açucaradas, doces e alimentos prontos para consumo diminuiu de 62,0% (2005-2008) para 50,5% (2009-2012) (p<0,05); porém, entre os 12 e os 23 meses, a prevalência de consumo desses alimentos manteve-se inalterada. Ademais, entre menores de 6 meses, o consumo de suco de fruta reduziu-se de 12,8 para 6,6%.
Huffman et al.26 avaliaram a proporção de crianças de 6 a 23 meses que consumiram alimentos industrializados açucarados em 18 países da Ásia e da África. Eles verificaram que o consumo desses alimentos aumenta com a idade da criança, é maior em áreas urbanas (em relação às rurais), e ainda: em 1/3 dos países avaliados, 20% das crianças entre 6 e 8 meses já haviam consumido algum tipo de alimento industrializado. Bielemann et al.19 observaram que crianças cuja AC teve início depois dos 4 meses de vida viriam a receber, aos 6 anos de idade, menor proporção de valor energético total proveniente de alimentos industrializados, quando comparadas ao que recebiam, nesta mesma idade, crianças que iniciaram AC antes dos 4 meses.
Dallazen et al.,27 em uma amostra de 1.567 crianças residentes no Sul do Brasil, participantes do programa Brasil sem Miséria, verificaram que, entre aquelas até 4 meses de vida, 35,5% receberam açúcar e 47,8% alimentos não recomendados, entre os quais 13,8% gelatina, 24,8% ‘Danoninho’ e 20,4% biscoito doce/salgado. Na amostra do presente estudo, encontrou-se alto consumo de alimentos industrializados, como gelatina (43%) e suco de caixinha (12,7%), em menores de 6 meses; além do que, após os 6 meses, o consumo de industrializados entre as crianças observadas aumentou.
Ng et al.28 avaliaram alguns dos indicadores da OMS14 aplicados a crianças indonésias e observaram que 87,3% delas tinham recebido alimentos sólidos e semissólidos entre 6 e 8 meses, enquanto, entre os 6 e os 11 meses, 47,7% das crianças avaliadas receberam diversidade mínima, 62,3% receberam a frequência mínima e 35,4% apresentaram aceitabilidade mínima da dieta. O presente estudo constatou valores menores para a introdução de alimentos sólidos (30%), o que pode sinalizar um problema local quanto à consistência alimentar; porém, os indicadores do presente estudo apontaram maior frequência de refeições entre as crianças analisadas.
O Brasil tem assistido a um aumento considerável da prevalência de sobrepeso e obesidade em sua população geral, a despeito de o país conviver com altos índices de desnutrição e carências de micronutrientes.13 A obesidade é um dos fatores de risco mais importantes para doenças não transmissíveis, entre as quais as doenças cardiovasculares e o diabetes.29 O padrão atual de consumo alimentar apresenta ingestão excessiva de alimentos de alta densidade energética, ricos em açúcares, gordura saturada, sódio e conservantes, e pobre em fibras e micronutrientes.29 Este padrão aparece em idades cada vez mais precoces, conforme demonstra o alto consumo de açúcar e alimentos industrializados em crianças de Pelotas.
Segundo dados da PNDS-2006,13deficits de peso/estatura foram encontrados em 1,4% das crianças, não alcançando 3% em todos os estratos da população avaliados, situação indicadora de um adequado equilíbrio entre o acúmulo de massa corporal e o crescimento linear das crianças; ou seja, de um controle de formas agudas de desnutrição infantil no país. Segundo a mesma PNDS-2006, 7,3% das crianças apresentaram excesso de peso para estatura, caracterizando exposição moderada ao risco de obesidade na infância,13 e a frequência de deficits de peso/idade no total das crianças avaliadas não foi superior à esperada para crianças saudáveis (1,9%).13 O atual estudo tampouco encontrou alguma criança com peso abaixo do ideal, e somente duas apresentaram baixa estatura para a idade, embora 19 fossem classificadas com sobrepeso ou obesidade e 20 com risco de sobrepeso.
A validade do trabalho em tela não permite generalizar dados. Ele foi realizado em uma única cidade, com amostra pequena e por conveniência, exposta a condições ambientais e socioeconômicas semelhantes. Seus resultados, entretanto, corroboram os de outras pesquisas nacionais conclusivas de inadequações na introdução da AC em crianças brasileiras.
Políticas públicas de promoção da AC e educação dos pais e profissionais de saúde sobre AC são necessárias, visto ser o período de vida analisado bastante vulnerável no que se refere à saúde dessas crianças. É recomendável a realização de mais estudos sobre possíveis efeitos da alimentação complementar no peso das crianças.











 texto em
texto em