Introdução
A raiva está presente em mais de 150 países e aproximadamente 59 mil pessoas atingidas por essa doença infecciosa morrem a cada ano, em todo o mundo, principalmente na Ásia e na África.1 Na América Latina, entre 2013 e 2016, houve redução na incidência de raiva humana transmitida por cães: foram relatados casos em oito países do subcontinente, sendo mais comum a transmissão por morcegos.2,3 No Brasil, entre 1990 e 2017, foram registrados 594 casos, predominantemente em ambientes urbanos, atribuídos a variantes antigênicas (AgV) caninas do tipo 2.4 No período de 2000 a 2009, no território brasileiro, observou-se um incremento de casos de raiva humana cujos animais transmissores foram morcegos.5
Em 2009, a Organização Pan-Americana da Saúde (OPAS) foi incumbida de apoiar os países da América do Sul e Caribe na eliminação de doenças negligenciadas, relacionadas à pobreza, sendo a raiva transmitida por cães selecionada como uma de suas prioridades.6
Entre 2013 e 2016, a raiva transmitida por cães foi relatada na Bolívia, Brasil, República Dominicana, Guatemala, Haiti, Honduras, Peru e Venezuela. Em 2016, foram notificados dez casos: oito no Haiti e dois na Guatemala. Essa redução em nível continental, provavelmente, deveu-se à vacinação de cães em grande escala, maior cooperação técnica entre ministérios da Saúde e da Agricultura, além da melhoria no acesso à profilaxia pré e pós-exposição. Não obstante, a doença continua presente em alguns bolsões geográficos. Costuma ocorrer, a cada dois anos, a Reunião dos Diretores do Programa de Raiva nas Américas, espaço de discussões e de subsídio às tomadas de decisão na gestão dos programas de raiva dos países envolvidos, com o objetivo de, até 2022, eliminar a raiva transmitida por cães na região.7
O Programa Nacional de Profilaxia da Raiva Humana, instituído no Brasil em 1973, promoveu a diminuição dos casos de raiva humana e canina, principalmente pela efetividade das campanhas de vacinação canina. Entretanto, chamam a atenção casos de raiva humana transmitidos por animais no ciclo silvestre, como morcegos, cachorros-do-mato, raposas e primatas não humanos, mostrando uma mudança no perfil epidemiológico da infecção.5
Diante desse cenário, a presente pesquisa objetivou descrever o perfil epidemiológico da raiva humana no Brasil, no período de 2000 a 2017.
Métodos
Realizou-se um estudo observacional descritivo retrospectivo do tipo de série de casos, focado nos casos de raiva humana notificados no Brasil no período de 2000 a 2017. Foram incluídos no estudo os casos de raiva confirmados, seja pelo critério laboratorial, seja pelo critério clínico-epidemiológico.
Foram avaliadas as seguintes variáveis:
a) Sociodemográficas
- sexo (masculino; feminino);
- faixa etária (em anos: até <1; 1-4; 5-9; 10-14; 15-19; 20-34; 35-49; 50-64; 65 e mais);
- Unidade da Federação (UF) de residência;
- município de residência; e
- zona de residência (rural; urbana).
b) Antecedentes epidemiológicos
- período de incubação;
- tipo de exposição ao vírus rábico;
- localização da lesão;
- antecedentes de profilaxia antirrábica;
- completitude da profilaxia; e
- espécie animal agressora.
c) Atendimento e diagnóstico
- hospitalização;
- período de internação;
- sinais e sintomas;
- diagnóstico laboratorial; e
- tipificação da variante viral.
Foram utilizados como fontes de dados o Sistema de Informação de Agravos de Notificação (Sinan) e as notificações do Grupo Técnico de Raiva da Unidade Técnica de Vigilância de Zoonoses, do Ministério da Saúde. O acesso ao banco de dados, corrigido e não nominal, junto ao Ministério da Saúde, foi possível graças à Lei de Acesso à Informação.
O período de incubação foi calculado pela diferença entre a data de agressão e a data de início de sintomas. O tempo de internação hospitalar foi calculado a partir da diferença entre a data de óbito, ou da alta do paciente, e a data de internação.
O coeficiente de incidência foi calculado da seguinte forma: como numerador, (i) o quociente da divisão do período de estudo em três períodos iguais de seis anos (2000-2005; 2006-2011; e 2011-2017); e como denominador, (ii) a população geral calculada com base na população média do Brasil entre os dois anos do meio de cada período (estimada pela Fundação Instituto Brasileiro de Geografia e Estatística [IBGE]). Foi considerada como Amazônia Legal a região assim definida pelo IBGE, constituída pelos estados do Acre, Amapá, Amazonas, Mato Grosso, Pará, Rondônia, Roraima, Tocantins, parte do Maranhão e cinco municípios de Goiás.
Foi realizada estatística descritiva: cálculo de frequências simples e relativas, medidas de tendência central (média e mediana) e de dispersão (amplitude, desvio-padrão e quartil). Testes de normalidade, a exemplo do teste de Kolmgorov Smirnoff, não foram utilizados porque não se buscou testar diferenças nas médias, desde que se tratava de estudo descritivo. Os softwares utilizados foram TabWin 32, Epi Info 7.1 e Microsoft Excel 2010.
O projeto do estudo foi dispensado de apreciação por Comitê de Ética em Pesquisa, conforme determina a Resolução do Conselho Nacional de Saúde (CNS) nº 510, de 7 de abril de 2016.
Resultados
Do total de 188 casos de raiva humana ocorridos no país, 125 (66,5%) eram do sexo masculino e 126 (67,0%) residiam em zona rural; a idade dos casos variou de 1 a 82 anos (média = 20,9; desvio-padrão = 17,1 e mediana = 14,5 anos; 1º quartil = 7 e 3º quartil = 30). A faixa etária mais acometida foi a de menores de 15 anos, 49,6% do total. O tipo de exposição mais registrado nas notificações foi mordedura por animal (N=154; 81,9%), houve predomínio da agressão em múltiplos locais (N=40; 21,2%), seguidos dos pés (N=38; 20,2%) e mãos (32; 17,0%), e somente um caso com registro de infecção por contato indireto (Tabela 1).
Tabela 1 - Distribuição das variáveis sociodemográficas, tipos de exposição e localização das agressões registradas nos casos de raiva humana notificados (N=188), Brasil, 2000-2017
| Variáveis | n | % |
|---|---|---|
| Faixa etária (em anos) | ||
| <1 | - | - |
| 1-4 | 25 | 13,0 |
| 5-9 | 33 | 17,6 |
| 10-14 | 36 | 19,0 |
| 15-19 | 16 | 8,6 |
| 20-34 | 37 | 19,8 |
| 35-49 | 24 | 13,0 |
| 50-64 | 15 | 8,0 |
| >64 | 2 | 1,0 |
| Sexo | ||
| Masculino | 125 | 66,5 |
| Feminino | 63 | 33,5 |
| Zona de residência | ||
| Rural | 126 | 67,0 |
| Urbana | 62 | 33,0 |
| Exposição | ||
| Mordedura | 154 | 81,9 |
| Arranhadura | 12 | 6,4 |
| Lambedura | 6 | 3,2 |
| Mordedura/arranhadura | 6 | 3,2 |
| Contato indireto | 1 | 0,5 |
| Ignorado | 8 | 4,3 |
| Desconhecido | 1 | 0,5 |
| Localização da agressão | ||
| Múltiplos locais | 40 | 21,2 |
| Pés | 38 | 20,2 |
| Mãos | 32 | 17,0 |
| Membros inferiores | 27 | 14,4 |
| Cabeça | 21 | 11,2 |
| Membros superiores | 15 | 8,0 |
| Tronco | 3 | 1,6 |
| Mucosas | 2 | 1,1 |
| Ignorado | 10 | 5,3 |
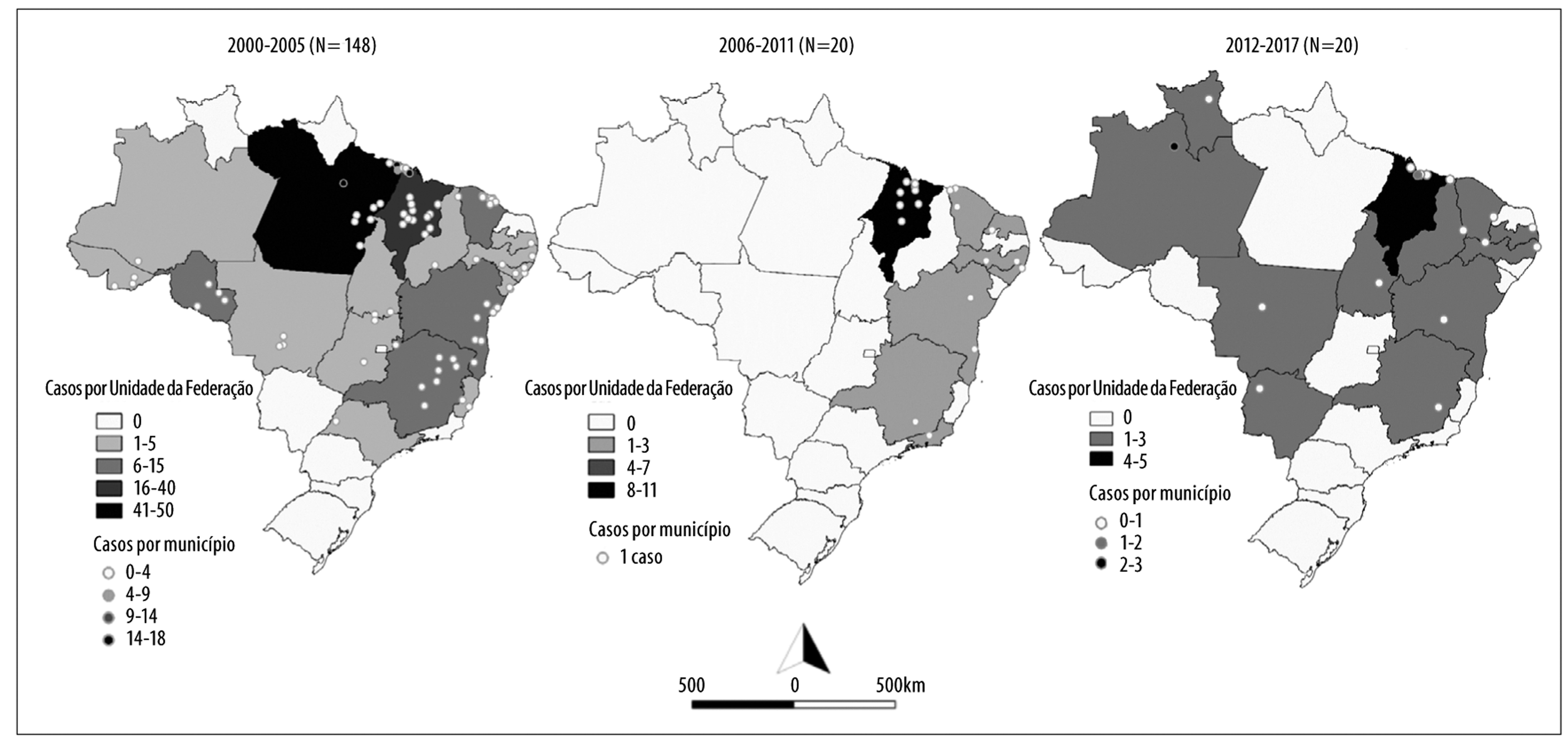
Quanto à região nacional da notificação, predominou o Nordeste (N=102; 55,0%), seguido pela região Norte (N=66; 34,0%). Os estados com mais casos foram Maranhão (N=55; 30,0%), Pará (N=45; 24,0%) e Ceará (N=17; 9,0%) (Figura 1). Na Amazônia Legal foram 68 casos (36,2%), todos em área rural e transmitidos por morcegos. Em 2017, houve um surto de raiva na comunidade ribeirinha Tapira, às margens do rio Unini, município de Barcelos, AM, com três irmãos menores de 18 anos infectados: eram moradores de área rural (reserva extrativista), com histórico de exposições a morcegos.
Quatro casos de raiva humana transmitidos por cães ocorreram em regiões de fronteira: Assis Brasil/AC, em 2000; São Francisco do Guaporé/RO, em 2001; Xapuri/AC, em 2004; e Corumbá/MS, em 2015. Os quatro municípios fazem fronteira com a Bolívia, sendo que Assis Brasil, particularmente, é de tríplice fronteira (Brasil, Peru e Bolívia).
A maioria dos casos (N=161; 85,6%) ocorreu entre 2000 e 2008. Desses, 75 (46,6%) envolveram cães e 74 (45,9%) morcegos. Dos casos de infecção por morcegos, 63 (85,1%) aconteceram entre 2004 e 2005, relacionados a três surtos. Entre 2009 e 2017 ocorreram 27 casos (14,4%), 11 (40,7%) envolvendo cães, seguidos de oito por morcegos (29,6%) e quatro por macacos (14,8%); e três por gatos (11,1%), com vírus da variante AgV3, compatível com a encontrada em morcego hematófago. Em 2017, um surto de raiva humana causada por morcegos atingiu três pessoas: duas delas não fizeram uso de profilaxia antirrábica e evoluíram a óbito; no terceiro caso, fez-se uso de soro antirrábico e três doses de vacina - aproximadamente 90 dias após a exposição, o paciente foi submetido ao Protocolo de Recife e sobreviveu com sequelas neurológicas severas (Figura 2).
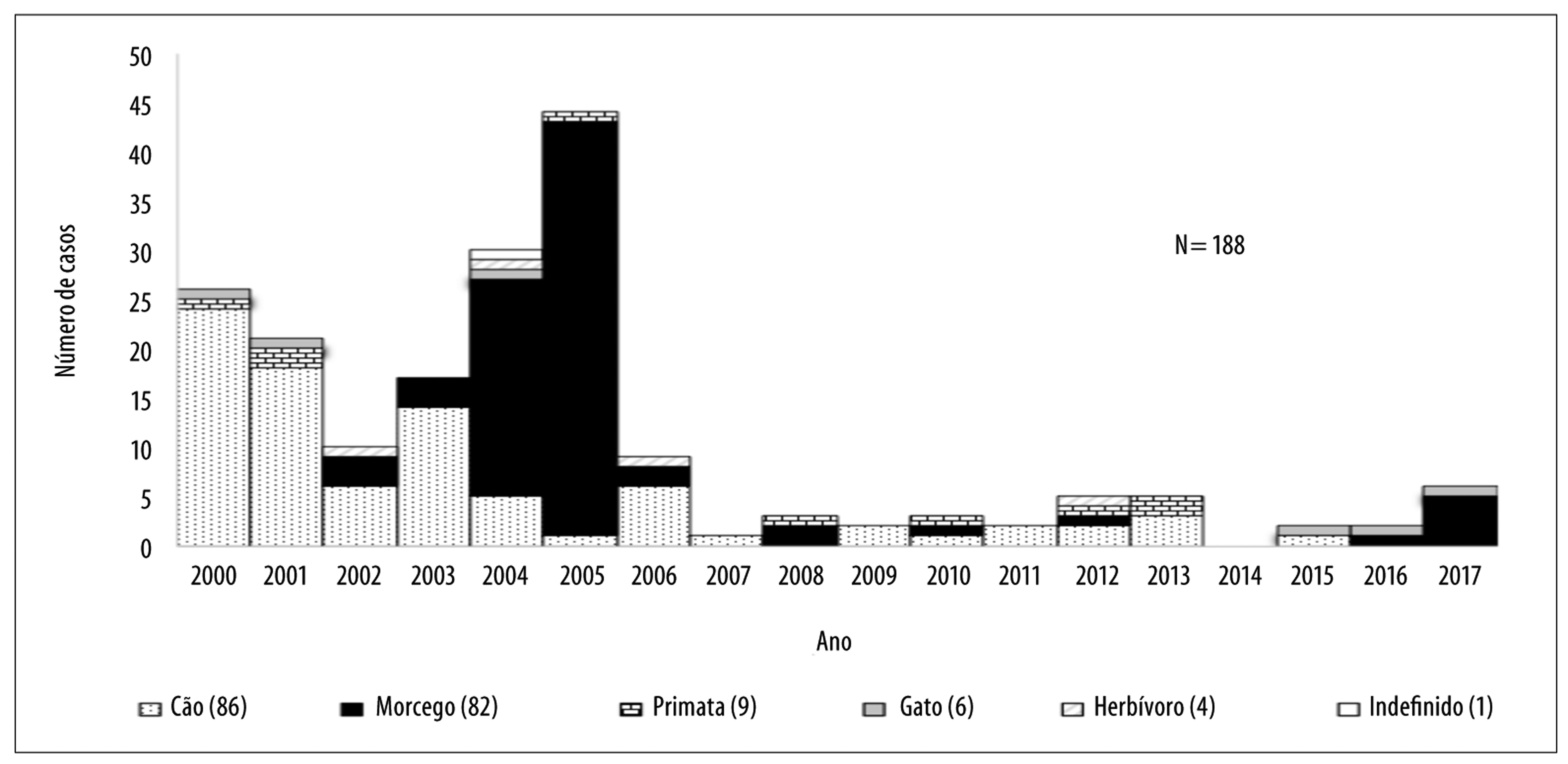
Figura 2 - Distribuição dos casos de raiva humana notificados (N=188), por espécie animal envolvida e ano, Brasil, 2000-2017
Os coeficientes de incidência nos três períodos analisados foram: para 2000-2005, 0,842 caso de raiva/100 mil habitantes; 2006-2011, 0,0105/100 mil hab.; e 2012-2017, 0,0098/100 mil hab. (Figura 3).
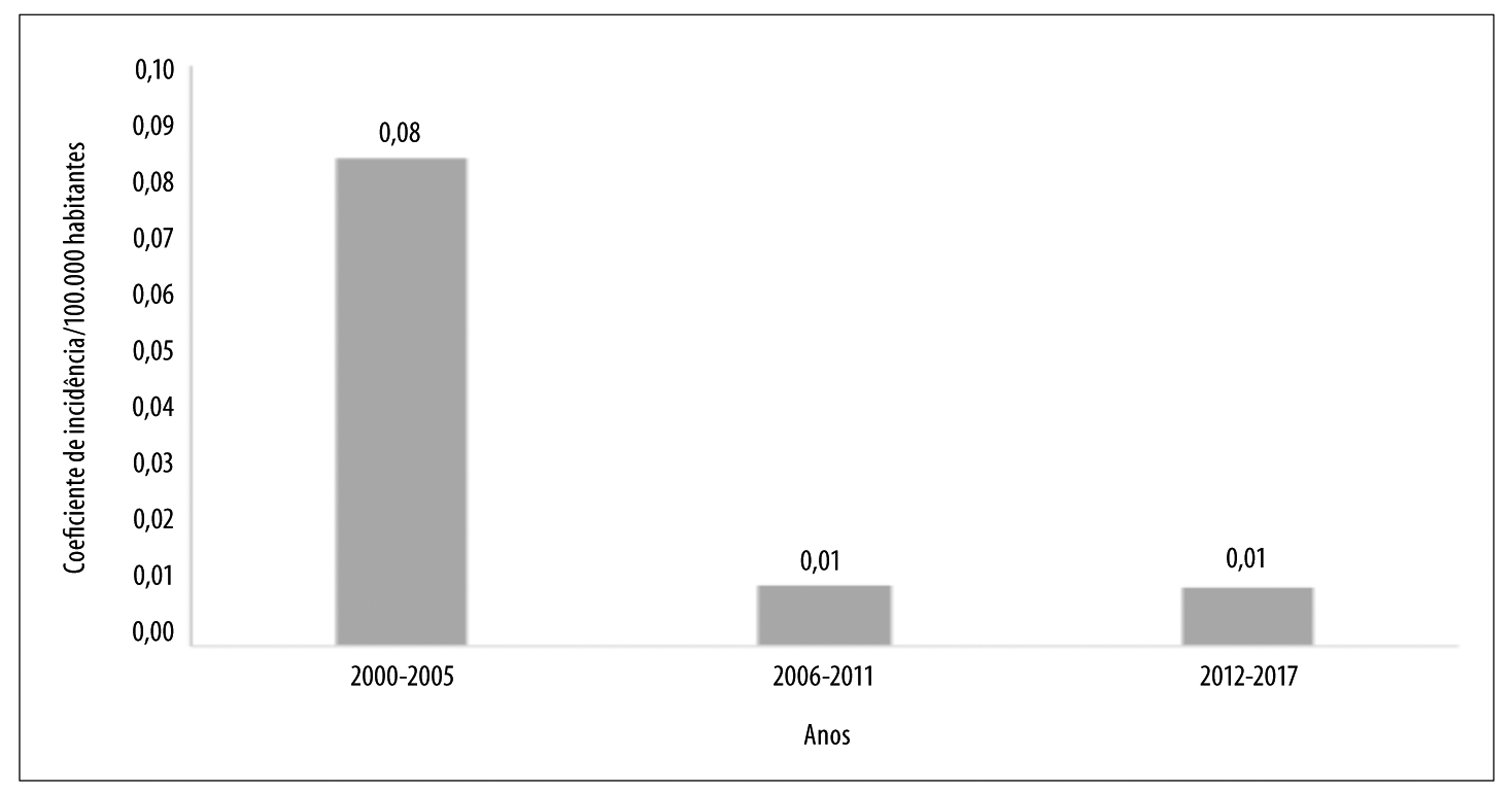
Figura 3 - Coeficiente de incidência (por 100 mil habitantes) dos casos de raiva humana notificados, Brasil, 2000-2017
Os sinais e sintomas de raiva humana predominantes no Brasil foram febre (92,6%), agitação (85,2%), parestesia (66,7%) e disfagia/paralisia (51,9%) (Tabela 2). A mediana do tempo de incubação foi de 50 dias (mínimo = 11; máximo = 290); a infecção transmitida por cães teve mediana de 57 dias de incubação (mínimo = 11; máximo = 290), e a infecção por morcegos, 39 dias (mínimo = 16; máximo = 244).
Tabela 2 - Distribuição dos casos de raiva humana notificados (N=188) segundo tipo de diagnóstico, variante viral e sinais e sintomas, Brasil, 2000-2017
| Variáveis | n | % |
|---|---|---|
| Tipo de diagnóstico | ||
| Laboratorial | 150 | 79,8 |
| Clínico-epidemiológico | 20 | 10,6 |
| Clínico | 18 | 9,6 |
| Variante antigênica (AgV)a | ||
| AgV3 (Desmodus rotundus) | 27 | 59,0 |
| AgV2 (Canis lupus) | 15 | 32,6 |
| AgVnC (Callithrix jacchus) | 3 | 6,5 |
| AgV1 (Canis lupus) | 1 | 2,2 |
| Sinais e sintomasb | 3 | 6,5 |
| Febre | 25 | 92,6 |
| Agitação | 23 | 85,2 |
| Parestesia | 18 | 66,7 |
| Disfagia/paralisia | 14 | 51,9 |
| Hidrofobia | 9 | 33,3 |
| Aerofobia | 6 | 22,2 |
| Vômito | 6 | 22,2 |
| Dificuldade deambular | 5 | 18,5 |
| Sialorreia | 5 | 18,5 |
| Cefaleia | 5 | 18,5 |
| Dor local | 4 | 14,8 |
| Alucinação | 3 | 11,1 |
| Fotofobia | 2 | 7,4 |
a) 46 casos com tipificação da variante viral.
b) Poderia haver o registro de mais de um sintoma por pessoa; os sinais e sintomas estavam disponíveis apenas a partir das notificações de 2007; esses dados são referentes a 30 casos.
Do total de casos, 150 (79,8%) foram confirmados por critérios laboratoriais; em 46 (24,0%) foi possível identificar a variante viral, principalmente a partir de 2005. Das variantes do vírus detectadas, a mais comum foi a Agv3 de morcego Desmodus rotundus, presente em 27 casos (59,0%), incluindo três transmitidos por gatos. A mediana de internação foi de 6,5 dias (mínimo = 1; máximo = 120).
Dos casos de raiva, 132 (70,2%) não fizeram nenhuma profilaxia e 56 (29,8%) receberam esquema profilático inoportuno e/ou incompleto. O tempo para busca da primeira dose de vacina antirrábica foi, em média, de 44 dias após a agressão (desvio-padrão: 37 dias). A partir de 2008, ocorreram 13 tratamentos para raiva no Brasil, quando foi utilizado o Protocolo de Recife: dois pacientes submetidos a tratamento sobreviveram com sequelas neurológicas, resultando em uma taxa de sucesso de 2/13.
Discussão
A incidência de raiva humana diminuiu entre 2006 e 2017, apesar de ainda ocorrerem casos envolvendo morcegos. As regiões Norte e Nordeste concentraram a maioria dos casos, de maior frequência homens, crianças e adolescentes, com residência em área rural. A exposição mais frequente foi por mordedura, com lesões em múltiplas partes do corpo. Os animais silvestres corresponderam, aproximadamente, à metade das transmissões de raiva ao humano. A ocorrência de casos em humanos nas regiões de fronteira é indicador importante para a manutenção da vacinação antirrábica de cães e gatos como forma preventiva.
O estudo apresenta limitações de viés de informação, uma vez que se baseia em fonte de dados secundários, o que pode levar a imprecisão em suas estimativas. Dados dos sinais e sintomas estavam disponíveis a partir do ano de 2007; anteriormente, a ficha do sistema de informações não incluía essa variável.
Os resultados deste estudo convergem com os de trabalhos descritos no Equador, em 2016,8 e no Peru, em 2009,9 ao apontarem diminuição dos casos de raiva humana urbana, ademais da presença de casos relacionados a morcegos. Os desafios para o enfrentamento dos impactos da raiva são evidenciados quando se observam os resultados de estudos realizados na Índia em 2016,10 na China em 201311 e na África do Sul em 2011,12 nas dificuldades que seus autores apresentam para o controle da doença, mediante redução na incidência de forma contínua.
Observou-se maior frequência de casos de raiva em crianças e adolescentes, e no sexo masculino, assemelhando-se ao perfil relatado na Índia em 201710 e nos Estados Unidos em 1998,13 onde crianças e homens parecem ser mais expostos ao vírus rábico, provavelmente, dado o maior contato com animais domésticos. Porém, esses dados divergem de estudo realizado no Sri Lanka em 2013,14 onde e quando se encontrou uma mediana de idade acima de 40 anos, possivelmente relacionada a aspectos dos fatores de risco em cenários locais, como a prioridade conferida à profilaxia em crianças/adolescentes e à educação em saúde nas escolas.
Há predomínio de casos na zona rural, provavelmente devido a surtos com exposição aos morcegos na Amazônia brasileira em 2006 e 2009,15,16 como já foi registrado em surto no Peru em 2009.9
A redução dos casos de raiva humana por transmissão canina no Brasil está em consonância com os esforços realizados pelos países da América Latina.7,17 Em contrapartida, a manutenção de casos de raiva por cães, principalmente na Ásia e na África, revela as dificuldades e desafios para programas sanitários de sucesso,10,11 onde a cobertura vacinal antirrábica canina efetiva e a profilaxia pós-exposição oportuna e completa são fundamentais no sentido de diminuir a incidência da doença.16,17
Os sinais e sintomas predominantes se assemelharam aos relatados no estudo realizado no período 2008-2009, no Congo, com 21 pacientes;18 e diferiram de pesquisa de 1983-2007, na África do Sul, com 353 casos,12 e de um estudo de 1980-1996, nos Estados Unidos, com 32 participantes.13 Segundo ambas as pesquisas, a hidrofobia e a sialorreia foram mais frequentes. Estudos futuros seriam importantes para verificar se há relação entre sinais e sintomas e a variante viral.
O período de incubação observado foi mais extenso que o apresentado em estudo realizado na Índia, em 2011,10 semelhante ao da África do Sul, em 2011 (54 dias),12 e inferior ao observado nos Estados Unidos em 1998 (84 dias).13
A maioria dos casos foi confirmada por critério laboratorial; um quarto desses casos teve a variante viral tipificada, mais frequente nos últimos dez anos, apontando melhoria do suporte laboratorial; não obstante, sugere-se esforços para sua melhoria, com o fortalecimento na vigilância laboratorial no Brasil. A caracterização da variante viral é importante para o melhor conhecimento epidemiológico da raiva.3 Além disso, o monitoramento ambiental é um instrumento de vigilância para o entendimento da raiva animal, principalmente em casos secundários, como cães e gatos positivos com variante de morcego, o que pode contribuir nas tomadas de decisão para controle da doença, intensificando-se a vigilância passiva de morcegos e o acompanhamento de cães e gatos contactantes.
Desde 2005, alguns tratamentos experimentais para raiva foram realizados no mundo e adotados no Brasil, por meio do Protocolo de Recife,19 baseado no tratamento de Milwaukee.3,19 A primeira cura humana alcançada no país ocorreu em 2008, no estado de Pernambuco.20,21 Haja vista experiências como esta, ou o êxito no tratamento de um caso no estado do Amazonas, em 2017, é importante rediscutir melhorias no protocolo do Brasil. Todavia, a prevenção adequada e a profilaxia oportuna e completa continuam a ser as estratégias principais a adotar. Simultaneamente, permanecem como ações indispensáveis (i) as campanhas de vacinação canina nos estados onde são realizadas anualmente, e (ii) o monitoramento ambiental de variantes, como instrumento da vigilância epidemiológica e suas ações.3
Houve redução na incidência da raiva humana no Brasil. Quase a metade dos casos registrados tiveram a participação de animais silvestres, principalmente morcegos. Melhor investigação dos casos de raiva humana por transmissão secundária faz-se necessária. A viabilidade da profilaxia pré-exposição em populações sob maior risco para acidentes com morcego deve ser avaliada.










 texto en
texto en