Introdução
Entre as principais causas de morte no mundo, a tuberculose é considerada um problema prioritário na agenda mundial. Estima-se que em 2017, 10 milhões de casos registrados no período e 1,6 milhões de óbitos tenham tido como causa a tuberculose.1
A tuberculose resistente a um ou mais medicamentos, denominada tuberculose drogarresistente (TBDR), representa uma crise na Saúde Pública e uma ameaça à segurança e prevenção globais da doença.1,2 Especialmente a resistência a pelo menos rifampicina e isoniazida, medicamentos mais potentes de primeira linha, classificada como tuberculose multidrogarresistente (TBMDR).2
Em 2017, estima-se que 558 mil casos novos de tuberculose com resistência à rifampicina tenham sido diagnosticados laboratorialmente no mundo, dos quais 82% seriam de TBMDR.1 Para o Brasil, naquele mesmo ano, foram estimados 2 mil casos de TBMDR e com resistência a rifampicina, dos quais 1.110 foram confirmados laboratorialmente.1
O Sistema de Vigilância da Tuberculose Drogarresistente (SV-TBDR) é universal e passivo, composto por casos que devem ser notificados no Sistema de Informação de Agravos de Notificação (Sinan) e também no Sistema de Informação de Tratamentos Especiais de Tuberculose (SITETB). O Programa de Vigilância Epidemiológica da Tuberculose Multirresistente (TBMR) iniciou-se no Brasil no ano 2000.3-5 Em 2004, foi implantado o Sistema de Informação da TBMR, tendo como objetivos (I) aprimorar o sistema de notificação e acompanhamento dos casos de TBMR, (II) fortalecer e descentralizar o Programa de Vigilância Epidemiológica da TBMR, (III) permitir avaliações e pesquisas com base na manutenção do sistema de informação atualizado e (IV) controlar o envio e o estoque dos medicamentos específicos no nível central e periférico.4 O SITETB, implantado em 2012/2013, substituiu o Sistema de Informação da TBMR e, atualmente, é o sistema de informação on-line utilizado no país para alcançar os objetivos supracitados:5 inicialmente, a pessoa é notificada no Sinan; ao obter o diagnóstico da TBDR, o caso é encerrado como TBDR e, em seguida, deve ser notificado no SITETB.2
A avaliação de sistemas de vigilância tem por objetivos (i) verificar o desempenho e o atendimento a suas necessidades, (ii) observar se os problemas de importância para a Saúde Pública estão sendo monitorados de forma eficiente e efetiva, e (iii) propor recomendações para sua melhoria.6 As Diretrizes do Centers of Disease Control and Prevention (CDC) propõem a avaliação do sistema de vigilância a partir de atributos qualitativos e quantitativos.6
Diversos trabalhos foram conduzidos com o objetivo de avaliar o sistema de vigilância da tuberculose, principalmente quanto à qualidade dos dados disponíveis no Sinan.7-9 Contudo, poucos trabalhos relacionados à avaliação do SV-TBDR foram conduzidos no Brasil, sempre relacionados à descentralização do sistema, seu histórico e medidas de controle.3,5,10 Considerando-se a relevância epidemiológica da TBDR no âmbito da Saúde Pública e o fato de, todavia, o SV-TBDR não ter sido amplamente avaliado sob a perspectiva e escala nacional, o objetivo deste trabalho foi avaliar o sistema, seus atributos qualitativos e quantitativos e sua utilidade. Esta avaliação permitirá maior conhecimento do SV-TBDR, recomendações para melhorias em seu desempenho e atendimento às necessidades a que se propõe, trazendo benefícios a seus usuários e aos pacientes de tuberculose drogarresistente.
Métodos
Trata-se de estudo avaliativo do SV-TBDR a partir da análise descritiva dos casos de TBDR diagnosticados no período de 2013 a 2017 no Brasil, com base nas diretrizes propostas pelo CDC.6 Simplicidade, qualidade de dados, flexibilidade e aceitabilidade foram os atributos qualitativos avaliados, e a sensibilidade, representatividade, oportunidade e estabilidade, os quantitativos. Por último, avaliou-se a utilidade do SV-TBDR.
O Brasil é o país de maior extensão da América do Sul; possui 5.570 municípios, divididos em 27 Unidades da Federação, cinco grandes regiões e população estimada de 210.659.013 habitantes, em 2019.11
De acordo com a rotina das ações de vigilância, inicialmente, os casos de TBDR são notificados e encerrados no Sinan e, em seguida, notificados no SITETB. Neste sistema, é necessário o preenchimento de pelo menos 110 variáveis. A partir das informações clínicas, laboratoriais e do tratamento proposto, os casos são avaliados por uma equipe de médicos especialistas, responsáveis por validar a indicação de tratamento. O acompanhamento dos casos é realizado por consultas médicas e exames laboratoriais periódicos, até o encerramento do tratamento.
Os dados e as informações técnicas foram obtidos do SITETB, Sinan e manuais de vigilância da tuberculose,2,4 e pela consulta à literatura científica1,12,13 e aos técnicos do Programa Nacional de Controle da Tuberculose. Foram também utilizados os dados de uma pesquisa de satisfação realizada com os profissionais usuários do SITETB, utilizando-se de um questionário semiestruturado, disponibilizado na plataforma FormSUS®. A análise de dados pautou-se em medidas de frequência simples e relativa, de tendência central e de dispersão, admitindo-se o intervalo de confiança de 95% (IC95%). Foram utilizados os softwares Microsoft Excel, Epi Info 7, ReclinK III 3.1.6.3160, Stata 12.0.
Atributos qualitativos
No SITETB, avaliou-se a simplicidade do SV-TBDR pelos seguintes itens:
Fluxo de notificação/validação/acompanhamento e encerramento dos casos de TBDR.
Número de variáveis para a notificação do caso (obrigatórias e essenciais).
Número de profissionais e unidades de saúde cadastrados no SITETB.
A qualidade dos dados foi avaliada pelos critérios descritos a seguir.
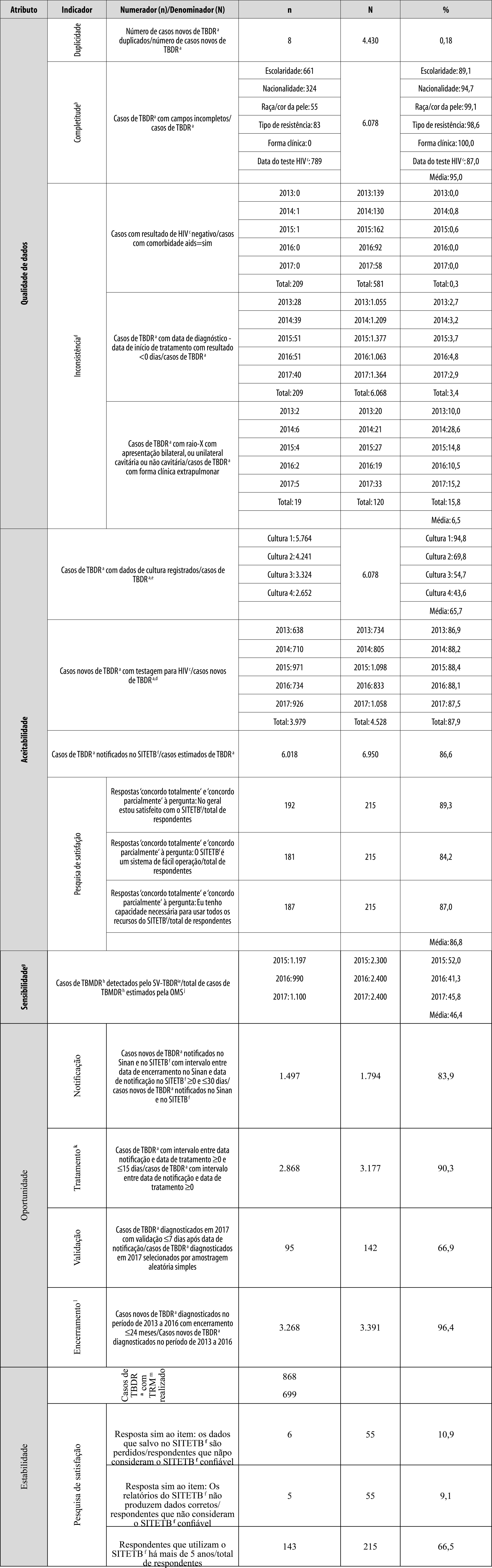
a) Duplicidade - identificada utilizando-se a rotina de duplicidade do software RecLink III, para os casos novos diagnosticados no período do estudo;
b) Completitude - calculada para variáveis sociodemográficas (escolaridade; nacionalidade; raça/cor da pele) e clínicas (tipo de resistência; forma clínica; data do teste para HIV) nos casos de TBDR;8 considerou-se a média da proporção (%) de campos completos em relação ao total de casos, e incompletos os campos em branco e ignorados;7-9,14
c) Inconsistência - avaliada pela média de dados inválidos registrados nos casos de TBDR, segundo as discordâncias observadas nas categorias das seguintes variáveis, a saber,
- teste para o vírus da imunodeficiência humana (HIV: human immonodeficiency virus) com resultado negativo e presença de comorbidade por aids;8
- data de diagnóstico - data do início do tratamento com resultado em <0 dias;
- raio-X com apresentação (bilateral, ou unilateral cavitária ou não cavitária) e forma clínica (extrapulmonar).
Mais informações sobre a fórmula de cálculo dos indicadores supracitados podem ser encontradas na Figura 2, apresentada no capítulo de descrição dos Resultados deste estudo.
Calculou-se a flexibilidade pelos seguintes itens:
Período transcorrido (em dias) entre a implantação do teste rápido molecular da tuberculose (TRM) na rede laboratorial e a inserção da variável para coleta do resultado do teste no SITETB.
Avaliação pós-implantação de tecnologia em saúde - proporção (%) de casos de TBDR com realização do TRM no primeiro ano após sua implantação (ocorrida em setembro de 2014).
Número de variáveis referentes a opções terapêuticas inseridas (por ano) no SITETB e existência de variáveis a serem inseridas.
Diferença entre as variáveis presentes na ficha em papel e no formulário on-line para notificação no SITETB.
Pesquisa de satisfação dos usuários do SITETB, avaliada pela proporção (%) de alterações sugeridas pelos usuários do sistema que foram realizadas.
A aceitabilidade foi avaliada pelo cálculo dos seguintes itens:
a) Realização dos exames de cultura de acompanhamento nos casos de TBDR, com o propósito de estimar a proporção (%) de casos com dados sobre a data da coleta da cultura de acompanhamento preenchidos, entre o total de casos diagnosticados no período. Recomenda-se a realização de culturas de acompanhamento a cada três meses, até o 12º mês após o término do tratamento.2 Foram avaliados os dados das quatro primeiras culturas trimestrais de acompanhamento realizadas nos casos de TBDR.
b) Proporção (%) de casos novos que realizaram teste para HIV (positivo ou negativo), entre o total de casos novos diagnosticados no período.9 O teste para HIV é recomendado a todos os indivíduos com tuberculose.2
c) Relacionamento probabilístico entre todos os casos classificados como TBDR notificados no SITETB e os casos notificados no Sinan e neste sistema encerrados como TBDR, diagnosticados entre 2013 e 2017. O objetivo desse procedimento foi avaliar a concordância entre os dois sistemas de informações.15-16 A partir do diagrama de Venn, identificou-se o número de casos de TBDR no SITETB (S1), o número de casos no Sinan encerrados como TBDR (S2) e o número de casos em ambos os sistemas (A).17 A estimativa do número total de casos de TBDR (Ne) foi calculada pela fórmula de Chapman,18 onde

a) TRM: teste rápido molecular.
b) SITETB: Sistema de Informação de Tratamentos Especiais de Tuberculose.
c) HIV: human immunodeficiency virus, ou vírus da imunodeficiência humana.
Figura 1 - Descrição dos itens para a avaliação, classificação e avaliação geral de atributos do Sistema de Vigilância da Tuberculose Drogarresistente, Brasil, 2013-2017
A partir do valor estimado de casos, calculou-se a proporção de casos notificados pelo SITETB.
d) Média da proporção (%) de respostas ‘concordo totalmente’ e ‘concordo parcialmente’ aos seguintes itens da pesquisa de satisfação:
Atributos quantitativos
A sensibilidade foi avaliada pela capacidade de notificação de casos no SV-TBDR, ou seja, casos notificados no SITETB e Sinan, entre o total de casos estimados pela Organização Mundial da Saúde (OMS) a partir de inquéritos de prevalência conduzidos no Brasil.1,6 Este indicador foi calculado como a média da razão entre casos (n) de TBMDR detectados pelo SV-TBDR em um ano e o total de casos (n) de TBMDR estimados pela OMS, multiplicada por 100, nos anos de 2015, 2016 e 2017.1
A representatividade foi avaliada pela caracterização dos casos, descrita a seguir.
a) Pessoa - distribuição (%) dos casos novos de TDMDR por sexo e faixa etária; e distribuição (%) dos casos de resistência à rifampicina diagnosticados pelo TRM por sexo, faixa etária e coinfecção TB-HIV no Brasil versus literatura internacional.12,13
a) TBDR: tuberculose drogarresistente.
b) Indicadores calculados para cada variável-chave (escolaridade, nacionalidade, raça/cor da pele, tipo de resistência, forma clínica, data do teste HIV).
c) HIV: human immunodeficiency virus, ou vírus da imunodeficiência humana.
d) Indicadores calculados por ano de diagnóstico (2013 a 2017).
e) Indicadores calculados por cultura realizada (culturas 1 a 4).
f) SITETB: Sistema de Informação de Tratamentos Especiais de Tuberculose.
g) Indicadores calculados por ano de diagnóstico (2015 a 2017).
h) TBMDR: tuberculose multidrogarresistente.
i) SV-TBDR: Sistema de Vigilância da Tuberculose Drogarresistente.
j) OMS: Organização Mundial da Saúde.
k) Retirados casos que não apresentavam data de início de tratamento.
l) Retirados casos de resistência extensiva.
m) TRM: teste rápido molecular.
Figura 2 - Avaliação da qualidade de dados, aceitabilidade, sensibilidade, oportunidade e estabilidade do Sistema de Vigilância da Tuberculose Drogarresistente, Brasil, 2013-2017
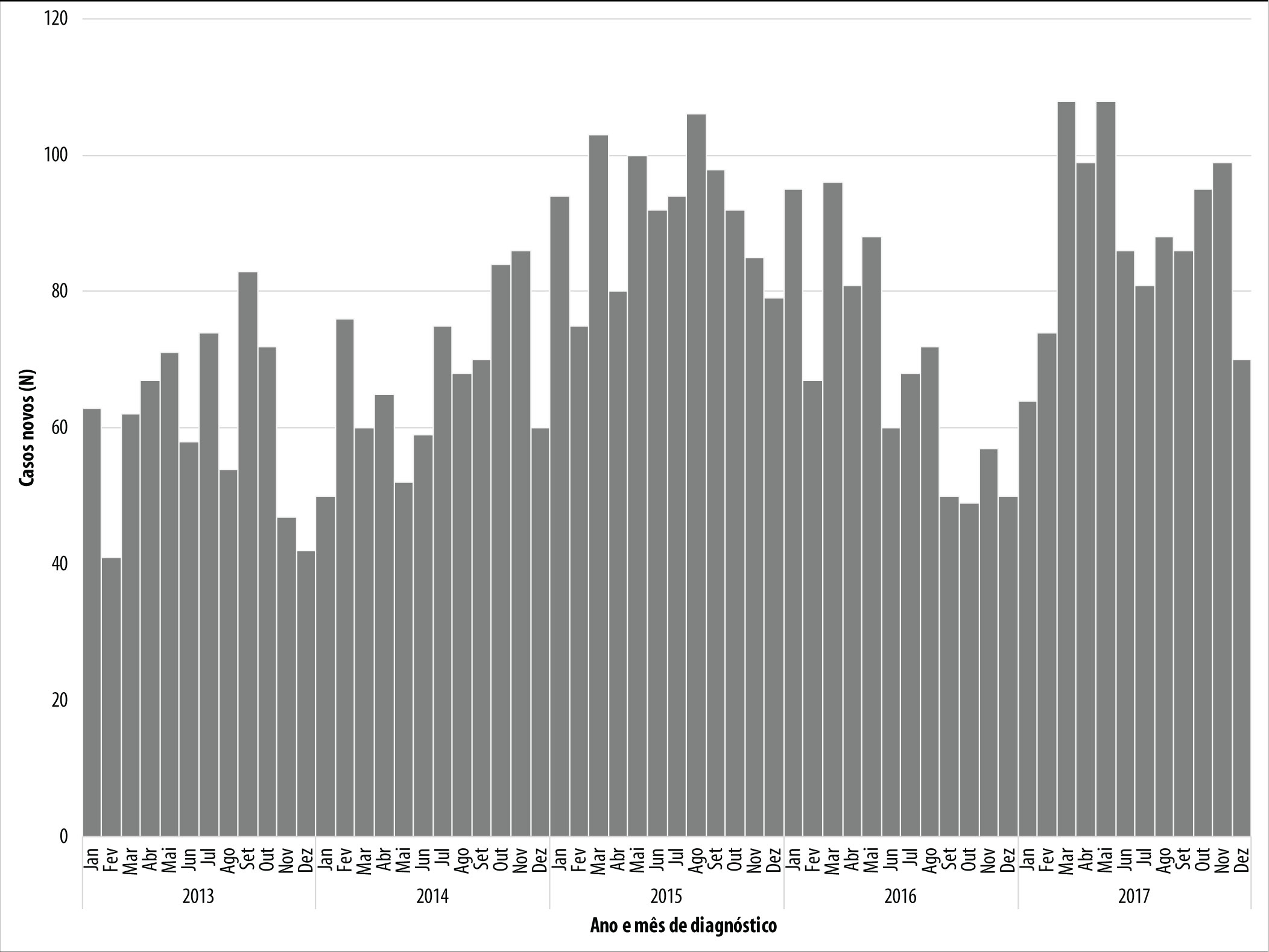
b) Tempo - casos novos de TBDR (n) segundo mês e ano de diagnóstico.
A oportunidade foi avaliada a partir dos seguintes indicadores estabelecidos para este estudo:
a) Notificação - proporção (%) de casos novos de TBDR com intervalo entre data de encerramento no Sinan e data de notificação no SITETB ≥0 e ≤30 dias.
b) Tratamento - proporção (%) de casos de TBDR com intervalo entre data de notificação e data de início de tratamento ≥0 e ≤30 dias.
c) Validação - período entre a notificação do caso e a validação do tratamento por médicos especialistas. Foi calculada uma amostra aleatória simples de casos novos de TBDR notificados em 2017 (frequência esperada = 50%; margem de erro = 5%). Para os casos selecionados, calculou-se a proporção de casos com intervalo entre a data da notificação e a data de validação ≤7 dias; para este item, utilizou-se o intervalo de confiança de 80% (IC80%), por se tratar de uma estimativa baseada no uso de amostragem probabilística.
d) Encerramento - proporção (%) de casos novos de TBDR diagnosticados no período 2013-2016, com intervalo entre a data de início de tratamento e data de encerramento ≤24 meses; foram excluídos casos com resistência extensiva aos medicamentos, que podem apresentar períodos superiores a 24 meses de tratamento.
A estabilidade foi avaliada pelos seguintes itens:
a) Casos de TBDR (n) com TRM realizado (considerando-se o desabastecimento do insumo em 2015).
b) Média da proporção (%) de respostas ‘Sim’ aos itens da pesquisa de satisfação, calculada para os participantes que consideraram o SITETB não confiável, quais sejam:
- ‘Os dados que salvo no SITETB são perdidos’; e
- ‘Os relatórios do SITETB não produzem dados corretos’.
c) Proporção (%) de respondentes da pesquisa que utilizam o SITETB há mais de cinco anos.
A classificação e avaliação geral dos atributos qualitativos e quantitativos e de seus respectivos itens encontram-se na Figura 1. A utilidade do SV-TBDR foi avaliada considerando-se os objetivos do Sistema de Informação da TBMR.(4)
O projeto do estudo foi aprovado pela Comissão Nacional de Ética em Pesquisa - Parecer Consubstanciado/CONEP nº 2.756.559, de 6 de julho de 2018 -, conforme Resolução do Conselho Nacional de Saúde (CNS) nº 466, de 12 de dezembro de 2012.
Resultados
Foram notificados 6.078 casos de TBDR no SITETB no período avaliado. Destes, 4.528 eram casos novos, distribuídos principalmente na região Sudeste (n=1.783; 39,4%). Os casos novos diagnosticados no período de 2013 a 2016 apresentaram como tipos de encerramento mais frequentes o desfecho favorável (cura/tratamento completo) (n=2.196; 63,7%) e o abandono do tratamento (n=675; 19,6%). O encerramento por óbito foi registrado em 7,3% (n=252) dos casos (Tabela 1).
Simplicidade
Em janeiro de 2019, estavam cadastrados no SITETB 895 usuários e 889 unidades de saúde, sendo o SV-TBDR considerado complexo.
Qualidade dos dados
O relacionamento probabilístico identificou oito (0,2%) duplicidades entre os casos novos de TBDR. A completitude média das variáveis ‘escolaridade’ (89,1%), ‘nacionalidade’ (94,7%), ‘raça/cor da pele’ (99,1%), ‘tipo de resistência’ (98,6%), ‘forma clínica’ (100%) e ‘data do teste para HIV’ (87,0%) foi de 95,0% para os casos de TBDR. Apenas 0,3% dos casos apresentaram dados inconsistentes sobre a existência de aids e 3,4% sobre a data do diagnóstico e data de início do tratamento da tuberculose. Entretanto, 15,8% das pessoas com TBDR possuíam informação inconsistente sobre a forma clínica (Figura 2), resultando em uma qualidade de dados excelente.
Flexibilidade
A variável referente ao TRM foi inserida no SITETB, aproximadamente, 488 dias após a implantação do teste na rede laboratorial. Em 2015, ano seguinte à implantação do TRM, 62,8% dos casos foram diagnosticados pelo teste. Todas as variáveis relacionadas
Tabela 1 - Casos novos de tuberculose drogarresistente segundo região de residência e situação de encerramento de casos de tuberculose drogarresistente, Brasil, 2013-2017
| Variáveis | Ano do diagnóstico | Total | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2013 | 2014 | 2015 | 2016 | 2017 | ||||||||
| N | % | N | % | N | % | N | % | N | % | N | % | |
| Região de residência | ||||||||||||
| Norte | 71 | 9,7 | 89 | 11,1 | 150 | 13,7 | 100 | 12,0 | 176 | 16,6 | 586 | 12,9 |
| Nordeste | 179 | 24,4 | 224 | 27,8 | 273 | 24,9 | 211 | 25,3 | 230 | 21,7 | 1.117 | 24,7 |
| Sudeste | 320 | 43,6 | 302 | 37,5 | 468 | 42,6 | 300 | 36,0 | 393 | 37,2 | 1.783 | 39,4 |
| Sul | 149 | 20,3 | 162 | 20,1 | 183 | 16,7 | 197 | 23,6 | 235 | 22,2 | 926 | 20,5 |
| Centro-Oeste | 15 | 2,0 | 28 | 3,5 | 24 | 2,2 | 25 | 3,0 | 24 | 2,3 | 116 | 2,6 |
| Total | 734 | 16,2 | 805 | 17,8 | 1.098 | 24,2 | 833 | 18,4 | 1.058 | 23,4 | 4.528 | 100,0 |
| Situação de encerramento a | ||||||||||||
| Cura/tratamento completo | 469 | 64,0 | 511 | 63,9 | 704 | 64,4 | 512 | 62,4 | - | - | 2.196 | 63,7 |
| Abandono | 140 | 19,1 | 153 | 19,1 | 221 | 20,2 | 161 | 19,6 | - | - | 675 | 19,6 |
| Óbito/óbito por outra causa | 52 | 7,1 | 60 | 7,5 | 74 | 6,8 | 66 | 8,0 | - | - | 252 | 7,3 |
| Falência | 55 | 7,5 | 49 | 6,1 | 55 | 5,0 | 31 | 3,8 | - | - | 190 | 5,5 |
| Mudança de esquema | 9 | 1,2 | 13 | 1,6 | 24 | 2,2 | 17 | 2,1 | - | - | 63 | 1,8 |
| Em tratamento | 1 | 0,1 | 5 | 0,6 | 11 | 1,0 | 29 | 3,5 | - | - | 46 | 1,3 |
| TBDR b | 6 | 0,8 | 9 | 1,1 | 3 | 0,3 | 2 | 0,2 | - | - | 20 | 0,6 |
| Transferências | 1 | 0,1 | - | - | 2 | 0,2 | 3 | 0,4 | - | - | 6 | 0,2 |
| Total | 733 | 21,3 | 800 | 23,2 | 1.094 | 31,7 | 821 | 23,8 | - | - | 3.448 | 100,0 |
a) O encerramento dos casos diagnosticados em 2017 não foi avaliado (tratamentos em curso).
b) TBDR: tuberculose drogarresistente
novas opções terapêuticas (n=23) foram incluídas no SITETB até o momento desta avaliação. A comparação entre os instrumentos de notificação - em papel impresso e on-line - identificou diferenças em 12 variáveis. Entre os 215 respondentes da pesquisa de satisfação, 37 (17,2%) sugeriram alterações no SITETB e destes, 18 (48,6%) consideraram-se atendidos quanto a sua satisfação com o sistema. Pela combinação dos itens avaliados, a flexibilidade do sistema revelou-se moderada.
Aceitabilidade
Dos 6.078 casos de TBDR notificados, 94,8% realizaram a cultura 1, 69,8% realizaram a cultura 2, 54,7% a cultura 3 e 43,6% a cultura 4. A proporção média de casos de TBDR com dados de coleta de cultura no período foi de 65,7%. Entre os casos novos de TBDR, 87,9% (n=3.979) foram testados para o HIV (Figura 2). O relacionamento probabilístico identificou, a partir de 6.018 casos de TBDR notificados no SITETB e 4.035 casos notificados no Sinan, 3.494 pares (casos em ambos os sistemas). Pela fórmula de Chapman, estimou-se um total de 6.950 casos de TBDR no período, e destes, 86,6% (n=6.018) notificados no SITETB. Dos que responderam à pesquisa de satisfação (n=215), 89,3% (n=192) estavam satisfeitos com o sistema, 84,2% (n=181) consideravam o SITETB de fácil operação e 87,0% (n=187) diziam-se aptos para usar todos seus recursos. A aceitabilidade geral foi moderada.
Sensibilidade
Em 2015, foram notificados 1.197 casos de TBMDR resistentes à rifampicina no SV-TBDR, ou 52,0% dos 2.300 casos estimados pela OMS para o mesmo período. Em 2016, foram notificados 41,3% (990/2.400) dos casos estimados, e em 2017, 45,8% (1.100/2.400) dos casos (Figura 2). A média simples calculada para os três anos foi de 46,4%, resultando em sensibilidade baixa.
Representatividade
Os casos de TBMDR notificados no SITETB ocorreram, com maior frequência, em jovens entre 20 e 39 anos (44,4%), do sexo masculino (67,4%), corroborando resultados disponíveis na literatura internacional. Padrão semelhante foi observado nos casos resistentes à rifampicina notificados no SITETB e na literatura consultada, além da mesma proporção de coinfecção pelo HIV (14,1%).
A distribuição de casos de TBDR por mês de diagnóstico foi constante ao longo do período, sem padrão de sazonalidade (Figura 3), sendo a representatividade considerada alta.
Oportunidade
A notificação no SITETB foi considerada oportuna em 83,9% dos casos novos de TBDR. Os tratamentos foram iniciados oportunamente em 90,3% dos casos de TBDR notificados no período. A validação foi oportuna em 66,9% (IC80% 61,9;71,9) dos casos novos notificados em 2017, selecionados na amostragem aleatória. Dos casos novos notificados entre 2013 e 2016, 96,4% foram encerrados oportunamente (Figura 2), sendo esse atributo considerado moderado.
Estabilidade
Em 2015, período de desabastecimento de insumo para a realização do TRM, verificou-se queda no número de testes realizados (em 2014, n=868; em 2015, n=699). Na pesquisa de satisfação, entre aqueles que não consideravam o SITETB totalmente confiável (n=55), 6 (10,9%) responderam que os dados salvos no SITETB eram perdidos, e 5 (9,1%) que os relatórios não produziam dados corretos. Entre os participantes da pesquisa (n=215), 143 (66,5%) utilizavam o SITETB há mais de cinco anos (Figura 2). A estabilidade geral foi considerada moderada.
Discussão
O SV-TBDR foi considerado um sistema complexo, de alta qualidade, flexibilidade, aceitabilidade, oportunidade e estabilidade moderadas, baixa sensibilidade, representativo e útil, tendo-se como referência os objetivos do Sistema de Informação da TBMR.4
O presente trabalho apresenta algumas limitações. A gestão dos medicamentos - processo integrante do SV-TBDR - não foi avaliada e os casos com desfecho ‘óbito’ tampouco foram verificados no Sistema de Informações sobre Mortalidade (SIM), sistema oficial de óbitos. Trata-se de dados e informações que, uma vez não identificados, confirmados e/ou avaliados, podem comprometer os resultados de um estudo. Outrossim, a não completitude dos dados pode ter sido superestimada pelos campos ignorados, possivelmente representativos do desconhecimento da informação e não da falta de preenchimento do campo. O erro de classificação no encerramento do caso no Sinan pode ter influenciado a aceitabilidade do sistema, pois somente os casos encerrados como TBDR foram utilizados para o relacionamento probabilístico com a base de dados do SITETB. A presente análise não utilizou dados do Gerenciador de Ambiente Laboratorial e, portanto, não se realizou no estudo em tela; se este estudo fosse realizado, seria possível identificar casos de TBDR não notificados, o que aumentaria a aceitabilidade do SV-TBDR.
Resultados variados sobre a simplicidade de sistemas semelhantes ao SV-TBDR em outros países são encontrados na literatura. No Iêmen, um estudo conduzido em unidades sentinela avaliou o SV-TBDR com simplicidade moderada.18 Nos Estados Unidos, um instrumento-piloto, elaborado para a obtenção de informações básicas dos casos de TBDR, foi considerado simples.19 Na comparação com os resultados desses dois trabalhos, pode-se considerar o SV-TBDR implantado em todo o país, com fluxos e atividades consolidadas, o que, em certa medida, justifica sua complexidade.
A alta qualidade dos dados reflete o conhecimento dos técnicos sobre as atividades recomendadas para o controle da TBDR, o que é fundamental não apenas para a qualidade dos dados, mas também, para o alcance de desfechos favoráveis dos casos de TBDR, conforme concluiu um estudo conduzido em Niterói, RJ.20 A testagem para o HIV apresentou percentuais superiores ao observado no sistema de vigilância da tuberculose sensível ao tratamento,21 o que reitera o conhecimento e a execução das ações de vigilância e pode colaborar com o início oportuno da terapia antirretroviral e a redução da mortalidade pela coinfecção TB-HIV.2
A incorporação de novas variáveis e de novas tecnologias no SITETB demonstrou a flexibilidade desse sistema de informação. Resultados diferentes foram relatados em uma avaliação de SV-TBDR realizada nos Estados Unidos, entre 2012 e 2015, quando se demonstrou preocupação diante da tecnologia e incorporação da vigilância dos casos de TBDR nos sistemas eletrônicos locais.19 Na pesquisa de satisfação, entretanto, o baixo percentual de sugestões de alterações atendidas pelos usuários do SITETB demonstra a importância da interlocução entre administradores e usuários, com vistas a melhorias em seu funcionamento.
Entre os itens avaliados no atributo ‘aceitabilidade’, foram identificados baixos percentuais de realização das culturas de acompanhamento. Resultados semelhantes foram documentados em exames de acompanhamento e avaliação de sistemas de vigilância da tuberculose sensível.7-9 Dessa forma, propõe-se a avaliação dos processos de trabalho, da rede laboratorial e do acompanhamento dos casos, com o propósito de identificar dificuldades e propor estratégias para corrigi-los. A capacidade de detecção de casos pelo SITETB (calculada a partir dos casos notificados no Sinan, no SITETB e por estimativa real de casos) foi avaliada como moderada. A melhora na detecção dos casos é possível, uma vez que, segundo a recomendação do Ministério da Saúde, os casos de TBDR notificados no SITETB devem também se encontrar notificados no Sinan e encerrados como TBDR.2 A aceitabilidade por parte do usuário, quando comparada à pesquisa de satisfação realizada em 2016, apresentou um maior número de indivíduos que se considera capaz de utilizar os recursos do SITETB e se diz satisfeito com o sistema.22
A baixa sensibilidade do SV-TBDR, tendo-se como base as estimativas da OMS, sugere a existência de lacunas na detecção de casos. Nesse sentido, estratégias com o propósito de identificar áreas para a estruturação da rede laboratorial e expansão diagnóstica da TBDR podem colaborar com o melhor conhecimento da resistência às drogas para tuberculose no país. A baixa sensibilidade do SV-TBDR já foi documentada em outros trabalhos, sendo destacada a necessidade de melhorias no acesso ao diagnóstico e tratamento.18
A oportunidade moderada para a notificação e a oportunidade baixa para a validação indicam que esses processos podem ser realizados em menor prazo de tempo, muito embora não exista um valor padronizado para ambas as oportunidades. A validação não oportuna, somada a outros fatores, como o tempo para a liberação de resultados laboratoriais,23 pode atrasar o início do tratamento, contribuindo para a disseminação de bacilos resistentes e, por conseguinte, a piora clínica do paciente.
O SV-TBDR foi considerado útil por oferecer condições para a notificação e o acompanhamento dos casos no Sinan e, principalmente, no SITETB. Fortalecer e descentralizar esse sistema de vigilância são objetivos atingidos, na medida em que ele é composto por fluxos de trabalho descentralizados e integrados, com a participação de gestores de diversas esferas e unidades de saúde. A identificação de estudos e avaliações com dados do SITETB,5,10,24,25 assim como o controle de estoque e o envio de medicamentos, atividades rotineiramente realizadas pelo SITETB, permitem reconhecer a utilidade do sistema.
Para o aperfeiçoamento e fortalecimento do SV-TBDR, recomenda-se aos gestores nacionais (i) revisar e atualizar seus objetivos, (ii) elaborar indicadores e metas para o SV-TBDR, (iii) atualizar concomitantemente os instrumentos manuais e a ficha on-line no SITETB, (iv) avaliar a rede diagnóstica e identificar áreas prioritárias para a TBDR e (v) propor avaliações periódicas dos casos e dados de TBDR. Aos Programas Estaduais e Municipais de Controle da Tuberculose, recomenda-se (i) monitorar periodicamente os casos e dados, (ii) avaliar a rede diagnóstica e a integração das informações entre o SITETB e o Sinan, ademais de (iii) capacitar periodicamente os usuários do SITETB.











 texto em
texto em