Introdução
A emergência e disseminação do vírus Zika (ZIKV) no hemisfério Sul, e particularmente nas Américas, representou um dos mais surpreendentes e desafiadores problemas de Saúde Pública da atualidade, em razão de ter produzido grave epidemia de microcefalia e outros desfechos fetais adversos. Até o início dos anos 2000, registros de casos e surtos esporádicos da febre pelo ZIKV eram restritos aos continentes africano e asiático, e a doença, considerada benigna e autolimitada.1 Entretanto, em 2015, o vírus foi identificado em cidades do Nordeste do Brasil2 e estima-se que, até o final de 2016, mais de 1,6 milhões de casos dessa arbovirose tenham ocorrido no país, com maior incidência no ano de 2016.4
Em 2015, a detecção da epidemia de microcefalia decorrente da transmissão congênita do ZIKV levou o Ministério da Saúde do Brasil e a Organização Mundial da Saúde a declararem situação de Emergência em Saúde Pública de Importância Nacionale Internacional, respectivamente.5 A seguir, investigações possibilitaram estabelecer essa relação causal, assim como a identificação de um leque de alterações neurológicas, tornando possível caracterizar um quadro sindrômico, logo denominado de síndrome congênita do Zika (SCZ).8
Até o final daquele ano, o Brasil registrou 3.174 casos e 38 óbitos suspeitos de microcefalia/SCZ relacionados à infecção pelo ZIKV.13 No ano seguinte, 2016, foram notificados 10.867 casos, dos quais 7.684 (70,7%) foram investigados e, ao final, 2.366 foram classificados como confirmados, 49 tidos como prováveis e 5.269 descartados. Entre os 2.366 casos confirmados, 200 foram a óbito,14 representando uma letalidade de 8,5%. Naquela ocasião, encontravam-se em investigação 3.183 (29,3%) casos que, somados aos notificados em 2017, totalizavam 5.739.15
Além dos graves efeitos adversos em fetos, o ZIKV pode acarretar sérias complicações em adultos, entre as quais iridociclite hipertensiva,16 síndrome de Guillain-Barré (SGB) e mielite transversa17 são as mais comumente descritas.
Considerando-se o cenário delineado pela emergência do ZIKV, a possibilidade de ocorrência de novas epidemias por esse vírus e as variações de características populacionais e socioambientais, capazes de impactar diretamente no risco da doença, entende-se ser imprescindível conhecer seu perfil epidemiológico em cada território, visando produzir informações que subsidiem novas estratégias de detecção e resposta rápida para essa virose emergente, e/ou seu aperfeiçoamento.
O estudo descreve a ocorrência de febre pelo vírus Zika e suas complicações na população do estado do Tocantins e em sua capital, a cidade de Palmas.
Métodos
Realizou-se um estudo descritivo a partir dos casos notificados de Zika no Tocantins, no período entre julho de 2015 e dezembro de 2016. O estado se situa na região Norte do Brasil, possui 139 municípios e uma população estimada em 1.565.062 habitantes em 2015; no ano de 2014, o índice de Gini calculado para o Tocantins era de 0,468.18
As seguintes bases de dados foram utilizadas:
Sistema de Informação de Agravos de Notificação (Sinan); e Formulários do Sistema Único de Saúde (SUS), sob a responsabilidade das unidades sentinela (FormSUS);
Registro de Eventos de Saúde Pública (RESP);
Sistema de Gerenciamento de Ambiente Laboratorial do Laboratório Central/Lacen (GAL);
Sistema de Informações sobre Nascidos Vivos (Sinasc); e
Sistema de Informações sobre Mortalidade (SIM).
Cada caso registrado em uma dessas bases de dados foi buscado nas demais, manualmente, visando-se identificar duplicidades e omissões, e corrigir possíveis erros ou inconsistências.
A última atualização dos dados oriundos do RESP, contemplada neste estudo, ocorreu em 22 de agosto de 2017. Para todos os casos confirmados de infecção pelo vírus Zika e seus desfechos adversos, considerou-se como diagnóstico final aqueles registrados pelos serviços de saúde, por já se encontrarem classificados segundo os critérios de definição estabelecidos pelo Ministério da Saúde. De forma resumida, considera-se caso confirmado de Zika aquele diagnosticado por exame laboratorial e/ou por critério clínico-epidemiológico, ou seja, um caso que tenha vínculo com outro caso confirmado e que apresente exantema maculopapular pruriginoso acompanhado de dois dos seguintes sinais: febre, hiperemia conjuntival, poliartrite e edema articular.19 Para microcefalia/SCZ, foram confirmados os recém-nascidos com ou sem microcefalia e teste laboratorial positivo para o ZIKV e/ou imagens compatíveis com aquelas produzidas por esse vírus.20
Calculou-se a incidência e/ou proporção dos casos notificados, confirmados e inconclusivos da febre pelo vírus Zika para a população total/100 mil hab. e para gestantes/mil nascidos vivos (NV), nos anos de 2015 e 2016. Também foram calculadas a incidência/100 mil hab. dos casos prováveis (casos notificados, após exclusão dos descartados), por sexo e faixa etária, e por município de residência, para o ano de 2016, bem como a incidência acumulada – no período 2015-2016 – de efeitos adversos da infecção pelo ZIKV/mil NV durante a gestação (aborto, prematuridade, baixo peso ao nascer e microcefalia/alteração do sistema nervoso central [SNC]). O número de casos prováveis distribuídos por semana epidemiológica (SE) foi representado em uma curva temporal. Os indicadores foram calculados para o estado do Tocantins e sua capital Palmas. Além disso, para cada ano objeto do estudo, os coeficientes de incidência de casos notificados de febre pelo vírus Zika, por município de residência, foram ordenados em quintis, e sua distribuição espacial representada no mapa do estado; a seguir, comparou-se a magnitude desses indicadores. Os casos de microcefalia/SCZ foram descritos de acordo com o trimestre no qual a gestante apresentou exantema maculopapular pruriginoso.
O projeto do estudo foi aprovado pela Superintendência de Gestão Profissional e Educação na Saúde, da Secretaria de Estado da Saúde do Tocantins, nos termos da Portaria SESAU no796, de 27 de junho de 2014; e pelo Comitê de Ética em Pesquisa do Instituto de Saúde Coletiva da Universidade Federal da Bahia (CEP/ISC/UFBA), mediante Certificado de Apresentação para Apreciação Ética (CAAE) no 1.929.507/2017.
Resultados
De julho a dezembro de 2015 e durante todo o ano de 2016, foram notificados no estado do Tocantins 4.472 (295,2/100 mil) e 6.303 (incidência: 411,1/100 mil hab.) casos de febre pelo vírus Zika, respectivamente. Em 2015, foram confirmados 1,3% dos casos (n=60) e 97,3% foram classificados como inconclusivos. No ano seguinte, 28,0% dos casos notificados foram confirmados (incidência: 115,1/100 mil hab.) e o percentual de casos inconclusivos foi de 7,4%. Na capital do estado, Palmas, a incidência dessa arbovirose em 2015 e em 2016 foi de 1.032,5/100 mil hab. e 979/100 mil hab., respectivamente. O percentual e a incidência de casos confirmados foram de 0,7% (7,3/100 mil hab.) em 2015 e 35,5% (347,7/100 mil hab.) em 2016. Quanto a febre pelo vírus Zika em gestantes, foram confirmados 14,7% dos 149 casos notificados em 2015 e 22,5% dos 662 notificados em 2016; a incidência de casos confirmados nesse grupo populacional foi de 0,9/mil NV (2015) e 7,5/mil NV (2016). Permaneceram classificados como inconclusivos 26,2% e 30,2% dos casos notificados em 2015 e 2016, respectivamente (Tabela 1). Em 2016, Palmas, concentrou 63% das notificações de febre pelo vírus Zika registradas na população geral do estado do Tocantins, enquanto em 2015 essa proporção foi de 43,5%.
Tabela 1 – Casos notificados (número e coeficiente de incidência), confirmados (número, percentual e coeficiente de incidência) e inconclusivos (número e percentual) de Zika segundo local de residência e ano de ocorrência, Tocantins e Palmas, julho-dezembro de 2015 e janeiro-dezembro de 2016
| Especificação | Tocantins | Palmas | ||||
|---|---|---|---|---|---|---|
| 2015 | 2016 | Acumulado | 2015 | 2016 | Acumulado | |
| População geral | ||||||
| Casos notificados (N) | 4.472 | 6.303 | 10.775 | 2.816 | 2.740 | 5.556 |
| Incidênciaª | 295,2 | 411,1 | 353,5 | 1.032,5 | 979,0 | 1.005,5 |
| Casos confirmadosb (N) | 60 | 1765 | 1825 | 20 | 973 | 993 |
| %c | 1,3 | 28,0 | 16,9 | 0,7 | 35,5 | 17,8 |
| Incidênciaa | 4,0 | 115,1 | 59,9 | 7,3 | 347,7 | 178,7 |
| Casos inconclusivos (N) | 4.351 | 470 | 4.821 | 2.778 | 26 | 2.804 |
| %c | 97,3 | 7,4 | 44,7 | 98,6 | 0,9 | 50,4 |
| Casos descartados (N) | 61 | 4.068 | 4.129 | 18 | 1.741 | 1.259 |
| %c | 1,3 | 64,5 | 38,8 | 0,6 | 63,5 | 31,6 |
| Gestantes | ||||||
| Casos notificados (N) | 149 | 662 | 811 | 66 | 265 | 331 |
| Incidênciad | 5,9 | 27,8 | 16,5 | 12,7 | 54,6 | 33,0 |
| Casos confirmadosc (N) | 22 | 149 | 171 | 12 | 77 | 89 |
| %d | 14,7 | 22,5 | 21,0 | 18,1 | 29,0 | 26,9 |
| Incidênciad | 0,9 | 7,5 | 3,5 | 2,3 | 15,8 | 8,8 |
| Casos descartados (N) | 88 | 313 | 401 | 22 | 111 | 133 |
| %d | 59,1 | 47,2 | 49,4 | 33,3 | 41,8 | 40.1 |
| Casos inconclusivos (N) | 39 | 200 | 239 | 32 | 77 | 109 |
| %d | 26,2 | 30,2 | 29,4 | 48,4 | 29,0 | 33,0 |
a) Casos notificados de julho a dezembro de 2015.
b) Incidência por 100 mil habitantes.
c) Casos confirmados pelos critérios clínico-epidemiológico e/ou laboratorial (enzimainumoensaio ou biologia molecular).
d) Percentual em relação ao total de casos notificados nas respectivas populações.
e) Incidência por mil nascidos vivos.
Observa-se na Tabela 2 que, em 2016, a incidência de casos prováveis de febre pelo vírus Zika foi mais elevada no sexo feminino, tanto para o estado do Tocantins (205,7/100 mil) como para a capital Palmas (490,7/100 mil). As faixas etárias de 20-39 anos (201,8/100 mil) e 40-59 (145,3/100 mil) registraram os maiores valores desse indicador, para o conjunto do estado. Na capital, considerando-se o total de casos, todas as faixas etárias exibiram valores superiores a 200/100 mil hab., variando de 212,5/100 mil hab. (5-9 anos), a 446,9/100 mil hab. (20-39 anos).
Tabela 2 – Número e coeficiente de incidênciaa de casos prováveisb de Zika de acordo com a faixa etária e o sexo, Tocantins e Palmas, 2016
| Faixa etária (em anos) | Tocantins | Palmas | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Masculino | Feminino | Total | Masculino | Feminino | Total | |||||||
| N | Incidência | N | Incidência | N | Incidência | N | Incidência | N | Incidência | N | Incidência | |
| ≤4 | 73 | 107,8 | 84 | 129,3 | 157 | 118,3 | 37 | 292,4 | 37 | 308,8 | 74 | 300,4 |
| 5-9 | 47 | 65,1 | 68 | 96,6 | 115 | 80,7 | 20 | 161,3 | 33 | 263,2 | 53 | 212,5 |
| 10-19 | 122 | 82,8 | 235 | 161,6 | 357 | 121,9 | 45 | 175,1 | 106 | 394,3 | 151 | 287,2 |
| 20-39 | 281 | 104,8 | 784 | 301,9 | 1.065 | 201,8 | 137 | 246,0 | 369 | 641,4 | 506 | 446,9 |
| 40-59 | 128 | 81,8 | 316 | 211,7 | 444 | 145,3 | 55 | 215,8 | 126 | 481,9 | 181 | 350,5 |
| ≥60 | 31 | 46,8 | 66 | 101,3 | 97 | 73,8 | 10 | 159,3 | 24 | 365,4 | 34 | 264,6 |
| Total | 682 | 87,7 | 1.553 | 205,7 | 2.235 | 145,8 | 304 | 220,0 | 695 | 490,7 | 999 | 357,0 |
a) Incidência por 100 mil habitantes.
b) Casos prováveis = casos notificados, excluídos os descartados.
A maioria dos casos prováveis no Tocantins, em 2016, concentrou-se entre as semanas epidemiológicas 7 e 11, sendo o pico registrarem na SE 8, com 367 casos notificados. A partir da SE 12, o número de notificações passou a decrescer, até se registrar 6 casos na semana 51 (Figura 1). Verifica-se na Figura 2 que, em 2015, os municípios situados nas regiões central e noroeste do estado apresentaram incidências mais elevadas de casos notificados, destacando-se Colinas (1.995/100 mil), Palmas (1.032,5/100 mil) e Paraíso (894,5/100 mil). Em 2016, foram os municípios localizados nas regiões norte, nordeste e central do Tocantins a exibir as maiores incidências, entre eles Guaraí, Miracema do Tocantins, Pugmil e Silvanópolis, com valores que variavam entre 1.022,4/100 mil e 2.035,9/100 mil hab.
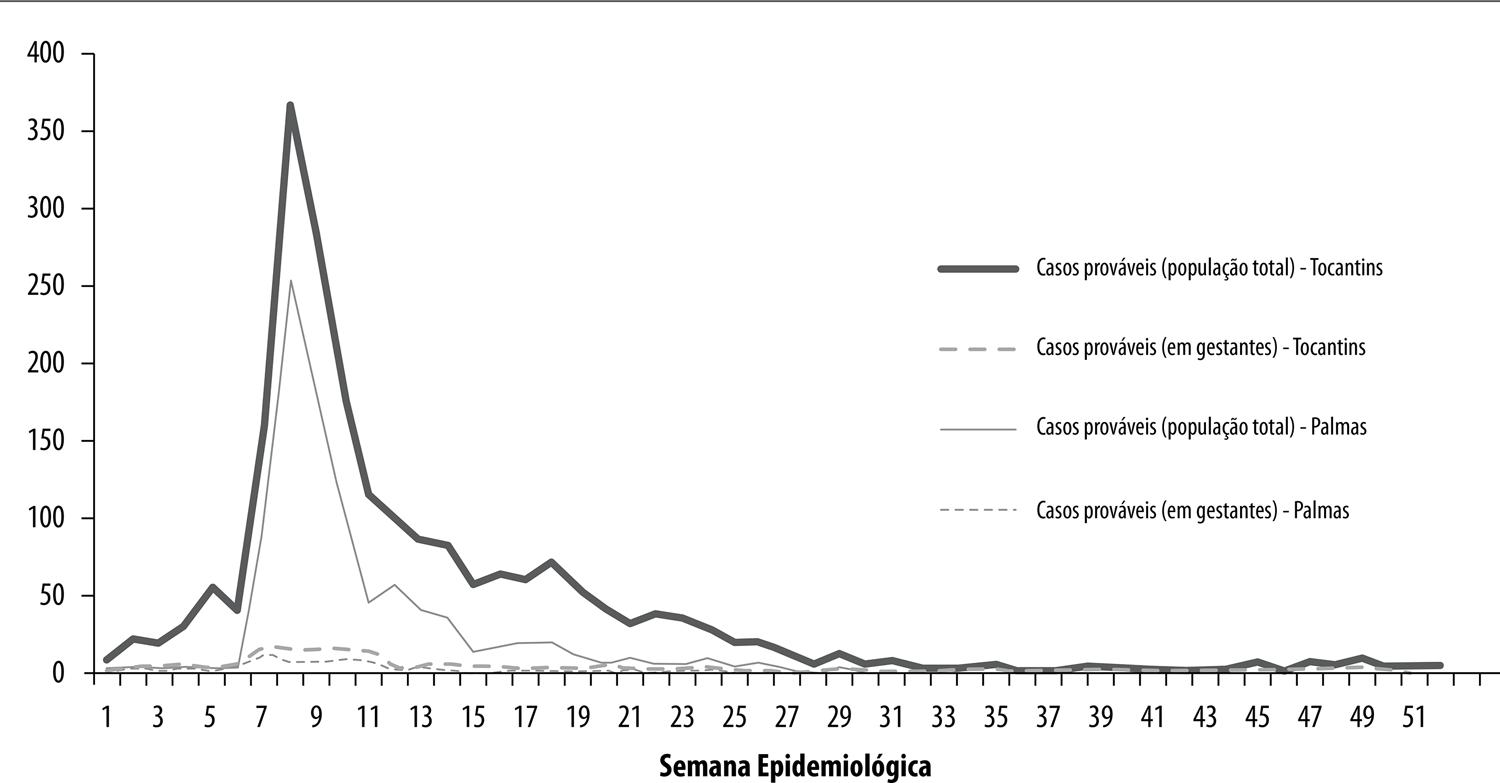
Figura 1 – Número de casos prováveisa de Zika na população total e em gestantes, por semana epidemiológica, Tocantins e Palmas, 2016a) Casos prováveis = casos notificados, excluídos os descartados.
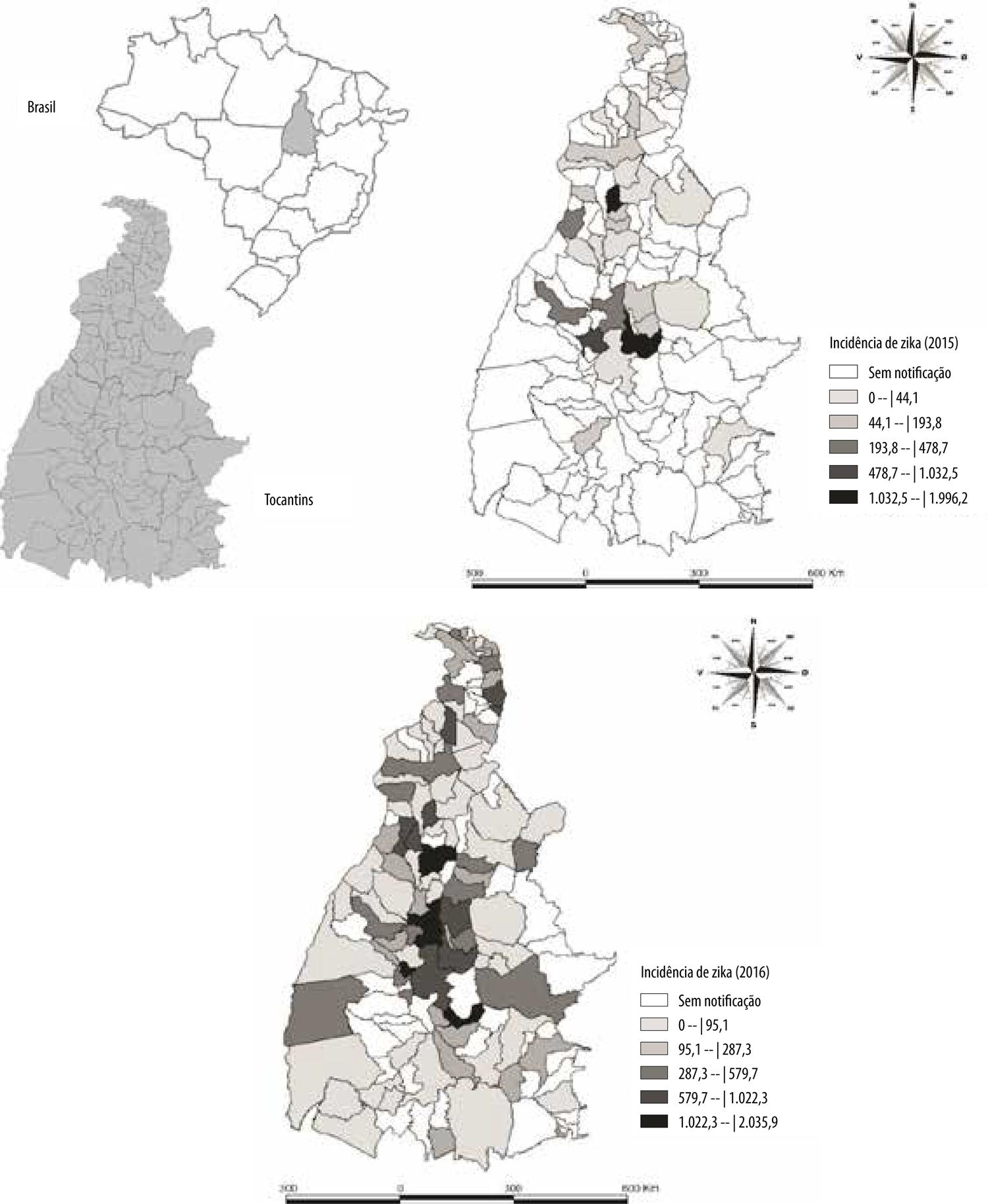
Figura 2 – Distribuição espacial do coeficiente de incidência de casos notificados de Zika (por 100 mil hab.) segundo município de residência, Tocantins, julho-dezembro de 2015 e janeiro-dezembro de 2016
Entre 2015 e 2016, de 171 casos (acumulados) confirmados de Zika na gestação, no Tocantins como um todo, 35 (20,4%) resultaram em desfechos adversos. Destes, 11 (31,4%) eram de residentes em Palmas, cidade onde foram confirmados 89 casos de Zika em gestantes, no período. No ano de 2015 não foram notificados casos de microcefalia e/ou alterações do sistema nervoso central (SNC) ou alterações de outros órgãos ou sistemas, relacionados ao ZIKV, no Tocantins; foi confirmado um único caso da SGB devido ao ZIKV, ocorrido no ano seguinte, 2016. Em Palmas, especialmente, não houve registro de casos de microcefalia relacionados à Zika na gestação, durante o período do estudo. Na Tabela 3, pode-se verificar que, durante o referido período, as incidências de desfechos adversos da infecção pelo vírus Zika na gestação, no estado, foram: parto prematuro, 0,2/mil NV; baixo peso ao nascer, 0,1/mil NV; prematuridade e baixo peso ao nascer, 0,2/mil NV; aborto, 0,2/mil NV; e microcefalia/alterações do SNC ou de outro sistema/órgão, 0,1/mil NV. Em Palmas, a incidência de desfechos adversos da infecção por ZIKV na gestação foi de: parto prematuro, 0,2/mil NV; baixo peso ao nascer, 0,3/mil NV; prematuridade e baixo peso ao nascer, 0,5/mil NV; e aborto, 0,1/mil NV.
Tabela 3 – Número, percentual e coeficiente de incidência (por mil nascidos vivos) de desfechos adversos da infecção pelo vírus ZIKAa na gestação, Tocantins e Palmas, julho de 2015-dezembro de 2016
| Desfechos | Tocantins | Palmas | ||||
|---|---|---|---|---|---|---|
| N | % | Incidência | N | % | Incidência | |
| Prematuridade | 8 | 22,8 | 0,2 | 2 | 18,2 | 0,2 |
| Baixo peso ao nascerb | 7 | 20,0 | 0,1 | 3 | 27,3 | 0,3 |
| Prematuridade e baixo peso | 9 | 25,7 | 0,2 | 5 | 45,4 | 0,5 |
| Aborto | 8 | 22,8 | 0,2 | 1 | 9,0 | 0,1 |
| Microcefalia/alterações do SNCc | 4 | 11,4 | 0,1 | – | – | – |
| Total | 35 | 100,0 | 0,7 | 11 | 100,0 | 1,1 |
a) Referem-se a produtos da gravidez de 156 mulheres residentes no Tocantins e 84 em Palmas, cuja infecção por Zika foi confirmada pelos critérios clínico-epidemiológico e/ou laboratorial (enzimainumoensaio ou biologia molecular).
b) Peso ao nascer <2.500g.
c) SNC: sistema nervoso central.
Notas:
i) Duas gestantes que tiveram aborto e três que tiveram nascidos vivos com microcefalia/alterações do SNC foram notificadas apenas no RESP, ou seja, não constam no Sinan.
ii) Número total de nascidos vivos no Tocantins entre 2015 e 2016, 48.902; e em Palmas, 10.052.
Dos quatro recém-nascidos que apresentavam microcefalia/SCZ, três tinham registro da mãe ter apresentado exantema no primeiro trimestre da gestação. Desses três casos, dois foram confirmados por ultrassonografia transfontanela e tomografia computadorizada, e uma dessas crianças faleceu logo após o nascimento. O quarto caso não dispunha de registro de informação sobre sinais e sintomas de Zika no curso da gestação.
Observou-se, no RESP, ausência ou incompletude no registro de vários dados ou, então, incompletude. Em mais de 80% dos registros de fetos e recém-nascidos com suspeita de microcefalia e/ou alteração do SNC, havia campos com informação ignorada ou sem informação sobre o resultado do exame laboratorial para Zika ou do perímetro cefálico; e alguns casos, considerados em investigação ou como descartados, apresentavam exames positivos confirmando a infecção pelo vírus Zika.
Discussão
A epidemia da febre pelo vírus Zika no Tocantins apresentou grande magnitude, desde seu início em julho de 2015. No mesmo ano, a capital Palmas foi o município com a maior proporção de casos notificados dessa arbovirose no estado, e teve uma elevada incidência de casos confirmados. Tanto no estado como na capital, foi baixo o percentual de casos confirmados. Maiores riscos para ocorrência de Zika foram observados no sexo feminino e na faixa etária de 20 a 39 anos, enquanto os menores de 10 e os maiores de 60 anos apresentaram riscos mais baixos. A maioria dos casos prováveis ocorreu entre os meses de fevereiro e março. Prematuridade e baixo peso ao nascer foram os desfechos adversos mais frequentes da infecção pelo ZIKV durante a gestação, e não foram registrados casos de microcefalia/alterações do SNC na capital. Apenas um caso de síndrome de Guillain-Barré foi notificado e confirmado, no Tocantins.
Na região Norte, Tocantins foi o estado a apresentar o maior risco de ocorrência de Zika em 2016, e a sexta maior incidência do Brasil, tem sido o valor médio desse indicador, para o mesmo ano, de 105,3/100 mil hab.Em Palmas, esse risco foi comparável aos apresentados por municípios de Mato Grosso, estado com maior incidência da virose em 2016.21 A ampla disseminação do mosquito Aedes aegypti e sua grande competência como transmissor do ZIKV, aliadas à inexistência de ‘imunidade de rebanho’ na população, dada a não exposição ao vírus até aquele momento,11 podem ter contribuído para a elevada incidência verificada no Tocantins, por este estudo.
O maior risco de ocorrência da doença no sexo feminino e na faixa etária de 20-39 anos é um achado consistente com a literatura.22 Alguns autores sugerem que, por permanecerem mais tempo em casa, as mulheres estão mais expostas ao vetor Aedes aegypti, de hábitos intra e peridomiciliares.24Ademais, o fato de as mulheres demandarem com maior frequência os serviços de saúde seria mais uma hipótese para explicar a maior notificação de Zika nesse grupo populacional.
A sazonalidade da Zika é similar à de outras arboviroses com maior frequência de notificações nos meses mais quentes do ano. Como se sabe, condições ambientais e climáticas, a exemplo de alta umidade, pluviometria e temperaturas elevadas (entre 32º e 35ºC), favorecem a multiplicação dos vetores, especialmente nos meses chuvosos.25 Entretanto, não foram disponibilizadas informações sobre os níveis de infestação pelo A. aegypti (índice de infestação predial) no Tocantins, no sentido de se verificar essa relação.
As maiores incidências de Zika, registradas em 2015, em Palmas, Colinas e Paraíso especialmente, podem ser explicadas pelo fato de, naquele ano, apenas unidades sentinelas dessas localidades terem notificado casos da febre. O elevado número de casos inconclusivos, possivelmente, decorreu da insuficiência e/ou inexistência de conhecimento sobre a Zika e da insuficiência na oferta de exames laboratoriais pelo estado.
A elevada frequência de baixo peso ao nascer e prematuridade também é referida como um dos efeitos adversos da infecção pelo ZIKV durante a gestação,26possivelmente devido a alteração do fluxo da artéria umbilical, lesão placentária e volume anormal de líquido amniótico, provocados por este arbovírus.27 Embora os resultados do presente trabalho não permitam qualquer afirmação sobre a existência de relação entre o período em que a gestante foi infectada pelo ZIKV e a gravidade dos desfechos neurológicos, não se pode descartar essa possibilidade, visto que, nos três casos de microcefalia/SCZ para os quais se dispunha dessa informação, a possível infecção materna (presença de rash) ocorreu no primeiro trimestre de gestação. Este achado está em consonância com os de outros autores,28o que fortalece a hipótese da existência dessa relação.
Salienta-se a necessidade de cautela na interpretação dos resultados desta pesquisa, em razão da semelhança dos quadros clínicos de Zika, dengue e chikungunya, da elevada frequência de casos inconclusivos, e do fato de a febre Zika ser uma doença de notificação compulsória somente a partir de fevereiro de 2016. A inexistência de testes laboratoriais específicos confiáveis, simples e baratos para seu diagnóstico é mais um fator limitante, agravado pela fragilidade da rede de diagnóstico laboratorial do estado: no Tocantins, os exames laboratoriais disponíveis eram realizados apenas na capital. Ademais, inconsistências dos casos registrados entre os sistemas de informações também podem dificultar o delineamento de uma situação epidemiológica mais próxima da realidade. Outros problemas foram observados, durante o levantamento dos dados, referentes ao registro de gestantes com suspeita da doença, notificadas apenas no Registro de Eventos de Saúde Pública (RESP) e não no Sistema de Informação de Agravos de Notificação (Sinan) além do não preenchimento de diversos campos do próprio formulário do RESP. Contudo, a identificação de alguns dos problemas apresentados pelos sistemas de informações para a vigilância da Zika, principalmente no que se refere ao preenchimento dos formulários e às dificuldades de realização de exames laboratoriais – entre outros –, mais além de representar um importante subproduto do presente estudo, aponta para a relevância e necessidade de seu aprimoramento.
Em que pesem tais limitações, conclui-se que a epidemia de Zika no Tocantins apresentou grande intensidade. Não obstante, os efeitos adversos da infecçção pelo ZIKV na população total e entre gestantes foram muito menos frequentes do que em estados da região Nordeste do Brasil, no período avaliado.14Sobretudo, os danos foram analisados apenas entre fetos e crianças vivas logo após o nascimento. Sabe-se que nascidos vivos de gestantes infectadas pelo ZIKV, mesmo sem diagnóstico de microcefalia/SCZ ao nascer, podem apresentar diversas malformações neurológicas ou alterações musculo-esqueléticas, oculares, e outras complicações de saúde, que virão a se manifestar posteriormente.9
Se todavia não se conhecem, em toda a sua dimensão, os efeitos da infecção por ZIKV ao longo do período de crescimento e desenvolvimento infantil, fazem-se necessários (i) o monitoramento especial de crianças nascidas em áreas de risco de ocorrência de Zika e (ii) o levantamento de possíveis casos cujas manifestações clínicas se manifestaram mais tardiamente, em registros de serviços de atenção à saúde, como os de fisioterapia, e no BPC (Benefício de Prestação Continuada). É mister oferecer atenção especial a essas crianças quando apresentarem alterações no decorrer de sua infância. Tais iniciativas, de caráter longitudinal, poderão contribuir com novas hipóteses de ampliação do conhecimento sobre tão importante problema de saúde da população.










 texto en
texto en