Introdução
Dispersada a partir da província chinesa de Hubei em dezembro de 2019, já tendo alcançado 196 outros países, a atual pandemia de COVID-19, assim declarada pela Organização Mundial da Saúde (OMS) em 11 de março de 2020, representa críticos desafios para a Saúde Pública e a comunidade científica interncaional.1 As infecções por betacoronavírus apresentam, em geral, uma evolução branda; porém, observaram-se letalidades de 10 e 37% nas epidemias de Severe Acute Respiratory Syndrome (SARS), em 2002/2003, e de Middle East Respiratory Syndrome (MERS), em 2012.4 A infecção pelo Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) causa a Coronavirus Disease 2019 (COVID-19) e pode cursar como síndrome gripal (SG) ou evoluir para formas graves, que caracterizam a síndrome respiratória aguda grave (SRAG).2
No Brasil, a transmissão comunitária do SARS-CoV-2 foi reconhecida pelo Ministério da Saúde, primeiramente, nos municípios de São Paulo e Rio de Janeiro, e posteriormente, em todo o território nacional, a partir de 20 de março de 2020.8Até o dia 19 de setembro de 2020, a OMS registrou 30.370.875 casos confirmados de COVID-19, com 948.797 óbitos.2 O Brasil, no mesmo período, somou 4.528.240 casos confirmados e 136.532 óbitos, com uma letalidade de 3,0%, figurando como o segundo país em número de casos e óbitos por COVID-19 no mundo.10 Somente o estado do Rio de Janeiro registrou, até a mesma data (19/9/2020), 251.261 casos confirmados e 17.634 óbitos, com 7,0% de letalidade.10 Tais números estão potencialmente subestimados, devido à subnotificação e ao déficit na disponibilidade de testagem laboratorial em massa.9
Até o dia 18 de julho, foram notificados, em todo o país, 441.194 casos de SRAG, dos quais 48,4% confirmados para COVID-19. Do total de 115.654 óbitos por SRAG no período, 66,1% foram confirmados para COVID-19. A maioria dos óbitos por SRAG COVID-19 foi do sexo masculino (58,2%), de pessoas entre 70 e 79 anos de idade (25,0%), e em portadores de alguma comorbidade associada, com destaque para cardiopatia, diabetes mellitus e doença renal.13
Estudos recentes, ao descreverem o perfil clínico-epidemiológico dos casos confirmados de COVID-19 e fatores associados à gravidade da doença e ao óbito, mostraram variabilidade, ainda que consideradas as diferenças nos períodos analisados, o tamanho amostral e a padronização dos dados.3 Reconhece-se, há um consenso relativo sobre o fato de, não obstante a maioria dos casos apresentar prognóstico favorável, indivíduos idosos e com condições crônicas subjacentes poderem apresentar pior prognóstico.No que se refere à questão social, a distribuição desigual de condições, como acesso a assistência e tratamento, tipo de trabalho, moradia e saneamento, afetam a propagação da pandemia no Brasil.12
Diante dessa emergência de caráter pandêmico e grande impacto na Saúde Pública, a vigilância epidemiológica assume um papel fundamental, não somente na notificação, investigação e encerramento dos casos, mas também na identificação das características da população acometida e dos fatores associados à maior gravidade e letalidade da nova doença, contribuindo para o planejamento da assistência e o enfrentamento da pandemia.
O objetivo deste estudo foi descrever o perfil clínico-epidemiológico dos casos suspeitos de COVID-19 internados em um hospital federal, situado no município do Rio de Janeiro, e identificar fatores associados ao óbito.
Métodos
Estudo observacional seccional, a partir de dados da vigilância epidemiológica do Hospital Federal dos Servidores do Estado (HFSE), Rio de Janeiro, RJ, desde o primeiro caso suspeito de COVID-19 notificado e internado na instituição em 5 de março de 2020, até 4 de julho de 2020, no fechamento da Semana Epidemiológica 27.
Este hospital federal, de atendimento geral e unidade de ensino, também é unidade de saúde de referência para alta complexidade em várias especialidades, incluindo gestação de alto risco. Ele se localiza no município do Rio de Janeiro e integra a Rede de Vigilância Epidemiológica Hospitalar de Interesse Nacional (REVEH). O HFSE tem uma capacidade instalada de 398 leitos; porém, durante o período do estudo, funcionou com 200 leitos operacionais, em média, sobretudo devido ao impacto dos afastamentos de recursos humanos relacionados à pandemia.
Foram incluídos na pesquisa todos os casos internados que preenchiam os critérios de SRAG e SG definidos pelo Ministério da Saúde, notificados mediante fichas específicas de SRAG e de SG. O critério de confirmação de COVID-19 utilizado foi o laboratorial, por RT-PCR (sigla em inglês para Reverse-Transcriptase Polymerase Chain Reaction, ou reação da transcriptase reversa seguida pela reação em cadeia da polimerase), ou o clínico-epidemiológico.8
As variáveis independentes analisadas foram:
sexo (feminino; masculino);
idade (anos: até 19; 20 a 49; 50 a 69; 70 ou mais);
encerramento do caso (COVID-19 confirmado, descartado ou em investigação);
presença de comorbidade (sim ou não), para cada categoria: doença cardiovascular (DCV), diabetes mellitus (DM), neoplasia, obesidade, doença neurológica crônica, pneumopatia crônica, doença hematológica crônica, doença hepática crônica, infecção pelo vírus da imunodeficiência humana (HIV);
uso de terapia intensiva (UTI: sim; não);
suporte ventilatório (invasivo; não invasivo; sem suporte);
resultado de radiografia simples ou tomografia computadorizada de tórax (com imagem em vidro fosco ou não).
O desfecho analisado foi o óbito hospitalar ou não, aferido até a data de fechamento do estudo.
O Serviço de Epidemiologia do HFSE alimenta um banco de dados local, a partir das fichas de investigação epidemiológica preenchidas em planilha eletrônica. Esse banco de dados constituiu a base do presente estudo.
Foi realizada análise descritiva bivariável e múltipla por regressão logística, para o estudo de fatores associados ao óbito hospitalar, utilizando-se o programa SPSS versão 18. Na análise bruta, utilizou-se o teste de qui-quadrado de Pearson ou o teste exato de Fisher para as variáveis categóricas. Considerou-se estatisticamente significativo o p-valor <0,05. Para a regressão logística, foram incluídas as variáveis que apresentaram associação com o óbito na análise bruta (p<0,10) e aquelas consideradas de importância clínica. Foram estudados dois modelos: o modelo 1 considerou todos os casos suspeitos internados; e o modelo 2, apenas os casos de COVID-19 confirmados. Foram usados o método enter, o teste de Wald para significância das variáveis independentes, a análise de concordância e o teste de Hosmer-Lemeshow. Para estimativa das chances de óbito, utilizaram-se a odds ratio (também conhecida como OR, sigla em inglês para razão de chances) e seus intervalos de confiança de 95% (IC95%).
Considerando-se a amostra total de casos, uma razão de prevalência do desfecho entre grupos com ou sem a variável de interesse igual a 1,8 (no caso da neoplasia) e uma diferença de 22% na distribuição do desfecho entre esses grupos, o poder foi estimado em 92%. Para o conjunto dos casos confirmados, considerando-se parâmetros similares, o poder foi de 67%.
O presente estudo compõe a pesquisa ‘Vigilância epidemiológica e perfil clínico-epidemiológico dos agravos de notificação compulsória atendidos no Hospital Federal dos Servidores do Estado desde a implantação do Serviço de Epidemiologia’, aprovada pelo Comitê de Ética em Pesquisa (CEP) do HFSE em 14 de julho de 2014: Parecer circunstanciado no 000.534.
Resultados
No período do estudo, foram notificados no HFSE 1.482 casos suspeitos de COVID-19. A Figura 1 apresenta o fluxograma do processo de definição dos participantes. Neste estudo, foram incluídos todos os 376 casos internados, dos quais 361 (96,0%) preencheram os critérios de SRAG. A distribuição mensal das notificações realizadas até 4 de julho de 2020 foi a seguinte: março, 13 (3,5%); abril, 79 (21,0%); maio, 157 (41,8%); junho, 116 (30,9%); e julho, 11 (2,9%). O intervalo de tempo entre início de sintomas e notificação variou de menos de 24 horas até 51 dias, com mediana de 4 dias.
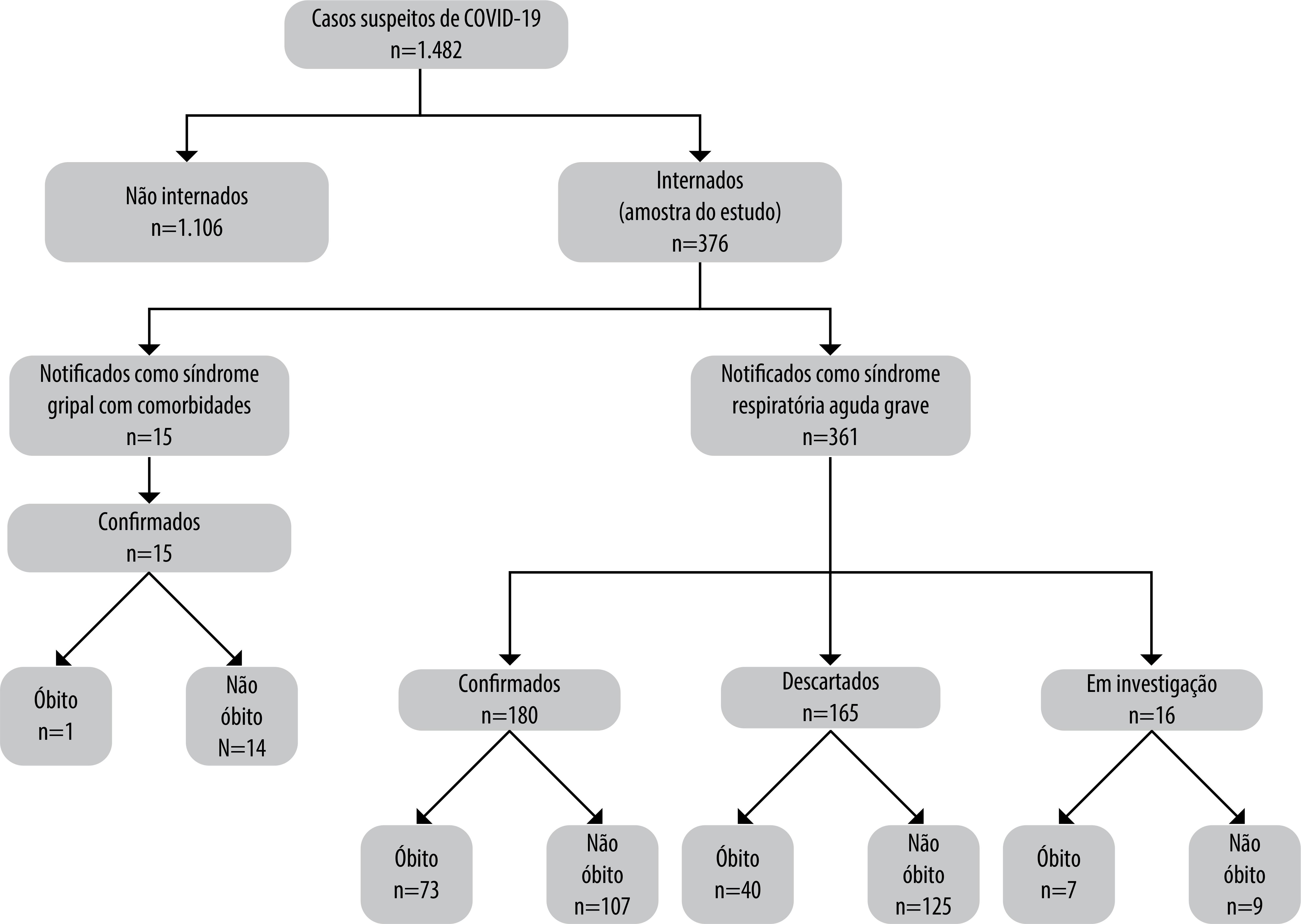
Figura 1 – Fluxograma dos participantes do estudo de casos suspeitos de COVID-19 segundo critério de notificação, confirmação diagnóstica da doença e sua evolução, internados no Hospital Federal dos Servidores do Estado, Rio de Janeiro, 5 de março a 4 de julho de 2020
Entre os casos, 275 (73,1%) eram usuários do HFSE em tratamento de outras doenças, e destes, 229 (83,3%) pacientes ambulatoriais e 46 (16,7%) internados, que iniciaram quadro suspeito de COVID-19; 92 (24,5%) foram encaminhados pela regulação de leitos; e 9 (2,4%) eram funcionários do hospital. Dos 92 casos oriundos da regulação, 21 (22,8%) foram regulados como pacientes de COVID-19, e 71 (77,2%), como pacientes de outras doenças; destes, 43 (60,6%) foram confirmados para COVID-19 no HFSE, com início de sintomas compatível com infecção no setor de atendimento do hospital onde se encontravam anteriormente.
Foram confirmados como COVID-19 195 casos (51,9%), dos quais 181 (92,8%) por critério laboratorial e 14 (7,2%) por critério clínico-epidemiológico (destes, todos incluíram a presença de imagem radiológica sugestiva); 165 casos (43,9%) foram descartados e 16 (4,3%) estavam em investigação quando do fechamento do estudo em tela.
A Tabela 1 apresenta o perfil dos casos notificados segundo a confirmação do diagnóstico de COVID-19. Houve predomínio do sexo feminino (52,9%). Entre as mulheres, 80 (40,2%) estavam em idade fértil, e destas, 18 (22,5%) eram gestantes e 6 (7,5%) puérperas, sendo 11 (61,1%) e 3 (50,0%), respectivamente, confirmadas para COVID-19. Das gestantes e puérperas, 18 (75,0%) eram de alto risco, predominando doença cardiovascular (8; 33,3%), obesidade (6; 25,0%) e diabetes mellitus (3;12,5%); não houve óbitos entre elas.
Tabela 1 – Perfil clínico-epidemiológico dos casos suspeitos de COVID-19 internados (n=376), segundo diagnóstico da doença, no Hospital Federal dos Servidores do Estado, Rio de Janeiro, 5 de março a 4 de julho de 2020
| Variável | COVID-19 confirmado n (%) | COVID-19 descartado n (%) | Em investigação N (%) | Total n (%) | p-valora |
|---|---|---|---|---|---|
| Sexo | 0,009 | ||||
|
| |||||
| Feminino | 112/195 (57,4) | 84/165 (50,9) | 3/16 (18,8) | 199/376 (52,9) | |
| Masculino | 83/195 (42,6) | 81/165 (49,1) | 13/16 (81,3) | 177/376 (47,1) | |
|
| |||||
| Faixa etária (anos) | 0,001 | ||||
|
| |||||
| ≤19 | 15/195 (7,7) | 41/165 (24,8) | 1/16 (6,3) | 57/376 (15,2) | |
| 20-49 | 60/195 (30,8) | 38/165 (23,0) | 5/16 (31,3) | 103/376 (27,4) | |
| 50-69 | 67/195 (34,4) | 51/165 (30,9) | 5/16 (31,3) | 123/376 (32,7) | |
| ≥70 | 53/195 (27,2) | 35/165 (21,2) | 5/16 (31,3) | 93/376 (24,7) | |
|
| |||||
| Comorbidade (pelo menos 1) | 162/195 (83,1) | 127/165 (77,0) | 12/16 (75,0) | 301/376 (80,1) | 0,308 |
|
| |||||
| Doença cardiovascular | 93/195 (47,7) | 53/165 (32,1) | 5/11 (45,5) | 151/376 (40,2) | 0,008 |
| Diabetes mellitus | 65/195 (33,3) | 27/165 (16,4) | 3/16 (18,8) | 95/376 (25,3) | 0,001 |
| Neoplasia | 25/195 (12,8) | 30/165 (18,2) | 6/16 (37,5) | 61/376 (16,2) | 0,024 |
| Obesidade | 19/195 (9,7) | 9/165 (5,5) | 1/16 (6,3) | 29/376 (7,7) | 0,307 |
| Doença neurológica crônica | 11/195 (5,6) | 18/165 (10,9) | 0/16 (0,0) | 29/376 (7,7) | 0,087 |
| Doença renal crônica | 11/195 (5,6) | 9/165 (5,5) | 1/16 (6,3) | 21/376 (5,6) | 0,990 |
| Pneumopatia crônica | 10/195 (5,1) | 18/165 (10,9) | 0/16 (0,0) | 28/376 (7,4) | 0,058 |
| Doença hematológica | 10/195 (5,1) | 13/165 (7,9) | 1/16 (6,3) | 24/376 (6,4) | 0,568 |
| Doença hepática crônica | 6/195 (3,1) | 8/165 (4,8) | 0/16 (0,0) | 14/376 (3,7) | 0,489 |
| Infecção por HIVb | 5/195 (2,6) | 6/165 (3,6) | 0/16 (0,0) | 11/376 (2,9) | 0,649 |
|
| |||||
| Uso de UTIc | 88/195 (45,1) | 53/165 (32,1) | 3/16 (18,8) | 144/376 (38,3) | 0,011 |
|
| |||||
| Suporte ventilatóriod | 0,007 | ||||
|
| |||||
| Invasivo | 60/191 (31,4) | 27/165 (16,4) | 2/16 (12,5) | 89/372 (23,9) | |
| Não invasivo | 69/191 (36,1) | 67/165 (40,6) | 5/16 (31,3) | 141/372 (37,9) | |
| Sem suporte | 62/191 (32,5) | 71/165 (43,0) | 9/16 (56,3) | 142/372 (38,2) | |
|
| |||||
| Imagem em vidro fosco | <,001 | ||||
|
| |||||
| Sim | 92/195 (47,2) | 21/165 (12,7) | 4/16 (25,0) | 117/376 (31,1) | |
| Não | 60/195 (30,8) | 53/165 (32,1) | 7/16 (43,8) | 120/376 (31,9) | |
| Não realizada/ignorada | 43/195 (22,1) | 91/165 (55,2) | 5/16 (31,3) | 139/376 (37,0) | |
|
| |||||
| Óbito | 74/195 (37,9) | 40/165 (24,2) | 7/16 (43,8) | 121/376 (32,2) | 0,013 |
a) p-valor do teste de qui-quadrado de Pearson.
b) HIV: vírus da imunodeficiência humana (sigla em inglês para human immunodeficiency virus).
c) UTI: unidade de terapia intensiva.
d) Excluídos 4 casos com suporte ventilatório ignorado.
A idade dos casos variou de menos de 1 a 94 anos, com mediana de 55 anos. A distribuição etária foi heterogênea entre casos confirmados e descartados; nos confirmados, o percentual de crianças e adolescentes foi, aproximadamente, um terço daquele nos descartados. A presença de comorbidades foi elevada em todas as faixas etárias, inclusive aquela até 19 anos, na qual 73,7% (42/76) tinham pelo menos uma comorbidade. Entre os confirmados de todas as idades, 83,1% tinham pelo menos uma comorbidade, predominando doença cardiovascular, diabetes mellitus e neoplasia.
A utilização de UTI ocorreu em 45,1% dos casos confirmados, sendo significativamente maior do que nos descartados. Da mesma forma, o uso de suporte ventilatório invasivo foi significativamente maior entre os confirmados. Com relação aos exames de imagem, em 119 casos (31,6%) eles não foram realizados ou a informação sobre o laudo era ignorada até o fechamento do estudo. Entre os casos confirmados, 92 dos 152 com exame identificado (60,5%, excluídos os não realizados/ignorados) apresentaram padrão de vidro fosco considerado sugestivo dessa infecção. Entretanto, imagens em vidro fosco também foram descritas em alguns casos descartados, sobretudo naqueles com neoplasia pulmonar.
A letalidade geral foi de 32,2%, sendo de 37,9% nos confirmados versus 24,2% nos descartados (p=0,013); a letalidade foi muito elevada nos casos que ainda se encontravam em investigação.
A Tabela 2 apresenta a evolução dos casos notificados (óbito; não óbito) segundo variáveis analisadas. Pessoas do sexo masculino e faixas etárias mais avançadas apresentaram maior chance de óbito. A confirmação da COVID-19 associou-se a maior letalidade, em relação aos casos descartados (OR=2,52 – IC95% 1,60;3,96). Quanto às comorbidades, associaram-se – significativamente – a uma maior letalidade a presença de neoplasia (OR=2,58 – IC95% 1,48;4,52) e doença hepática crônica (OR=4,02 – IC95% 1,32;12,26). A presença de pneumopatia crônica prévia associou-se a menor letalidade; nesses casos, havia 8 portadores de asma brônquica, entre os quais não ocorreu nenhum óbito.
Tabela 2 – Evolução dos casos suspeitos de COVID-19 internados (n=376), segundo variáveis selecionadas, no Hospital Federal dos Servidores do Estado, Rio de Janeiro, 5 de março a 4 de julho de 2020
| Variável | Óbito | Não óbito | p-valora | ORb (IC95%c) |
|---|---|---|---|---|
|
| ||||
| n (%) | n (%) | |||
| Sexo | 0,028 | |||
|
| ||||
| Feminino | 54/199 (27,1) | 145/199 (72,9) | 1,00 | |
| Masculino | 67/177 (37,9) | 110/177 (62,1) | 1,64 (1,06;2,53) | |
|
| ||||
| Faixa etária (anos) | <0,001 | |||
|
| ||||
| ≤19 | 6/57 (10,5) | 51/57 (89,5) | 1,00 | |
| 20-49 | 19/103 (18,4) | 84/103 (81,6) | 1,92 (0,70;5,13) | |
| 50-69 | 48/123 (39,0) | 75/123 (61,0) | 5,44 (2,17;13,65) | |
| ≥70 | 48/93 (51,6) | 45/93 (48,4) | 9,07 (3,55;23,18) | |
|
| ||||
| Diagnóstico de COVID-19 | 0,013 | |||
|
| ||||
| Confirmado | 74/195 (37,9) | 121/195 (62,1) | 2,52 (1,60;3,96) | |
| Descartado | 40/165 (24,2) | 125/165 (75,8) | 1,00 | |
| Em investigação | 7/16 (43,8) | 9/16 (56,3) | 3,20 (1,13;9,14) | |
|
| ||||
| Agravo notificado | 0,044h | |||
|
| ||||
| SRAGd | 120/361 (33,2) | 241/361 (66,8) | 6,97 (0,91;53,64) | |
| SGe com comorbidade | 1/15 (6,7) | 14/15 (93,3) | 1,00 | |
|
| ||||
| Doença cardiovascular | 0,135 | |||
|
| ||||
| Sim | 54/151 (35,8) | 97/151 (64,2) | 1,31 (0,85;2,04) | |
| Não | 67/225 (29,8) | 158/225 (70,2) | 1,00 | |
|
| ||||
| Diabetes mellitus | 0,106 | |||
|
| ||||
| Sim | 36/95 (37,9) | 59/95 (62,1) | 1,41 (0,87;2,29) | |
| Não | 85/281 (30,2) | 196/281 (69,8) | 1,00 | |
|
| ||||
| Neoplasia | 0,001 | |||
|
| ||||
| Sim | 31/61 (50,8) | 30/61 (49,2) | 2,58 (1,48;4,52) | |
| Não | 90/315 (28,6) | 225/315 (71,4) | 1,00 | |
|
| ||||
| Pneumopatia crônica | 0,003 | |||
|
| ||||
| Sim | 2/28 (7,1) | 26/28 (92,9) | 0,15 (0,04;0,63) | |
| Não | 119/348 (34,2) | 229/348 (65,8) | 1,00 | |
|
| ||||
| Doença hepática crônica | 0,016 | |||
|
| ||||
| Sim | 9/14 (64,3) | 5/14 (35,7) | 4,02 (1,32;12,26) | |
| Não | 112/362 (30,9) | 250/362 (69,1) | 1,00 | |
|
| ||||
| Uso de UTI f | <0,001 | |||
|
| ||||
| Sim | 69/144 (47,9) | 75/144 (52,1) | 3,19 (2,03;4,99) | |
| Não | 52/232 (22,4) | 180/232 (77,6) | 1,00 | |
|
| ||||
| Suporte ventilatóriog | <0,001 | |||
|
| ||||
| Invasivo | 66/89 (74,2) | 23/89 (25,8) | 21,10 (10,54;42,25) | |
| Não invasivo | 35/141 (24,8) | 106/141 (75,2) | 2,49 (1,29;4,58) | |
| Sem suporte | 17/142 (12,0) | 125/142 (88,0) | 1,00 | |
|
| ||||
| Imagem em vidro fosco | 0,005 | |||
|
| ||||
| Sim | 50/117 (42,7) | 67/117 (57,3) | 2,40 (1,40;4,10) | |
| Não | 33/139 (23,7) | 106/139 (76,3) | 1,00 | |
| Não realizada/ignorada | 38/120 (31,7) | 82/120 (68,3) | 1,49 (0,86;2,58) | |
a) p-valor do teste de qui-quadrado de Pearson, exceto quando especificado outro.
b) OR: odds ratio (sigla em inglês para razão de chances).
c) IC95%: intervalo de confiança de 95%.
d) SRAG: síndrome respiratória aguda grave.
e) SG: síndrome gripal.
f) UTI: unidade de terapia intensiva.
g) Excluídos 4 casos com suporte ventilatório ignorado.
h) p-valor do teste exato de Fisher.
Também estiveram relacionados significativamente a um pior prognóstico o uso de UTI, o uso de algum suporte ventilatório e o achado de imagens radiológicas com padrão em vidro fosco.
A Tabela 3 apresenta os resultados dos modelos multivariáveis. A inclusão de SRAG ou SG não modificou os modelos, ressaltando-se que 96,0% da amostra representava SRAG. No modelo 1, com todos os casos incluídos na análise, as variáveis associadas a uma significativa maior chance de óbito foram a faixa etária ≥50 anos (com efeito crescente, à medida do avanço da idade, tendo como referência ≤19 anos), presença de neoplasia (OR=3,47 – IC95% 1,69;7,13)e uso de algum suporte ventilatório (sobretudo invasivo: OR=23,65 – IC95% 10,55;53,02). A presença de pneumopatia associou-se a uma significativa menor chance de óbito (OR=0,13 – IC95% 0,02;0,72). O sexo masculino apresentou um efeito de significância limítrofe de aumento da chance de óbito. A confirmação do diagnóstico de COVID-19 perdeu a significância estatística, provavelmente devido ao fato de os casos descartados e os casos em investigação também terem representado um conjunto com alta prevalência de comorbidades.
Tabela 3 – Análise múltipla por regressão logística dos fatores associados ao óbito nos casos suspeitos de COVID-19 internados (n=376) e nos casos confirmados (n=195), no Hospital Federal dos Servidores do Estado, Rio de Janeiro, estado do Rio de Janeiro, 5 de março a 4 de julho de 2020
| Modelo/variável | Odds ratio bruta | IC95%a | Odds ratio ajustada | IC95%a | p-valorb |
|---|---|---|---|---|---|
| Modelo 1: todos os casos (concordância: 80,6%) | |||||
|
| |||||
| Sexo masculino (referência: feminino) | 1,64 | 1,06;2,53 | 1,78 | 1,00;3,15 | 0,051 |
|
| |||||
| Faixa etária (referência: ≤19 anos) | |||||
|
| |||||
| 20-49 | 1,92 | 0,70;5,13 | 2,76 | 0,86;8,83 | 0,088 |
| 50-69 | 5,44 | 2,17;13,65 | 6,39 | 2,13;19,11 | 0,001 |
| ≥70 | 9,07 | 3,55;23,18 | 8,18 | 2,65;25,20 | 0,000 |
|
| |||||
| Neoplasia (referência: não) | 2,58 | 1,48;4,52 | 3,47 | 1,69;7,13 | 0,001 |
|
| |||||
| Pneumopatia crônica (referência: não) | 0,15 | 0,04;0,63 | 0,13 | 0,02;0,72 | 0,020 |
|
| |||||
| Suporte ventilatório (referência: sem) | |||||
|
| |||||
| Invasivo | 21,10 | 10,54;42,25 | 23,65 | 10,55;53,02 | 0,000 |
| Não invasivo | 2,49 | 1,29;4,58 | 2,02 | 1,01;4,05 | 0,049 |
|
| |||||
| COVID-19 confirmado (referência: não) | 2,52 | 1,60;3,96 | 1,09 | 0,61;1,95 | 0,784 |
|
| |||||
| Modelo 2: apenas casos COVID-19 confirmados (concordância: 84,8%) | |||||
|
| |||||
| Sexo masculino (referência: feminino) | 1,63 | 0,91;2,93 | 1,39 | 0,60;3,24 | 0,439 |
|
| |||||
| Faixa etária (referência: ≤19 anos) | |||||
|
| |||||
| 20-49 | 1,63 | 0,32;8,19 | 3,22 | 0,45;23,32 | 0,246 |
| 50-69 | 4,67 | 0,97;22,34 | 11,65 | 1,69;80,33 | 0,013 |
| ≥70 | 9,90 | 2,03;48,44 | 8,43 | 1,22;58,14 | 0,031 |
|
| |||||
| Neoplasia (referência: não) | 2,82 | 1,19;6,67 | 4,34 | 1,28;14,76 | 0,019 |
|
| |||||
| Suporte ventilatório (referência: sem) | |||||
|
| |||||
| Invasivo | 57,00 | 18,25;180,00 | 70,20 | 19,09;258,19 | 0,000 |
| Não invasivo | 3,44 | 1,18;10,05 | 3,05 | 0,96;9,77 | 0,060 |
a) IC95%: intervalo de confiança de 95%.
b) p-valor do teste de Wald.
Nota: Valores ajustados para todas as variáveis incluídas nos modelos.
O modelo 2 incluiu apenas os 195 casos de COVID-19 confirmados e nele, permaneceram associados – significativamente – a aumento da chance óbito as faixas etárias de 50 a 69 (OR=11,65 – IC95% 1,69;80,33) e 70 ou mais anos (OR=8,43 – IC95% 1,22;58,14), presença de neoplasia (OR=4,34 – IC95% 1,28;14,76) e uso de suporte ventilatório invasivo (OR=70,20 – IC95% 19,09;258,19). Sexo masculino e uso de suporte ventilatório não invasivo associaram-se a uma maior chance de óbito, embora sem significância estatística. Entre os casos confirmados, havia 10 com pneumopatia e nenhum óbito; o efeito perdeu a significância estatística.
Discussão
No estudo, os casos internados suspeitos de COVID-19 no HFSE foram, em sua maioria, do sexo feminino, da idade de 50 anos ou mais, indivíduos portadores de comorbidades, e sob acompanhamento prévio no hospital. Entre os casos confirmados, a utilização de UTI e de suporte ventilatório invasivo foram significativamente maiores que nos demais. A letalidade também foi maior entre os casos confirmados, quando comparada à dos descartados, e os fatores associados ao óbito nos casos diagnosticados como COVID-19 foram a idade ≥50 anos, a presença de neoplasia e o uso de suporte ventilatório invasivo.
A maioria dos casos incluídos foi notificada a partir da identificação de critérios de SRAG, tanto por notificação espontânea dos serviços quanto pela busca ativa do Serviço de Epidemiologia do HFSE. A notificação espontânea estava vinculada, muitas vezes, à necessidade do preenchimento da ficha de notificação para a realização do PCR para SARS-CoV-2. Durante a investigação, foram classificados 195 casos confirmados e 165 descartados. Estes últimos configuraram, em sua maioria, SRAG não especificada, sendo que outros vírus não foram avaliados. Quanto aos casos ‘em investigação’ no fechamento do estudo, apresentaram uma letalidade elevada e poderão, eventualmente, fechar critério de COVID-19 ao final da investigação epidemiológica. Este contexto exemplifica a importância de se viabilizar rapidamente o diagnóstico diferencial, uma vez que todos os casos notificados demandaram, inicialmente, os protocolos de segurança na atenção à COVID-19, o que se relaciona a maior custo e maior desgaste da equipe de assistência.8
Entre os achados, a distribuição da faixa etária foi consistente com diversos estudos internacionais e nacionais que relataram idade mediana ou média acima de 50 anos.8 Uma vez infectados pelo SARS-CoV-2, os idosos apresentam maior risco de evolução para formas complicadas da doença e podem demandar internação.8
Em relação ao sexo, observaram-se variações. Houve predominância de homens em alguns estudos realizados na China, Itália, Espanha, Reino Unido e Estados Unidos,7 assim como no total de casos suspeitos e hospitalizados notificados até a Semana Epidemiológica 29 no Brasil, onde 55% foram do sexo masculino.13 Entretanto, outros estudos descreveram maior frequência de mulheres entre os casos suspeitos e confirmados.19 O predomínio do sexo feminino no HFSE e os casos em gestantes podem estar relacionados ao perfil da instituição, referência para gestação de alto risco.27
Quanto à presença de comorbidades, muito elevada neste estudo, observou-se grande variação na literatura consultada, desde 25% dos casos em estudo chinês14 a 60,5% dos casos internados em UTIs na Itália25 e 77% dos casos hospitalizados no Reino Unido;18 e até cerca de 94% dos casos hospitalizados em Nova Iorque e Detroit, Estados Unidos.17 No Brasil, entre os casos que foram a óbito até a Semana Epidemiológica 29, o Ministério da Saúde relatou 61% com pelo menos uma comorbidade, sendo a cardiopatia e o diabetes mellitus as mais frequentes.13
De uma forma geral, as comorbidades mais citadas nas publicações revistas foram doenças cardiovasculares, hipertensão arterial, diabetes mellitus, obesidade, doenças respiratórias, doença renal crônica e câncer.15Todas essas condições estão relacionadas a um maior risco de complicações da COVID-19 e podem coexistir em um mesmo indivíduo. A existência de mais de uma comorbidade está associada a um risco ainda maior de pior prognóstico.8
A comorbidade mais frequente neste estudo foi a doença cardiovascular, um achado consistente com o relato de vários autores,14 ainda que haja grande variação entre eles, inclusive quanto à inclusão ou não da hipertensão arterial entre esses casos (essa inclusão ocorreu neste estudo). A prevalência de diabetes mellitus nos casos confirmados foi próxima à encontrada em estudos norte-americanos (33,8 a 38,4%),17 maior do que no Reino Unido (28,1%)18e bem superior à estimativa para a população geral de adultos brasileiros (6,2%).21 Já o percentual de obesidade nos casos confirmados foi próximo ao relatado no Reino Unido (10,5%)18 e ao mesmo tempo, bastante inferior ao encontrado no estudo de Nova Iorque (41,7%) já citado.17 No presente estudo, é possível ter ocorrido sub-registro dessa condição, tendo em vista a dificuldade de avaliação no momento do atendimento e a não valorização desse diagnóstico no contexto da notificação de SRAG.
A prevalência de neoplasia entre os casos confirmados foi o dobro da relatada no estudo de Nova Iorque (6%)17 e próxima à do Reino Unido (10,0%).18 Também a frequência de infecção por HIV/aids de 2,9% é mais alta do que a relatada por aqueles estudos (0,8% e 0,5% respectivamente)17 e pode estar relacionada ao perfil do HFSE, que constitui uma unidade de referência para atendimento da doença.27
Quando analisadas a internação em UTI e o uso de ventilação mecânica, os percentuais observados nos casos confirmados foram maiores que os registrados no Reino Unido (17% e 10,0% respectivamente)18 e Nova Iorque (14,2% e 12,2% respectivamente),17e próximos aos de Detroit (39,7% e 32,1% respectivamente).19 O perfil dos casos atendidos no HFSE mostrou alta prevalência de comorbidades e a sobreposição delas, o que pode ter contribuído para uma pior evolução clínica da infecção pelo SARS-CoV-2 e, consequentemente, maior necessidade de uso de apoio intensivo.
A letalidade do total de casos analisados foi elevada, superior à letalidade geral dos casos suspeitos hospitalizados notificados no Brasil até a Semana Epidemiológica 29 (26,2%), porém próxima à letalidade de casos suspeitos hospitalizados no estado do Rio de Janeiro no mesmo período (33,1%).13 Diferenças relacionadas ao perfil da unidade de saúde (regulação de indivíduos com maior gravidade, UTI de referência) e do caso internado (comorbidades, internação com doença em estágio avançado) devem ser consideradas nas análises comparativas de letalidade.
A maioria dos estudos revistos de casos de COVID-19 – suspeitos ou confirmados – hospitalizados relatou letalidades de 21 a 28,3%, sendo que parte das coortes acompanhadas ainda estavam internadas no momento da publicação dos resultados, de forma análoga à do presente estudo.15 A maior letalidade nos casos admitidos em UTI e com suporte ventilatório invasivo também é descrita por outros autores.17
Neste estudo, destacaram-se como tendo efeito independente associado a maior chance de óbito a faixa etária crescente, a presença de neoplasia e a utilização de suporte ventilatório, seja no conjunto de todos os casos, seja no subgrupo dos casos confirmados. O pior prognóstico observado em associação a faixas etárias mais avançadas tem sido descrito tanto na China como em países dos continentes europeu e americano, incluindo o Brasil.13 A associação do sexo masculino com maior chance de óbito entre os casos internados também vem sendo relatada.13
O pior prognóstico associado a neoplasia já foi constatado e descrito.14 Estudo chinês refere que casos com algum tipo de malignidade têm 3,5 vezes mais chances de serem internados em UTI, fazerem uso de ventilação invasiva ou evoluírem para óbito.14
Outros estudos encontraram associação entre doença pulmonar obstrutiva crônica e maior risco de morte por COVID-19.18 Na presente análise, a presença de pneumopatia crônica esteve associada a menor chance de óbito. Trata-se de um achado inesperado, possivelmente relacionado ao fato de a categoria ‘pneumopatia crônica’ incluir portadores de asma brônquica, a qual não se tem associado a mau prognóstico da COVID-19.28 Neste caso, cumpre observar que o uso, no longo prazo, de anti-inflamatórios tópicos em pacientes asmáticos poderia ser um fator de proteção contra a difusão e replicação viral; outra explicação para não se observar um pior prognóstico associado a asma envolve a diminuição na expressão dos receptores do vírus SARS-CoV-2 (denominados ACE2) entre pessoas asmáticas, enquanto os mesmos receptores estariam com sua expressão aumentada em portadores de diabetes mellitus e de hipertensão arterial, e entre tabagistas.29
Outros fatores que têm sido descritos como associados a pior prognóstico em casos hospitalizados por COVID-19 são doença cardíaca crônica, doença renal crônica, obesidade, doença neurológica crônica e doença hepática crônica.18
Sobre os exames de imagem, padrões sugestivos podem auxiliar na avaliação dos casos, de suas possíveis complicações, e no estabelecimento do diagnóstico. Estudo chinês descreveu opacidades em vidro fosco em 71% dos casos, com maior frequência nos óbitos (81,0%) versus sobreviventes (67%).15 No HFSE, a opacidade em vidro foscofoi um achado radiológico frequente na tomografia computadorizada de tórax dos casos confirmados; entretanto, o padrão em vidro fosco também foi encontrado em casos descartados. O elevado percentual de exame de imagem não realizado/não informado limitou essa análise.
A pandemia impôs grandes desafios ao hospital onde se realizou este estudo, mesmo não sendo uma unidade de referência para seu enfrentamento no estado. Entre esses desafios para os pesquisadores, esteve o impacto do aumento do número de casos, a baixa oferta inicial de testes para diagnóstico, sobretudo para os funcionários com síndrome gripal, e a necessidade de capacitação continuada das equipes, inclusive para o uso racional de equipamentos de proteção individual (EPI).
Este estudo é fruto de uma vigilância epidemiológica hospitalar ativa que, além de contribuir para uma notificação ágil e manter um sistema de informações que, mesmo durante uma pandemia, serviu como subsídio a esta pesquisa, foi igualmente importante para as atividades de planejamento, assessoria e avaliação do enfrentamento à COVID-19 no âmbito do HFSE. Suas limitações se relacionam, principalmente, à qualidade da informação oriunda da vigilância epidemiológica, sobretudo no contexto de um evento dessa magnitude. Outras possíveis limitações incluem subnotificação, incompletude de dados e não padronização de variáveis como comorbidades e exames de imagem. Ademais, o tamanho da amostra e o desenho não probabilístico limitam a análise do impacto de algumas comorbidades estudadas sobre o óbito.
A possibilidade de subnotificação foi minimizada pela boa cobertura da busca ativa mantida pelo Serviço de Epidemiologia do HFSE, intensificada para o enfrentamento da doença.27 O percentual de dados ignorados foi mínimo para a maioria das variáveis analisadas, representando um grande esforço coletivo para a investigação epidemiológica dos casos nesse contexto; todas as fichas foram revistas por, ao menos, dois epidemiologistas da equipe. Destaca-se, ainda, a relevância das equipes multidisciplinares, assim como a importância dos sistemas de informações em saúde integrados.
O estudo colaborou para o conhecimento do perfil dos casos de COVID-19 internados no Hospital Federal dos Servidores do Estado, Rio de Janeiro, com alta prevalência de comorbidades. Os principais fatores preditores de óbito por COVID-19 foram a idade de 50 ou mais anos, a presença de doença neoplásica e o uso de suporte ventilatório nos pacientes. A conclusão da letalidade elevada reforça a necessidade de diagnóstico e tratamento precoces, além do cumprimento das medidas de biossegurança recomendadas às unidades e seus profissionais da Saúde.











 texto em
texto em 
 Curriculum ScienTI
Curriculum ScienTI

