Introdução
A alimentação inadequada é importante fator de risco para os agravos em saúde de maior morbimortalidade, como as doenças crônicas não transmissíveis (DCNT).1,2 Este quadro também se caracteriza pela coexistência de agravos agudos não solucionados, como desnutrição, doenças infecciosas e carências nutricionais, sendo a anemia ferropriva uma das mais prevalentes.3 Nesse sentido, uma agenda única para as ações de alimentação e nutrição constitui importante desafio para o Sistema Único de Saúde (SUS), principalmente na Atenção Primária à Saúde (APS).4
A APS é reconhecida como locus ideal para o desenvolvimento de ações de alimentação e nutrição, mesmo em países que não possuem modelos de atenção à saúde pautados pela organização de sua atenção primária, ou de abrangência universal. Os cuidados em saúde no nível comunitário (community-based care) identificam-se como o espaço mais efetivo para a promoção de hábitos alimentares adequados e saudáveis, além da prevenção das DCNT e agravos nutricionais.4,5
A organização das ações de nutrição na APS tem como propósito melhorar as condições de alimentação da população, por meio de estratégias que promovam (i) as práticas alimentares adequadas, organizem (ii) o processo de trabalho em saúde para o cuidado integral, e implantem (iii) o monitoramento contínuo do estado alimentar e nutricional com classificação de risco nutricional, prevenção e controle dos agravos associados à alimentação, em todos os ciclos de vida.4,5
A capilaridade da APS e a expansão das equipes multiprofissionais contribuíram para ampliar o acesso à saúde, esta que também depende de contínua qualificação do processo de trabalho das equipes e estruturação das unidades básicas de saúde (UBS). As UBS são essenciais para a estruturação de um modelo assistencial integral, voltado ao planejamento territorial com base nos fatores determinantes de saúde, no quadro demográfico e epidemiológico da população de abrangência, utilizando a estratificação de risco para o funcionamento dos sistemas em redes.6,7
Identificado como um dos desafios da consolidação das ações de alimentação e nutrição na APS, o Sistema de Vigilância Alimentar e Nutricional (SISVAN) necessita de condições adequadas de estrutura e processo de trabalho para se desenvolver, monitorar e exercer o esperado controle sobre o quadro epidemiológico atual, em cada localidade do país.7,8 Os procedimentos sistemáticos de inserção de dados nos sistemas de informações, a implementação de programas para o enfrentamento das deficiências de micronutrientes, a promoção da alimentação saudável e a prevenção das doenças crônicas com foco de atenção na obesidade são ações a serem executadas, enquanto parte do processo de trabalho das equipes de saúde da APS.8-10
O Brasil adotou iniciativas para avaliar as condições de acesso e qualidade da APS, por meio de políticas indutoras como o Programa Nacional de Melhoria do Acesso e da Qualidade da Atenção Básica (PMAQ-AB), conduzido pelo Ministério da Saúde. O segundo ciclo do PMAQ-AB, implementado entre os anos de 2013 e 2014, avaliou 30.523 equipes de saúde e 24.055 UBS.11
O objetivo da presente pesquisa foi avaliar as condições de estrutura e processo de trabalho para o desenvolvimento das ações de alimentação e nutrição pelas unidades e equipes de saúde da APS participantes do segundo ciclo do PMAQ-AB no Brasil.
Métodos
Trata-se de um estudo transversal com dados do PMAQ-AB, disponíveis no sítio eletrônico do Departamento de Atenção Básica do Ministério da Saúde (DAB/MS).
O PMAQ-AB consistiu em uma política indutora, implementada a partir de 2011, que elevou os repasses federais aos municípios participantes mediante o cumprimento de padrões de qualidade definidos para os processos de gestão e assistência à saúde na APS.11 O programa contava com fases de adesão e contratualização, desenvolvimento, avaliação externa e recontratualização, sendo a avaliação externa a fase de coleta de dados junto às UBS e equipes de saúde em todo o país.11
Como critérios de inclusão no estudo, foram consideradas as equipes e unidades de saúde com todas as informações disponíveis nos módulos I e II do PMAQ-AB, localizadas em municípios que aderiram ao programa com pelo menos 80% do total das equipes cadastradas no Cadastro Nacional de Estabelecimentos de Saúde (CNES), para se evitar viés de seleção das equipes.
O desfecho primário do estudo foi a adequação da estrutura para as UBS e a adequação do processo de trabalho para as equipes de saúde (adequado; inadequado). Foram incluídas variáveis sobre estrutura, processo de trabalho e características organizacionais da UBS:
a) Adequação de estrutura
- Balança antropométrica-adulto, para até 150kg ou 200kg (sim; não);
- Balança infantil (sim; não);
- Régua antropométrica (sim; não);
- Caderneta de Saúde, da criança e da gestante (sim; não);
- Fita métrica (sim; não);
- Sais para reidratação oral (sim; não);
- Sulfato ferroso (sim; não);
- Ácido fólico (sim; não).
b) Adequação de processo de trabalho
- Utilização de sistema de registro de informações (sim; não);
- Oferta de ações e consultas para usuários com obesidade (sim; não);
- Utilização de protocolo de estratificação de risco para crescimento e desenvolvimento de menores de 2 anos (sim; não);
- Programação de ações de acordo com o risco classificado (sim; não);
- Registro de usuários com obesidade encaminhados a outros pontos de atenção (sim; não);
- Busca ativa das crianças menores de 2 anos em desenvolvimento (sim; não);
- Busca ativa das crianças menores de 2 anos com baixo peso (sim; não);
- Oferta de exames pela rede de serviços, tais como creatinina, perfil lipídico, hemoglobina glicosilada, hematócrito e hemoglobina (sim; não);
- Realização de ações de vigilância alimentar e nutricional (sim; não);
- Monitoramento de índices de aleitamento materno e alimentação complementar saudável (sim; não);
- Conhecimento da Norma Brasileira de Comercialização de Alimentos para Lactentes e Crianças de Primeira Infância (NBCAL) (sim; não);
- Mensuração de peso e altura de menores de 2 anos, gestantes, adultos com diabetes mellitus e hipertensão, usuários atendidos na unidade de saúde (sim; não);
- Oferta de ações educativas e de promoção da saúde sobre alimentação saudável e aleitamento materno (sim; não);
- Desenvolvimento de ações de atividade física na UBS (sim; não).
c) Variáveis independentes
- UBS com equipes mínimas completas (sim; não) a partir da adequação do número de equipes e número de profissionais disponíveis;
- Apoio de equipe de Saúde Bucal (sim; não);
- Apoio de nutricionista (sim; não);
- Apoio dos Núcleos de Apoio à Saúde da Família (NASF) (sim; não);
- População descoberta na área de abrangência (sim; não).
Ademais, foram acrescentadas as variáveis ‘região’ do país (Nordeste, Norte, Centro-Oeste, Sudeste e Sul) e ‘porte municipal’ (em habitantes: até 10.000; 10.001 a 30.000; 30.001 a 100.000; 100.001 a 300.000; mais de 300.000).
Para análise de estrutura das UBS, considerou-se a disponibilidade dos materiais ou insumos a partir do módulo I do PMAQ-AB, e para a análise do processo de trabalho, a resposta positiva das equipes para as variáveis constantes no módulo II do PMAQ. Foram consideradas adequadas as unidades e equipes que apresentaram 100% dos itens analisados.
Além de dados do PMAQ-AB para estrutura e processo de trabalho, foram utilizados dados do CNES, para ciência do número de equipes existentes nos municípios e cálculo do percentual de adesão como critério de inclusão; e dados do Instituto Brasileiro de Geografia e Estatística (IBGE), para classificação da região do país e número de habitantes. Selecionou-se o período de 2014 como referência para todas as coletas, por se tratar do ano de encerramento das coletas do PMAQ-AB e permitir a correspondência temporal entre os diferentes bancos de dados.
A adequação de estrutura e do processo de trabalho segundo as características organizacionais foi estimada pela prevalência e intervalo de confiança de 95% (IC95%) na análise descritiva, e pela razão da prevalência (RP) e IC95% nas análises bruta e ajustada utilizando-se regressão de Poisson, com p-valor obtido pelo teste de Wald.
Os potenciais fatores de confusão foram controlados com regressão de Poisson, indicada para estudos de corte transversal com prevalência para variáveis de desfecho maiores que 20%.12 As variáveis independentes foram inseridas no modelo de maneira crescente, conforme sua significância estatística, tendo permanecido na análise caso mantivessem significância estatística (p<0,05). Para a análise de adequação do processo de trabalho, foi inserida, nos modelos bruto e ajustado, a variável ‘adequação de estrutura’ (inadequada; adequada) como variável independente. Os dados foram processados com uso do software Microsoft Office Excel® (Microsoft Corporation, Estados Unidos) e transferidos para o software Stata® 12.0 (Stata Corporation, College Station, TX, Estados Unidos).
Os dados, provenientes das diferentes fontes de informações, foram coletados dos respectivos sítios eletrônicos no formato csv e, posteriormente, transformados em arquivos do programa Excel®. Eles foram agrupados em dois bancos distintos, um para análise da estrutura das UBS e outro para análise do processo de trabalho. A variável utilizada para o pareamento dos registros nos bancos de dados foi o código do município no IBGE. Procedeu-se à limpeza dos dados classificados como missing values ou erros identificados com numeração inexistente nos dicionários de coleta de dados do PMAQ-AB, também disponíveis nos microdados do Ministério da Saúde.11
O projeto da pesquisa foi aprovado pelo Comitê de Ética em Pesquisas com Seres Humanos da Universidade Federal de Santa Catarina (CEPSH/UFSC): Parecer nº 2.047.153, emitido em 28 de agosto de 2017; Certificado de Apresentação de Apreciação Ética (CAAE) nº 63164416.5.0000.0121.
Resultados
A amostra analisada contemplou 19.793 unidades de saúde e 24.549 equipes de saúde, distribuídas em 3.903 municípios de 26 estados brasileiros. Não fizeram parte da amostra as equipes e unidades de saúde localizadas no Distrito Federal, Unidade da Federação onde a adesão das equipes de saúde ao PMAQ foi de 46%.
Das UBS analisadas em todo o país, 35% foram consideradas adequadas quanto à estrutura disponível para as ações de alimentação e nutrição (n=6.928). As UBS localizadas na região Sul (44,7%), instaladas em municípios com mais de 300 mil habitantes (42,1%), dotadas de equipe de Saúde Bucal (36,2%), que contavam com apoio do nutricionista (39,2%) e do NASF (37,7%) apresentaram maior adequação de estrutura (Tabela 1).
Entre as equipes de saúde, 7,9% (n=1.934) foram consideradas adequadas quanto ao processo de trabalho para as ações de alimentação e nutrição. Destacaram-se as equipes de saúde da região Sudeste (10,9%), em municípios com mais de 300 mil habitantes (12,9%), apoiadas por nutricionista (10,2%) e por NASF (9,6%) (Tabela 1).
Na Figura 1, apresenta-se a disponibilidade de materiais para estrutura das ações de alimentação e nutrição nas UBS. Nenhum dos itens analisados atingiu 100% de disponibilidade nas unidades de saúde no país, sendo os de maior frequência a fita métrica (96,6%), a balança-adulto (95,7%) e a balança infantil (92,9%). Os itens com menor disponibilidade foram a Caderneta de Saúde da Criança (71,4%), sais para reidratação oral (87,0%) e a régua antropométrica (88,9%) (Figura 1).
Das 21 ações de alimentação e nutrição analisadas para o processo de trabalho das equipes, oito eram realizadas por mais de 90% das equipes (Figura 2). Entre essas oito, destacaram-se a oferta de exames laboratoriais na rede de serviços, com variação entre 92,1 e 97,5%, e a mensuração de peso e altura de gestantes e de crianças menores de 2 anos (95,9%). O registro de usuários com obesidade encaminhados a outros pontos de atenção da rede assistencial foi realizado por 39% das equipes, e a programação de ações conforme a estratificação de risco foi a ação com menor frequência entre as equipes de saúde analisadas (35,8%) (Figura 2).
Pernambuco, Ceará e Santa Catarina apresentaram as maiores frequências de UBS adequadas quanto à estrutura: 53,2%, 49,3% e 49,2%, respectivamente. Na adequação do processo de trabalho, destacaram-se as equipes dos estados do Ceará (15,8%), São Paulo (14,8%) e Rio de Janeiro (10,4%). Nenhuma das equipes avaliadas nos estados do Acre, Rondônia e Amapá teve seu processo de trabalho considerado adequado para as ações de alimentação e nutrição (Figura 3).
Tabela 1 - Distribuição das unidades básicas de saúde e equipes de saúde participantes da avaliação externa do 2º ciclo do PMAQ-AB,a Brasil, 2014
| Variáveis | Unidades básicas de saúde | Equipes de saúde | |||||
|---|---|---|---|---|---|---|---|
| Total | Estrutura adequada | Total | Processo de trabalho adequado | ||||
| n (%) | n | % (IC95% b) | n (%) | n | % (IC95% b) | ||
| Brasil | 19.793 (100,0) | 6.928 | 35,0 (34,3;35,7) | 24.549 (100,0) | 1.934 | 7,9 (7,5;8,2) | |
| Região | |||||||
| Norte | 1.207 (6,1) | 269 | 22,3 (20,0;24,7) | 1.519 (6,2) | 47 | 4,0 (2,3;4,1) | |
| Nordeste | 7.845 (39,6) | 3.019 | 38,5 (37,4;39,6) | 8.573 (34,9) | 555 | 6,5 (6,0;7,0) | |
| Sudeste | 5.967 (30,2 | 1.837 | 30,8 (29,6;32,0) | 8.606 (35,1) | 939 | 10,9 (10,3;11,6) | |
| Sul | 3.105 (15,7) | 1.387 | 44,7 (42,9;46,4) | 3.882 (15,8) | 304 | 7,8 (7,0;8,7) | |
| Centro-Oeste | 1.669 (8,4) | 416 | 24,9 (22,9;27,1) | 1.969 (8,0) | 89 | 4,5 (3,7;5,5) | |
| Porte municipal (em habitantes) | |||||||
| Até 10.000 | 3.280 (16,6) | 1.114 | 34,0 (32,4;35,6) | 3.664 (14,9) | 202 | 5,5 (4,8;6,3) | |
| 10.001 a 30.000 | 6.833 (34,5) | 2.154 | 31,5 (30,4;32,6) | 7.222 (29,4) | 431 | 6,0 (5,4;6,5) | |
| 30.001 a 100.000 | 4.983 (25,2) | 1.763 | 35,4 (34,1;36,7) | 5.439 (22,2) | 367 | 6,8 (6,1;7,4) | |
| 100.001 a 300.000 | 2.276 (11,5) | 878 | 38,6 (36,6;40,6) | 3.010 (12,3) | 260 | 8,6 (7,7;9,6) | |
| Mais de 300.000 | 2.421 (12,2) | 1.019 | 42,1 (40,1;44,1) | 5.214 (21,4) | 674 | 12,9 (12,0;13,9) | |
| Equipe de Saúde Bucal | |||||||
| Não | 4.106 (20,7) | 1.246 | 30,4 (29,0;31,8) | 8.131 (33,1) | 710 | 8,7 (8,1;9,4) | |
| Sim | 15.687 (79,3) | 5.682 | 36,2 (35,5;37,0) | 16.418 (66,9) | 1.224 | 7,5 (7,1;7,9) | |
| Equipes mínimas completas | |||||||
| Não | 3.815 (19,3) | 1.317 | 34,5 (33,0;36,0) | - c | - c | - c | |
| Sim | 15.978 (80,7) | 5.611 | 35,1 (34,4;35,9) | ||||
| Nutricionista | |||||||
| Não | 10.637 (53,7) | 3.339 | 31,4 (30,5;32,3) | 12.737 (51,9) | 724 | 5,7 (5,3;6,1) | |
| Sim | 9.156 (46,3) | 3.589 | 39,2 (38,2;40,2) | 11.812 (48,1) | 1.210 | 10,2 (9,7;10,8) | |
| Núcleo de Apoio à Saúde da Família (NASF) | |||||||
| Não | 8.501 (43,0) | 2.675 | 31,5 (30,5;32,5) | 10.053 (40,9) | 549 | 5,5 (5,0;5,9) | |
| Sim | 11.292 (57,0) | 4.253 | 37,7 (36,8;38,6) | 14.496 (59,1) | 1.385 | 9,6 (9,1;10,0) | |
| População descoberta na área de abrangência | |||||||
| Sim | 5.871 (33,9) | 1.894 | 32,3 (31,1;33,5) | 7.443 (34,1) | 450 | 6,1 (5,5;6,6) | |
| Não | 11.433 (66,1) | 4.433 | 38,8 (37,9;39,7) | 14.352 (65,9) | 1.426 | 9,9 (9,4;10,4) | |
a) PMAQ-AB: Programa de Melhoria do Acesso e da Qualidade da Atenção Básica; b) IC95%: intervalo de confiança de 95%; c) Informações não disponíveis no módulo II do PMAQ-AB 2º ciclo para classificação das equipes.
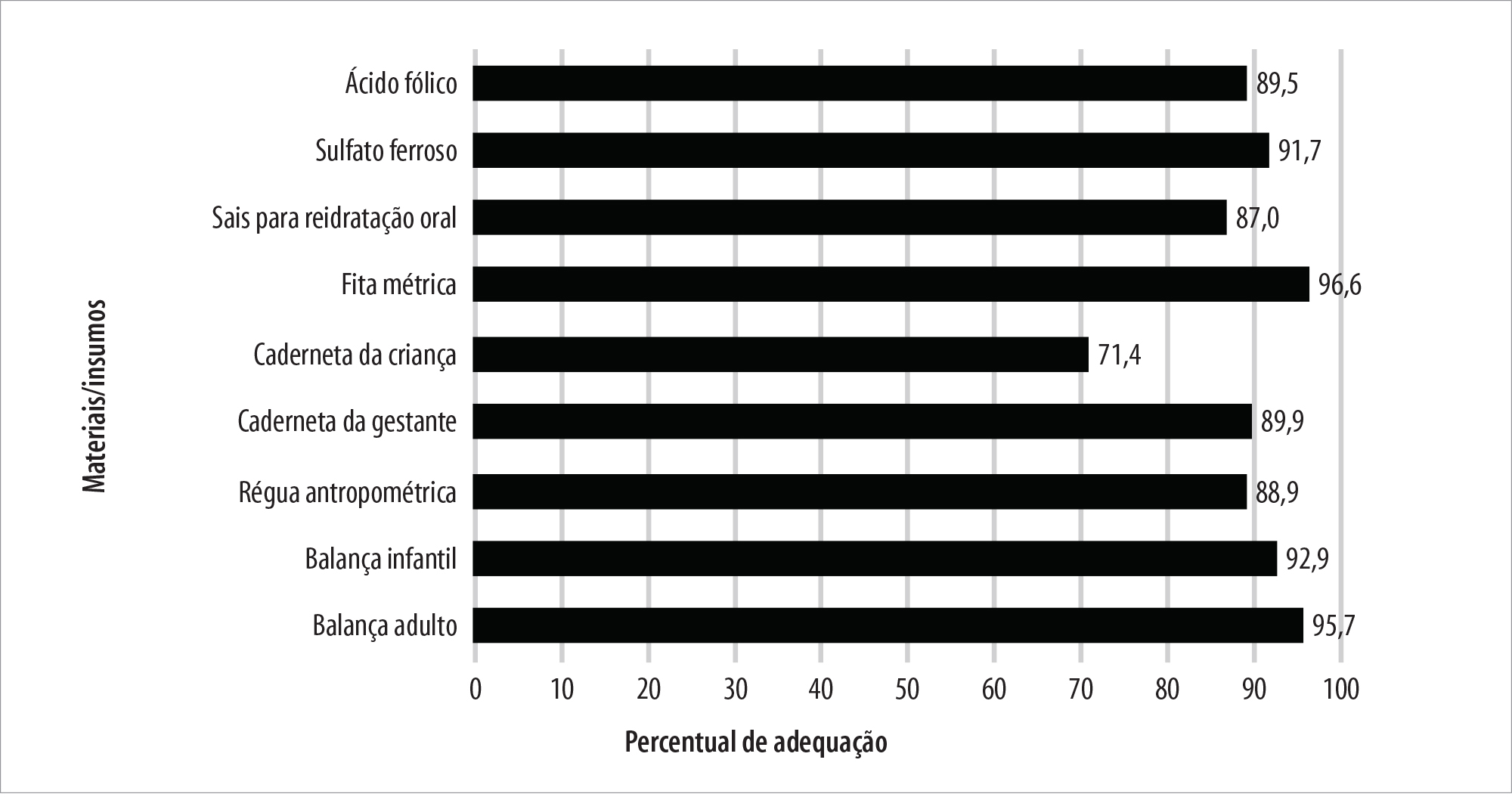
a) UBS: unidade básica de saúde; b) PMAQ-AB: Programa de Melhoria do Acesso e da Qualidade da Atenção Básica.
Figura 1 - Distribuição percentual da disponibilidade de insumos/equipamentos que compõem a estrutura para as ações de alimentação e nutrição nas UBS,a de acordo com o 2º ciclo do PMAQ-AB,b Brasil, 2014
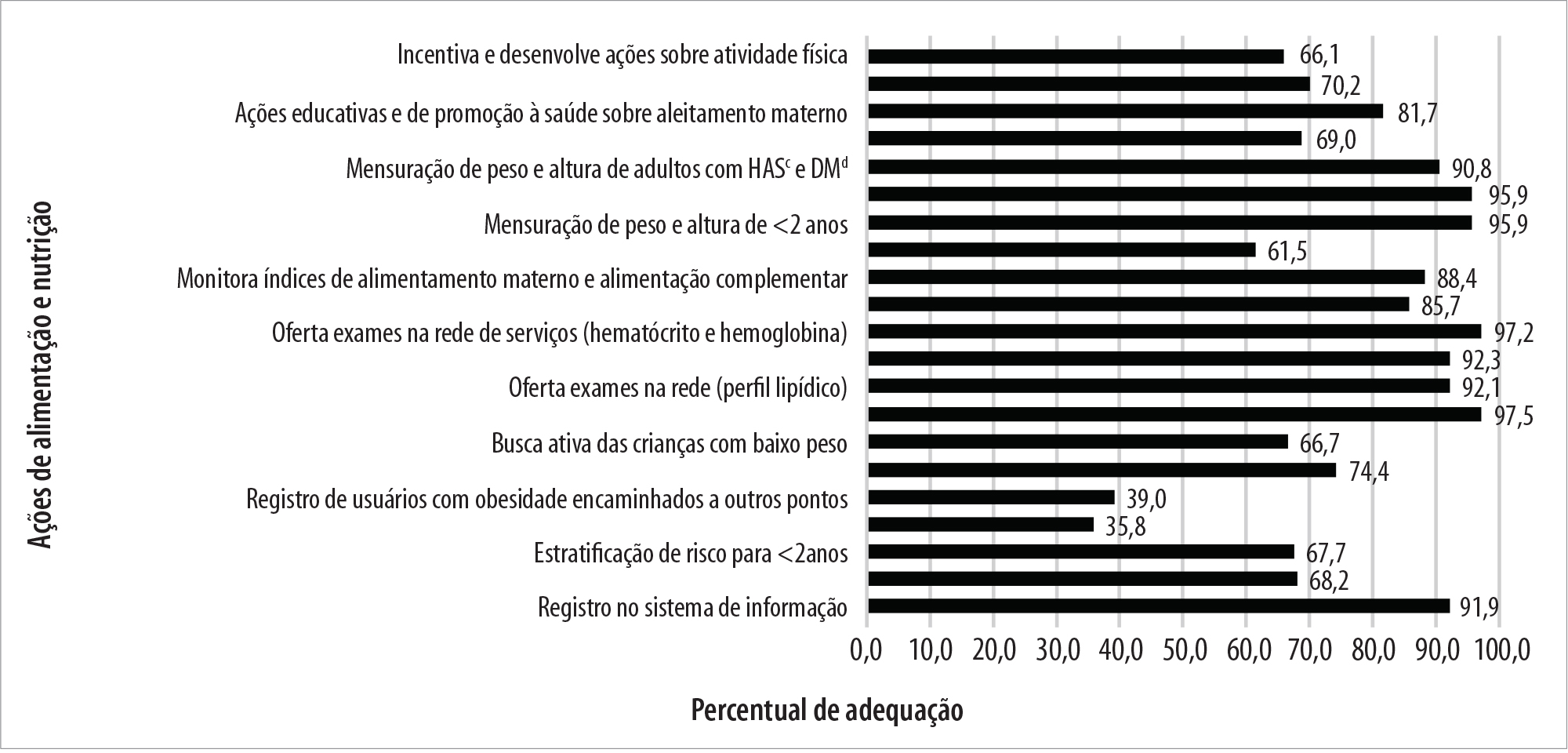
a) UBS: unidade básica de saúde; b) PMAQ-AB: Programa de Melhoria do Acesso e da Qualidade da Atenção Básica; c) HAS: hipertensão arterial sistêmica; d) DM: diabetes melittus.
Figura 2 - Distribuição percentual das ações de alimentação e nutrição que compõem o processo de trabalho das equipes das UBSa na Atenção Primária à Saúde, de acordo com o 2º ciclo do PMAQ-AB,b Brasil, 2014
Tabela 2 - Análises bruta e ajustada da adequação de estrutura e adequação do processo de trabalho para as ações de alimentação e nutrição na Atenção Primária à Saúde, de acordo com o 2º ciclo do PMAQ-AB,a Brasil, 2014
| Variáveis | Adequação de estrutura | Adequação do processo de trabalho | ||||||
|---|---|---|---|---|---|---|---|---|
| RPb (IC95% c) bruta | p-valord | RPb (IC95% c) ajustada¹ | pd | RPb (IC95% c) bruta | pd | RPb (IC95% c) ajustada¹ | p-valord | |
| Região | ||||||||
| Norte | 1,00 | <0,001 | 1,00 | <0,001 | 1,00 | <0,001 | 1,00 | <0,001 |
| Nordeste | 1,72 (1,55;1,93) | 1,76 (1,53;2,02) | 2,09 (1,56;2,80) | 1,48 (1,10;2,01) | ||||
| Sudeste | 1,38 (1,25;1,55) | 1,31 (1,14;1,51) | 3,53 (2,64;4,70) | 2,08 (1,54;2,80) | ||||
| Sul | 2,00 (1,79;2,24) | 1,91 (1,65;2,20) | 2,53 (1,87;3,42) | 1,61 (1,18;2,20) | ||||
| Centro-Oeste | 1,12 (0,98;1,28) | 1,15 (0,97;1,36) | 1,46 (1,03; 2,07) | 1,28 (0,89;1,82) | ||||
| Porte municipal (em babitantes) | ||||||||
| Até 10.000 | 1,00 | <0,001 | 1,00 | 1,00 | <0,001 | 1,00 | ||
| 10.001 a 30.000 | 0,93 (0,87;0,98) | 0,91 (0,84;0,98) | 1,08 (092;1,27) | 1,15 (0,96;1,37) | ||||
| 30.001 a 100.000 | 1,04 (0,98;1,11) | 1,04 (0,95;1,13) | 1,22 (1,04;1,45) | 1,21 (1,01;1,46) | ||||
| 100.001 a 300.000 | 1,14 (1,06;1,22) | 1,19 (1,08;1,31) | 1,57 (1,31;1,87) | 1,48 (1,22;1,81) | ||||
| Mais de 300.000 | 1,24 (1,16;1,32) | 1,29 (1,18;1,41) | 2,34 (2,02;5,73) | 1,75 (1,46;2,09) | ||||
| Equipe de Saúde Bucal | ||||||||
| Não | 1,00 | <0,001 | 1,00 | 1,00 | <0,001 | 1,00 | ||
| Sim | 1,19 (1,13;1,26) | 1,18 (1,10;1,26) | 0,85 (0,78;0,93) | 1,07 (0,97;1,19) | ||||
| Equipes mínimas completas | ||||||||
| Não | 1,00 | 0,489 | - | - d | - d | |||
| Sim | 1,02 (0,97;1,07) | |||||||
| Nutricionista | ||||||||
| Não | 1,00 | <0,001 | 1,00 | 1,00 | <0,001 | 1,00 | ||
| Sim | 1,25 (1,20;1,30) | 1,13 (1,06;1,20) | 1,80 (1,64;1,97) | 1,31 (1,17;1,47) | ||||
| Núcleo de Apoio à Saúde da Família (NASF) | ||||||||
| Não | 1,00 | <0,001 | 1,00 | 1,00 | <0,001 | 1,00 | ||
| Sim | 1,20 (1,15;1,24) | 1,03 (0,97;1,10) | 1,75 (1,59;1,92) | 1,22 (1,07;1,38) | ||||
| População descoberta na área de abrangência | ||||||||
| Sim | 1,00 | <0,001 | 1,00 | 1,00 | <0,001 | 1,00 | ||
| Não | 1,20 (1,15;1,26) | 1,19 (1,13;1,26) | 1,64 (1,48;1,82) | 1,52 (1,36;1,69) | ||||
| Adequação de estrutura | ||||||||
| Inadequada | - | - | - | 1,00 | <0,001 | 1,00 | ||
| Adequada | 2,09 (1,92;2,28) | 1,70 (1,55;1,87) | ||||||
a) PMAQ-AB: Programa de Melhoria do Acesso e da Qualidade da Atenção Básica; b) IC95%: intervalo de confiança de 95%; c) Informações não disponíveis no módulo II do PMAQ-AB 2º ciclo para classificação das equipes; d) Teste de Wald.
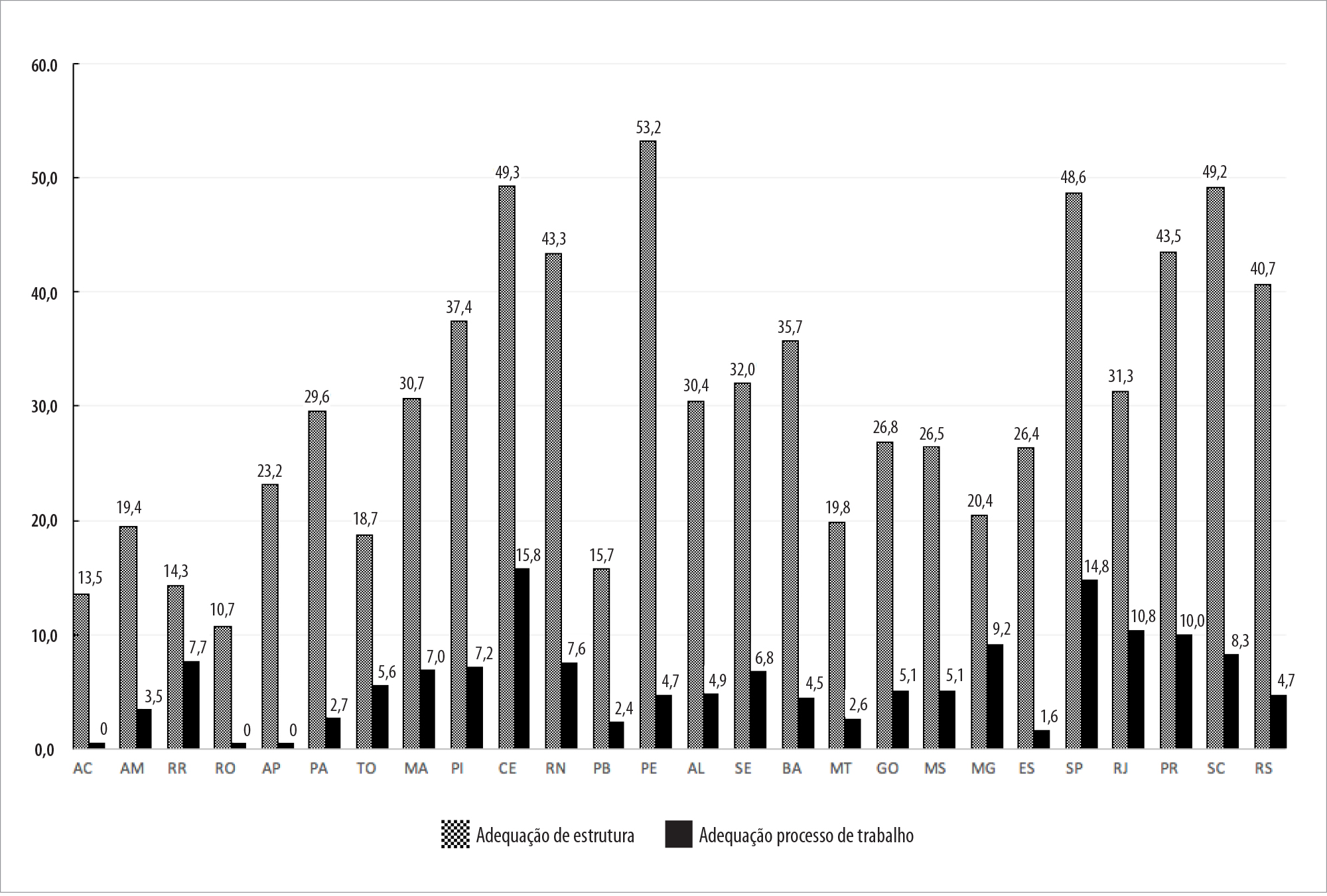
a) PMAQ-AB: Programa de Melhoria do Acesso e da Qualidade da Atenção Básica.
Figura 3 - Percentual de unidades básicas de saúde e equipes de saúde adequadas quanto à estrutura e processo de trabalho para as ações de alimentação e nutrição, segundo Unidades da Federação (exceto o Distrito Federal), de acordo com o 2º ciclo do PMAQ-AB,a Brasil, 2014
A Tabela 2 apresenta as análises bruta e ajustada, para a associação de adequação de estrutura e adequação do processo de trabalho com as características organizacionais. A região Sul apresentou duas vezes maior probabilidade de adequação de estrutura para as ações de alimentação e nutrição (RP=2,00 - IC95% 1,79;2,24), seguida das UBS da região Nordeste com maior frequência (RP=1,76 - IC95% 1,53;2,02), quando comparadas às UBS da região Norte (Tabela 2).
A adequação de estrutura foi 24% maior para as UBS localizadas em municípios com mais de 300 mil habitantes (RP=1,24 - IC95% 1,16;1,32), que contavam com apoio de equipe de Saúde Bucal (RP=1,19 - IC95% 1,13;1,26), de nutricionista (RP=1,25 -IC95% 1,20;1,30) e de NASF (RP=1,20 - IC95% 1,15;1,24) (Tabela 2).
Quanto à adequação do processo de trabalho, as regiões Sudeste (RP=3,53 - IC95% 2,64;4,70) e Sul (RP=2,53 - IC95% 1,87;3,42) apresentaram maior percentual de equipes com processo de trabalho adequado. Destacou-se maior adequação do processo de trabalho nas equipes localizadas em municípios de maior porte (RP=2,34 - IC95% 2,02;5,73), nas equipes apoiadas pelo NASF (RP=1,75 - IC95% 1,59;1,92) e por nutricionista (RP=1,80 - IC95% 1,64;1,97). As equipes de saúde atuantes em UBS com estrutura adequada apresentaram frequência duas vezes maior de adequação do processo de trabalho (RP=2,09 - IC95% 1,92;2,28). O modelo ajustado diminuiu a presença do desfecho nas unidades apoiadas pelo NASF, tanto na adequação de estrutura (RP=1,03 - IC95% 0,97;1,10) como na adequação de processo de trabalho (RP=1,22 - IC95% 1,07;1,38). Nas demais variáveis, as análises ajustadas reduziram a ocorrência de ambos os desfechos em algumas categorias analisadas, porém mantiveram a direção da associação (p<0,001) (Tabela 2).
Discussão
O presente estudo encontrou baixas proporções de adequação da estrutura e processo de trabalho para as ações de alimentação e nutrição, em todas as unidades e equipes de saúde analisadas no âmbito da APS, no Brasil. Entre os limites da proposta metodológica, encontra-se a utilização de dados secundários dos sistemas de informações e de um programa de avaliação institucional, que podem apresentar divergências. O processo de conferência dos dados, assim como os critérios de inclusão de municípios que aderiram com a quase totalidade de suas equipes ao PMAQ, propõem-se a minimizar tais aspectos.
A utilização de dados do ano de 2014, igualmente, pode interferir, enquanto limite temporal da análise, diante da realidade atual, em função das mudanças que ocorreram nos aspectos de financiamento da APS, da reedição da Política Nacional de Atenção Básica em 2017 e da extinção dos repasses financeiros aos NASFs. No entanto, trata-se de registros de um panorama anterior a essas alterações.
Apesar de 35% das UBS do país apresentarem estrutura adequada para as ações de alimentação e nutrição, menos de 8% das equipes de saúde realizam processo de trabalho adequado, tendo como base as ações selecionadas para este estudo. São as mesmas ações de promoção, prevenção e cuidados relacionados aos agravos nutricionais de maior magnitude previstas na ‘Matriz de Ações de Alimentação e Nutrição na Atenção Básica de Saúde, publicada em 2009,13 e noutros documentos de responsabilidade do Ministério da Saúde, desde a edição da primeira versão da Política Nacional de Alimentação e Nutrição em 1999 - reformulada em 2012.8 Os resultados encontrados, portanto, indicam baixa adesão das equipes às recomendações normativas, associadas ou não a uma estrutura inadequada, e sua incorporação no processo de trabalho.
Entre os motivos para a baixa realização das ações de alimentação e nutrição pelas equipes de saúde - possivelmente associados -, encontra-se a falta de ações de educação permanente que incentivem a incorporação das diretrizes e protocolos atuais no processo de trabalho, a necessidade de medidas de gestão que induzam a realização dessas ações e, todavia a inexistência de processos visando ao seu monitoramento e avaliação.14
A estrutura e o processo de trabalho na APS são objeto de diferentes estudos, enquanto fatores fundamentais para a qualidade da atenção e integralidade do cuidado,15,16 por conseguinte associados à redução de taxas de internação por condições sensíveis à atenção primária (ICSAP).17 No caso das ações de alimentação e nutrição, a baixa adequação de estrutura e processo de trabalho pode influenciar, negativamente, aspectos da vigilância alimentar e nutricional, com ênfase na precarização do acompanhamento do desenvolvimento infantil e investigação dos casos de desnutrição.18,19
Entre os itens analisados para a estrutura, insumos como sulfato ferroso, ácido fólico e sais para reidratação oral não estavam disponíveis em aproximadamente 10% das UBS. No Brasil, entre as carências de micronutrientes, a anemia ferropriva destaca-se por apresentar prevalência média de 53% das crianças até 5 anos, podendo atingir até 77,5% das crianças nessa faixa etária em localidades socialmente vulneráveis.20 A existência de programas de abrangência nacional para suplementação de ferro e ácido fólico data da implantação do SUS. Em 2005, instituiu-se o Programa Nacional de Suplementação de Ferro, atualizado em 2014, o que tornou o sulfato ferroso um medicamento obrigatório na Atenção Básica, e o incluiu na Relação Nacional de Medicamentos Essenciais (Rename), para ser ofertado, de forma profilática e universal, a crianças entre 6 e 24 meses, gestantes e mulheres até o 3º mês pós-parto e pós-aborto.21
Entretanto, as altas prevalências de condições crônicas, como a hipertensão arterial sistêmica, o diabetes mellitus e a obesidade, obrigam a uma vigilância continuada, para possibilitar a atuação preventiva sobre os agravos.22 Além de as unidades de saúde não apresentarem uma estrutura adequada à realização das ações de vigilância alimentar e nutricional (falta de balanças, réguas antropométricas etc.), o registro de dados nos sistemas de informações não é realizado por todas as equipes de saúde quando, em detrimento dessas ações, priorizam a mensuração de peso e altura de gestantes e crianças menores de 2 anos. Quase 30% das equipes de APS não realizam ações de promoção da alimentação saudável. Este cenário corrobora o descrito em estudos que indicam as baixas coberturas do Sistema de Vigilância Alimentar e Nutricional (SISVAN), no que se refere ao monitoramento do estado nutricional da população local.23-25 Consequentemente, o sistema é subutilizado enquanto ferramenta de planejamento e gestão das ações de alimentação e nutrição.10
A estrutura das UBS e o processo de trabalho das equipes apresentaram maior adequação nos municípios de grande porte populacional. Diferentes estudos já associaram a estes municípios melhores serviços de APS, organizados sobre redes de saúde mais abrangentes, dotados com maiores investimentos e diversidade nos serviços ofertados, implicando maior capacidade de manutenção e sustentabilidade.13,26,27 Um fator que poderia interferir nesse achado seria a adesão espontânea, além do fato de os municípios maiores poderem selecionar as melhores equipes para participar de um programa de avaliação, o que não seria possível em municípios de menor porte e número reduzido de equipes. Esse viés foi minimizado pela estratégia metodológica do estudo: incluir na análise UBS e equipes localizadas em munícipios com adesão de pelo menos 80% das equipes.
Equipes e unidades de saúde que contavam com o apoio do nutricionista e dos NASFs também apresentaram maior adequação de processo de trabalho. A presença de outros profissionais na APS, a partir da implantação dos NASFs tem estimulado o trabalho interdisciplinar e, com isso, a possibilidade de ações serem desenvolvidas por diferentes profissionais na APS.28 As atividades de apoio matricial contribuem para a ampliação do acesso da população aos cuidados em saúde, e são baseadas no princípio da educação permanente: por exemplo, as atividades de apoio à gestão do cuidado clínico e do processo de trabalho, além das intervenções no território.28 Vale destacar que, embora a presença do nutricionista tenha interferido nos resultados, as ações analisadas são aquelas que, como mínimo, fariam parte da rotina da Atenção Básica e não dependeriam, necessariamente, da presença desse profissional. O fato aponta não só para a oportunidade, mas também para a necessidade da qualificação dos profissionais da APS na orientação à população sobre alimentação adequada e saudável, como parte do processo de trabalho em saúde.29
A despeito da baixa prevalência de adequação do processo de trabalho das equipes de saúde no Brasil, a análise concluiu que a presença de estrutura adequada das UBS para as ações de alimentação e nutrição impacta positivamente na adequação do processo de trabalho das equipes que nelas atuam. É evidente que, para o melhor desenvolvimento das ações de alimentação e nutrição no Brasil, são necessários maiores investimentos em estruturação das UBS, além de qualificação das equipes no enfoque das estratégias de promoção, prevenção e controle de agravos à saúde. Outros estudos, ao analisarem estrutura e processo de trabalho para diferentes ações temáticas na APS, também concluíram que há necessidade de investimentos na estruturação dos serviços; e consideraram a possibilidade de utilização dos recursos do próprio PMAQ-AB nessas melhorias.13,27
A adequação de processo de trabalho foi maior entre as equipes que não possuem população descoberta em sua área de abrangência. Trata-se de um indicativo de que a capacidade de cobertura das UBS, diante da demanda populacional, pode interferir na adequação de suas equipes para o desempenho das ações programadas.
As crescentes demandas de acesso à APS, a escassez de recursos destinados a esse nível de atenção, assim como a necessidade do cumprimento de metas por parte das equipes de saúde, podem ter influenciado os achados do estudo. A Atenção Primária à Saúde, todavia, mantém e reforça a priorização de atendimento a determinados ciclos de vida, característica de modelos fragmentados de atenção à saúde, frente às necessidades de acesso universal. Avanços visando romper essa lógica programática são fundamentais para a qualificação do processo de trabalho e, consequentemente, a integralidade da atenção à saúde.











 texto em
texto em 


