Contribuições do estudo
Principais resultados
A prevalência de óbito entre os casos hospitalizados de COVID-19 com diabetes foi maior quando comparada à dos casos hospitalizados de COVID-19 sem diabetes mellitus, no Brasil. 3 de cada 20 óbitos por COVID-19 ocorreram em indivíduos com diabetes.
Introdução
Nos dois últimos anos, a ciência tem procurado identificar características clínicas associadas à gravidade da COVID-19, entre elas o papel do diabetes mellitus na morbimortalidade da doença. Indivíduos com diabetes mellitus costumam apresentar quadros de COVID-19 de maior gravidade, conforme observado em outras pandemias de infecções virais, a exemplo da síndrome respiratória aguda grave (SARS), em 2003, influenza (H1N1), em 2009, e infecção por coronavírus na síndrome respiratória do Oriente Médio em 2012.1-3
É frequente a associação do diabetes a outras condições clínicas, como hipertensão arterial, sobrepeso e doenças cardiovasculares e renais.4 Quanto à evolução clínica do portador de diabetes hospitalizado por COVID-19, tem-se observado que a presença de comorbidades influencia o prognóstico clínico,5 e que a infecção pelo severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) parece contribuir para o agravamento das alterações clínicas consequentes à hiperglicemia, aumentando o risco de emergências diabéticas e morte.5 O principal fator atribuído às complicações da COVID-19 em diabéticos relaciona-se à microangiopatia associada à doença e à potencial toxicidade direta do SARS-CoV-2 nos tecidos metabolicamente relevantes, incluindo células beta pancreáticas, alvos da ação da insulina.6,7 Outra hipótese para o agravamento da COVID-19 em diabéticos atribui-se à inflamação e ao estresse oxidativo, e consequentemente à resistência à insulina, à enzima conversora de angiotensina 2 (ECA2), na patogênese do diabetes tipo 2 e COVID-19.8
No que se refere ao cenário do Brasil, até junho de 2021, dados apontavam para mais de 18 milhões de pessoas infectadas pelo novo coronavírus e mais de 500 mil óbitos pela doença COVID-19 registrados, o que coloca o país em destaque na ocorrência de casos no cenário internacional da pandemia. Por conseguinte, as evidências acumuladas sobre o agravamento do prognóstico da COVID-19 em diabéticos têm preocupado cientistas de todo o mundo, sobretudo de países com elevada prevalência de ambas as doenças, tal qual o Brasil.3
Assim, torna-se relevante a melhor compreensão do papel do diabetes no óbito por COVID-19 em um país com a quarta maior prevalência de diabetes no mundo, principalmente quando se reconhece o potencial sindêmico dessas doenças.9 Nesse sentindo, o objetivo deste estudo foi analisar a associação do diabetes mellitus com o óbito hospitalar por COVID-19 no Brasil.
Métodos
Trata-se de estudo transversal, realizado nos meses de novembro de 2020 a fevereiro de 2021, sobre casos de COVID-19 notificados no Sistema de Informação de Vigilância da Gripe (SIVEP-Gripe) no período de fevereiro a agosto de 2020. O SIVEP-Gripe, um sistema de informações em saúde brasileiro, reúne dados epidemiológicos nacionais de casos suspeitos e confirmados de qualquer doença com sintomas gripais, inclusive a COVID-19. O SIVEP-Gripe dispõe de dados sociodemográficos, clínico-laboratoriais, de comorbidades e internações.
Foram incluídos no estudo os casos notificados e confirmados de pessoas hospitalizadas com sintomas gripais e resultado positivo no teste reverse transcription-polymerase chain reaction (RT-PCR) para SARS-CoV-2, em todo o território nacional. Também se estabeleceu, como critério de inclusão nesta pesquisa, a internação hospitalar pela doença. Segundo protocolos nacionais, casos internados são aqueles que apresentam sintomas gripais moderados e graves, e com resultado positivo para o exame confirmatório de COVID-19.
A exposição principal do estudo foi apresentar diabetes (sim; não), seja constatada em autorrelato, durante entrevista de admissão, seja confirmada laboratorialmente, durante internação, devidamente registrada no sistema de notificação. Já o desfecho principal foi o óbito (sim; não), registrado no sistema de notificação.
Foram consideradas as seguintes variáveis, entendidas como possíveis confundidoras da associação entre diabetes mellitus e óbito por COVID-19:
-
Sociodemográficas
Faixa etária [em anos: jovem (menos de 18); adulto (18 a 59); idoso (60 ou mais)], criada a partir da variável ‘idade’;
Sexo (masculino; feminino);
Escolaridade (analfabeto; ensino fundamental, 1º ciclo; ensino fundamental, 2º ciclo; ensino médio; ensino superior).
-
Sinais e sintomas clínicos
Vômito, diarreia, dispneia, febre, saturação <95% (sim; não).
-
Comorbidades
Pneumopatias, doenças neurológicas, doenças hepáticas, cardiopatias, doenças renais, imunodepressão (sim; não).
-
Condições de gravidade durante a hospitalização
Infecção nosocomial e internação em leito de terapia intensiva (sim; não).
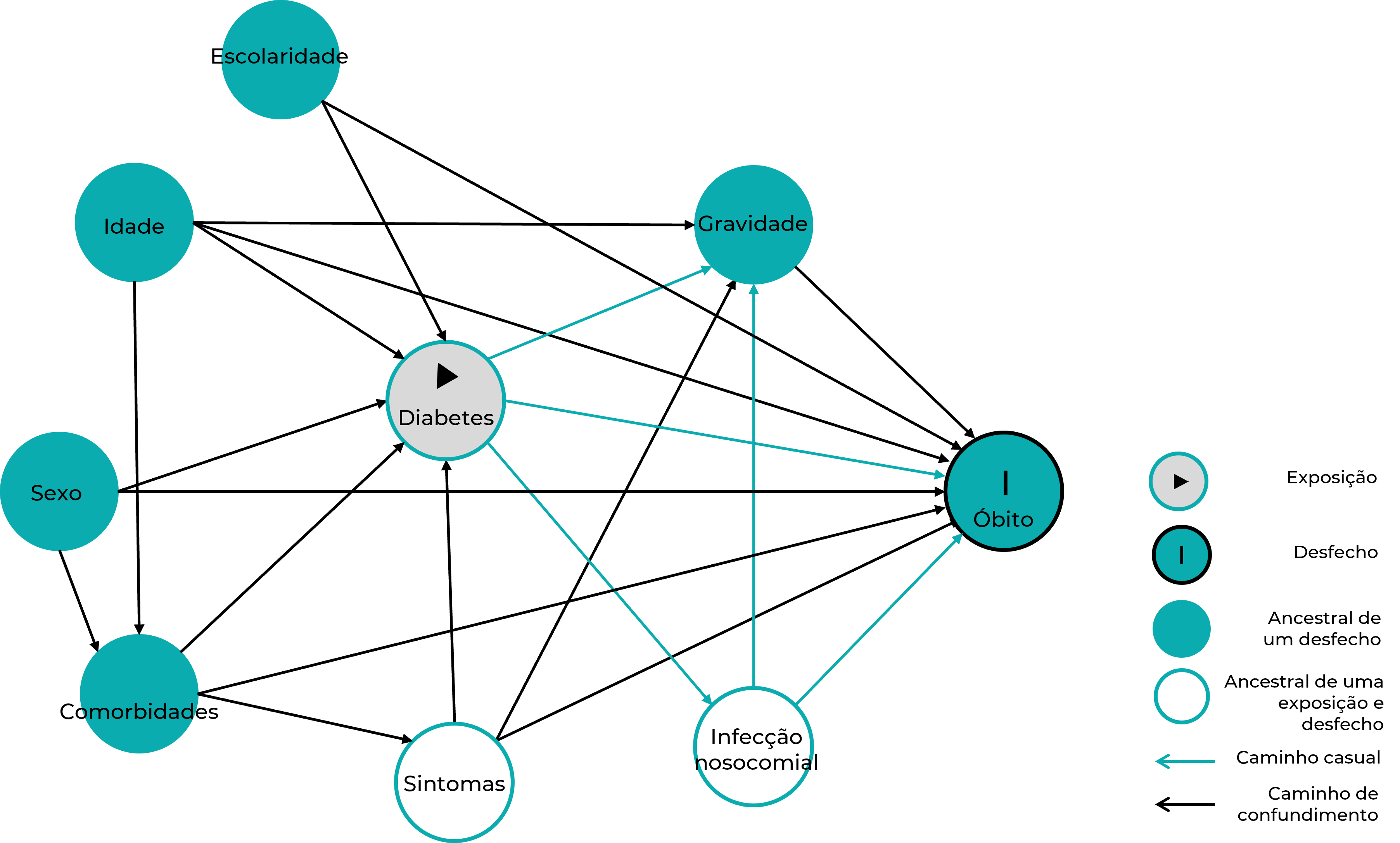
O modelo teórico utilizado para aferir a associação da presença de diabetes mellitus no óbito por COVID-19 foi criado na plataforma on line DAGitty (http://www.dagitty.net). Ressalta-se que o gráfico acíclico direcionado (nomeação originada da sigla em inglês, DAG) demonstra o modelo teórico formulado pelos pesquisadores, que estabeleceram possíveis relações entre variáveis confundidoras ou mediadores de associação e, ainda, vieses de seleção e informação.10
No DAG apresentado para este artigo (Figura 1), é possível observar que se testou a relação direta da associação entre ter diabetes e óbito por COVID-19, uma vez que fazem parte do estudo somente pessoas hospitalizadas pela segunda condição. Também é possível identificar as possíveis variáveis mediadoras dessa associação, como os sintomas (vômito, diarreia, febre, dispineia, anosmia e saturação <95%), a infecção nosocomial e a gravidade (identificada como internação em leito de terapia intensiva). As demais variáveis foram definidas, no modelo teórico, como possíveis confundidoras de associação.
Para análise de dados, inicialmente calculou-se a letalidade por COVID-19 através da razão entre o número de óbitos e o total de casos confirmados pela doença, multiplicado por 100. Por conseguinte, foi realizada a análise descritiva das variáveis. As variáveis categóricas foram descritas por frequências simples e relativas. A associação entre elas e o desfecho ‘óbito’ foi conferida por meio do teste qui-quadrado de Pearson.
Para testar a hipótese apresentada no DAG, de uma relação direta entre diabetes e COVID-19, foi aplicada regressão de Poisson com estimador de variância robusta, adotando-se p-valor <0,20 para entrada no modelo. Essa regressão foi inserida devido à elevada prevalência do desfecho.11 Assim, primeiramente, verificou-se a associação do diabetes com o desfecho em um modelo bruto e, em seguida, realizaram-se ajustes pelos potenciais fatores confundidores, conforme apresentado na Figura 1. Dessa forma, o conjunto de ajustes mínimos suficientes para estimar o efeito ajustado do diabetes no óbito foi feito pela inclusão das variáveis sociodemográficas (idade, sexo e escolaridade) e comorbidades ou agravos associados (pneumopatias, doença neurológica, asma, doença hepática, disfunção renal, imunodepressão e cardiopatia) no modelo de regressão.
O modelo final foi definido após completo ajuste das variáveis confundidoras (sociodemográficas e comorbidades). Calculou-se a força de associação por meio da razão de prevalências (RP) e intervalo de confiança de 95% (IC95%). A adequação dos modelos foi avaliada segundo o valor de pseudo R2 (utilizado para desfechos binários), que mostrou o quanto o modelo pode explicar a variação dos dados apresentados: espera-se que quanto maior o pseudo R2, melhor o modelo. Além disso, foi utilizado o critério de informação de akaike (AIC) e o critério de informação bayesiano (BIC), pelos quais se espera do menor valor o melhor ajuste.
O estudo não foi submetido a aprovação prévia de um Comitê de Ética em Pesquisa, pois o acesso ao banco de dados é livre, na internet, disponibilizado pelo Ministério da Saúde do Brasil, sem qualquer identificação dos casos notificados, como nome ou endereço. Os pesquisadores cumpriram, igualmente, as orientações éticas para o manuseio, análise e publicação dos dados, conforme preconizam as resoluções do Conselho Nacional de Saúde nº 466, publicada em 12 de dezembro de 2012, e nº 510, de 7 de abril de 2016.
Resultados
O banco de dados extraído da plataforma SIVEP-Gripe continha um total de 1.048.575 notificações até o fim do período estudado. Dessas notificações, 359.575 correspondiam a casos com diagnóstico descartado para COVID-19, 271.334 não dispunham do resultado de teste diagnóstico, 12.776 se tratavam de casos não hospitalizados e 7.693 não tinham informação sobre data de internação, sendo igualmente desconsiderados e retirados da amostra. Portanto, a base para esta pesquisa constituiu-se de um total de 397.600 casos confirmados para COVID-19 e hospitalizados. A aplicação dos critérios de exclusão reduziu o total de dados ausentes (missing values) das variáveis estudadas para menos de 1%. Entre as variáveis analisadas, os percentuais de informações ignoradas sobre as variáveis ‘sexo’ e ‘escolaridade’ foram de 0,02% (n = 84) e 0,8% (n = 3.184), respectivamente.
Do total de 397.600 casos de COVID-19 em indivíduos hospitalizados no Brasil, 32,0% (n = 127.231) evoluíram para óbito. A prevalência do óbito entre as pessoas com diabetes foi de 40,8% (n = 41.776), com associação estatística entre as variáveis (p<0,001). Na Figura 2, observa-se aumento da letalidade da COVID-19 quando associada ao diabetes em todos os meses estudados, tendo variado de 2.712 (28,6%) a 5.067 (50,1%) no período selecionado. A Tabela 1 retrata a caracterização dos óbitos por COVID-19, bem como sua associação com variáveis sociodemográficas e processos patológicos (p<0,001).
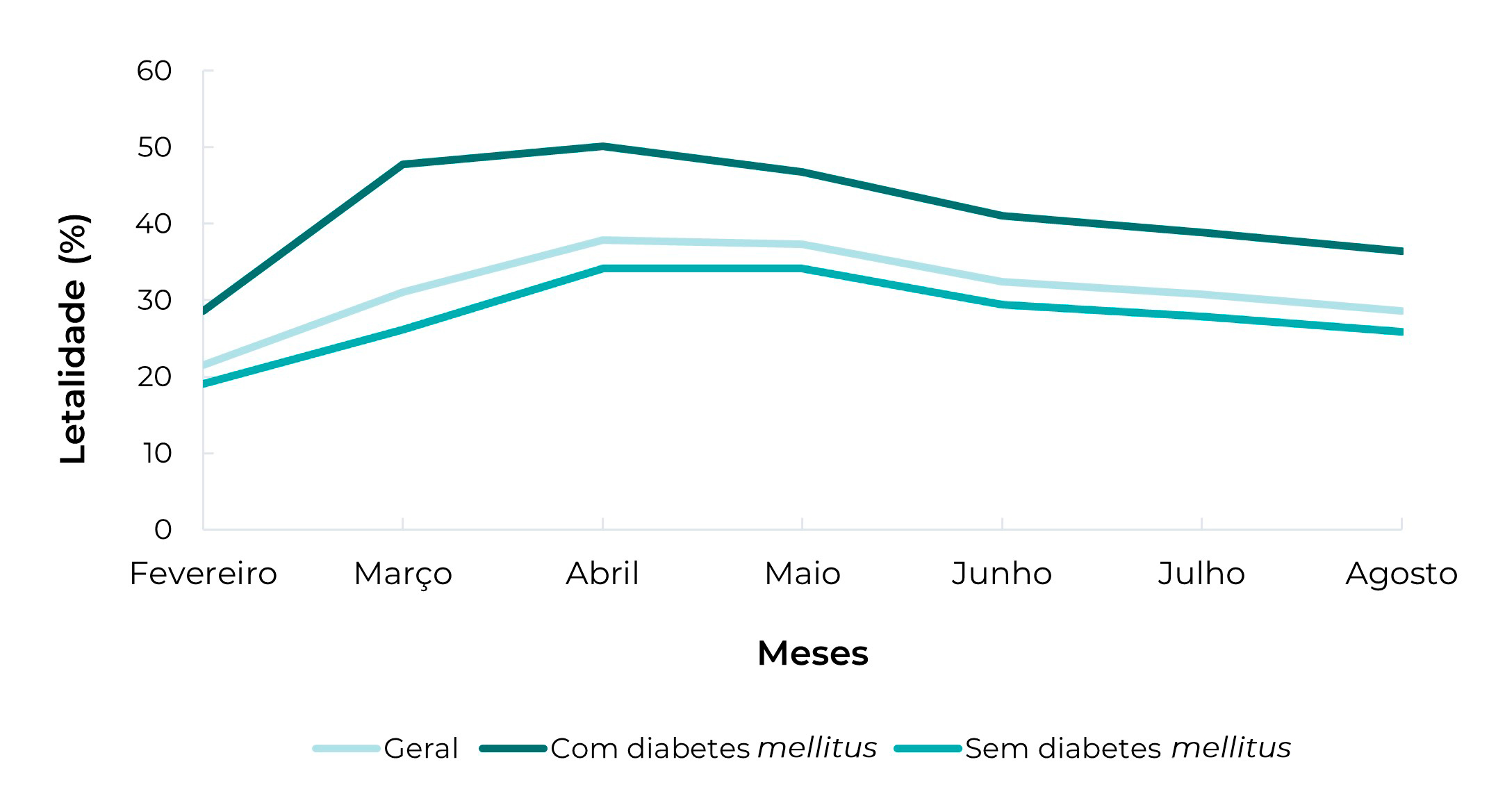
Figura 2 Distribuição da letalidade por COVID-19 em pessoas hospitalizadas e no grupo de casos, com ou sem diabetes mellitus, Brasil, 2020
Tabela 1 Características associadas ao óbito em pessoas hospitalizadas por COVID-19 (n = 397.600), Brasil, 2020
| Variáveis | Total (%) | Óbito | p-valor | |
|---|---|---|---|---|
| Sim (%) | Não (%) | |||
| Diabetes mellitus | <0,001a | |||
| Sim | 102.389 (25,7) | 41.776 (40,8) | 60.613 (59,2) | |
| Não | 295.211 (74,3) | 85.455 (28,9) | 209.756 (71,1) | |
| Faixa etária (anos) | <0,001a | |||
| <18 | 8.686 (2,2) | 668 (7,7) | 8.018 (92,3) | |
| 18-59 | 191.489 (48,2) | 38.555 (20,1) | 152.934 (79,9) | |
| ≥60 | 197.425 (49,6) | 88.008 (44,6) | 109.417 (55,4) | |
| Sexo | <0,001a | |||
| Feminino | 223.903 (56,3) | 73.777 (32,9) | 150.126 (67,1) | |
| Masculino | 173.613 (43,7) | 53.431 (30,8) | 120.182 (69,2) | |
| Escolaridade | <0,001a | |||
| Analfabeto | 127.472 (32,3) | 41.985 (32,9) | 85.487 (67,1) | |
| Ensino fundamental - 1º ciclo | 38.291 (9,7) | 15.982 (41,7) | 22.309 (58,3) | |
| Ensino fundamental - 2º ciclo | 164.590 (41,7) | 54.034 (32,8) | 110.556 (67,2) | |
| Ensino médio | 43.335 (11,0) | 10.888 (25,1) | 32.447 (74,9) | |
| Ensino superior | 20.728 (5,3) | 4.079 (19,7) | 16.649 (80,3) | |
| Vômito | <0,001a | |||
| Sim | 32.135 (8,1) | 8.580 (26,7) | 23.555 (73,3) | |
| Não | 365.465 (91,9) | 118.651 (32,5) | 246.814 (67,5) | |
| Diarreia | <0,001a | |||
| Sim | 54.249 (13,6) | 13.779 (25,4) | 40.470 (74,6) | |
| Não | 343.351 (86,4) | 113.452 (33,0) | 229.899 (67,0) | |
| Anosmia | <0,001a | |||
| Sim | 15.692 (3,9) | 2.999 (19,1) | 12.693 (80,9) | |
| Não | 381.908 (96,1) | 124.232 (32,5) | 257.676 (67,5) | |
| Dispneia | <0,001a | |||
| Sim | 281.356 (70,8) | 99.179 (35,2) | 182.177 (64,7) | |
| Não | 116.244 (29,2) | 24.052 (24,1) | 88.192 (75,9) | |
| Febre | <0,001a | |||
| Sim | 257.978 (64,9) | 76.893 (29,8) | 181.085 (70,2) | |
| Não | 139.622 (35,1) | 50.338 (36,0) | 89.284 (64,0) | |
| Pneumopatias | <0,001a | |||
| Sim | 14.964 (3,8) | 7.589 (50,7) | 7.375 (49,3) | |
| Não | 382.636 (96,2) | 119.642 (31,3) | 262.994 (68,7) | |
| Doenças neurológicas | <0,001a | |||
| Sim | 15.875 (4,0) | 8.356 (52,6) | 7.519 (47,4) | |
| Não | 381.725 (96,0) | 118.875 (31,1) | 262.850 (68,9) | |
| Asma | <0,001a | |||
| Sim | 10.695 (2,7) | 2.750 (25,7) | 7.945 (74,3) | |
| Não | 386.905 (97,3) | 124.481 (32,1) | 262.424 (67,8) | |
| Doença hepática | <0,001a | |||
| Sim | 3.662 (0,9) | 1.885 (51,5) | 1.777 (48,5) | |
| Não | 393.938 (99,1) | 125.346 (31,8) | 268.592 (68,2) | |
| Cardiopatias | <0,001a | |||
| Sim | 135.387 (34,0) | 54.190 (40,0) | 81.197 (60,0) | |
| Não | 262.213 (66,0) | 73.041 (27,9) | 189.172 (72,1) | |
| Disfunção renal | <0,001a | |||
| Sim | 16.924 (4,3) | 9.031 (53,4) | 7.893 (46,6) | |
| Não | 380.676 (95,7) | 118.200 (31,0) | 262.476 (69,0) | |
| Imunodepressão | <0,001a | |||
| Sim | 10.879 (2,7) | 4.946 (45,5) | 5.933 (54,5) | |
| Não | 386.721 (97,3) | 122.285 (31,6) | 264.436 (68,4) | |
| Infecção nosocomial | <0,001a | |||
| Sim | 8.384 (2,1) | 4.005 (47,8) | 4.379 (52,2) | |
| Não | 389.216 (97,9) | 123.226 (31,7) | 265.990 (68,3) | |
| Saturação <95% | <0,001a | |||
| Sim | 229.440 (57,7) | 87.948 (38,3) | 141.492 (61,7) | |
| Não | 168.160 (42,3) | 39.283 (23,4) | 128.877 (76,6) | |
| Internação em unidade de terapia intensiva (UTI) | <0,001a | |||
| Sim | 64.868 (16,3) | 37.899 (58,4) | 26.969 (41,6) | |
| Não | 332.732 (83,7) | 89.332 (26,8) | 243.400 (73,2) | |
| Total | 397.600 (100,0) | 127.231 (32,0) | 270.369 (68,0) | |
a) Teste qui-quadrado de Pearson.
A razão de prevalências bruta da associação entre diabetes e óbito por COVID-19 foi de 1,48 (IC95% 1,39,1,42) (Tabela 2). Após ajuste pelos fatores sociodemográficos (modelo 2), a razão de prevalências passou a ser de 1,20 (IC95% 1,19;1,21). Na análise ajustada pelas variáveis relativas à presença de comorbidades (modelo 3), o valor da RP passou a ser 1,15 (IC95% 1,14;1,16), representado uma prevalência de óbito 15% mais elevada entre os brasileiros com diabetes hospitalizados por COVID-19.
Tabela 2 Associação entre diabetes mellitus e óbito em pessoas hospitalizadas por COVID-19 (n=394.337), Brasil, 2020
| Modelos | Óbito | |||||
|---|---|---|---|---|---|---|
| RPa | IC95%b | p-valorc | R2d | AICe | BICf | |
| Modelo 1 (bruto)g | 1,41 | 1,39;1,42 | <0,001 | 0,6% | 541.244,0 | 541.265,8 |
| Modelo 2h | 1,20 | 1,19;1,21 | <0,001 | 4,1% | 519.680,3 | 519.778,3 |
| Modelo 3i | 1,15 | 1,14;1,16 | <0,001 | 4,7% | 516.191,6 | 516.365,8 |
a) RP: Razão de prevalências; b) IC95%: Intervalo de confiança de 95%; c) P-valor referente a análise de regressão de Poisson robusta; d) R2: Coeficiente de determinação da regressão; e) AIC: Critério de informação de akaike; f) BIC: Critério de informação bayesiano; g) Modelo 1: diabetes mellitus; h) Modelo 2: Modelo 1 + faixa etária + sexo + escolaridade; i) Modelo 3: Modelo 2 + pneumopatias + doença neurológica + asma + doença hepática + disfunção renal + imunodepressão + cardiopatia.
No modelo bruto, obtiveram-se: R2 = 0,6%; AIC = 541.244,00; BIC = 541.265,8. Em contraste, o modelo final apresentou: R2 = 4,7%; AIC = 516.191,6; BIC = 516.365,8 (Tabela 2). A aplicação de critérios de ajuste indicados no método confirmou o modelo final como o mais adequado para as estimativas do desfecho apresentado.
Discussão
O estudo mostrou que, no Brasil, a prevalência de óbito por COVID-19 entre os casos hospitalizados foi maior para indivíduos com diabetes mellitus, comparados aos não diabéticos, durante os meses de fevereiro a agosto de 2020. Tais resultados contribuem para um maior conhecimento do perfil clínico de pessoas infectadas pelo SARS-CoV-2 e entendimento de como doenças crônicas podem afetar o prognóstico da COVID-19.
A associação do diabetes com os óbitos por COVID-19 permaneceu, ainda que em menor magnitude, após os ajustes pelos fatores de confusão (variáveis sociodemográficas e comorbidades), como demonstrado em outros estudos.12,13
Este trabalho apresenta algumas limitações. A principal refere-se à informação relativa ao diagnóstico do diabetes, a variável preditora principal, autorreferida. A segunda limitação consiste no uso de dados secundários, obtidos para fins clínicos e não de pesquisa, e pode representar problemas de incompletude ou inadequações no preenchimento, interferindo nos resultados encontrados, embora os critérios de inclusão e exclusão aplicados possibilitassem reduzir esse viés. Outro fator limitante é o elevado número de informações ignoradas para algumas variáveis. Por exemplo, mesmo com os critérios aplicados pelos autores na seleção da base populacional, a variável ‘obesidade’ não foi considerada, por apresentar elevado percentual de dados ausentes. Finalmente, a análise restrita a casos hospitalizados pode ter superestimado a associação do diabetes com o óbito por COVID-19. Porém, trata-se de um estudo de base hospitalar, em que i) os casos de diabetes têm mais chance de alcançar maior gravidade e maior número de comorbidades e ii) os casos de COVID-19 tendem a ser moderados ou severos.
Diversos estudos buscaram melhor caracterizar os perfis clínicos da infecção pelo novo coronavírus, inclusive os sinais e sintomas mais comuns, e identificar fatores associados ao prognóstico da COVID-19. No Brasil, como na maioria dos países em desenvolvimento,14 o diabetes foi identificado como causa de incapacidade prematura e de mortalidade, conforme evidenciado por estudo15 que revelou 61% dos indivíduos hospitalizados por COVID-19 terem vindo a óbito e apresentarem pelo menos uma comorbidade, com destaque para a cardiopatia e o diabetes.
A literatura relata diferentes níveis de prevalência de casos com combinação de diabetes e COVID-19, em diversos países do mundo. Na Itália, por exemplo, estudos mostram uma variação de 17% a 35% de prevalência das doenças combinadas.16 Revisão sistemática com metanálise de efeitos aleatórios mostrou 35% de chances de casos severos e 50% de aumento das chances de óbito em indivíduos com diabetes e com COVID-19;17 estudo transversal brasileiro evidenciou 46,9% de prevalência de diabetes e COVID-19;18 e coorte histórica, acompanhada em cidade do Nordeste brasileiro, teve 5,5%, e destes, 49,1% evoluíram a óbito.19
Diversas hipóteses podem explicar a associação de diabetes e óbito por COVID-19 entre hospitalizados. Uma delas é a de que o diabetes, enquanto uma doença crônica, altera as funções metabólicas e, com isso, as respostas imunológicas, tornando os portadores dessa doença mais susceptíveis a infecções pelo SARS-CoV-2. Em indivíduos com diabetes, os processos metabólicos, importantes mediadores dos mecanismos de defesa, não atuam adequadamente no sentido de proteger o organismo contra danos fisiológicos decorrentes de infecções.19 Ademais, o diabetes aumenta o risco de fibrose pulmonar, distúrbios pulmonares obstrutivos e redução da função respiratória, que podem também diminuir a oxigenação dos órgãos.20
A concomitância dessas duas doenças ainda pode contribuir para a ocorrência de eventos tromboembólicos, pelo aumento do D-dímero e do fibrinogênio, potencializando os riscos de desfechos desfavoráveis nesses indivíduos. Estados de hipercoagulação associados com diabetes e COVID-19 podem gerar amputações. Pesquisa realizada nos Estados Unidos aponta que, durante a pandemia, diabéticos com COVID-19 tiveram 10,8 vezes mais chances de sofrer amputações de qualquer nível, e que a probabilidade de grande amputação (acima do nível do tornozelo) também aumentou.21 Nesse sentido, ressalta-se que o controle glicêmico é fundamental para a prevenção dessas condições.22,23
Outro ponto relevante encontra-se no fato de os diversos níveis de isolamento social, adotados durante os meses de pandemia, terem alterado o estilo de vida das pessoas, sua maior presença em casa, aumentando a ansiedade e o consumo alimentar.24 Isto pode ter implicado maior consumo de calorias, menor gasto energético e instabilidade metabólica,25,26 justamente fatores de forte impacto em diabéticos por conta das alterações glicêmicas que a doença causa.
Conclui-se que a prevalência de óbito entre casos hospitalizados de COVID-19 com diabetes foi 15% maior, quando comparada à prevalência dos casos hospitalizados de COVID-19 sem diabetes, no Brasil. Durante a pandemia, evidenciou-se maior vulnerabilidade à COVID-19 entre a população portadora de diabetes. Estes achados sugerem a necessidade da elaboração de estratégias de prevenção e manejo da COVID-19 em pessoas com diabetes mellitus.











 texto em
texto em