Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Pan-Amazônica de Saúde
versão impressa ISSN 2176-6215versão On-line ISSN 2176-6223
Rev Pan-Amaz Saude v.1 n.2 Ananindeua jun. 2010
http://dx.doi.org/10.5123/S2176-62232010000200004
ARTÍCULO ORIGINAL
Enfermedad periodontal materna y parto pretérmino: un estúdio de caso-control
Carlos GrandiI; Mariano TrungadiII; Javier MeritanoIII
IEpidemiología Perinatal y Bioestadística,
Hospital Materno Infantil Ramón Sardá, Universidad de Buenos Aires, Buenos Aires, Argentina
IIUnidad
de Odontología, Hospital Materno Infantil Ramón Sardá,
Universidad de Buenos Aires, Buenos Aires, Argentina
IIIDepartamento
de Neonatología,
Hospital Materno Infantil Ramón
Sardá, Universidad de Buenos Aires, Buenos Aires, Argentina
Endereço para
correspondência
Correspondence
Dirección para correspondencia
Título original: Maternal periodontal disease and preterm birth: a case-control study. Traducido por: Lota Moncada
RESUMEN
OBJETIVOS: La enfermedad periodontal
puede ser una fuente de infección
subclínica persistente que puede inducir a respuestas inflamatorias
sistémicas
que aumentan el riesgo de parto pretérmino. El objetivo de este estudio
objetivo fue de determinar si la enfermedad periodontal es un factor de riesgo
para el parto pretérmino, bien como evaluar la asociación de
este riesgo con la edad gestacional.
MÉTODOS: Este estudio de caso-control
abarcó mujeres puérperas de gestaciones únicas; 53 mujeres
que dieron a luz antes de la 37a semana de gestación (casos) fueron
comparadas a 79 que evolucionaron con parto a término (controles). Se
procedió a
una evaluación clínica periodontal completa dentro de las 72
h en seguida al parto.
RESULTADOS: La tasa de prevalencia de la enfermedad
periodontal fue de 41% (54/132). Los casos de parto pretérmino presentaron
una proporción
de sangrado mucho mayor en comparación a los controles (86,7 versus
68%; p = 0,026), bien como una profundidad máxima de la bolsa periodontal
mayor luego de medición por sonda (3,9 ± 1,6 mm versus 3,2 ± 1
mm; p = 0,043). No se detectaron diferencias relacionadas a la enfermedad periodontal
previa, a la pérdida de la adhesión o al porcentaje de enfermedad
periodontal entre los grupos estudiados. El análisis de regresión
logística reveló que el parto pretérmino fue asociado
al índice
de sangrado (odds ratio ajustada de 4,19; 95% CI: 1,28 - 13,69; p =
0,018) y a la profundidad de la bolsa periodontal (5,14; 95% CI: 1,50 - 17,6;
p = 0,009). El riesgo de nacimiento prematuro asociado a la enfermedad periodontal
disminuyó con
el aumento de la edad gestacional. Además, el riesgo atribuido a la
población
en general es de 16%, riesgo este que aumenta con la disminución de
la edad gestacional.
CONCLUSIÓN: En este estudio con base en la población,
apenas el índice de sangrado y la profundidad de la bolsa periodontal
fueron considerados factores de riesgo para el parto prematuro; un mayor riesgo
fue asociado a mayor prematuridad.
Palabras clave: Enfermedades Periodontales; Nacimiento Prematuro; Embarazo; Factores de Riesgo.
INTRODUCCIÓN
El parto pretérmino (PPT) es un gran desafío para la salud pública, tanto en naciones desarrolladas como en las en desarrollo. El PPT es responsable por 40% a 60% de la mortalidad perinatal y está asociado a más del 50% de todas las deficiencias neurológicas que acometen a individuos en edades más avanzadas29,16,18.
A pesar de las mejorías observadas en la atención obstétrica, especialmente en países desarrollados, las tasas de PPT no presentaron disminución durante los últimos 40 años; en verdad, han aumentado de forma discreta en la mayoría de los países8.
La incidencia de PPT es de cerca de 11% en los Estados Unidos y de 5% a 7% en Europa7. En Argentina, no existen datos oficiales disponibles, pero hay datos regionales, como los suministrados por el Hospital Materno Infantil Ramón Sardá, que provee información de cerca de dos tercios de la población de Buenos Aires y sus suburbios, en donde viven personas con bajo nivel socioeconómico. Esas informaciones muestran una tasa de PPT de cerca del 9%14.
Hay diversos subgrupos diferentes de PPT (o sea, el parto puede ocurrir debido a la ruptura prematura de membranas, puede iniciarse por motivos médicos o debido a una etiología desconocida)15 y evidencias sugieren que hay una etiología multifactorial para la ocurrencia de PPT22,25. Las estrategias de prevención no deben concentrarse apenas en prevenir el inicio del trabajo de parto pretérmino o en inhibirlo una vez iniciado, sino también en abordar las cuestiones que subyacen a los factores de riesgo.
El papel etiológico de la infección materna en la ocurrencia de PPT, sea en el tracto genital o en cualquier sitio anatómico, permanece incierto; sin embargo, el PPT puede ser una consecuencia indirecta de la producción de altos niveles de mediadores inflamatorios (tales como las citocinas, principalmente la interleuquina 1 beta e interleuquina 6, prostaglandina E2 y el factor alfa de necrosis tumoral), los que reducen el tiempo de gestación3,15.
La hipótesis de que la infección remota resultante de la unidad feto-placentaria puede contribuir al PPT condujo a una mayor preocupación a respecto del papel de las infecciones bacterianas crónicas en otras partes del cuerpo. La enfermedad periodontal (EPO) es una de las enfermedades infecciosas crónicas más comunes en humanos, con una prevalencia reportada variando entre 10% y 60% en adultos, dependiendo de los criterios de diagnóstico utilizados30. Este tipo de infección es causada, principalmente, por bacterias microaerofílicas anaerobias gram-negativas que colonizan el área subgingival y producen cantidades significativas de citoquiinas pro inflamatorias que pueden tener efectos sistémicos en su huésped.
Las EPOs pueden contribuir a la ocurrencia de PPT por medio de un mecanismo indirecto involucrando a mediadores inflamatorios o a través de acción bacteriana directa en el amnios12,13. Hasta el momento, se ha realizado apenas un estudio con gestantes sobre este tema en Argentina4.
El objetivo del presente estudio fue demostrar si la EPO se asocia con el PPT, en un estudio de caso control en la maternidad más grande de Buenos Aires.
MATERIAL Y MÉTODOS
Esta investigación se realizó en el Hospital Materno Infantil Ramón Sardá (HMIRS) entre mayo de 2007 y abril de 2008. Fueron seleccionadas mujeres con gestaciones únicas en la sala de parto o en un plazo de tres días posparto y se registraron en un estudio de caso control, luego de la firma del término de libre consentimiento esclarecido. El HMIRS es un Hospital Universitario asociado a la Facultad de Medicina de la Universidad de Buenos Aires y atiende a un gran volumen de pacientes de bajo nivel socioeconómico.
El registro de nacimientos del hospital fue evaluado a diario por los miembros del equipo de estudios para identificar todos los casos de prematuros, definidos como aquellos en que las madres dieron a luz a un niño nacido vivo antes de las 37 semanas de gestación, bien como los controles de término, en los que los niños nacieron entre las 37 y las 41 semanas de gestación. La edad gestacional, medida en semanas completas de gestación, fue estimada a partir del primer día del último período menstrual y se confirmó, en general, por ultrasonografía al inicio del segundo trimestre.
Los criterios de exclusión incluyeron embarazo gemelar, la presencia de anomalías congénitas y madres que necesitaron tratamiento con antibióticos por hasta siete días antes del parto.
Un neonatólogo aplicó un cuestionario estructurado antes del examen dental, para averiguar la existencia de factores de riesgo de PPT y EPO28.
Los registros del HMIRS fueron revisados por el neonatólogo para recuperar informaciones anteriores acerca de cada madre (datos obstétricos y clínicos). Cuando esto fue posible, se compararon las informaciones obtenidas en los cuestionarios con los registros de la maternidad. En esos registros se investigaron los historiales de infecciones, medicación, atención prenatal y consumo de alcohol y tabaco.
Mortinatos previos, bajo peso y prematuridad anterior e histórico de EPO (la periodontitis "crónica" fue definida como la progresión de la enfermedad a lo largo del tiempo sin tratamiento)27.
Las variables relacionadas a la gestación en estudio incluyeron atención prenatal, ganancia de peso durante la gestación, tabaco, anemia, diabetes, hipertensión, retardo de crecimiento intrauterino, ruptura prematura de membranas y endometriosis.
Se registraron las siguientes características del recién nacido: sexo, edad gestacional (EG en semanas), peso al nacer, pequeño para su EG (PEG o con peso al nacer menor que el percentil 10 para los estándares locales)24, índice de Apgar al 5o minuto e internación en unidad de terapia intensiva neonatal.
Antes del inicio del estudio, un dentista (autor MT) fue entrenado y evaluado de acuerdo a los estándares a ser adoptados y ejecutó todos los exámenes periodontales en una clínica odontológica a los tres días posparto. Este dentista no poseía ninguna información acerca de los casos y controles. No se excluyó a ninguna mujer debido al poco número de dientes (menos de 20). Una sonda periodontal desechable (Hu-friedy PCP-UNC15, Chicago, IL, EUA) fue utilizada.
Los datos clínicos con parámetros periodontales incluyeron el grado de inflamación de los tejidos periodontales (se utilizó un índice de sangrado de 0 a 3), la profundidad máxima de la bolsa periodontal (en mm.) y el grado de severidad, de acuerdo con la pérdida de inserción clínica (PIC, en mm) registrada en seis puntos de cada diente20. Finalmente, la EPO fue registrada de acuerdo al Sistema de Clasificación de Enfermedades Periodontales de la American Academy of Periodontology16; esa clasificación se basó en la presencia de periodontitis crónica localizada o generalizada (PIC > 1 mm. y > 30% de los puntos analizados).
Esos criterios fueron adoptados porque no hay un estándar universalmente aceptado para el diagnóstico de enfermedades periodontales; contribuyeron para evitar la clasificación equivocada de pacientes que presentaron resultado positivo para EPO15.
El desenlace más frecuente fue el PPT, definido por la Organización Mundial de Salud (OMS) como el parto ocurrido entre la vigésima y la trigésima séptima semana de gestación o antes de los 259 días contados a partir del primer día del último período menstrual29.
Los cálculos del tamaño muestral del estudio presumieron una prevalencia de la EPO de 20% en madres con edades entre 16 y 44 años. Con una razón caso y controles de 1:1, 72 controles y 72 casos fueron solicitados para obtener una razón de probabilidades (odds ratio - OR) de tres, con un poder de prueba de 80% a un nivel de significación del 5%.
Este estudio fue aprobado por el Comité de Ética del HMIRS.
ANÁLISIS ESTADÍSTICOS
Se realizaron comparaciones de tendencias centrales (medias o proporciones, según el caso) con vistas a los análisis descriptivos. Las medias fueron comparadas utilizando la prueba de Student. Se aplicó la prueba del Chi-cuadrado para comparar las proporciones y los riesgos en todas las categorías de pretérmino con análisis estratificado; la prueba del Chi-cuadrado también se realizó para analizar tendencias lineares.
El análisis bivariado de riesgo entre las mediciones clínicas de EPO materna (factores de riesgo) y PPT (desenlace) se realizó con OR e intervalo de confianza (IC) de 95%. Finalmente, un valor aproximado del riesgo en el ámbito poblacional (RAP) fue calculado de acuerdo al método descrito por Benichou1. El RAP describe la proporción de desenlaces (i.e., casos de PPT) en una dada población que pueden ser atribuidos a la exposición a factores de riesgo.
El riesgo de PPT, cuando había registro clínico de EPO materna o debido a la presencia de otros factores de riesgo relevantes, se estimó utilizando modelos de regresión logística multivariados (OR ajustado, a OR, con IC de 95%).
La profundidad de la bolsa periodontal (PBP) y la pérdida de inserción fueron dicotomizadas (≥ 1 mm = Sí) para usar en un modelo. La calidad del ajuste fue evaluada por la prueba de verosimilitud.
Todos los análisis fueron realizados con los softwares Statistica 6.0 (Statsoft, Tulsa, OK) y Epidat 2.0 (PAHO/WHO y Xunta de Galicia). El nivel de significación se ajustó en p < 0,05 (unicaudal).
RESULTADOS
Se seleccionó un total de 53 casos y 79 controles para este estudio. Las características maternas y obstétricas de cada grupo estudiado se presentan en el tabla 1. La mayoría de las madres pertenecía a la franja etaria de 20 a 34 años (65,1%), aunque en promedio, los casos exhibieran una edad un poco mayor que los controles. Más de 50% de las madres no tenía nivel superior y eran primíparas. Como era esperado, las madres del grupo de casos presentaron una proporción mayor de factores de riesgo de PPT reconocidos, tales como aborto previo, recién nacido pretérmino o bajo peso al nacer, un bajo porcentaje de consultas en la evaluación prenatal y baja ganancia de peso durante la gestación.
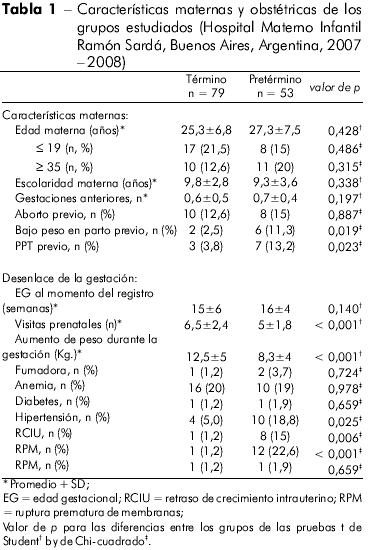
Los desenlaces gestacionales más fuertemente asociados al PPT fueron: hipertensión durante el embarazo, retardo de crecimiento intrauterino y ruptura prematura de membranas - todos presentaron diferencias estadísticamente relevantes cuando comparados con las madres del grupo control. En el análisis bivariado, identificamos una importante asociación entre hipertensión durante el embarazo y PPT (OR 4,36; IC 95%: 1,16 -17,7, p = 0,025).
En comparación con recién nacidos a término, los recién nacidos pretérmino presentaron menor edad gestacional y menores valores de peso al nacer, razón entre los sexos y del índice de Apgar al 5o minuto; se observó que una mayor cantidad de recién nacidos pretérmino eran considerados pequeños para su edad gestacional y demandaron internación en unidades neonatales (p < 0,001, datos no presentados).
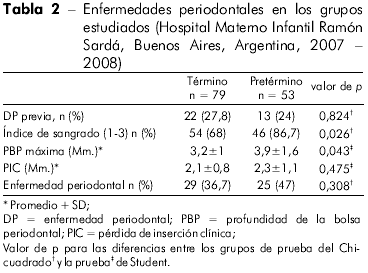
La prevalencia de EPO fue considerada común: un 41% (54/132) de las mujeres tenía EPO, incluyendo un 47,1% de mujeres con PPT (IC 95%, 34,4 a 60,3) y un 36,7% de mujeres con partos a término (IC 95%, 27 a 47). No fueron verificadas evidencias de asociación entre EPO previa y el grupo estudiado. Los casos presentaron una mayor incidencia de sangrado (1-3) y una máxima PBP en sonda. Esos hallazgos constituyen evidencia de una inflamación mayor de los tejidos periodontales.
Los grupos estudiados fueron comparados en busca de evidencias de EPO, i.e., porcentaje de PBP de 4 mm o más y porcentaje de PIC de 3 mm o más. No se encontraron diferencias relevantes (PBP ≥ 4 mm: 26,4% versus 27,8%, p = 0,985; PIC ≥ 3 mm: 24,5% versus 11,3%, p = 0,087, para gestaciones pretérmino y a término, respectivamente).
A pesar de que la diferencia no fue estadísticamente significativa, otros indicadores, tales como el promedio de pérdida de inserción y la proporción de EPO, fueron mayores en los casos que en los controles (Tabla 2).
La OR para una mujer en un PPT y presentando EPO fue de 1,50 (IC de 95%, variando de 0,75 a 2,99, p = 0,264). El riesgo de PPT asociado a la EPO se redujo en la medida en que hubo un aumento de la edad gestacional (EG) (≤ 32 semanas de EG, OR 2,90 (IC 95% 1,26 - 6,64); 33-34 semanas, OR = 1,46 (0,44 - 4,81) y 35-36 semanas, OR = 0,24 (0,02 - 2,06). Sin embargo, esta tendencia no fue considerada estadísticamente significativa (teste del Chi-cuadrado para tendencias p = 0,202). Además, el RAP fue mayor para edades gestacionales más bajas: fue de 41% en 32 semanas o menos, 14,7% en 33-34 semanas y 25% entre 35-36 semanas.
El tabla 3 muestra el OR, el OR ajustado y el RAP de PPT asociado a las mediciones clínicas de EPO materna. En el análisis univariado, las madres presentaron más de dos veces riesgo de dar a luz a un recién nacido pretérmino en el caso de tener PBP de ≥ 1 mm y un índice de sangrado de ≥ 1; estas diferencias fueron estadísticamente significativas. No hubo ninguna asociación relevante entre las otras variables investigadas (pérdida de inserción y EPO) y PPT.
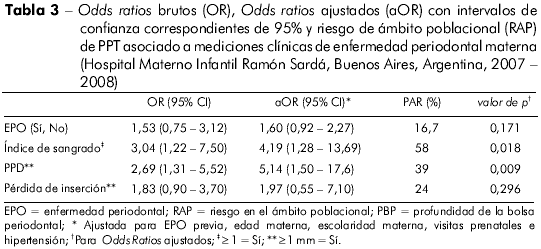
Muchas variables fueron consideradas a priori como potenciales confundidores, tales como EPO previa, edad materna, escolaridad materna, visitas prenatales e hipertensión durante la gestación. Cuando esos factores fueron cotejados con los del grupo control, la asociación relevante hallada por el análisis univariado persistió; de hecho, se observó un aumento en el riesgo. La inclusión de las variables de PPT previo y bajo peso en parto previo en los modelos no modificó los parámetros. El modelo logístico demostró una calidad de ajuste satisfactoria (teste de verosimilitud = 37,87; p < 0,001). En este estudio, el RAP de PPT, determinado por varios criterios clínicos acerca de EPO materna, fue alto (más del 10%); este alto riesgo fue debido, probablemente, a la alta prevalencia de esos factores adicionales (Tabla 2).
DISCUSIÓN
En este estudio abordamos parcialmente el tema sobre si mujeres gestantes acometidas de EPO corren mayor riesgo de tener un PPT. Se verificó una relevante asociación entre mayor riesgo y sangrado y la PBP máxima. Es necesario observar que entre el vasto universo de estudios publicados acerca de la asociación entre EPO y PPT/bajo peso en el parto, apenas quienes consideraron la PBP como definición de exposición observaron resultados estadísticamente relevantes2.
En un análisis estratificado, no encontramos ningún aumento de riesgo de PPT asociado al aumento de pérdida de inserción o de PBP (datos no presentados).
Nuestros hallazgos de que PPT estaría asociado a una edad materna más avanzada, a un menor nivel de escolaridad materna, a la hipertensión durante la gestación, al retraso de crecimiento intrauterino y a la ruptura prematura de membranas, corroboran los relatos de otros estudios. En verdad, todas esas variables son, reconocidamente, factores de riesgo clínicos y sociodemográficos relevantes de PPT10.
La tasa de prevalencia observada, del 41% de EPO en mujeres gestantes, también es similar a los hallazgos relatados por otros investigadores5,7,21,30. Observamos que el riesgo de PPT asociado a la EPO aumentó al tiempo que la extensión de la prematuridad; en otras palabras, la asociación de EPO con la EG fue más fuerte en los casos de prematuridad más severa. Antes de 33 semanas (prematuridad severa), el riesgo fue, aproximadamente, tres veces más alto que en las gestaciones a término; esta diferencia se consideró estadísticamente significativa. Dos estudios con otras poblaciones llegaron a resultados semejantes11,13, a pesar de que estas tendencias no llegaron a ser relevantes estadísticamente debido al tamaño reducido del muestreo.
Un ajuste relativo a las variables potencialmente confundidoras presentó un riesgo mayor e independiente de PPT asociado a sangrado y a la PBP Este riesgo puede ser resultado de la destrucción acumulativa de tejido durante toda la vida, en vez de un riesgo de susceptibilidad periodontal relacionado a la gestación6. Además, un bajo nivel socioeconómico ha sido históricamente asociado a tasas más altas de gingivitis y a precarias condiciones de higiene bucal. Además, la gestación aumenta la probabilidad de que surja EPO20, bien como una EPO preexistente puede volverse activa durante el embarazo a causa de la mayor concentración de progesterona durante el tercer semestre4.
El RAP es una función de la OR y de la prevalencia de la exposición de la población al factor de riesgo; por lo tanto, factores de riesgo comunes son responsables por un RAP más alto que los factores de riesgo menos comunes. Consecuentemente, debido al hecho de que la prevalencia de varias mediciones clínicas de EPO materna y de ORs ser relativamente elevada, el valor de RAP en este estudio fue alto. Hallazgos similares se han relatado en otros estudios2,3,20. Este alto valor de RAP implica que 16% de los aproximadamente 70 mil PPT que ocurren anualmente en Argentina pueden ser atribuidos a EPO. Teóricamente, la erradicación de la infección periodontal en mujeres gestantes podría llevar a la prevención de, aproximadamente, 11.200 PPTs por año, representando una economía en los costos con tratamientos intensivos.
Estudios asociando la EPO a desenlaces adversos de la gestación tuvieron inicio en 1996, cuando Offenbacher et al20 declararon haber encontrado una importante asociación entre esos dos factores. Desde entonces, varios estudios y dos excelentes revisiones sobre la relación entre EPO y desenlaces adversos de la gestación se han realizado26,30. Para poder comparar con nuestro estudio,la tabla 4 muestra los estudios de casos-control que abordaron la relación entre EPO como exposición y PPT como el principal desenlace gestacional. Apenas la mitad de los estudios11,12,20 en que las variables de exposición fueron periodontitis, índice de sangrado, PBP y PIC, y uno en que el desenlace fue de bajo peso en el PPT, sugieren que la EPO es un factor de riesgo para el PPT (con los ORs ajustados variando entre 2,75 y 7,5, estudio no informado). Sin embargo, los demás estudios no encontraron un asociación relevante entre PPT y EPO4,7,19.
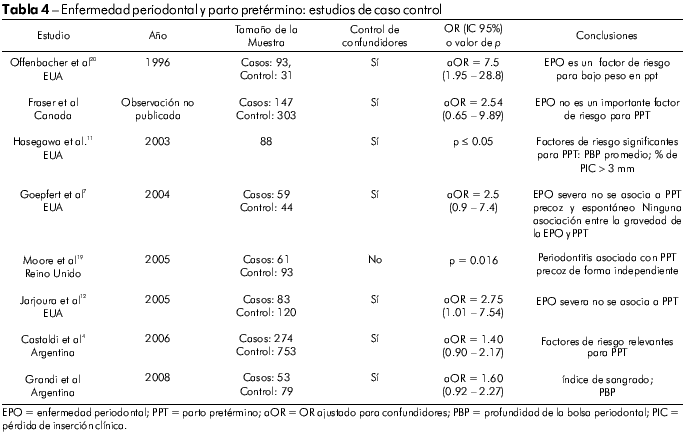
Estos hallazgos presentan diversas implicaciones. Primero, demuestran la deficiencia de estudios retrospectivos (i.e. sesgo de información). Segundo, las limitaciones metodológicas levantan serias dudas acerca de la validez de los resultados y conclusiones anteriores. La calidad de las elecciones metodológicas varió considerablemente en esos estudios y virtualmente todos los estudios presentaban fallas serias, tales como un volumen reducido de muestras, un limitado número de análisis estadísticos, un control inadecuado de potenciales confundidores y una evaluación inadecuada de la EG y de la comparación con la EPO. Por último, a pesar de que algunos estudios hayan sido ajustados para la identificación de variables confundidoras importantes, utilizando análisis de regresión multivariable, es posible que algunos efectos confundidores residuales hayan permanecido.
El análisis combinado de los estudios epidemiológicos se ve dificultado por la variedad de mediciones de la EPO y por la falta de consenso a respecto de su definición y clasificación. Esas diferencias metodológicas pueden explicar la falta de consistencia entre esos estudios. Una medición consistente de la EPO debe llevar en consideración la PBP y la PIC26.
Este estudio presenta varias fortalezas. El sesgo de la observación fue minimizado, apenas odontólogos experimentados participaron de la colecta de datos y se adoptaron criterios de selección rigurosos para definir los casos y los casos control. Además, se observaron varios indicadores de EPO.
Esta investigación también presenta diversas limitaciones que deben ser llevadas en consideración. En primer lugar, no conseguimos alcanzar el volumen de muestras necesario. Sin embargo, un nuevo análisis de cálculo del poder estadístico con las muestras utilizadas resultó en un valor de 0,78, lo que es una diferencia insignificante comparada con el valor esperado originariamente. Por lo tanto, es improbable que los resultados presentados sean aleatorios. Reconocemos que este estudio estuvo limitado por haber tenido como base un análisis de datos provenientes de una única institución. Al tiempo que los participantes no fueron informados de las hipótesis de investigación, algún sesgo de memoria puede haber estado presente: mujeres cuya gestación fue interrumpida en el período pretérmino pueden haber recordado exposiciones pasadas de forma más detallada que los casos control9,23. Por otro lado, cuando una enfermedad es común como la EPO y varios factores de riesgo para PPT son bien conocidos, se torna difícil distinguir un nuevo factor de riesgo23. Además, madres de recién nacidos prematuros parecen tener un riesgo mayor de presentar condiciones bucales peores que madres de niños nacidos a término; esas diferencias pueden llevar a resultados que presenten encías con sangrado y bolsas periodontales más profundas debido a una gingivitis temporal12.
Este es el segundo estudio sobre EPO en gestantes en Argentina; en el primero, se hizo una medición diferente del desenlace de la EPO, pero el diseño del estudio fue semejante y abarcó a 1.562 mujeres en el período posparto4. Sin embargo, en dicho estudio no se encontró ninguna asociación relevante entre EPO y PPT (Mantel-Haenzel estratificado OR 1,06, IC de 95%, variando de 0,70 -1,50).
Considerando que la promoción de la salud bucal tiene un papel importante en la atención perinatal, nuestros resultados sugieren que la implementación de iniciativas para mejorar la salud periodontal de gestantes podría ser un medio para mejorar los desenlaces gestacionales. Sin embargo, no es seguro que las EPOs desempeñen un papel causal en desenlaces gestacionales adversos. Nuevos estudios longitudinales, epidemiológicos e intervencionales con definiciones claras y consistentes acerca de la EPO y desenlaces gestacionales adversos, tamaños de muestras adecuados y controles para los factores confundidores relevantes se necesitan para validar esta asociación y para determinar si existe esa relación de causalidad.
CONCLUSIONES
En la población estudiada, apenas el índice de sangrado y la PBP se constituyeron en factores de riesgo para parto pretérmino en mujeres gestantes. Se observó un aumento de este riesgo, con el consecuente riesgo de prematuridad.
REFERENCIAS
1 Benichou J. A review of adjusted estimators of attributable risk. Stat Methods Med Res. 2001;10:195-216. DOI:10.1177/096228020101000303 [ Links ]
2 Boggess KA, Edelstein BL. Oral health in women during preconception and pregnancy: implications for birth outcomes and infant oral health. Matern Child Health J. 2006;10(5 Suppl):169-74. DOI:10.1007/s10995-006-0095-x [ Links ]
3 Brocklehurst P. Infection and preterm delivery. Br Med J 1999;318:548-9. [ Links ]
4 Castaldi JL, Bertin MS, Jiménez F, Lede R. Periodontal disease: Is it a risk factor for premature labor, low birth weight or preeclampsia? Rev Panam Salud Publica. 2006 Apr;19(4):253-8. [ Links ]
5 Davenport ES, Williams CE, Sterne JA, Murad S, Sivapathasundram V, Curtis MA. Maternal periodontal disease and preterm low birthweight: case-control study. J Dent Res. 2002 May;81(5):313-8. DOI:10.1177/154405910208100505 [ Links ]
6 Douglass C. Risk assessment and management of periodontal disease. J Am Dent Assoc. 2006 Nov;137:Suppl:27S-32S. [ Links ]
7 Goepfert AR, Jeffcoat MK, Andrews WW, Faye-Petersen O, Cliver SP, Goldenberg RL, et al. Periodontal disease and upper genital tract inflammation in early spontaneous preterm birth. Obstet Gynecol. 2004 Oct;104(4):777-83. [ Links ]
8 Goldenberg RL. The management of preterm labor. Obstet Gynecol. 2002 Nov;100(5pt. 1):1020 -37. [ Links ]
9 Grandi C, Tapia JL, Marshall G, Grupo Colaborativo NEOCOSUR. An assessment of the severity, proportionality and risk of mortality of very low birth weight infants with fetal growth restriction. A multicenter South American analysis. J Pediatr. 2005 May-Jun;81(3):198-204. [ Links ]
10 Hartikainen-Sorri A, Sorri M. Occupational and socio-medical factors in preterm birth. Obstet Gynecol. 1989;74:13-6.
11 Hasegawa K, Furuichi Y, Shimotsu A, Nakamura M, Yoshinaga M, Kamitomo M, et al. Associations between systemic status, periodontal status, serum cytokine levels, and delivery outcomes in pregnant women with a diagnosis of threatened premature labor. J Periodontol. 2003 Dec;74(12):1764-70. [ Links ]
12 Jarjoura K, Devine PC, Perez-Delboy A, Herrera-Abreu M, D'Alton M, Papapanou PN. Markers of periodontal infection and preterm birth. Am J Obstet Gynecol. 2005 Feb;192(2):513-9. DOI:![]() 10.1016/j.ajog.2004.07.018 [ Links ]
10.1016/j.ajog.2004.07.018 [ Links ]
13 Jeffcoat MK, Geurs NC, Reddy MS, Cliver SP, Goldenberg RL, Hauth JC. Periodontal infection and preterm birth. Results of a prospective study. J Am Dent Assoc. 2001 Jul;132(7):875-80. [ Links ]
14 Laterra C, Luchtenberg G, Grandi C, Pensotti A. Estadísticas Hospital M. I. Ramón Sardá 2006: Sistema Informático Perinatal (S.I.P). Rev Hosp Matern Infant Ramon Sarda. 2007;26(4):182-7.
15 López NJ, Smith PC, Gutierrez J. Higher risk of preterm birth and low birth weight in women with periodontal disease. J Dent Res. 2002 Jan;81(1):58-63. DOI:10.1177/154405910208100113 [ Links ]
16 McCormick MC. The contribution of low birth weight to infant mortality and childhood morbidity. N Engl J Med. 1985 Jan;312(2):82-90. [ Links ]
17 Meis PJ, Goldenberg RL, Mercer BM, Iams JD, Moawad AH, Miodovnik M, et al. The preterm prediction study: risk factors for indicated preterm births. Am J Obstet Gynecol. 1998 May;178(2):562-7. [ Links ]
18 Ministerio de Salud (AR). Secretaria de Politicas, Regulacion e Institutos. Dirección de Estadísticas e Información de Salud. Estadísticas Vitales – información básica año 2006. Argentina; 2007. 132 p. (Serie 5-Número 50). Disponível em: http://www.deis.gov.ar/publicaciones/archivos/Serie5Nro50.pdf. [ Links ]
19 Moore S, Randhawa M, Ide M. A case-control study to investigate an association between adverse pregnancy outcomes and periodontal disease. J Clin Periodont. 2005 Jan;32(1):1-5. DOI:10.1111/j.1600-051X.2004.00598.x [ Links ]
20 Offenbacher S, Katz V, Fertik G, Collins J, Boyd D, Maynor G, et al. Periodontal infection as a possible risk factor for preterm low birth weight. J Periodontol. 1996 Oct;67(10 Suppl):1103-13. [ Links ]
21 Offenbacher S, Boggess KA, Murtha AP, Jared HL, Lieff S, McKaig RG, et al. Progressive periodontal disease and risk of very preterm delivery. Obstet Gynecol. 2006 Jan;29-36. [ Links ]
22 Romero R, Sepulveda W, Baumann P. The preterm labour syndrome: biochemical, cytologic, inmunologic, pathologic, microbiologic and clinical evidence that preterm labor is a heterogeneous disease. Am J Obstet Gynecol. 1993;168:288.
23 Rothman K, Greenland S. Modern Epidemiology. 2nd ed. Philadelphia: Lippincott Williams & Wilkins; 1998.
24 San Pedro M, Grandi C, Larguía M, Solana C. Estándar de Peso para la Edad Gestacional en 55706 recién nacidos sanos de una Maternidad pública de Buenos Aires. Medicina (Buenos Aires). 2001;1619(1):15-22. [ Links ]
25 Savitz DA, Blackmore CA, Thorp JM. Epidemiologic characteristics of preterm delivery: etiologic heterogeneity. Am J Obstet Gynecol. 1991 Feb;164(2):467-71. [ Links ]
26 Vettore MV, Lamarca GA, Leão AT, Thomaz FB, Sheiham A, Leal MC. Periodontal infection and adverse pregnancy outcomes: a systematic review of epidemiological studies. Cad Saude Publica. 2006 Oct;22(10):2041-53. DOI:10.1590/S0102-311X2006001000010 [ Links ]
27 Wiebe CB, Putnins EE. The periodontal disease classification system of the American Academy of Periodontology - An update. J Can Dent Assoc. 2000 Dec;66(11):594-7. [ Links ]
28 Williams CE , Davenport ES , Sterne JA, Sivapathasundaram V, Fearne JM, Curtis MA, et al. Mechanism of risk in preterm low birthweight infants. Periodontol 2000. 2000 Jun;23:142-50. DOI.10.1034/j.1600-0757.2000.2230115.x [ Links ]
29 World Health Organization. Report of a Scientific Group on Health Statistics Methodology Related to Perinatal Events. Geneva: 1974. p 1-32. (Document no. ICD/PE/74.4).
30 Xiong X, Buekens P, Fraser WD, Beck J, Offenbacher S. Periodontal disease and adverse pregnancy outcomes: a systematic review. BJOG. 2006 Fev;113(2):135-43. DOI:10.1111/j.1471-0528.2005.00827.x [ Links ]
 Correspondência / Correspondence /
Correspondencia:
Correspondência / Correspondence /
Correspondencia:
Carlos Grandi
Cabello 3150, 7 B (1425)
Buenos
Aires-Argentina
Phone/Fax: (5411) 48037622
E-mail:cgrandi@intramed.net
Recebido em / Received / Recibido en: 21/6/2009
Aceito em / Accepted / Aceito en: 9/3/2010











 texto em
texto em 

