Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Pan-Amazônica de Saúde
Print version ISSN 2176-6215On-line version ISSN 2176-6223
Rev Pan-Amaz Saude vol.2 no.3 Ananindeua Sept. 2011
http://dx.doi.org/10.5123/S2176-62232011000300006
ARTIGO DE REVISÃO | REVIEW ARTICLE | ARTÍCULO DE REVISIÓN
Assistência farmacêutica integrada ao processo de cuidado em saúde: gestão clínica do medicamento
Pharmaceutical services integrated into the healthcare process: clinical management of medicines
Servícios farmacéuticos integrados al proceso de cuidado en salud: gestión clínica del medicamento
Cassyano Januário CorrerI; Michel Fleith OtukiII; Orenzio SolerIII
IDepartamento de Farmácia, Faculdade de Farmácia, Universidade Federal do Paraná, Curitiba, Paraná, Brasil
IIDepartamento de Ciências Farmacêuticas, Faculdade de Farmácia, Universidade Estadual de Ponta Grossa, Paraná, Brasil
IIIPrograma Farmácia Social, Departamento de Medicamentos, Faculdade de Farmácia, Universidade Federal do Rio de Janeiro, Rio de Janeiro, Brasil
Endereço para correspondência
Correspondence
Dirección para correspondencia
RESUMO
Revisão narrativa sobre a assistência farmacêutica integrada ao processo de cuidado na atenção primária à saúde. Utilizou-se a revisão da literatura para busca de evidências nacionais e estrangeiras, bem como do conhecimento empírico adquirido pelos autores ao longo do processo ensino-aprendizagem e de pesquisa e extensão na área, para a estruturação de um modelo lógico-conceitual que incorpore a gestão clínica do medicamento àquelas relacionadas à gestão técnica da assistência farmacêutica. Infere-se que a eficiente gestão técnica da assistência farmacêutica e a eficiente gestão clínica do medicamento contribuem para a promoção do uso racional de medicamentos, proporcionando melhorias na Atenção Primária à Saúde e de todo o Sistema Único de Saúde - SUS.
Palavras-chave: Atenção à Saúde; Assistência Farmacêutica; Uso Racional de Medicamentos.
ABSTRACT
This is a narrative review on pharmaceutical services integrated into the primary healthcare process. A literature review was performed to collect national and international evidence and has been combined with the empirical knowledge gained by the authors during the teaching-learning process and research on this area of study to structure a logical, conceptual model that integrates clinical management of medicines with the technical management of pharmaceutical services. It is inferred that an efficient technical management of pharmaceutical services and an efficient clinical management of medicines help promote rational drug use and improve primary healthcare as well as Brazil's Unified Health System (Sistema Único de Saúde - SUS) as a whole.
Keywords: Health Care (Public Health); Pharmaceutical Services; Rational use of Drugs.
RESUMEN
Revisión narrativa sobre los servicios farmacéuticos integrados al proceso de cuidado en la atención primaria a la salud. Se utilizó la revisión de la literatura para la búsqueda de evidencias nacionales y extranjeras, bien como del conocimiento empírico adquirido por los autores durante el proceso enseñanza-aprendizaje y de investigación y extensión en el área, para la estructura de un modelo lógico conceptual que incorpore la gestión clinica del medicamento a aquellas relacionadas a la gestión técnica de los servicios farmacéuticos. Se infiere que la eficiente gestión técnica de los servicios farmacéuticos y la eficiente gestión clínica del medicamento contribuyen a la promoción del uso racional de medicamentos, proporcionando mejorías en la Atención Primaria a la Salud y de todo el Sistema Único de Salud - SUS.
Palabras clave: Atención a la Salud; Asistencia Farmacéutica; Uso Racional de Medicamentos.
INTRODUÇÃO
O resultado de um tratamento farmacológico está ligado à interrelação de diversos eventos, atores e condições, de forma complexa e nem sempre previsível. A farmacoterapia obtém sucesso quando resultados como a prevenção de doenças, o controle, a cura, a normalização de parâmetros laboratoriais e/ou alívio de sintomas são alcançados conforme esperado1.
A farmacoterapia ocorre de forma adequada quando: I) o utente obtém acesso e utiliza os medicamentos conforme suas necessidades de saúde corretamente identificadas; II) quando compreende e é capaz de cumprir o regime terapêutico estabelecido e concorda e adere ao tratamento em uma postura ativa; III) quando o medicamento é efetivo no alcance dos objetivos terapêuticos estabelecidos; IV) quando problemas de saúde não são gerados ou agravados pelo uso de medicamentos2,3. Falhas nessas condições essenciais levam ao sofrimento humano, incapacidade, redução na qualidade de vida e morte. A promoção do uso racional de medicamentos torna-se, assim, uma premente necessidade para assegurar o máximo de benefícios, minimizando os riscos na sua utilização4.
Como marcos referenciais no campo da promoção do uso racional de medicamentos no Brasil, podem-se citar a Política Nacional de Medicamentos (PNM), sancionada em outubro de 1998 (Portaria GM no. 3.916/1998)5 - um instrumento norteador de todas as ações no campo da política de medicamentos no país - e a Política Nacional de Assistência Farmacêutica (PNAF), aprovada pelo Conselho Nacional de Saúde (Resolução no.338/2004)6, que contribuem para a construção de um novo capital social (valores morais, princípios éticos e recursos cognitivos) para o campo da Assistência Farmacêutica (AF).
A AF constitui um dos sistemas de apoio das redes de atenção à saúde, juntamente com o sistema de apoio diagnóstico e terapêutico e os sistemas de informação em saúde, com foco na garantia do acesso e do uso racional de medicamentos7. Compreendem-se como componentes da AF a gestão técnica da assistência farmacêutica e a gestão clínica do medicamento.
A gestão técnica da assistência farmacêutica se caracteriza como um conjunto de atividades farmacêuticas interdependentes e focadas na qualidade, no acesso e no uso racional de medicamentos, ou seja, na produção, seleção, programação, aquisição, distribuição, armazenamento e dispensação dos medicamentos8,9.
A gestão clínica do medicamento está relacionada com a atenção à saúde e os resultados terapêuticos efetivamente obtidos, tendo como foco principal o utente. Configura-se como uma atividade assistencial fundamentada no processo de cuidado. O medicamento deve estar disponível no momento certo, em ótimas condições de uso e deve ser fornecido juntamente com informações que possibilitem sua correta utilização pelo utente10.
Infelizmente, apesar da evidente importância dos marcos referenciais5,6 inerentes ao atual modelo de AF, ainda centrado nas atividades logísticas, as atuais políticas têm se mostrado ineficientes na obtenção de resultados satisfatórios quanto ao uso racional de medicamentos e desarticulados do universo do processo de cuidado em saúde3.
O medicamento não deve ser o foco central e nem as ações logísticas devem ocupar o único esforço da organização da AF pelo Sistema Único de Saúde (SUS). Preconiza-se que a AF há que ser compreendida como uma atividade clínica, com foco central de ação no utente, estruturando-se em ações técnico-assistenciais e ações técnico-gerenciais10,11.
As ações técnico-gerenciais são estruturadas para dar conta da logística do ciclo do medicamento, enquanto as ações técnico-assistenciais têm como foco central de ação o utente e como ator principal o farmacêutico, que, ressignificando seu ser, seu saber e o seu fazer reelabora suas estratégias e métodos de trabalho.
As ações técnico-assistenciais incluem ações de dispensação especializada, acompanhamento da adesão ao tratamento, conciliação de medicamentos, gestão de caso, atendimento à demanda espontânea e participação em grupos operativo-educativos10,11. Essas ações integradas à equipe multiprofissional podem contribuir decisivamente para a melhoria da qualidade da atenção à saúde, centradas em uma práxis resultante de intervenções planejadas, estruturadas, articuladas, monitoradas e avaliadas10,11. Em adição, utiliza-se de recursos cognitivos para assistir o utente em suas necessidades de tratamento e cuidado, e para acompanhar e avaliar a ação, interferência e resultado do uso de medicamentos e outras intervenções terapêuticas.
Com essa abordagem, nas bases de dados do PubMed Central (PMC), da Biblioteca Virtual em Saúde (BVS), da Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), do índice Bibliográfico Espanhol de Ciências de Saúde (IBECS), da Biblioteca Cochrane e da Scientific Electronic Library Online (SciELO), foram pesquisadas evidências nacionais e estrangeiras sobre as necessidades sociais que a AF visa atender e a problemática que envolve os resultados negativos da terapêutica advindos do uso inadequado de medicamentos. Outrossim, esta revisão narrativa visa apresentar um modelo lógico-conceitual da AF integrada ao processo de cuidado em saúde por meio da gestão técnica da assistência farmacêutica e da gestão clínica do medicamento a partir do conhecimento empírico adquirido pelos autores ao longo do processo ensino-aprendizagem e de pesquisa e extensão na área.
USO INADEQUADO DE MEDICAMENTOS
Os autores, fundamentados em suas experiências, inferem que os problemas relacionados com a estrutura e a organização, processos de gestão e gerenciais, comprometem a acessibilidade e o acesso aos medicamentos. Um significativo percentual de utentes não tem acesso aos medicamentos com a qualidade assegurada e na quantidade necessária para a efetividade do seu tratamento.
Por outro lado, o capital social (valores morais, princípios éticos e recursos cognitivos) e a alta prevalência de doenças crônicas da sociedade contemporânea levam também ao acesso indiscriminado aos medicamentos, promovendo a polimedicação12. Assim sendo, há premente necessidade de medicamentos que os atuais serviços de saúde têm dificuldade em atender, levando a população a conviver com distintos padrões de problemas relacionados aos medicamentos, próprios tanto de países desenvolvidos como daqueles em desenvolvimento: consumo excessivo de medicamentos por automedicação induzida pela mídia, uso de produtos ineficazes ou de medicamentos supérfluos, mal indicados, subutilizados, sobre posição de mesmos princípios ativos comercializados com nomes de fantasia diferentes, sobreposição de princípios ativos que atuam pelo mesmo mecanismo de ação, bem como o uso inadequado de medicamentos inefetivos para o controle de doenças.
As questões atualmente mais relevantes e prevalentes quando se trata do uso inadequado de medicamentos incluem polifarmácia, erros de medicação, não seguimento de diretrizes clínicas, discrepâncias terapêuticas na transição do utente entre níveis assistenciais, baixa efetividade dos tratamentos, ocorrência de eventos adversos, automedicação irresponsável e baixa adesão aos tratamentos. Em todo o mundo, crescem as evidências do impacto desses problemas sobre a população e sobre os sistemas de saúde, assim como novas tecnologias são incorporadas a fim de promover o uso racional dos medicamentos e melhorar seus resultados terapêuticos.
Compreende-se como polifarmácia ou polimedicação ou hiperfarmacoterapia o uso de múltiplos fármacos/medicamentos12,13. A probabilidade de reações adversas estimada é de 6% quando se administram dois fármacos/medicamentos concomitantes e de 50% quando utilizados cinco fármacos/medicamentos ao mesmo tempo13. Há uma relação linear entre a quantidade de medicamentos e o risco de eventos adversos.
Em inquéritos sobre farmácia domiciliar no Brasil14,15 e na Espanha16, encontram-se, em média, 3,8 a 5,1 medicamentos por domicílio, muitos deles desprovidos de prescrição, utilizados inclusive por crianças e adolescentes. Boa parte desses medicamentos é armazenada de forma inadequada, apresenta desvios de qualidade e é descartada de forma prejudicial ao meio ambiente14,15. Há, também, um importante desperdício de medicamentos guardados e não utilizados. Dentre as principais causas de devolução de medicamentos em farmácias, uma é o vencimento do prazo de validade (28%) e outra, a melhora espontânea do problema de saúde que originou a prescrição, com a subsequente interrupção do tratamento (25%)16.
A proporção de utentes ambulatoriais que sofrem eventos adversos a medicamentos (EAM) é estimada em 25% (IC95% 20-29) e a ocorrência é de 27 eventos para cada 100 utentes. Considera-se que ao menos 40% desses eventos sejam tratáveis ou passíveis de prevenção. Esses eventos tratáveis são atribuídos à falha do médico em responder aos sintomas do utente relacionados com medicamentos (63%) e à falha do utente em informar esses sintomas ao médico (37%)17.
A prevalência de internações hospitalares relacionadas a medicamentos, segundo revisão sistemática, é de 4,3% (intervalo interquartil 3,1%-9,5%), sendo 59% delas evitáveis (50%-73%)18. A incidência de internação por EAM evitáveis é estimada em 4,5 por 1.000 pessoas/mês19. Outros dados apontam que 28% de todas as consultas de pronto atendimento são relacionadas a medicamentos, sendo 70% delas evitáveis e 24% delas futuras causas de internação hospitalar20.
A internação hospitalar representa um momento crítico, também, devido ao risco de erros de medicação e discrepâncias entre os medicamentos previamente em uso pelo utente e os prescritos dentro do hospital. Em levantamento feito em um hospital pediátrico no Canadá, 30% dos utentes internados apresentavam pelo menos uma discrepância intencional não documentada e 22% apresentavam alguma discrepância não intencional. Do total de discrepâncias, 23% e 6% possuíam, respectivamente, risco moderado e alto de causar desconforto ou dano aos utentes21. Independente da faixa etária, a prevalência de discrepâncias da farmacoterapia durante a internação é estimada em 53,6% (IC95% 45,761,6%), sendo a falha mais comum a omissão no registro de pelo menos um medicamento de uso regular. Mais de um terço desses eventos (38,6%) apresenta potencial moderado ou alto de gerar desconforto ou dano ao utente22.
Nos hospitais e instituições de longa permanência, os erros de medicação e os EAM são considerados importantes causas de dano e óbito de utentes. Um estudo norueguês encontrou que 18,2% (IC95% 15,4-21%) de todas as mortes ocorridas em um período de dois anos nos maiores departamentos médicos de seus hospitais estiveram ligados a um ou mais medicamentos, equivalendo a 9,5 mortes para cada 1.000 utentes hospitalizados2. A taxa de ocorrência de EAM evitáveis é estimada em 6,1 para cada 100 utentes hospitalizados e erros de medicação ocorrem em 5,7% de todos os episódios de administração de medicamentos23.
Na comunidade, promover a adesão dos utentes à farmacoterapia representa o principal desafio dos serviços de saúde. Um amplo estudo com mais de 150 mil utentes crônicos nos Estados Unidos identificou que a taxa de persistência e adesão ao tratamento mensal para seis medicamentos de uso contínuo para glaucoma, dislipidemia, osteoporose, diabetes, hipertensão e bexiga hiperativa variam de 37% a 72% nos primeiros 12 meses de tratamento24. No caso dos hipolipemiantes, aparentemente 60% dos utentes descontinuam o tratamento nos primeiros 12 meses25. Entre hipertensos tratados por 10 anos, aproximadamente 39% dos utentes persistem no tratamento, 22% interrompem e reiniciam o tratamento durante o período e 39% o abandonam definitivamente26.
Atitudes e comportamento necessários ao utente para uma melhor adesão ao tratamento farmacológico e não farmacológico podem ser comparadas àquelas exigidas para praticar exercícios físicos, mudar padrões de alimentação ou parar de fumar. Os profissionais tendem a centrar-se apenas em suas perspectivas e distanciam-se das ações e razões dos utentes, julgando-os e rotulandoos, em vez de conhecê-las e entendê-las26. A qualidade do vínculo profissional-utente é uma abordagem necessária, devendo levar em conta os interferentes sociais e culturais que influenciam o utente: o seu grau de conhecimento, seu saber, suas habilidades, suas atitudes, seus comportamentos, suas expectativas, suas inseguranças e seus medos26,27. Há que se estabelecer um novo pacto de responsabilidades e de corresponsabilidades entre os profissionais da saúde e os utentes.
Como consequência da baixa adesão ao tratamento e das falhas da monitorização dos utentes, há uma grande parcela de tratamentos que se mostram ineficazes no alcance dos objetivos terapêuticos, principalmente em doentes crônicos, como hipertensos e diabéticos. Pesquisa realizada com 6.700 utentes diabéticos em mais de 20 centros clínicos espalhados pelo Brasil evidenciou que a taxa de controle glicêmico (HbA1c < 7%) entre os diabéticos tipo 2 é de apenas 25%28. Outro estudo brasileiro multicêntrico, publicado em 2006, revelou que menos de 30% dos utentes alcançam as metas terapêuticas de controle pressórico, índice de massa corporal e LDL-c e apenas 46% alcançam as metas de HbA1c, consideradas neste estudo como até 1% acima do limite superior do método usado29. Entre utentes hipertensos no Brasil, o controle da pressão arterial é alcançado em 32,4% a 61,7% dos utentes, com piores taxas de controle entre os utentes de mais alto risco cardiovascular30.
No outro extremo dessa questão comportamental dos utentes está a automedicação. A atitude das pessoas com relação ao autocuidado, especialmente para transtornos menores, tende a oscilar entre a inércia, que prolonga o desconforto e agrava problemas mais sérios, e o uso inadequado ou exagerado de medicamentos, que expõe a riscos desnecessários. O empoderamento do utente em lidar com seus problemas de saúde é considerado uma parte fundamental dos novos modelos de atenção à saúde. As pessoas devem receber educação para o autocuidado, incluindo o uso correto de medicamentos isentos de prescrição, de forma que possam cuidar dos sintomas e mal-estares menores de forma segura, utilizando, inclusive, a farmácia comunitária como ponto de apoio31.
Estudos mostram que 60,2% dos problemas de saúde comuns percebidos pelas pessoas não geram nenhuma atitude terapêutica, 31,6% levam à automedicação e apenas 8,2% geram procura por serviços médicos32. Segundo resultados do projeto Bambuí; um estudo de coorte da saúde de idosos residentes na Cidade de Bambuí (15 mil habitantes), Minas Gerais (Brasil), 54% dos entrevistados maiores de 18 anos relatam uso exclusivo de medicamentos prescritos, 28,8%, o uso de medicamentos sem prescrição e 17,2%, o uso de ambos33. Outro estudo indica que 44,1% dos casos de automedicação são feitos com medicamentos cuja venda exige prescrição médica34.
Em adição, segundo dados do ano 2000 para serviços ambulatoriais dos Estados Unidos, cada tratamento com insucesso custa U$977,00, em média. Para cada novo problema de saúde, esse custo médio seria de U$1.105,00 e, para tratamentos combinados, de U$1.488,00. De modo geral, os custos relacionados a problemas da farmacoterapia nos EUA durante aquele ano seriam da ordem de U$177,4 bilhões, sendo 70% deste valor ligado somente a internações hospitalares e 18% a internações em instituições de longa permanência35. Nestas instituições, estima-se que os custos ligados à prescrição de medicamentos inapropriados para idosos cheguem a U$7,2 bilhões (valores de 2001 nos EUA)36 e que, para cada dólar gasto com medicamentos, sejam consumidos U$1,33 no tratamento de problemas relacionados à farmacoterapia37.
Todos esses problemas não podem ser enfrentados partindo apenas da procura espontânea e voluntária dos utentes. Tradicionalmente, os médicos tendem a dedicar maior parte do tempo (limitado) das consultas, particularmente nas unidades públicas de saúde, ao diagnóstico e seleção do tratamento para a queixa principal, sem espaço para a avaliação e discussão ampla da terapêutica e da experiência dos utentes com os medicamentos e muitas vezes minimizam a importância das estratégias não farmacológicas38. Da mesma forma, a dispensação normalmente caracteriza-se como uma atividade centrada no medicamento, cuja via de comunicação com o utente é unilateral. Além disso, não se cumpre na dispensação com as etapas que caracterizam o processo de cuidado, configurando-se como um serviço muito mais vinculado à distribuição do que à assistência ao utente. Assim sendo, a AF deve desenvolver um novo enfoque sobre o medicamento e a terapêutica, buscando se aproximar mais das reais necessidades vividas pela população durante o uso dos medicamentos.
As necessidades da população vão além da questão do acesso e da qualidade dos produtos farmacêuticos, requerendo ações articuladas ao processo de atenção à saúde que possam garantir a continuidade do cuidado, bem como a prevenção e resolução de problemas ligados à farmacoterapia. Uma nova AF integrada de forma singular ao processo de cuidado em saúde se faz necessária, a fim de dar resposta à nova situação farmacoepidemiológica que ora se apresenta.
O uso racional de medicamentos, para ser efetivamente assegurado, implicará custos e a apropriação de diversos conhecimentos e mudanças de conduta de diversos agentes ligados à AF4. A ampliação do acesso e a contínua incorporação de novos medicamentos e novas tecnologias farão do financiamento da AF algo insustentável se não houver aumento da efetividade. É preciso eficiência para obter melhores resultados com os recursos já disponíveis e empregados.
A fim de funcionar efetivamente como sistema de apoio ao processo de cuidado, a AF deve ampliar seu escopo, por meio da incorporação de tecnologias de gestão clínica do medicamento, associadas às tecnologias já existentes de gestão técnica da AF.
MODELO LÓGICO-CONCEITUAL DA ASSISTÊNCIA FARMACÊUTICA INTEGRADA AO PROCESSO DE CUIDADO EM SAÚDE
O processo de utilização de medicamentos nos serviços de saúde ocorre por meio de etapas bem definidas e integradas ao processo do cuidado. O primeiro momento da abordagem clínica consiste na coleta e organização de dados e informações sobre o utente. Em seguida, um diagnóstico é formulado, sendo este o produto do raciocínio clínico empregado pelo profissional, geralmente o médico. Na terceira etapa do processo é definido um plano terapêutico, idealmente em conjunto com o utente, traduzido na prescrição de um ou mais medicamentos e de medidas terapêuticas não farmacológicas. A dispensação e orientação consistem na última etapa realizada antes da administração ou utilização do medicamento pelo utente.
A figura 1 (modelo lógico-conceitual da AF integrada ao processo de cuidado em saúde) traz as etapas deste processo, bem como as ações da gestão técnica da AF e a gestão clínica do medicamento.
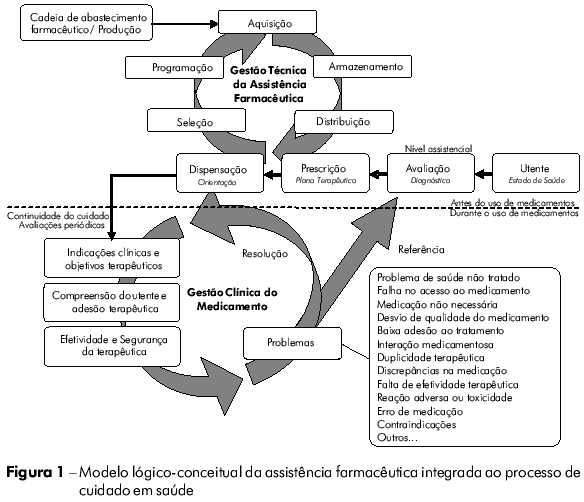
As ações ligadas à gestão técnica da AF (ações gerenciais) dão suporte à prescrição e dispensação dos medicamentos, não se envolvendo diretamente com a continuidade do cuidado e a avaliação dos resultados terapêuticos dos utentes. Essas ações, ainda que devam se retroalimentar e reavaliar a partir de dados sobre a efetividade dos serviços, farmacovigilância e estudos de utilização de medicamentos, caracterizam-se pela ausência de enfoque clínico.
A gestão clínica do medicamento (ações assistenciais), por outro lado, visa garantir que os cuidados envolvendo o uso do medicamento não se encerrem no ato da entrega dos produtos. Consiste em um conjunto de ações assistenciais, vinculadas à AF, que visa garantir o uso adequado dos medicamentos e a obtenção de resultados terapêuticos positivos10,11.
A gestão clínica do medicamento se caracteriza pela provisão de serviços clínicos centrados no utente, de alta complexidade e baixa densidade tecnológica. Estes serviços podem ser providos de forma individual e coletiva juntamente com a entrega de medicamentos, ainda que sejam independentes desta10,11.
As tecnologias que compõem a gestão clínica do medicamento integram-se ao processo de atenção à saúde, tendo como objetivos principais: I) a avaliação do acesso dos utentes a tratamentos adequados para seus problemas de saúde, II) o empoderamento dos utentes e o autocuidado apoiado no que tange à terapêutica, III) a concordância e adesão ao tratamento, IV) a redução do desperdício e o alcance de tratamentos mais custo-efetivos, V) a identificação, a prevenção e o manejo de erros de medicação, interações medicamentosas, reações adversas e riscos associados aos medicamentos, VI) o aumento da efetividade terapêutica, VII) a destinação adequada dos medicamentos e demais resíduos de saúde ligados à terapêutica10,11. Essas ações devem estar integradas às rotinas dos serviços de saúde e ao trabalho da equipe de saúde como um todo.
As ações de saúde incluídas na gestão clínica do medicamento devem permear toda a rede de atenção à saúde, estendendo a função da AF para além do sistema de apoio material e da acessibilidade aos medicamentos. Estes serviços são orientados para a revisão periódica das indicações clínicas e objetivos terapêuticos de cada utente, para o suporte ao autocuidado e para a automedicação responsável, a promoção de uma maior compreensão e responsabilização do utente para com a adesão ao tratamento e para a verificação sistemática da efetividade e segurança do uso de medicamentos10,11.
As tecnologias de gestão clínica do medicamento podem ser incorporadas a vários locais de prática, públicos ou privados, envolvendo, portanto, uma carteira de serviços distribuídos pelos diferentes pontos da rede de atenção à saúde. Na atenção primária à saúde, os serviços voltados à gestão clínica do medicamento devem estar integrados à estratégia do Programa Saúde da Família (PSF), num contexto ideal de clínica ampliada, prontuário familiar e projetos terapêuticos singulares, em conformidade com as características farmacoepidemiológicas das populações10,11.
Os serviços devem ser individualizados e específicos para um utente e devem acontecer em interação direta com este, em atendimentos presenciais ou remotos. São possíveis, também, ações coletivas voltadas para grupos operativo-educativos ou consultas coletivas multiprofissionais. As tecnologias de gestão clínica do medicamento devem ser incorporadas essencialmente com base em evidências e claramente identificadas quanto a sua estrutura, organização, processo e resultados pretendidos. Os resultados devem ser avaliados, por meio de indicadores, tanto do ponto de vista das mudanças produzidas no processo de uso de medicamentos (outputs) como nos desfechos em saúde (outcomes)10,11,38.
Da mesma forma que as demais atividades da AF, a gestão clínica do medicamento consiste em um conjunto de tecnologias que se beneficiam do trabalho multiprofissional. Os serviços farmacêuticos clínicos devem se alinhar a essas iniciativas e o sistema como um todo deve incluir suporte ao estabelecimento e manutenção da relação entre o farmacêutico, os demais membros da equipe de saúde e o utente, bem como à gestão da AF num sentido amplo.
FARMÁCIA SOCIAL, SERVIÇOS FARMACÊUTICOS, FARMÁCIA CLÍNICA, ATENÇÃO FARMACÊUTICA E A GESTÃO CLÍNICA DOS ME DICAMENTOS
Compreende-se a farmácia social como um campo que abrange competências e conteúdos necessários para uma nova práxis na qual o farmacêutico é parte integrante e essencial da equipe multidisciplinar de saúde, estando capacitado a compreender o processo saúde-doença e a intervir sobre o mesmo39,40. Ela engloba os campos da saúde coletiva e da saúde pública relacionadas aos medicamentos e as ações, atividades e tarefas dos farmacêuticos em suas relações interpessoais e multiprofissionais: História da Farmácia, Antropologia Farmacêutica, Sociologia Farmacêutica, Farmacoepidemiologia, Farmacovigilância, Farmacoeconomia, Informação sobre Medicamentos, Uso Racional de Medicamentos, Políticas e Sistemas de Saúde e de Assistência Farmacêutica, Regulação e Regulamentação Profissional, Sanitária, Ética e Bioética, e Gestão de Serviços Farmacêuticos [gestão técnica da assistência farmacêutica e gestão clínica do medicamento] centrada no manejo farmacológico e não farmacológico dos medicamentos e na sustentabilidade do setor saúde, bem como, na compreensão e na avaliação do impacto dos produtos e serviços farmacêuticos na saúde individual e coletiva.
A farmácia social é identificada como um elemento transformador, capaz de trazer importante contribuição para a almejada mudança de paradigma da formação e da atividade profissionais, uma vez que promove a identificação do farmacêutico como partícipe das ações de saúde e a compreensão do seu papel social39,40.
No campo da farmácia social, a assistência ao utente há que ser percebida como uma práxis farmacêutica que permite a integração do farmacêutico à equipe multidisciplinar, assumindo a responsabilidade pelas necessidades dos utentes relacionadas aos medicamentos e tornando-se responsável pela promoção do uso racional de medicamentos no âmbito das equipes locais de saúde.
Os serviços farmacêuticos clínicos ou campos para o cuidado farmacêutico (atenção farmacêutica) são as ações, atividades e tarefas relacionadas com à atenção à saúde prestada pelo farmacêutico ao utente. Estes serviços devem estar integrados aos serviços de saúde, sendo providos em espaços específicos destinados para esse fim. Estes espaços de clínica farmacêutica são os locais físicos onde o serviço é provido ao utente e pode estar em hospitais, ambulatórios, unidades básicas de saúde, domicílio do utente e farmácias comunitárias10,11.
Ainda que existam diferentes escolas e métodos de ensino e prática de atenção farmacêutica ou gestão clínica do medicamento espalhados pelo mundo, é preciso avançar na compreensão de que o processo de cuidado farmacêutico é um só40,41. Assim sendo, o processo de cuidado farmacêutico é estruturado em etapas bem definidas, em um método clínico universal, à semelhança das outras profissões da saúde. Esse método consiste essencialmente em: I) acolher, reunir e organizar a história clínica e de medicação do utente; II) avaliar suas necessidades terapêuticas e problemas relacionados à farmacoterapia; III) estabelecer um plano de cuidado em conjunto com o utente; IV) monitorar a evolução do utente de forma planejada e proativa41,42.
Como uma prática profissional de atenção à saúde, o cuidado farmacêutico deve incluir ações de saúde voltadas para a promoção, a proteção e a recuperação da saúde, de forma harmônica com a equipe de saúde local e o sistema de saúde como um todo. Segundo recomendações nacionais e internacionais43,44, ainda, atenção farmacêutica se volta para o individuo e para a coletividade.
Compreende-se como farmácia clínica o grupo das atividades executadas pelo farmacêutico direcionadas ao utente e/ou a equipe multidisciplinar de saúde, visando assegurar a efetividade e a eficiência do uso de medicamentos45. Essas atividades são utilizadas em serviços farmacêuticos dentro do ambiente hospitalar (farmácia hospitalar), podendo, contudo, ser executados em qualquer situação em que haja usuários expostos ao risco do uso de medicamentos.
A atenção farmacêutica (pharmaceutical core) é um conceito norte-americano para um modelo de prática farmacêutica. Sob uma visão ético-filosófica, ela emerge do acordo entre utente e profissional, em que eles compartilham a responsabilidade de cuidar do processo de uso dos medicamentos, desenvolvida no atual contexto de políticas de saúde norte-americanas, voltados para o processo de regulação para o acesso aos medicamentos e produção de resultados definidos que melhorem a qualidade do uso dos medicamentos46,47,48. Compreende o utente como centro das suas ações e se desenvolve numa visão clínica, humanista e de responsabilização.
No Brasil, compreendem-se os serviços farmacêuticos clínicos como aqueles direcionados à gestão clínica do medicamento, orientados para diferentes públicos e articulados a um sistema de informação integrado aos demais pontos de atenção à saúde, em especial à atenção primária à saúde10,11 . As farmácias comunitárias públicas, em especial, têm como característica essencial o potencial de agregar praticamente todas as ações de gestão técnica da AF e a gestão clínica do medicamento, funcionando, assim, como espaço onde se promove apoio aos demais pontos da rede de atenção à saúde e como um ponto de atenção à saúde especializado nas ações que envolvem a terapêutica com medicamentos.
A atenção farmacêutica pode ser considerada como um elo entre a farmácia clínica e a farmácia social e como a filosofia na qual a farmácia clínica está fundamentada, nos aspectos morais e éticos que envolvem o relacionamento entre farmacêutico e o utente48.
No contexto do SUS, os conceitos de atenção farmacêutica e gestão clínica do medicamento possuem o mesmo enfoque filosófico, distinguindo-se quanto ao processo de regulação do acesso, o qual é universal nas farmácias comunitárias brasileiras. A atenção farmacêutica e a gestão clínica do medicamento exigem, portanto, uma prática profissional clínica, com um processo de cuidado definido, que se alinha aos objetivos da AF integrada, promovendo o uso racional de medicamentos e obtendo resultados terapêuticos definidos. Entre as premissas básicas desse modelo lógico-conceitual destacam-se10,11:
• O cuidado farmacêutico tem caráter clínico e deve atender a padrões de qualidade pré-estabelecidos, nos moldes da gestão da clínica e da acreditação em saúde;
• O cuidado farmacêutico deve ocorrer por meio da interação direta profissional-utente;
• O farmacêutico deve assumir compromisso sanitário por uma população definida, buscando atender de forma individualizada as necessidades relacionadas aos medicamentos de cada utente sob seus cuidados;
• Ainda que o atendimento individualizado seja preferível, ações voltadas a grupos de utentes, particularmente no que tange à educação em saúde, devem ser consideradas parte inerente à prática, como ocorre com outras profissões da saúde;
• Os serviços farmacêuticos clínicos devem estar integrados à cultura e ao contexto institucional ou comunitário em que estão inseridos;
• Os serviços devem ser estruturados, organizados, oferecidos e geridos com base no diagnóstico farmacoepidemiológico e nas necessidades de saúde de uma determinada população;
• O farmacêutico deve orientar sua prática por princípios bioéticos consistentes, pelos direitos do utente e pelos direitos do consumidor, tanto em sua relação com o utente como com outros profissionais de saúde.
Este tipo de cuidado farmacêutico há que estar alinhado às características das condições agudas e crônicas, ao papel tradicional da farmácia no fornecimento de medicamentos e às tecnologias da gestão da clínica: diretrizes clínicas (protocolos clínicos), a gestão da condição de saúde e a gestão de caso7,10,11. A população deve ser assistida por ações de complexidade compatível com sua estratificação de risco, tanto no que diz respeito ao processo saúde-doença, como com relação ao risco de morbimortalidade relacionada aos medicamentos.
SERVIÇOS FARMACÊUTICOS CLÍNICOS NO BRASIL: DESAFIOS PARA O FUTURO
No atual contexto do SUS há que ressignificar o ser (objetivo) farmacêutico, o saber (propósito) farmacêutico e o fazer (finalidade) farmacêutico, direcionados para a melhoria da qualidade de vida (individual e coletiva) da sociedade.
Há, ainda, que superar lacunas quanto às tecnologias e ferramentas relacionadas ao cuidado farmacêutico, como: (I) a estruturação e organização da oferta de serviços aos utentes por territórios; (II) a estratificação dos utentes por risco e/ou gravidade; (III) os modelos organizacionais de gestão clínica do medicamento embasados em evidências científicas e validados para a realidade brasileira; (IV) os indicadores de qualidade mensuráveis que possam ser aplicados para a avaliação e acreditação desses serviços quanto à eficácia do medicamento, à efetividade do tratamento e à eficiência dos recursos empreendidos.
REFERÊNCIAS
1 Aquino DS. Por que o uso racional de medicamentos deve ser uma prioridade? Cienc Saude Coletiva. 2008;13 Suppl:S733-6. Doi.org/10.1590/S1413-81232008000700023 [Link]
2 Ebbesen J, Buajordet I, Erikssen J, Brors O, Hilberg T, Svaar H, et al. Drug-related deaths in a department of internal medicine. Arch Intern Med. 2001 Oct;161(19):2317-23. [Link]
3 Araújo ALA, Pereira LRL, Ueta JM, Freitas O. Perfil da assistência farmacêutica na atenção primária do Sistema Único de Saúde. Cienc Saude Coletiva. 2008 abr;13 Suppl:S611-7. http://dx.doi.org/10.1590/S1413-81232008000700010 [Link]
4 Mota DM, Silva MGC, Sudo EC, Ortún V. Uso racional de medicamentos: uma abordagem econômica para tomada de decisões. Cienc Saude Coletiva. 2008 abr;13 Suppl:S589-601. http://dx.doi.org/10.1590/S1413-81232008000700008 [Link]
5 Ministério da Saúde (BR). Portaria GM no 3.916, de 30 outubro de 1998. Aprova a Política Nacional de Medicamentos [Internet]. Diário Oficial da União, Brasília [citado 2010 nov 28]. Disponível em: http://www.anvisa.gov.br/legis/consolidada/portaria _3916_98.pdf.
6 Ministério da Saúde (BR). Conselho Nacional de Saúde. Resolução 338 CNS de 06 de maio de 2004. Aprova a Política Nacional de Assistência Farmacêutica. [Internet] Brasília: Ministério da Saúde [citado 2010 nov 28] . Disponível em : http://portal.saude.gov.br/portal/a rquivos/pdf/resol _cns338.pdf.
7 Mendes EV. As redes de atenção à saúde. 2. ed. Brasília: Organização Pan-Americana da Saúde; 2011. 549 p.
8 Perini E. Assistência farmacêutica: fundamentos teóricos e conceituais. In: Acurcio FA, editor. Medicamentos e assistência farmacêutica. Belo Horizonte: Coopmed; 2003.
9 Marin N, Luiza VL, Osorio-de-Castro CGS, Machado-dos-Santos S. Assistência farmacêutica para gerentes municipais. Rio de Janeiro: OPAS/OMS; 2003.
10 Soler O, Rosa MB, Fonseca AL, Fassy MF, Machado MC, Silva RMC, et al. Assistência farmacêutica clínica na atenção primária à saúde por meio do programa saúde da família. Rev Bras Farm. 2010;91(1):37-45.
11 Gomes CAP, Fonseca AL, Rosa MB, Machado MC, Fassy MF, Silva RMC, et al. A assistência farmacêutica na atenção à saúde. 2. ed. Belo Horizonte: Fundação Ezequiel Neves; 2010.
12 Viktil KK, Blix HS, Moger TA, Reikvam A. Polypharmacy as commonly defined is an indicator of limited value in the assessment of drug-related problems. Bri J Clin Pharmacol. 2007 Feb;63(2):187-95. Doi:10.1111/j.1365-2125.2006.02744.x [Link]
13 Broeiro P, Maio L, Ramos V. Polifarmarcoterapia: estratégias de racionalização. Rev Port Clin Geral. 2008;24(5):625-31. [Link]
14 Bueno CS, Weber D, Oliveira KR. Farmácia caseira e descarte de medicamentos no bairro Luiz Fogliatto do município de Ijuí - RS. Rev Cienc Farm Basica Apl. 2009;30(2):75-82. [Link]
15 Tourinho FSV, Bucaretchi F, Stephan C, Cordeiro R. Home medicine chests and their relationship with self-medication in children and adolescents. J Pediatr Rio J. 2008 Sep-Oct;84(5):416-22. Doi:http://dx.doi.org/10.2223/JPED.1831 [Link]
16 Coma A, Modamio P, Lastra CF, Bouvy ML, Marino EL. Returned medicines in community pharmacies of Barcelona, Spain. Pharm World Sci. 2008 Jun;30(3):272-7. [Link]
17 Gandhi TK, Weingart SN, Borus J, Seger AC, Peterson J, Burdick E, et al. Adverse drug events in ambulatory care. N Engl J Med. 2003 Apr;348(16):1556-64. [Link]
18 Winterstein AG, Sauer BC, Hepler CD, Poole C, Suárez EC, Kaiser JM. Preventable drug-related hospital admissions. Ann Pharmacother. 2002 Jul-Aug;36(7-8):1238-48.[ Link]
19 Thomsen LA, Winterstein AG, Sondergaard B, Haugbolle LS, Melander A. Systematic review of the incidence and characteristics of preventable adverse drug events in ambulatory care. Ann Pharmacother. 2007 Sep;41(9):1411-26. [Link]
20 Patel P, Zed PJ. Drug-related visits to the emergency department: how big is the problem? Pharmacother. 2002 Jul;22(7):915-23. [Link]
21 Coffey M, Mack L, Streitenberger K, Bishara T, Faveri L, Matlow A. Prevalence and clinical significance of medication discrepancies at pediatric hospital admission. Acad Pediatr. 2009 Sep-Oct;9(5):360-65. [Link]
22 Cornish PL, Knowles SR, Marchesano R, Tam V, Shadowitz S, Juurlink DN, et al. Unintended medication discrepancies at the time of hospital admission. Arch Intern Med. 2005 Feb;165(4):424-9. [Link]
23 Krähenbühl-Melcher A, Schlienger R, Lampert M, Haschke M, Drewe J, Krähenbühl S. Drug-related problems in hospitals: a review of the recent literature. Drug Saf. 2007;30(5):379-407.[Link]
24 Yeaw J, Benner JS, Walt JG, Sian S, Smith DB. Comparing adherence and persistence across 6 chronic medication classes. J Manag Care Pharm. 2009 Nov-Dec;15(9):728-40. [Link]
25 Simons LA, Levis G, Simons J. Apparent discontinuation rates in patients prescribed lipid-lowering drugs. Medical J Aust.1996 Feb;164(4):208-11.
26 Shoemaker SJ, Ramalho de Oliveira D. Understanding the meaning of medications for patients: the medication experience. Pharm World Sci. 2008 Jan;30(1):86-91. [Link]
27 Reiners AAO, Azevedo RCS, Vieira MA, Arruda ALG. Produção bibliográfica sobre adesão/não-adesão de pessoas ao tratamento de saúde. Cienc Saude Coletiva. 2008 dez;13 (Suppl 2):S2299-306. [Link]
28 Dominguez BC. Diabetes: controle ainda é baixo no Brasil. Rio de Janeiro: RADIS; 2007. 59:11.
29 Gomes MB, Gianella D, Faria M, Tambascia M, Fonseca RM, Rea R, et al. Prevalence of type 2 diabetic patients within the targets of care guidelines in daily clinical practice: a multi-center study in Brazil. Rev Diabet Stud. 2006;3(2):82-7. Doi:10.1900/RDS.2006.3.82 [Link]
30 Nobre F, Ribeiro AB, Mion Jr D. Control of arterial pressure in patients undergoing anti-hypertensive treatment in Brazil: controlar Brazil. Arq Bras Cardiol. 2010;94(5):623-30. [Link]
31 Hassell K, Whittington Z, Cantrill J, Bates F, Rogers A, Noyce P. Managing demand: transfer of management of self limiting conditions from general practice to community pharmacies. BMJ. 2001 Jul;323(7305):146-7. [Link]
32 Mendoza-Sassi R, Béria JU, Fiori N, Bortolotto A. Prevalência de sinais e Sintomas, fatores sociodemográficos associados e atitude frente aos sintomas em um centro urbano no Sul do Brasil. Rev Panam de Salud Publica. 2006;20(1):22-8. Doi:http://dx.doi.org/10.1590/S1020-49892006000700003 [Link]
33 Loyola Filho AI, Uchoa E, Guerra HL, Firmo JO, LimaCosta MF. Prevalence and factors associated with self-medication: the Bambui health survey. Rev Saude Publica. 2002 Feb;36(1):55-62.
34 Arrais PS, Coelho HL, Batista MC, Carvalho ML, Righi RE, Arnau JM. Profile of self-medication in Brazil. Rev Saude Publica. 1997 Feb;31(1):71-7. [Link]
35 Ernst FR, Grizzle AJ. Drug-related morbidity and mortality: updating the cost-of-illness model. J Am Pharm Assoc (Wash). 2001 Mar-Apr;41(2):192-9. [Link]
36 Fu AZ, Jiang JZ, Reeves JH, Fincham JE, Liu GG, Perri M. Potentially inappropriate medication use and healthcare expenditures in the US community-dwelling elderly. Medical Care. 2007 May;45(5):472-6. [Link]
37 Boatman JL, Harrison DL, Cox E. The health care cost of drug-related morbidity and mortality in nursing facilities. Arch Intern Med. 1997 Oct;157(18):2089-96. [Link]
38 Pellegrino AN, Martin MT, Tilton JJ, Touchette DR. Medication therapy management services: definitions and outcomes. Drugs. 2009;69(4):393-406. Doi:10.2165/00003495-200969040-00001 [Link]
39 Wertheimer AI. The contributions of social pharmacy to pharmacy practice. Rev Mex Cienc Farm. 2007 Jul-Sep;38(3):4. [Link]
40 Taylor K, Harding G. Defining social pharmacy: It needs its own distinct identity. Int J Pharm Pract. 1993 Jul;2(2):62-3. DOI:10.1111/j.2042-7174.1993.tb00725.x
41 Cipolle RJ, Strand LM, Morley PC. Pharmaceutical care practice: the clinician's guide. 2. ed. New York: McGraw-Hill; 2004.
42 Dáder MJF, Muñoz PA, Martínez-Martínez F. Atención farmacéutica. conceptos, procesos y casos prácticos. Madrid: Ergon; 2008.
43 American Pharmacists Association. National Association of Chain Drug Stores Foundation. Medication therapy management in pharmacy practice: core elements of an MTM service model (version 2.0). J Am Pharm Assoc. 2008 May-Jun;48(3):341-53. [Link]
44 Ivama AM, Noblat L, Castro MS, Oliveira NVBV, Jaramillo NM, Rech N. Consenso brasileiro de atenção farmacêutica: proposta. Brasília: OPAS; 2002. [Link]
45 Storpirtis S, Mori ALPM, Yochiy A, Ribeiro E, Porta V. Farmácia Clínica e Atenção Farmacêutica. Rio de Janeiro: Guanabara Koogan; 2008. 489 p.
46 Castro MS, Correr CJ. Pharmaceutical care in community pharmacies: practice and research in Brazil. Ann Pharmacother. 2007 Sep;41(9):1486-93. [Link]
47 Fernández-Llimos F, Tuneu L, Baena MI, Garcia-Delgado A, Faus MJ. Morbidity and mortality associated with pharmacotherapy. Evolution and current concept of drug-related problems. Curr Pharm Des. 2004;10(31):3947-67. [Link]
48 Hepler CD. Clinical pharmacy, pharmaceutical care, and the quality of drug therapy. Pharmacotherapy. 2004 Nov;24(11):1491-8. DOI:10.1592/phco.24.16.1491.50950. [Link]
 Correspondência / Correspondence / Correspondencia:
Correspondência / Correspondence / Correspondencia:
Cassyano Januário Correr
Universidade Federal do Paraná
Departamento de Farmácia
Av Pref. Lothário Meissner, 632
Jardim Botânico, CEP: 80.210-170
Curitiba - Paraná - Brasil
E-mail: cassyano@ufpr.br
Recebido em / Received / Recibido en: 31/07/2011
Aceito em / Accepted / Aceito en: 19/11/2011










 text in
text in 
 Curriculum ScienTI
Curriculum ScienTI