Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Pan-Amazônica de Saúde
versão impressa ISSN 2176-6215versão On-line ISSN 2176-6223
Rev Pan-Amaz Saude v.4 n.2 Ananindeua jun. 2013
http://dx.doi.org/10.5123/S2176-62232013000200005
ARTIGO ORIGINAL | ORIGINAL ARTICLE | ARTÍCULO ORIGINAL
Aspectos clínicos e epidemiológicos da malária em um hospital universitário de Belém, Estado do Pará, Brasil
Clinical and epidemiological aspects of malaria in a university hospital in the City of Belém, Pará State, Brazil
Aspectos clínicos y epidemiológicos de la malaria en un hospital universitario de Belém, Estado de Pará, Brasil
Maria Rita de Cassia Costa MonteiroI; Mayani Costa RibeiroII; Suellen Costa FernandesII
IHospital Universitário João de Barros Barreto, Faculdade de Medicina, Universidade Federal do Pará, Belém, Pará, Brasil
IIFaculdade de Medicina, Universidade Federal do Pará, Belém, Pará, Brasil
Endereço para correspondência
Correspondence
Dirección para correspondencia
RESUMO
OBJETIVO: Investigar aspectos clínicos, laboratoriais e epidemiológicos dos pacientes internados com malária no Hospital Universitário João de Barros Barreto (Belém, Estado do Pará, Brasil), hospital referência em infectologia na Amazônia.
METODOLOGIA: Foi realizado um estudo transversal e retrospectivo, com informações obtidas por revisão dos prontuários dos doentes, internados de 1o de janeiro de 2000 a 31 de julho de 2011. Foram considerados todos os registros de 289 pacientes internados com hipótese diagnóstica de malária e examinados os prontuários correspondentes, sendo descartados os prontuários ilegíveis e os indisponíveis.
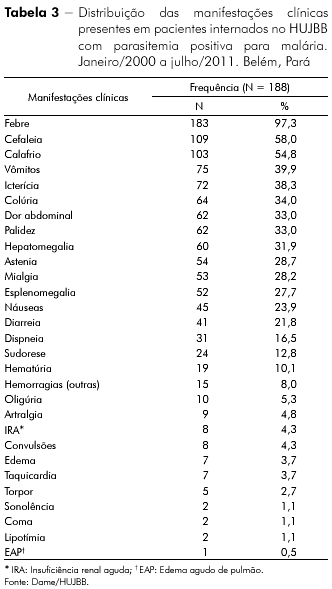
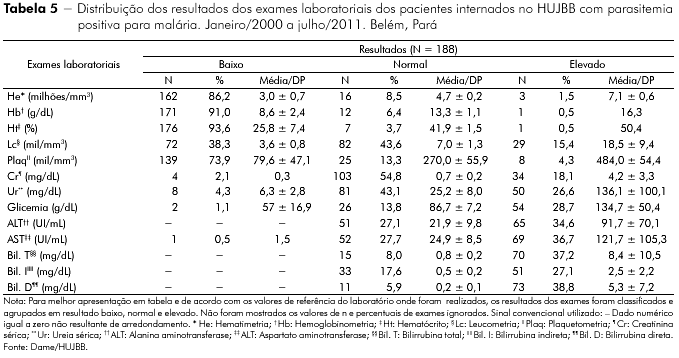
RESULTADOS: Após serem descartados os casos sem confirmação diagnóstica, a casuística resultou em 188 prontuários. Predominaram indivíduos do sexo masculino (61,2%; 115/188) e da faixa etária de 30 a 50 anos (33%; 62/188); houve mais internações nos meses de agosto (13,5%; 24/188) e outubro (12,4%; 22/188). O Plasmodium vivax foi o mais incidente, com 56,9% (107/188) dos casos, havendo 41,5% (78/188) casos de P. falciparum. As principais manifestações clínicas encontradas foram febre (97,3%; 183/188), cefaleia (58%; 109/188) e calafrios (54,8%; 103/188). A manifestação clínica mais frequente relacionada à malária grave foi icterícia (38,3%; 72/188). Quanto ao perfil laboratorial, 86,2% (162/188) apresentaram hematimetria baixa; 93,6% (176/188) hematócrito baixo; 73,9% (139/188) evidenciaram plaquetopenia.
CONCLUSÃO: Na população estudada, a malária foi mais incidente nos meses de agosto e outubro, em homens e na faixa etária de plena atividade laboral. As principais manifestações clínicas e laboratoriais foram aquelas típicas da doença e a icterícia se destacou como principal manifestação da malária grave.
Palavras-chave: Malária Vivax; Malária Falciparum; Pacientes Internados.
ABSTRACT
OBJECTIVE: To investigate clinical, laboratory and epidemiological aspects of malaria inpatients in the Hospital Universitário João de Barros Barreto (Belém City, Pará State, Brazil), reference hospital for infectious diseases in Amazon region.
METHODS: A retrospective cross-sectional study was carried out using information from medical records of patients admitted from January 1, 2000 to July 31, 2011. All records of 289 patients admitted with diagnostic hypothesis of malaria were considered and examined the corresponding records, being discarded unreadable and unavailable records.
RESULTS: The casuistry resulted in 188 records after unconfirmed diagnoses had been discarded. Males (61.2%; 115/188) between 30 and 50 years of age (33%; 62/188) were predominant; there were more admissions in August (13.5%; 24/188) and October (12.4%; 22/188). Plasmodium vivax was predominant, 56.9% (107/188) of the cases, and 41.5% (78/188) cases of P. falciparum. The main clinical manifestations were fever (97.3%; 183/188), headache (58%; 109/188) and chills (54.8%; 103/188). The most frequent clinical manifestation related to severe malaria was jaundice (38.3%; 72/188). Concerning the laboratory profile, 86.2% (162/188) presented low hamatometry; 93.6% (176/188) low hematocrit; 73.9% (139/188) thrombocytopenia.
CONCLUSION: In the studied population, malaria incidence was higher in August and October, in males, and in working age people. The main clinical and laboratory manifestations were those typical of the disease and jaundice was the main manifestation of severe malaria.
Keywords: Malaria, Vivax; Malaria, Falciparum; Inpatients.
RESUMEN
OBJETIVO: Investigar aspectos clínicos, de laboratorio y epidemiológicos de los pacientes internados con malaria en el Hospital Universitario João de Barros Barreto (Belém, Estado de Pará, Brasil), hospital de referencia en infectología en la Amazonia.
METODOLOGIA: Se realizó un estudio transversal y retrospectivo, con informaciones obtenidas de la revisión de los prontuarios de los enfermos, internados de 1o de enero de 2000 a 31 de julio de 2011. Fueron considerados todos los registros de 289 pacientes internados con hipótesis diagnóstica de malaria y examinadas las historias clínicas correspondientes, descartando las ilegible y las no disponibles.
RESULTADOS: Luego del descarte de los casos sin confirmación diagnóstica, la casuística arrojó como resultado 188 historias clínicas. Predominaron los individuos del sexo masculino (61,2%; 115/188) y la franja etaria de 30 a 50 años (33%; 62/188); hubo más internaciones en los meses de agosto (13,5%; 24/188) y octubre (12,4%; 22/188). El que tuvo más incidencia fue Plasmodium vivax, con 56,9% (107/188) de los casos, habiendo 41,5% (78/188) casos de P. falciparum. Las principales manifestaciones clínicas halladas fueron fiebre (97,3%; 183/188), cefalea (58%; 109/188) y escalofríos (54,8%; 103/188). La manifestación clínica más frecuente relacionada a la malaria grave fue la ictericia (38,3%; 72/188). Con relación al perfil de laboratorio, 86,2% (162/188) presentaron baja hematimetría; 93,6% (176/188) bajo hematocrito; 73,9% (139/188) evidenciaron plaquetopenia.
CONCLUSIÓN: En la población estudiada, la malaria fue más incidente en los meses de agosto y octubre, en hombres y en la franja etaria de plena actividad laboral. Las principales manifestaciones clínicas y de laboratorio fueron las típicas de la enfermedad y la ictericia se destacó como principal manifestación grave de la malaria.
Palabras clave: Malaria Vivax; Malaria Falciparum; Pacientes Internos.
INTRODUÇÃO
A malária ou paludismo é transmitida pela fêmea do mosquito do gênero Anopheles, e seu agente etiológico é um protozoário do gênero Plasmodium. No Brasil, apenas as espécies P. vivax, P. falciparum e P. malarie estão presentes. As outras espécies que causam malária humana são P. ovale e P. knowlesi. A clínica da malária caracteriza-se principalmente por febre elevada, sudorese profusa e calafrios, em padrões geralmente cíclicos, de acordo com o agente etiológico. Se não for tratada adequadamente, pode evoluir para a forma grave, com febre superior a 41o C, hiperparasitemia (> 200.000/mm3), anemia intensa, icterícia, hemorragias e hipotensão arterial, levando a coma e óbito1.
Em 2010, a Organização Mundial de Saúde (OMS) previa que 3,3 bilhões de pessoas no mundo estavam em risco de adquirir malária, registrando 216 milhões de episódios naquele ano2. No Brasil, país onde a malária é endêmica, 99% dos casos concentram-se na Amazônia Legal e calcula-se que 49 milhões de pessoas vivam em áreas de risco3. Em 2011, constatou-se redução de 40% na incidência da doença no País, além de crescente queda das internações4.
Nos últimos anos, o Ministério da Saúde (MS) do Brasil iniciou amplo processo de envolvimento dos gestores de saúde nos estados e municípios da Amazônia, promovendo a articulação de forças multissetoriais para ações de vigilância, controle e combate à malária1. Como fruto inicial do programa, o índice parasitário anual (IPA) por mil habitantes, na Amazônia, caiu de 23,3 em 2006, para 12,8 em 2008, e houve redução em 43% do número de casos no período1,5. Somando-se a isso, o MS em apoio ao projeto "Expansão do acesso às medidas de prevenção e controle da malária", subsidiado pelo Fundo Global de Luta Contra Aids, Tuberculose e Malária, iniciou, em 2011, a instalação de 1,1 milhão de mosquiteiros impregnados com inseticida de longa duração nas residências dos moradores das áreas de risco para a doença6.
Neste trabalho objetivou-se investigar os aspectos clínicos, laboratoriais e epidemiológicos dos pacientes com diagnóstico de malária internados no Hospital Universitário João de Barros Barreto (HUJBB), em uma série histórica de 11 anos e sete meses, de 1o de janeiro de 2000 a 31 de julho de 2011.
MATERIAIS E MÉTODOS
Realizou-se um estudo transversal e retrospectivo, desenvolvido no HUJBB, hospital referência em infectologia na Região Norte do Brasil.
Os dados foram obtidos revisando-se os prontuários disponibilizados pela Divisão de Arquivos Médicos e Estatística (Dame) do HUJBB, após aprovação do projeto pelo Comitê de Ética em Pesquisa com Seres Humanos do próprio hospital (protocolo 744/2010; aprovado em 25 de maio de 2010). Utilizou-se um protocolo padrão para inserção dos dados. Foram considerados apenas os exames e dados semiológicos referentes aos primeiros quatro dias de internação.
Constituíram esta casuística prontuários dos pacientes, de ambos os sexos e todas as faixas etárias, admitidos no HUJBB, de 1o de janeiro de 2000 a 31 de julho de 2011, que apresentaram o exame de parasitemia (pesquisa de plasmódio) anexado ao prontuário com resultado positivo para malária. Foram excluídos os prontuários ilegíveis ou não disponíveis.
As variáveis demográficas analisadas foram: sexo, idade, procedência, estado civil, escolaridade, cor/raça e ocupação. As variáveis clínicas foram: número de internações por malária, tempo de internação, espécie infectante (P. vivax, P. falciparum, P. malarie), manifestações clínicas (febre, mialgia, edema agudo de pulmão, hemorragias, icterícia, esplenomegalia, astenia, calafrio, oligúria, disúria, hematúria, vômitos, sudorese, colúria, tosse, dispneia, dor torácica, cefaleia, sonolência, torpor, coma, hepatomegalia, náuseas, diarreia, edema, anorexia, dor abdominal, irritabilidade, palidez, cianose, lipotímia, dor lombar, artralgia, perda de peso, taquicardia, insuficiência renal aguda, ascite, convulsão, proteinúria e distensão abdominal); exames laboratoriais analisados (hematimetria, hemoglobinometria, hematócrito, leucometria, plaquetometria, parasitemia — pesquisa de plasmódio — e dosagem de creatinina, aspartato aminotransferase, alanina aminotransferase, hemoglobinúria e glicemia).
Como condição associada investigou-se a presença de gravidez, embora o HUJBB não seja hospital referência em obstetrícia. Outras condições, tais como hipertensão arterial, hepatopatias crônicas, diabetes ou alcoolismo crônico não foram anotadas devido à insuficiência de informações nos prontuários.
Foram consideradas as seguintes condições indicativas de gravidade da doença e necessidade de internação1,7: crianças menores de 5 anos de idade, idosos acima de 60 anos de idade, gestantes, convulsões, parasitemia > 200.000/mm3, oligúria, dispneia, anemia intensa (Hb < 5 g/dL), icterícia, hemorragias, hipotensão, torpor ou coma. Até 2009 foi este mostrado acima, o ponto de corte para idade indicado no Guia de Vigilância Epidemiológica1. No entanto, em 2010, o Guia Prático de Tratamento da Malária7 estabeleceu outro ponto de corte: crianças < 1 ano de idade e idosos > 70 anos de idade. Como a casuística deste trabalho é formada por pacientes internados de 2000 a 2011 utilizou-se o ponto de corte adotado até 2009.
O sigilo da identidade dos participantes foi assegurado segundo as normas éticas estabelecidas na Resolução no 196/96 do Conselho Nacional de Saúde do Brasil.
Os dados foram descritos em seus valores percentuais e médias, utilizando-se para essa análise o programa Epi Info 6.04.
RESULTADOS
De 1o de janeiro de 2000 a 31 de julho de 2011 foram registrados 289 casos de malária internados no HUJBB. Desse conjunto, excluíram-se 101 pacientes, porque suas parasitemias (pesquisa de plasmódio) registradas em prontuário, no momento da internação, eram negativas ou ignoradas. Assim, a casuística deste estudo ficou constituída de 188 casos.
Do total, 115 (61,2%) eram de pacientes do sexo masculino e 73 (38,8%) do feminino, das quais duas estavam grávidas. Pertenciam à faixa etária de 19 a 29 anos, 39 (20,7%) casos; de 30 a 50 anos, 62 (33,0%); na faixa até 2 anos de idade, 21 (11,2%); e 19 (10,1%) tinham idade acima de 50 anos. Declararam-se solteiros 119 (63,3%) e casados/ amigados 61 (32,4%). Foram infectados em Belém 24 doentes e, nos demais municípios do Pará, 117, com destaque para Moju e Tailândia, como mostra a tabela 1. Quanto ao município de residência, 66 (35,1%) moravam em Belém, dez (5,3%) em Ananindeua, oito (4,3%) em Tailândia, sete (3,7%) em Paragominas e cinco (2,7%) em Anajás. Residiam em outros estados três (1,6%), e esta mesma quantidade em outros países; tinham a residência ignorada sete (3,7%).

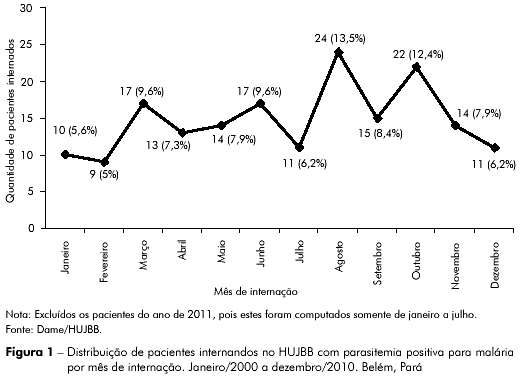
O ano de 2000 apresentou a maior frequência de internações, com 61, enquanto 2008 a menor, com quatro, como mostra a tabela 2, que também apresenta os pacientes internados por espécie infectante a cada ano. A tabela 2 mostra ainda a maior prevalência de internados com P. vivax em relação a P. falciparum a cada ano, exceto em 2000, 2004 e 2006. De janeiro de 2000 a dezembro de 2010, com um total de 177 casos, a maior frequência de internações ocorreu nos meses de março, agosto e outubro, conforme a figura 1. Quanto ao tempo de internação, dos 188 pacientes estudados, permaneceram até cinco dias no Hospital 54 (28,7%); de seis a dez dias 69 (36,7%); de 11 a 15 dias 37 (19,7%); 21 (11,1%) pacientes ficaram internados por mais de 20 dias. O tempo médio de internação para malária falciparum foi de 13,7 dias (± 11,1) de 2000 a 2006 e 12,6 dias (± 7,1) de 2007 a 2011 (até 31 de julho de 2011).
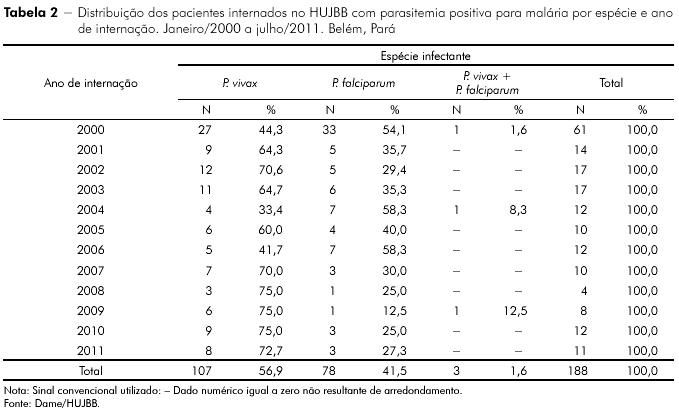
A infecção por Plasmodium vivax foi a mais incidente em todas as faixas etárias, com 107 (56,9%) casos. Houve 78 (41,5%) casos de P. falciparum e três (1,6%) casos de malária mista (P. vivax + P. falciparum). Do total da casuística, 100 (53,2%) pacientes apresentaram parasitemia entre 2+ e 4 + . A hiperparasitemia (4+/4+; > 100.000/mm3) foi observada em dez (5,3%), todos com malária por P. falciparum, correspondendo a 12,8% (10/78) do total dessa incidência. Dos 21 doentes com tempo de internação maior que 20 dias, 14 (66,6%) eram portadores de P. falciparum e sete (33,3%) de P. vivax.
Iniciaram o tratamento para malária, após a internação no Hospital, 136 (72,3%) pacientes, 83 (61%) com P. vivax, 52 (38,2%) P. falciparum e um (0,7%) com malária mista (P. vivax + P. falciparum). Os demais 52 (27,7%) começaram o tratamento antes da internação: 22 (42,3%) com malária vivax, 28 (53,8%) falciparum e dois (3,8%) mista. Dos que iniciaram tratamento antes da internação (52), 35 (67,3%) o começaram em unidades de saúde de Belém, sendo 17 (48,5%) por P. vivax, 17 (48,5%) por P. falciparum e um (2,8%) por mista; e 17 (32,7%) em serviços de saúde do interior do Pará, dos quais cinco (29,4%) infectados por P. vivax, 11 (64,7%) por P. falciparum, um (5,8%) por mista.
As principais manifestações clínicas encontradas nesta casuística foram febre, cefaleia e calafrios; a manifestação clínica relacionada à malária grave mais frequente foi a icterícia (Tabela 3). Todos os pacientes que apresentaram insuficiência renal aguda, torpor, sonolência, coma ou edema agudo de pulmão estavam infectados por P. falciparum.
Dos 188 pacientes, 139 apresentaram alguma condição indicativa de gravidade e necessidade de internação1,7, sendo 75 (53,9%) portadores de P. vivax, 62 (44,6%) P. falciparum e dois (1,4%) malária mista (Tabela 4).
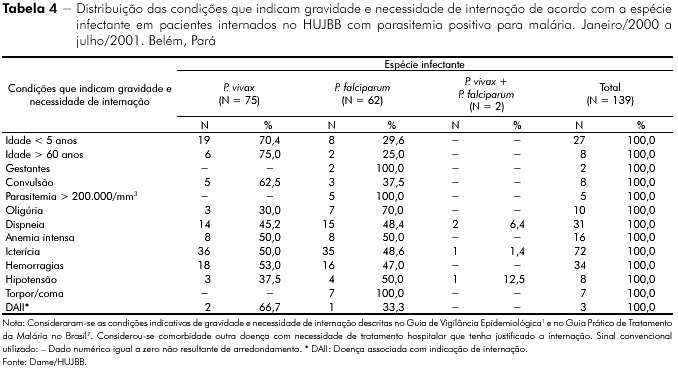
Considerando o total de portadores do P. vivax (107), apresentaram sinais de gravidade 70%; entre os portadores de P. falciparum (78) observou-se gravidade em 79,4% e em 63,6% daqueles com malária mista (três). Icterícia foi a principal condição, seguida por hemorragias, anemia intensa e dispneia. Três pacientes apresentaram doença associada com indicação de internação, sendo elas: meningite, estafilococcia e linfoma.
Quanto ao perfil laboratorial, a maioria dos pacientes apresentou hematimetria baixa, hematócrito baixo e plaquetopenia (Tabela 5). Dentre os 171 pacientes que apresentaram hemoglobinometria reduzida, 96 (56,1%) tiveram malária vivax, três (1,8%) mista e 72 (42,1%) falciparum (representando 92,3% dos pacientes com malária falciparum). Apresentaram creatinina elevada 29,5% (23/78) dos pacientes com P. falciparum, e 9,3% (10/107) dos infectados por P. vivax. Níveis elevados de bilirrubina total foram registrados em 47,4% (37/78) dos portadores de P. falciparum e em 29,9% (32/107) dos infectados por P. vivax.
As duas grávidas presentes nesta casuística tinham infecção por P. falciparum. A primeira estava no terceiro trimestre de gestação e ficou internada por dez dias, no ano de 2000; residia em Belém e foi infectada em Moju. A segunda manteve-se internada por nove dias, em 2003, estava no segundo trimestre de gestação, residia em Tailândia e também foi infectada em Moju. A primeira apresentou 2+ de parasitemia, febre, icterícia, calafrios, cefaleia, sangramento vaginal e anemia intensa. A segunda apresentou parasitemia de 3+, febre, esplenomegalia, hepatomegalia, astenia, dispneia, cefaleia, hipotensão arterial e anemia intensa. Ambas iniciaram o tratamento específico da doença antes da internação e receberam alta hospitalar curadas.
Muito embora não estejam incluídos nesta casuística, segue-se uma descrição dos dados referentes aos 101 casos que, mesmo com diagnóstico de malária na alta hospitalar, apresentavam pesquisa de plasmódio negativa ou ignorada no momento da internação, razão da não inclusão neste estudo. Nesse grupo estavam já em tratamento quando foram internados no Hospital 85 (84,1%) e destes, 44 (51,7%) iniciaram o tratamento em sistema de saúde do interior do Estado, 40 (47%) em unidades de saúde de Belém e um paciente em Manaus (seu local de residência e de infecção). Foram infectados em Anajás dez (9,9%), todos lá residentes, fato também observado entre os infectados em Tailândia, que foram seis (5,9%). Residiam em Belém 20 (19,8%) doentes e, destes, cinco (25%) infectaram-se no local de residência; 17 (85%) iniciaram o tratamento antes da internação; deste subgrupo de 17 pacientes, 14 (82,3%) iniciaram em unidades de saúde de Belém. Nesse grupo de 101 internados houve quatro indivíduos que foram infectados em outros estados, três em outros países e cinco tinham local de infecção ignorado; um residia em outro estado, um em outro país e dois tinham residência ignorada.
DISCUSSÃO
A malária ainda é um problema de saúde pública no Brasil. Nas décadas de 1970 e 1980, em decorrência da grande migração populacional que ocorreu para a Amazônia, consequente ao surgimento de grandes projetos na região, como a construção de usinas hidroelétricas, de grandes estradas e mesmo a exploração mineral, houve um aumento substancial no número de casos, atingindo cifras em torno de 500 mil casos novos notificados por ano, no País1.
Dados da Secretaria de Vigilância em Saúde (SVS), do MS do Brasil8, revelam queda de 34% da incidência de malária na Amazônia Legal, de janeiro de 2007 a agosto de 2008; mostram ainda que, considerando anos anteriores, os anos de 2008 e 2009 foram os de menor número de casos novos de malária9. Dados recentes demonstram aumento da incidência de malária na Amazônia Legal, com 132.179 casos de janeiro a maio de 2010, e 105.351 casos no mesmo período de 2009, uma variação de 25%10. No presente estudo, observou-se redução de casos internados entre 2007 (10/188) e 2008 (4/188); a partir daí, houve aumento das internações ao longo dos anos, com destaque em 2010, com 12 casos (nove P. vivax e três P. falciparum), e 11 (oito P. vivax e três P. falciparum) somente no primeiro semestre de 2011. Em todo o Brasil, de 2000 a 2002 foi registrado o maior declínio na ocorrência de malária em relação aos 40 anos anteriores1. A expressiva queda de internações de 2000 a 2001, encontrada neste estudo, também está de acordo com esses dados nacionais, embora outros fatores, certamente, estejam envolvidos nesta ocorrência.
No Estado do Pará, no ano de 2009, o Município de Anajás apresentou o maior IPA do ano (912,7), seguido por Novo Progresso (171,3), Jacareacanga, Cachoeira do Piriá e Goianésia do Pará5. No mesmo ano, dos 660 casos de malária registrados na capital do Estado, Belém, 648 (98,18%) foram importados de outros municípios ou países11. Do total de casos desta pesquisa, Belém foi acidade com maior número de casos autóctones (12,8% do total de pacientes foram infectados na capital, como mostrado na tabela 1). Todavia, atribui-se este dado ao fato de ter sido o trabalho realizado na capital. Apesar de 62,2% dos pacientes terem adquirido a malária no interior do Pará, os municípios, isoladamente, foram pouco representativos nesta casuística (Tabela 1). E possível que esses casos, autóctones de outros municípios, tenham sido encaminhados a Belém devido a sua gravidade, necessitando de atenção hospitalar. Assim, embora municípios como Anajás possuam IPA expressivo, pode-se supor que a população local está sendo assistida, com diagnóstico e tratamento adequados para malária1,3,4,7,8, havendo, portanto, pouca necessidade de deslocamento para tratamento na capital. Mas também é possível que muitos casos de malária grave nesses municípios tenham diagnóstico tardio, piorando o prognóstico. Dessa forma, esses pacientes evoluiriam ao óbito nos municípios de origem, não sendo encaminhados para tratamento em Belém. Certamente, outros fatores devem estar envolvidos nesta questão.
Estão entre as populações sob risco de contrair malária indivíduos de ambos os sexos e de todas as faixas etárias, com maior gravidade nos extremos de idade. Entretanto, é possível que, entre outros fatores, a atividade laboral contribua para uma maior exposição do sexo masculino, justificando o encontro, nesta casuística, de maior frequência da doença entre os homens, o que é um achado comum em vários estudos7,12,13,14. Mesmo sabendo-se que a endofilia é uma característica do principal mosquito transmissor da malária no Brasil, o Anopheles darlingi, essa exposição em decorrência do trabalho, o qual muitas vezes se desenvolve nos períodos de maior atividade do mosquito, especialmente nas populações rurais, é um fator que pode potencializar o risco da transmissão.
Quanto à idade, embora alguns trabalhos, no Brasil, citem maior ocorrência da doença na faixa etária de 19 a 29 anos1,7,12,13,14, na população estudada, além desta faixa, também houve frequência elevada naqueles entre 30 e 50 anos, idades de plena atividade laboral, fato que pode estar associado a maior ocorrência da doença nestes grupos.
A maioria dos levantamentos1,5,7,8,12,14,15 mostra maior frequência do P. vivax, inclusive sua crescente prevalência a partir de 19881. Observou-se, neste grupo investigado, ligeiro predomínio dos casos de infecção por esta espécie, porém verifica-se também uma proporção elevada de infecções por P. falciparum, o que se pode justificar por ser uma casuística proveniente de um hospital de referência para o tratamento da doença na região, sendo, portanto, o local para onde são drenados os casos mais graves, com destaque para malária por P. falciparum. Por outro lado, chama atenção também a ocorrência de muitas internações devidas à infecção pelo P. vivax, a qual habitualmente é mais branda. E possível que estes sejam casos de evolução mais grave, atualmente descritos com mais frequência16,17,18, mas talvez recorram da inexperiência de alguns no trato ambulatorial da doença, em áreas onde ela pouco ocorre, como em Belém, por exemplo.
Na Amazônia Legal - região que compreende os estados do Acre, Amapá, Amazonas, Pará, Rondônia, Roraima, Tocantins e parte dos estados do Mato Grosso e Maranhão - de 2005 a 2009, os casos de malária foram mais frequentes nos meses de maio a outubro9,10. No presente estudo, os meses de agosto e outubro destacaram-se com as maiores frequências de pacientes internados, observando-se maior quantidade de casos no segundo semestre; contudo, em março e junho também ocorreu um número expressivo de internações (Figura 1). O principal vetor da malária no Brasil, o Anopheles darlingi, cria-se em águas de baixo fluxo, profundas, límpidas e sombreadas1 e a densidade de anofelinos diminui nos períodos de fortes chuvas e enchentes, aumentando quando as águas - e seus criadouros - estabilizam-se19,20. Outubro a dezembro é o período de início da estação de chuvas no Estado do Pará, que se vão reduzindo entre maio e julho21, o que coloca os meses de agosto e outubro no período de baixo índice de chuvas do Estado, podendo, em parte, justificar a maior incidência de malária nesses meses. Certamente, além da variabilidade climática, outros fatores, como desmatamento, migração e crescimento populacional podem estar relacionados à maior ou menor incidência da doença22.
Dentre os 101 pacientes com parasitemia negativa ou ignorada, registrada em prontuário no momento da internação (população não incluída nesta casuística), a maioria já estava em tratamento no momento da internação, o que provavelmente justifica essa parasitemia negativa. Considerando que cerca de metade desses doentes havia iniciado a medicação nos serviços de saúde do interior do Pará, supõe-se que a cobertura de assistência para a malária nessas regiões, e que está associada à atenção primária foi eficaz, respondendo, pois, positivamente, às iniciativas do governo federal1,3,4,7,8. Resta investigar as razões que podem estar envolvidas nessa busca dos indivíduos por serviços mais especializados, mesmo já com seu tratamento em curso, situação que aumenta, inclusive, o custo do tratamento, além dos transtornos para o doente e sua família. Estudos são necessários para um melhor conhecimento dessas causas.
A maioria das manifestações clínicas observadas nesta casuística foram aquelas típicas da malária, ou seja, febre, calafrio e cefaleia1,7,12,13,14,23,24, embora outras condições sejam necessárias para ser indicada a hospitalização. Não preencheram nenhum critério 26,1% dos pacientes, dado que reforça a necessidade de maior atenção dos profissionais quanto a esta indicação, mesmo sabendo-se que, considerando as condições socioeconômicas de muitas populações acometidas pela doença, algumas internações não obedecem critérios estritamente médicos.
Atualmente, enfatiza-se a ocorrência de casos graves de malária vivax25,26. Várias das manifestações clínicas que ocorrem na malária falciparum também têm sido descritas em pacientes com P. vivax26,27,28,29. Em uma série de autópsias de pacientes que faleceram com malária vivax, edema alveolar com infiltrado neutrofílico foi um achado importante, bem como ruptura esplênica e edema cerebral30. Nesta casuística, pacientes com malária vivax apresentaram convulsão, oligúria, dispneia, anemia grave, icterícia, hemorragias e hipotensão arterial.
Neste estudo, hiperparasitemia (4+/4+; > 100.000/mm3) foi encontrada apenas em pacientes infectados pelo P. falciparum, espécie responsável também pela maioria dos pacientes que ficou internada por mais de 20 dias. Manifestações graves, como insuficiência renal aguda, torpor, sonolência, coma e edema pulmonar também foram detectadas somente nos pacientes infectados pelo P. falciparum. Isso mostra que, apesar dos crescentes casos de malária grave causada por P. vivax16,17,18, o P. falciparum ainda é o principal causador das formas complicadas da doença31,32, fato observado nesta casuística.
Em 2007 houve mudança no tratamento da malária falciparum no Brasil. A associação artemeter + lumefantrina passou a ser o tratamento de primeira linha, em substituição à associação quinina + doxiciclina + primaquina, que passou a ser o esquema alternativo, pela Nota Técnica de no 008/2007-CGPNCM/DIGES/SVS/MS. Essa mudança terapêutica pode ter influenciado na pequena redução da média do tempo de internação de pacientes com malária falciparum que ocorreu entre 2005-2006 e 2007-2011. No entanto, a terapêutica da malária não foi objeto de estudo da presente pesquisa, limitando a análise desses dados.
A anemia é muito frequente na malária, originando-se da destruição e/ou sequestro dos eritrócitos, alterações da eritropoese ou de perda sanguínea33. E frequente seu relato nas formas graves e particularmente em crianças27,34,35,36. Um exemplo é a casuística de 81 pacientes com malária vivax, com idades de 5 a 20 anos, na qual se encontrou hematimetria significativamente inferior a do grupo controle, com chance de aparecimento de anemia 2,7 vezes maior no grupo doente37. Quanto à presença de anemia em adultos, observam-se algumas divergências entre os autores. A maioria refere frequência elevada24,38,39; entretanto, há um estudo mostrando uma incidência baixa40 e outro que encontrou índices hematimétricos normais41. Na casuística da presente casuística, com maioria da população adulta, os índices hematimétricos encontraram-se predominantemente baixos, fato justificável pela fisiopatologia da doença, muito embora, considerando que a malária tem ocorrência predominantemente rural no Estado, outros fatores, especialmente de natureza socioeconômica, podem também estar implicados gênese desses índices.
Estudo comparando casos de infecção por P. vivax, P. falciparum e P. malarie não identificou anemia apenas nos portadores do P. vivax42. No grupo investigado neste estudo, 91% dos casos apresentaram anemia, sendo 56,1% com malária vivax e 42,1% com falciparum, reforçando sua associação com a infecção malárica, independentemente da espécie infectante33,37,40,43. Embora o P. falciparum possua um ciclo de replicação mais curto que o do P. vivax e determine altos níveis de parasitemia e hemólise, casos de malária vivax com diagnóstico tardio e inadequado podem ter complicações como já demonstrado41, inclusive anemia40.
Plaquetopenia e aminotransferases elevadas foram alterações frequentes nesta casuística, cuja presença está bem descrita em vários estudos, especialmente em casos de malária grave33,35,37. Postula-se que a malária deve fazer parte do diagnóstico diferencial de pacientes com plaquetopenia44. Também já houve descrição de congestão hepatocitária e necrose hepatocelular em pacientes com malária falciparum e icterícia45. Mesmo com os níveis de creatinina sérica não documentados em 25% dos participantes deste estudo, naqueles com P. vivax em que foi possível identificar esse resultado observou-se pouca alteração, enquanto cerca de um terço dos portadores de P. falciparum apresentou valor elevado, provável consequência do alto parasitismo, com redução da deformabilidade dos eritrócitos, aumento da viscosidade sanguínea, lesão glomerular e até necrose tubular aguda, eventos muito evidentes nessa forma da doença33.
A gravidez associada à malária é condição que pode fazer a doença evoluir com gravidade e é um critério definidor de malária grave7 sendo, portanto, indicada a hospitalização da doente. As duas grávidas identificadas neste estudo apresentaram infecção por P. falciparum, espécie que, isoladamente, já pode ter uma evolução desfavorável. Algumas manifestações clínicas detectadas indicavam gravidade, como a icterícia, sangramento vaginal e anemia intensa na primeira, e dispneia, hipotensão arterial e anemia intensa na segunda paciente. Mesmo sem apresentarem hiperparasitemia, possivelmente pelo início do tratamento específico antes da internação, com tempos de internação curtos e alta hospitalar curadas, os achados clínicos reforçam a necessidade de atenção especial e cuidados hospitalares a gestantes que adquirem malária46.
CONCLUSÃO
Nesta série histórica de 11 anos e sete meses, observou-se que a malária mantém seu perfil epidemiológico e clínico, acometendo sobretudo homens e uma faixa etária em plena atividade laboral. O P. vivax foi a espécie mais incidente e as manifestações clínicas mais frequentes foram febre, calafrios e cefaleia. Os principais sintomas relacionados à malária grave foram icterícia (32,7% dos pacientes com P. vivax, 46,2% daqueles com P. falciparum e 33,3% dos pacientes com infecção mista), dispneia (13,1% dos pacientes com P. vivax, 19,2% daqueles com P. falciparum e 66,6% dos pacientes com infecção mista) e hematúria (9,3% dos pacientes com P. vivax, 11,5% dos pacientes com P. falciparum). A anemia esteve presente em 91% dos casos.
Encontrou-se proporção elevada de infecção por P. falciparum, a qual foi responsável pelos únicos casos de hiperparasitemia (4+/4+), bem como pela maioria dos pacientes com tempo de internação superior a 20 dias. No entanto, o encontro de muitas internações pela infecção pelo P. vivax ressalta o potencial de gravidade desta espécie. Agosto e outubro destacaram-se com o maior número de internações, coincidindo com o período de baixo índice pluviométrico Estado do Pará.
Mesmo não traduzindo a prevalência populacional do Pará, uma vez que na presente casuística incluíram-se os casos internados em um hospital universitário em um período de 11 anos e sete meses, as informações aqui apresentadas podem contribuir para orientar as demandas assistenciais que surgem no atendimento da doença em nível terciário, favorecendo uma melhor adequação dos serviços especializados.
AGRADECIMENTOS
Agradecimento especial aos funcionários da Divisão de Arquivos Médicos e Estatística do HUJBB pela contribuição na aquisição dos dados desta pesquisa.
REFERÊNCIAS
1 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Guia de Vigilância Epidemiológica. 7 ed. Brasília: Ministério da Saúde; 2009. p. 31-54. (Série A. Normas e Manuais Técnicos). [Link]
2 World Health Organization. WHO Global Malaria Programme. World Malaria Report 2011. Geneva: Word Health Organization; 2011. [Link]
3 Ministério da Saúde (BR). Sistema Único de Saúde. Portal da Saúde. Ações reduzem em 31% o número de casos de Malária [Internet]. 2012 [citado 2012 mar 2]. Disponível em: http://portalsaude.saude.gov.br/portalsaude/index.cfm?portal=pagina.visualizarNoticia&codConteudo=2230&codModuloArea=162&chamada=casos-de-malaria-caem-31-em-um-ano.
4 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Vigilância Epidemiológica. Programa Nacional de Controle da Malária. Nota técnica no 26 CGPNCM/DEVEP/SVS/MS. Situação da malária na Amazônia com ênfase nos municípios do estado do Pará. Brasília: Ministério da Saúde; 2011. [Link]
5 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Informática do SUS. Sistema de Informação de Vigilância-Malária. Dados epidemiológicos de malária, por estado. Amazônia Legal, janeiro a dezembro de 2008 e 2009. Brasília: Ministério da Saúde; 2010. [Link]
6 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Vigilância Epidemiológica. Programa Nacional de Controle da Malária. Nota técnica no 037/2011/CGPNCM/DEVIT/SVS/MS. Instalação de mosquiteiros impregnados com inseticida de longa duração e ações de educação em saúde e mobilização social. Brasília: Ministério da Saúde; 2011. [Link]
7 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Vigilância Epidemiológica. Guia prático de tratamento da malária no Brasil. Brasília: Ministério da Saúde; 2010. 36 p. (Série A. Normas e Manuais Técnicos). [Link]
8 Ministério da Saúde (BR). Sistema Único de Saúde. Portal da Saúde. Malária [Internet]. 2012 [citado 2012 mar 21]. Disponível em: http://portal.saude.gov.br/portal/saude/visualizar_texto.cfm?idtxt=29948.
9 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Sistema de Informações de Vigilância Epidemiológica. Notificação de casos: registro mensal de casos de malária. Amazônia Legal 2004, 2005, 2006, 2007, 2008, 2009 e 2010. Brasília: Ministério da Saúde; 2011.
10 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Sistema de Informações de Vigilância Epidemiológica. Notificação de casos: dados epidemiológicos de malária, por estado. Amazônia Legal, janeiro a maio de 2009 e 2010. Brasília: Ministério da Saúde; 2011. [Link]
11 Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Informática do SUS. Sistema de Informação de Vigilância-Malária. Sistema de Informações Gerenciais e Divulgação. Resumo epidemiológico por local de notificação. Brasília: Ministério da Saúde; 2010.
12 Silva FCL, Carmo RA, Bastos SMM. Estudo retrospectivo de 49 casos de malária internados no Hospital das Clínicas - UFMG, de 1981 a 1992. Rev Med Minas Gerais. 1995 out-dez;5(4):230-5. [Link]
13 Rowena ST, Cabanban AB. Severe and complicated malaria at San Lazaro Hospital. Phil J Microbiol Infect Dis. 1992;22(2):4-10. [Link]
14 Couto RA, Latorre MRDO, Santi SM, Natal D. Malária autóctone notificada no estado de São Paulo: aspectos clínicos e epidemiológicos de 1980 a 2007. Rev Soc Bras Med Trop. 2010;43(1):52-8. [Link]
15 Parise EV, Araujo GC, Pinheiro RT. Análise espacial e determinação de áreas prioritárias para o controle da malária, no estado no Tocantins, 2003 - 2008. Rev Soc Bras Med Trop. 2011 jan-fev;44(1):63-9. Doi:10.1590/S0037-86822011000100015 [Link]
16 Wada F, Monroy O, Díaz S, Guevara O, Camarillo J, Casas J. Paludismo grave por Plasmodium vivax: reporte de un caso y revision de la bibliografia. Med Int Mex. 2009;25(3):233-40. [Link]
17 Tjitra M, Anstey N, Sugiarto P, Warikar N, Kenangalem E, Karyana M, et al. Multidrug-resistant Plasmodium vivax associated with severe and fatal malaria: a prospective study in papua, Indonesia. PLoS Med. 2008 Jun;5(6):128. [Link]
18 Price RN, Douglas NM, Anstey NM. New developments in Plasmodium vivax malaria: severe disease and the rise of chloroquine resistance. Curr Opin Infect Dis. 2009;22(5):430-5. Doi:10.1097/QCO.0b013e32832f14c1 [Link]
19 Santos RS. Distribuição sazonal de vetores da malária em Machadinho d'Oeste, Rondônia, Região Amazônica, Brasil. Cad Saude Publica. 2002 nov-dez;18(6):1813-8. [Link]
20 Entomologia da malária em áreas de colonização da Amazônica. [Internet] [citado 2012 nov 20]. Disponível em: http://ibcperu.org/doc/isis/7268.pdf.
21 Moraes BC, Costa JMN, Costa ACL, Costa MH. Variação espacial e temporal da precipitação no estado do Pará. Acta Amaz. 2005;35(2):207-14. Doi:10.1590/S0044-59672005000200010 [Link]
22 Parente AT. Incidência de malária no estado do Pará e suas relações com a variabilidade climática regional [dissertação]. Belém (PA): Universidade Federal do Pará. Instituto de Geociências; 2008. 99 p. [Link]
23 Noronha E, Alecrim MGC, Romero GAS, Macedo V. Estudo clínico da malária falciparum em crianças em Manaus, AM, Brasil. Rev Soc Bras Med Trop. 2000 mar-abr;33(2):185-90. Doi:10.1590/S0037-86822000000200005 [Link]
24 González L, Guzmán M, Carmona-Fonseca J, Lopera T, Blair S. Características clínico epidemiológicas de 291 pacientes hospitalizados por malaria em Medellín (Colombia). Acta Med Colomb. 2000;25(4):163-70. [Link]
25 Picot S. Is Plasmodium vivax still a paradigm for uncomplicated malaria? Med Mal Infect. 2006 Aug;36(8):406-13. [Link]
26 Picot S, Bienvenu AL. Plasmodium vivax infection: not so benign. Med Sci. 2009 Jun-Jul;25(6-7):622-6. Doi:10.1051/medsci/2009256-7622 [Link]
27 Alexandre MA, Ferreira CO, Siqueira AM, Magalhães BL, Mourão MP, Lacerda MV, et al. Severe Plasmodium vivax malaria, Brazilian Amazon. Emerg Infect Dis. 2010 Oct;16(10):1611-4. Doi:10.3201/eid1610.100685 [Link]
28 Lacerda MV, Mourão MF, Alexandre MA, Siqueira AM, Magalhães BL, Martinez-Espinosa FE, et al. Understanding the clinical spectrum of complicated Plasmodium vivax malaria: a systematic review on the contributions of the Brazilian literature. Malar J. 2012 Jan;11:12.Doi:10.1186/1475-2875-11-12 [Link]
29 Andrade BB, Reis-Filho A, Souza-Neto SM, Clarêncio J, Camargo LM, Barral A, et al. Severe Plasmodium vivax malaria exhibits marked inflammatory imbalance. Malar J. 2010 Jan;9:13. Doi:10.1186/1475-2875-9-13 [Link]
30 Lacerda MVG, Fragoso SCP, Alecrim MGC, Alexandre MAA, Magalhães BML, Siqueira AM, et al. Postmortem characterization of patients with clinical giagnosis of Plasmodium vivax malaria: to that extent does this parasite kill? Clin Infect Dis. 2012 Oct;55(8):67-74. [Link]
31 Alecrim MGC, Carvalho MCF, Fernandes MC, Andrade SD, Loureiro AC, Arcanjo ARL, et al. Tratamento da malária com artesunate (retocaps®) em crianças da Amazônia brasileira. Rev Soc Bras Med Trop. 2000 mar-abr;33(2):163-8. [Link]
32 Gomes AP, Vitorino RR, Costa AP, Mendonça EG, Oliveira MGA, Siqueira-Batista R. Malária grave por Plasmodium falciparum. Rev Bras Ter Intensiva. 2011 jul-set;23(3):358-69. Doi:10.1590/S0103-507X2011000300015 [Link]
33 Veronesi R, Focaccia R. Tratado de infectologia. 3. ed. São Paulo: Atheneu; 2004.
34 Noronha E, Alecrim MGC, Romero GAS, Macêdo V. Estudo clínico da malária falciparum em crianças em Manaus, AM, Brasil. Rev Soc Bras Med Trop. 2000 mar-abr;33(2):185-90. Doi:10.1590/S0037-86822000000200005 [Link]
35 Amaral CN, Albuquerque YD, Pinto AYN, Souza JM. A importância do perfil clínico-laboratorial no diagnóstico diferencial entre malária e hepatite aguda viral. J Pediatr. 2003 set-out;79(5):429-34. Doi:10.1590/S0021-75572003000500010 [Link]
36 Perkins DJ, Were T, Davenport GC, Kempaiah P, Hittner JB, Ong'Echa JM. Severe malarial anemia: innate immunity and pathogenesis. Int J Biol Sci. 2011;7(9):1427-42. Doi:10.7150/ijbs.7.1427 [Link]
37 Ventura AMRS. Anemia da malária por Plasmodium vivax: estudo clínico e laboratorial em crianças e adolescentes [tese]. Rio de Janeiro (RJ): Instituto Oswaldo Cruz; 2010. 157 p. [Link]
38 Camacho LH, Gordeuk VR, Wilairatana P, Pootrakul P, Brittenham GM, Looareesuwan S. The course of anaemia after the treatment of acute, falciparum malaria. Ann Trop Med Parasitol. 1998 Jul;92(5):525-37. [Link]
39 Mendez C, Fleming AF, Alonso PL. Malaria related anaemia. Parasitol Today. 2000 Nov;16(11):469-76. [Link]
40 Barcus MJ, Basri H, Picarima H, Manyakori C, Sekartuti, Elyazar I, et al. Demographic risk factors for severe and fatal vivax and falciparum malaria among hospital admissions in northeastern Indonesian Papua. Am J Trop Med Hyg. 2007 Nov;77(5):984-91. [Link]
41 Ferreira MES, Gomes MSM, Vieira JLF. Metemoglobinemia em pacientes com malária por Plasmodium vivax em uso oral de primaquina. Rev Soc Bras Med Trop. 2011;44(1):113-5. Doi:10.1590/S0037-86822011000100026 [Link]
42 Costa AP, Bressan CS, Pedro RS, Valls-de-Souza R, Silva S, Souza PR, et al. Diagnóstico tardio de malária em áreas endêmicas de dengue na extra-Amazônia Brasileira: experiência recente de uma unidade sentinela no estado do Rio de Janeiro. Rev Soc Bras Med Trop. 2010 set-out;43(5):571-4. Doi:10.1590/S0037-86822010000500020 [Link]
43 Alves A, Martins A, Adolphsson S, Bockorny B, Carleti G, Cabral G, et al. Malária grave importada: relato de caso. Rev Bras Ter Intensiva. 2007 abr-jun;19(2):231-5. Doi:10.1590/S0103-507X2007000200016 [Link]
44 Khan SJ, Abbass Y, Marwat MA. Thrombocytopenia as an indicator of malaria in adult population. Malar Res Treat. 2012;2012:405981. Doi:10.1155/2012/405981[Link]
45 Kochar DK, Singh P, Agarwal P, Kochar SK, Pokharna R, Sareen PK. Malarial hepatitis. J Assoc Physicians India. 2003 Nov;51:1069-72. [Link]
46 Jarude R, Trindade R, Tavares-Neto J. Malária em grávidas de uma maternidade pública de Rio Branco (Acre, Brasil). Rev Bras Gin Obst. 2003 abr;25(3):149-54. Doi:10.1590/S0100-72032003000300002 [Link]
 Correspondência / Correspondence / Correspondencia:
Correspondência / Correspondence / Correspondencia:
Maria Rita de Cassia Costa Monteiro
Rua dos Pariquis 1283, apto. 2101. Bairro: Jurunas
CEP: 66030-715 Belém-Pará-Brasil
Tel.: +55 (91) 3272-6054
E-mail: marita@ufpa.br / mariaritaccmonteiro@gmail.com
Recebido em / Received / Recibido en: 28/12/2012
Aceito em / Accepted / Aceito en: 6/6/2013













