Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Pan-Amazônica de Saúde
Print version ISSN 2176-6215On-line version ISSN 2176-6223
Rev Pan-Amaz Saude vol.4 no.4 Ananindeua Dec. 2013
http://dx.doi.org/10.5123/S2176-62232013000400003
ARTIGO ORIGINAL | ORIGINAL ARTICLE | ARTÍCULO ORIGINAL
Manifestações clínicas da doença hidática policística apresentadas por 26 pacientes atendidos no Hospital das Clínicas de Ribeirão Preto, Estado de São Paulo, Brasil
Clinical manifestations of polycystic hydatid disease presented in 26 patients treated in the Hospital das Clínicas in Ribeirão Preto, São Paulo State, Brazil
Manifestaciones clínicas de la enfermedad hidatídica poliquística en 26 pacientes atendidos en el Hospital das Clínicas de Ribeirão Preto, Estado de São Paulo, Brasil
Ulysses Garzella MeneghelliI; Marcia Guimarães VillanovaI; Ângela Delete BellucciII; Fernanda Fernandes SouzaIII
IDivisão de Gastroenterologia, Departamento de Clínica Médica, Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo, Ribeirão Preto, São Paulo, Brasil
IIDivisão de Ciência das Imagens e Física Médicas, Departamento de Clínica Médica, Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo, Ribeirão Preto, São Paulo, Brasil
IIIGrupo Integrado de Transplante de Fígado, Hospital das Clínicas, Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo, Ribeirão Preto, São Paulo, Brasil
Endereço para correspondência
Correspondence
Dirección para correspondencia
RESUMO
Objetivando descrever as manifestações clínicas da doença hidática policística, procedeu-se à análise dos prontuários médicos de pacientes atendidos de novembro de 1978 a outubro de 2008 no Hospital das Clínicas de Ribeirão Preto, Estado de São Paulo, Brasil. Dentre os 26 pacientes encontrados, verificou-se que o fígado foi comprometido em 96,2% deles, os pulmões em 23,1% e tanto mesentério como o baço em 19,2%. Cistos calcificados foram verificados em 84,6% dos casos, indicando doença não recente. Emagrecimento, febre, náuseas, vômitos, diarreia, sensação de distensão abdominal, de plenitude epigástrica e, principalmente, dores epigástricas e/ou no hipocôndrio direito, em 80% dos casos, precederam o aparecimento de complicações. Na fase de agravamento, o crescimento das massas císticas, comprimindo estruturas condutoras de líquidos orgânicos, levou ao evento mais grave: icterícia persistente, observada em sete pacientes (26,9%), acompanhada por sinais de hipertensão portal em seis deles (19,2%), dadas por compressão no hilo hepático. Em três casos, a colestase seguiu o trânsito transdiafragmático do parasito para o tórax, em dois com evolução para fístula biliobrônquica; um dos pacientes faleceu no pós-operatório de tentativa terapêutica, e outro sobreviveu após colocação de prótese biliar. Um paciente com colestase crônica e hipertensão portal teve hemorragia digestiva fatal. A rotura de cistos em canais biliares, determinando icterícia transitória, foi observada em cinco pacientes (19,2%). A resolução espontânea dos cistos foi observada em dois pacientes. Admitindo-se que cistos recentes sejam mais permeáveis às drogas curativas, presume-se que o reconhecimento da doença em suas manifestações iniciais propiciará terapêutica mais eficaz.
Palavras-chave: Equinococose Hepática; Hepatopatias Parasitárias; Calcinose.
ABSTRACT
In order to describe clinical manifestations of polycystic hydatid disease, it was analyzed the medical records of patients assisted from November 1978 to October 2008 in the Hospital das Clínicas in Ribeirão Preto, São Paulo State, Brazil. Among these patients, there were 26 ones with that disease and it was verified that the liver was the organ most often involved in 96.2%, the lungs 23.1% and both mesentery as spleen in 19.2%. Calcified cysts were detected in 84.6% of cases, indicating no recent illness. Weight loss, fever, nausea, vomiting, diarrhea, feeling of abdominal bloating and mainly epigastric pain in the right hypochondrium, in 80% of cases, preceded the appearance of complications. In the worst stage, the growth of cystic masses, compressing conducting structures of organic liquids, led to the most serious event: persistent jaundice observed in seven patients (26.9%), accompanied by signs of portal hypertension in six patients (19.2%), due to compression in the hepatic hilum. In three cases cholestasis followed the transdiaphragmatic access from the parasite to the thorax; in two cases cholestasis progressed to biliobronchial fistula. A patient died during the post-surgery period of therapeutic strategy and the other one survived after a biliary stent insertion. A patient with chronic cholestasis and portal hypertension had a fatal gastrointestinal bleeding. The rupture of cysts in bile ducts, defining temporary jaundice, was observed in five patients (19.2%). A spontaneous resolution of the cysts was observed in two patients. Admitting that recent cysts are more permeable to curative drugs, it is assumed that the recognition of the disease in its early manifestations will provide more efficient therapy.
Keywords: Echinococcosis, Hepatic; Liver Diseases, Parasitic; Calcinosis.
RESUMEN
Con el objetivo de describir las manifestaciones clínicas de la enfermedad hidatídica poliquística, se procedió al análisis de los historiales médicos de pacientes atendidos de noviembre de 1978 a octubre de 2008 en el Hospital de Clínicas de Ribeirão Preto, Estado de São Paulo, Brasil. Entre los 26 pacientes encontrados, se verificó que el hígado estaba comprometido en 96,2 %, los pulmones en 23,1 % y tanto el mesenterio como el bazo en 19,2 %. Quistes calcificados aparecieron en 84,6% de los casos, indicando enfermedad no reciente. Adelgazamiento, fiebre, náuseas, vómitos, diarrea, sensación de distensión abdominal, de plenitud epigástrica y, principalmente, dolores epigástricos y/o en el hipocondrio derecho, en 80% de los casos, precedieron la aparición de complicaciones. En la fase de agravamiento, el crecimiento de las masas quísticas, comprimiendo estructuras conductoras de líquidos orgánicos, condujo al suceso más grave: ictericia persistente, observada en siente pacientes (26,9%), acompañada de señales de hipertensión portal en seis de ellos (19,2%), dadas por compresión en el hilio hepático. En tres casos, a la colestasis se siguió el tránsito transdiafragmático del parásito al tórax, en dos con evolución para fístula biliobronquial; uno de ellos falleció en el postoperatorio de intento terapéutico, y otro sobrevivió luego de que se le colocara una prótesis biliar. Un paciente con colestasis crónica e hipertensión portal tuvo una hemorragia digestiva fatal. La ruptura de quistes en canales biliares, determinando ictericia transitoria, se observó en cinco pacientes (19,2%). Una solución espontánea de los quistes fue observada en dos pacientes. Admitiendo que quistes recientes sean más permeables a las drogas curativas, se presume que el reconocimiento de la enfermedad en sus manifestaciones iniciales propiciará una terapéutica más eficaz.
Palabras clave: Equinococosis Hepática; Parasitosis Hepáticas; Calcinosis.
INTRODUÇÃO
A doença hidática policística (DHP), equinococose policística ou hidatidose policística tem como agente etiológico o Echinococcus vogeli cujo ciclo biológico inclui animais silvestres como hospedeiros intermediários, particularmente a paca, e ocorre em regiões tropicais das Américas, principalmente na Amazônia. Essa doença emergente foi amplamente revisada e discutida em uma publicação com o nome de equinococose policística neotropical1, e em outra, descrito seu histórico2, ambas em 2008.
A clássica equinococose cística (E. granulosus) também ocorre na América do Sul, principalmente em áreas pastoris (Argentina, Uruguai, Chile, zonas andinas do Peru e no sul do Estado do Rio Grande do Sul, Brasil) e tem como hospedeiro intermediário o carneiro. Como essa doença tem muita semelhança biológica com a DHP muitos dados relativos à última, de conhecimento mais recente, representaram uma extensão do que se sabe a respeito da primeira.
Nos hospedeiros intermediários dessas equinococoses é que se desenvolvem as formas císticas. No caso da DHP, o cão selvagem é o hospedeiro definitivo, pois, pela ingestão de vísceras de pacas contaminadas com a forma cística da doença, tem no seu intestino o desenvolvimento dos vermes adultos e a produção de ovos. Na natureza, a paca contamina-se por via oral ingerindo ovos disseminados no meio ambiente pelas fezes do cão selvagem infectado e desenvolvem cistos em suas vísceras; se esse animal for devorado por outro cão, as vísceras ingeridas deixam-no contaminado, fechando o ciclo. O homem torna-se doente como hospedeiro intermediário alternativo pelo desenvolvimento de cistos parasitários em seus órgãos, em seguida à ingestão dos ovos do parasito espalhados no ambiente pelo cão doméstico ou de caça contaminados, à semelhança do que acontece com as pacas. A partir do embrião hexacanto (oncosfera), proveniente do intestino e que se assenta no tecido hepático, desenvolve-se uma lacuna primária e o início do desenvolvimento do cisto. Nesse estágio da doença no homem, ainda de duração não bem definida, o paciente não procura assistência médica, pois é assintomático; só o fará quando surgirem os primeiros sintomas pelo avançar do processo patológico e pelas complicações decorrentes.
Os cistos se organizam em três camadas: uma periférica formada por tecido conjuntivo derivado do organismo do hospedeiro que, em fase mais adiantada, poderá se calcificar; o ectocisto, composto de material hialino do próprio parasito; e o endocisto, no qual se desenvolverão os protoescólices que poderão gerar novos cistos3. Com o passar do tempo, a disseminação e expansão do tamanho dos cistos poderá acarretar sérias complicações principalmente quando os cistos comprimirem canais e vasos, interferindo no fluxo de seus conteúdos líquidos (bile, sangue, urina).
O agente etiológico da DHP foi descrito em 19724, e os primeiros casos humanos, originários de países amazônicos (Colômbia e Equador), só publicados em 19795.
Em 1986, reconheceu-se o primeiro caso comprovado da DHP no Brasil em um seringueiro da Amazônia6. Em 1992, foram publicados nove casos de DHP, dos quais sete eram provenientes do Estado do Acre (AC)7. Inquérito sorológico revelou que a prevalência da positividade para a infecção pelo Echinococcus sp. na população urbana e rural de Sena Madureira, Estado do Acre, foram, respectivamente, 3,5% e 6%8. Nessa mesma investigação foi observado que a caça de subsistência foi exercida por 22,7% da população urbana e por 54% da rural; 67,5% das pessoas da área urbana e 68,7% da zona rural já haviam comido, pelo menos uma vez, a carne de paca. Foi verificado, também, que 24,3% da população urbana e 54,6% da rural já haviam identificado cistos em vísceras de pacas caçadas. Essas observações ressaltam a alta ocorrência de doença hidática na área estudada e mostra interessante aspecto dos hábitos alimentares da população daquelas áreas, promovendo o ingresso do parasito no domicílio humano.
Ampliando a dimensão epidemiológica da doença e reafirmando sua principal ocorrência na Amazônia, reuniram-se 40 casos de DHP provenientes da Amazônia oriental, com a maior concentração deles nas proximidades do arquipélago do Marajó, Estado do Pará (PA)9. Em 2010, apresentaram-se estudos clínicos e terapêuticos de 60 casos observados no AC no período de 1999 a 2009, o que veio a ser forte indicativo de que é provável que essa parte da Amazônia seja a de mais elevada ocorrência da DHP10.
A maioria dos casos de DHP no Brasil ocorre, portanto, em pessoas residentes em região muito distante daquela em que foram feitas as observações objeto da presente publicação. Mas também ocorre em pessoas de outras regiões que transitaram pela Amazônia por longas ou curtas temporadas, expondo-se à contaminação. Além da ocorrência em pacientes que nunca haviam estado na Amazônia, mas que, adquiriram a doença em outras áreas quando ainda mantinham o ciclo biológico selvagem do E. vogeli.
Os caprichosos caminhos que levaram os autores deste trabalho ao estudo de portadores da DHP ocorreram em 1983, com as tentativas de esclarecer a causa das múltiplas calcificações no fígado de uma paciente idosa do norte do Estado São Paulo11, envolvendo, também, a presença de um seringueiro de Xapuri (AC), portador da DHP, nas enfermarias do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo (HCFMRP-USP). A posterior conexão com médicos de Rio Branco (AC) é que permitiu a vinda de outros pacientes com essa doença para serem cuidados nesse hospital a partir de 1984. Esses fatos estão detalhados em outra publicação12.
Como essa doença ainda não é bem conhecida, até mesmo por muitos médicos da Amazônia, o objetivo da presente publicação é divulgar conhecimentos médicos sobre ela, com base na análise dos prontuários médicos de casos de DHP que foram observados em enfermarias e ambulatórios do Departamento de Clínica Médica do HCFMRP-USP. Como, em publicações anteriores sobre as manifestações clínicas da doença, não é mencionada a sucessão de sintomas e sinais ao longo da evolução da doença, apenas a forma de apresentação da doença ao médico1 ou a relação dos principais sintomas e sinais10, procurou-se, também, destacar as manifestações clínicas iniciais, ou seja, aquelas que, em geral, vêm antes do agravamento ou de graves complicações. Presume-se que o reconhecimento da DHP, durante sua fase inicial, poderia permitir, o mais cedo possível, a identificação da doença e seu pronto e, provavelmente, mais eficaz tratamento, seja medicamentoso, seja cirúrgico, promovendo a cura.
MATERIAIS E MÉTODOS
Foram revistos os prontuários médicos dos pacientes observados em enfermarias e ambulatórios do HCFMRP-USP, entre novembro de 1978 e outubro de 2008, nos quais constava o diagnóstico de DHP ou de hidatidose policística, ou, ainda, de equinococose policística neotropical.
O projeto deste trabalho foi aprovado pelo Comitê de Ética em Pesquisa do HCFMRP-USP (processo no 15410/2012) em sua 357a Reunião Ordinária, em 12 de dezembro de 2012.
PACIENTES
Como critérios de inclusão, significando diagnóstico consistente ou de alta probabilidade, mas não objetivamente etiológico, adotaram-se os dois primeiros já utilizados por outros autores13: 1) identificação, por meio de imagens, de massas policísticas, características de policistos hidáticos, com ou sem calcificações e com bordas irregulares, em geral, com unidades císticas de 2 cm a 3 cm de diâmetro; como as deposições de cálcio se dão no pericisto, os cistos hidáticos são radiologicamente mais densos na periferia do que no centro, tornando a imagem quase patognomônica da doença14; 2) o antecedente epidemiológico do paciente, vivendo ou tendo vivido em áreas florestais ou rurais onde, usualmente, pacas são caçadas e utilizadas na alimentação humana, e suas vísceras dadas aos cães domésticos ou de caça.
Levando em conta que o terceiro dos critérios adotados pelos citados autores - a demonstração do E. vogeli em material cístico retirado do paciente -, pode implicar na adoção de procedimentos invasivos, não isentos de riscos, e que ela parece não ter exercido influência nas medidas terapêuticas tomadas, percebeu-se que a pesquisa parasitológica não foi feita de forma sistemática, mas, somente para fins de documentação e apenas quando foram exigidos procedimentos cirúrgicos com finalidades terapêuticas, quando o paciente já se internou com deiscência de sutura cirúrgica da parede abdominal, facilitando o acesso aos cistos ou, ainda, quando a presença de fístula cisto-cutânea permitiu o estudo de material espontaneamente eliminado e, também, em material necroscópico. Isso aconteceu em 14 dos 26 casos estudados. Alguns pacientes já traziam laudos histopatológicos feitos fora do HCFMRP-USP que foram considerados. Nos relatórios da histopatologia do material cístico, procurou-se confirmar se a doença era de natureza hidática, mesmo sem a identificação da espécie envolvida, ou se foi caracterizada a presença do E. vogeli pela forma e medidas dos ganchos do rostelo do parasito15.
A respeito do quarto critério adotado por aqueles autores - os exames sorológicos -, lembra-se que eles não são específicos para o E. vogeli, e um único teste sorológico, seja positivo ou negativo, pode ser enganoso, e um teste negativo não exclui a infecção, e o oposto é verdadeiro1. Por essas razões, mais com finalidade de documentação do que diagnóstica, foram vistos os resultados dos exames sorológicos para hidatidose, feitos em 25 dos 26 casos, realizados conforme a disponibilidade da época, com a contraimunoeletroforese (CIE) (Echinocokken antigen - Beringwerk), considerando-se como positivo qualquer título, ou com a Indirect hemaglutination cellodiagnost (E. granulosus antigen Behring FRJ), considerando-se positivo somente quando em diluição superior a 1/32.
Os critérios considerados foram preenchidos por 26 pacientes, representados neste estudo pelos numerais de 1 a 26. Como o mesmo grupo de pesquisadores do presente trabalho publicou nove casos em 19927, os respectivos numerais de 1 a 9 foram aqui mantidos.
COMPROVAÇÃO DOS CISTOS, SUAS LOCALIZAÇÕES E DIAGNÓSTICOS DE COMPLICAÇÕES
Para a comprovação dos cistos, a determinação de suas características e a identificação dos órgãos comprometidos, utilizaram-se os resultados disponíveis de métodos de diagnóstico por imagem usados na rotina do HCFMRP-USP: radiografia simples de tórax ou de abdômen, ultrassonografia (US), tomografia computadorizada (TC) e ressonância nuclear magnética (RM). Na suspeita de hipertensão portal, recorreu-se às informações dos relatórios de endoscopia "per oral" no sentido de saber se havia varizes esofágicas ou gastropatia hipertensiva portal; em alguns casos em que o comprometimento das vias biliares certamente a exigiu, procurou-se por informações nos relatórios da colangiografia endoscópica, inclusive de imagens radiográficas obtidas pelo exame.
ANTECEDENTES EPIDEMIOLÓGICOS
As evidências do contato dos pacientes com o parasito foram as seguintes: 1) todos os 26 habitavam ou já haviam habitado ou frequentado ambientes onde se utilizava carne de paca na alimentação humana; 2) 17 deles (casos 1, 3, 5, 6, 10, 13, 14, 15, 17, 18, 19, 20, 22, 23, 24, 25 e 26), correspondendo a 63% do total, tinham conhecimento de que, em áreas onde habitavam, habitaram ou frequentaram, vísceras de pacas caçadas, desprezadas para a alimentação humana, eram dadas a cães domésticos ou de caça; 3) nove pacientes (casos 1, 2, 4, 10, 19, 20, 22, 23 e 24 — 35%) já haviam observado doença em pacas abatidas sob a forma de pequenas bolhas branco-amareladas no fígado ou na cavidade abdominal. Acrescenta-se que três pacientes (casos 1, 22 e 26) referiram que eles próprios caçavam pacas para sua alimentação e de sua família.
O material estudado incluiu 14 mulheres e 12 homens, entre 20 e 76 anos de idade (média de 45,2 anos). Vinte deles eram provenientes do AC (municípios de Rio Branco, Tarauacá, Xapuri, Sena Madureira, Epitaciolândia, Feijó, Cruzeiro do Sul, Brasileia e Assis Brasil); outro passara por Porto Velho, Estado de Rondônia (RO), Tucuruí (PA), Presidente Dutra, Estado do Maranhã (MA) e, na ocasião, residia em Ribeirão Preto, Estado de São Paulo (SP). Um dos pacientes habitava na zona rural no Município de Paraíso - Estado do Tocantins (TO), outro, um engenheiro que habitava em Macapá e que trabalhara em áreas florestais do MA e do Estado do Amapá (AP) na implantação de ferrovia. Outro paciente era motorista de caminhão de carga residente no interior do SP, que, por motivos profissionais, fazia viagens regulares ao PA. Dois pacientes, que nunca haviam estado na Amazônia, eram idosos que apresentavam somente cistos calcificados e, provavelmente, deviam ter adquirido a doença em regiões rurais dos estados da Bahia ou de Minas Gerais (caso 9) e do interior do SP (caso 8), em époeas em que, nesses locais, ainda existia o ciclo selvagem do E. vogeli.
O sigilo da identidade dos participantes foi assegurado segundo as normas éticas estabelecidas na Resolução no 196/96 do Conselho Nacional de Saúde do Brasil.
Os dados foram descritos em seus valores percentuais e médias, utilizando-se para essa análise o programa Epi Info 6.04.
MANIFESTAÇÕES CLÍNICAS NA EVOLUÇÃO DA DOENÇA
As manifestações clínicas apresentadas pelos pacientes com DHP foram verificadas e caracterizadas pelos dados da anamnese, do exame físico e dos exames subsidiários constantes nos respectivos prontuários. Procurou-se distinguir três diferentes fases na evolução da doença:
(1a) uma fase inicial, quando as primeiras manifestações deveriam coincidir, presumivelmente, com cistos ainda ocupando espaços relativamente pequenos nas estruturas invadidas, mas já em momento em que passaram a gerar sintomas;
(2a) uma fase de agravamento da doença, quando as massas císticas adquiriram volume a ponto de serem palpáveis, ou de provocarem abaulamentos localizados, ou aumento global do volume do abdômen, ou, ainda, ao provocarem aumento do tamanho do órgão em cuja intimidade se localizavam; e, principalmente, as consequências das compressões exercidas pela massa dos cistos, ocasionando a interrupção do fluxo das vias biliares e/ou compressão da veia porta, determinando hipertensão portal e, também, as consequências da obstrução de outros canais condutores de líquidos;
(3a) a fase de resolução (ou de extinção espontânea), quando, sem a intervenção de qualquer terapêutica considerada eficaz, aparentemente, cessou a atividade invasiva do parasito, não havendo mais cistos não calcificados, mas o paciente ainda apresentava marcas deixadas pela doença, particularmente a hepatomegalia e os cistos calcificados.
ANOTAÇÕES SOBRE INFLUÊNCIA DA TERAPÊUTICA NA EVOLUÇÃO DA DOENÇA
Em alguns pacientes anotaram-se os efeitos da terapêutica adotada para a DHP no HCFMRP-USP, porém, um estudo mais detalhado sobre esse aspecto será oportunamente realizado.
RESULTADOS
SUMÁRIO DOS DADOS DEMOGRÁFICOS, DOS SINTOMAS E SINAIS DA FASE INICIAL, DAS FASES DE AGRAVAMENTO E DE RESOLUÇÃO DA DOENÇA, E OS ÓRGÃOS EM QUE SE LOCALIZARAM OS CISTOS EM CADA UM DOS 26 PACIENTES ESTUDADOS
Esses dados são apresentados na tabela 1, assim como o tempo de doença até o atendimento no HCFMRP-USP.
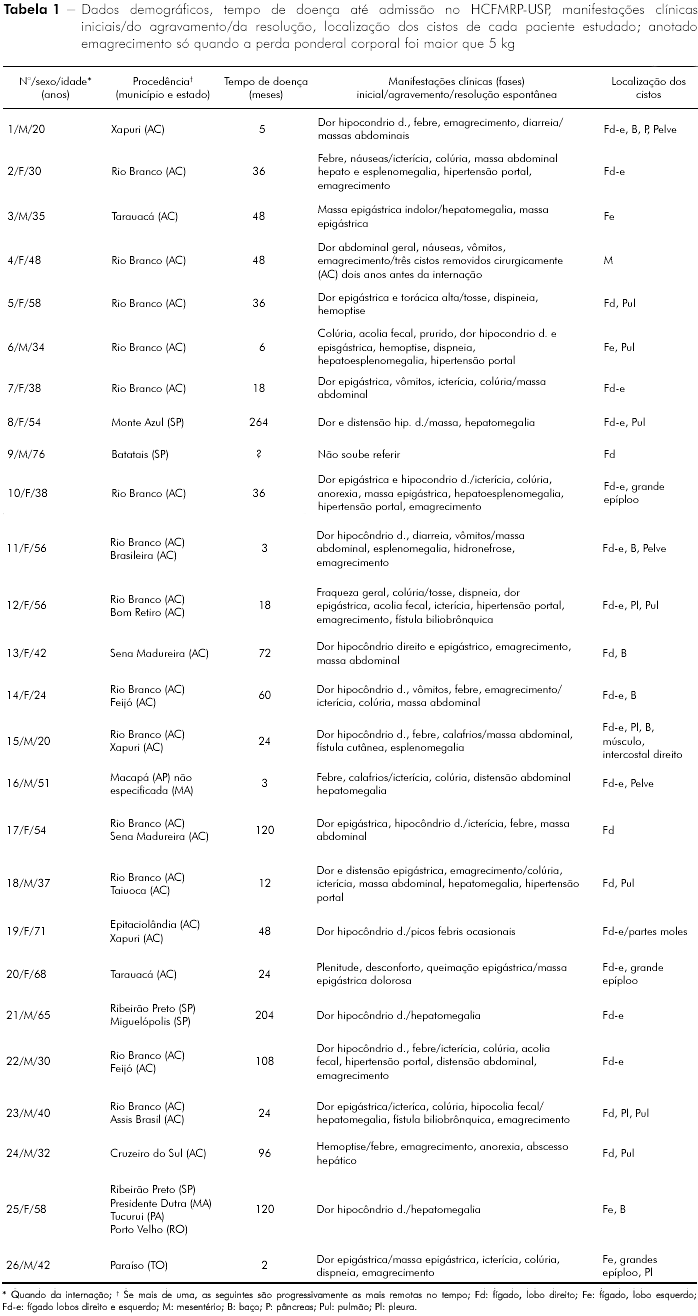
LOCALIZAÇÃO DOS CISTOS E CISTOS CALCIFICADOS
A tabela 2 indica os órgãos e estruturas comprometidas pelos cistos nos casos estudados e em que percentuais estavam calcificados.
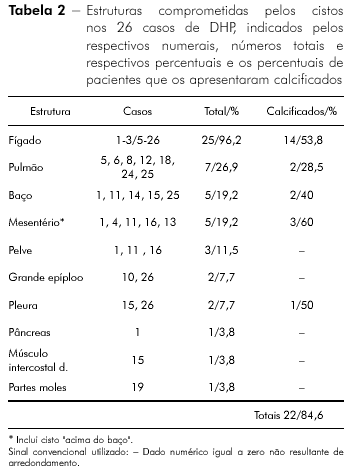
Observa-se que todos os casos apresentavam cistos em estruturas abdominais. O fígado foi o órgão mais afetado pela doença, totalizando 96% dos casos (25/26 casos) isoladamente (sete casos - 27%) ou juntamente com outros órgãos ou estruturas anatômicas (69%—18 casos); em 13 (52%) dos 25 casos, ambos os lobos foram afetados; em oito (32%), só o direito, e em quatro (16%), só o esquerdo (Tabela 1).
Verifica-se também na tabela 2 que o pulmão, depois do fígado, foi o órgão mais atingido nos casos de DHP estudados, totalizando sete casos (27%), em dois deles com calcificações. Nenhum paciente tinha cistos restritos ao pulmão; o comprometimento dos pulmões associou-se a cistos localizados no fígado (cinco casos), na pleura e musculatura intercostal direita (dois casos). Esses, somados a dois com comprometimento de pleura, perfazem nove casos (35%) de acometimento do segmento torácico na doença.
A seguir, o mesentério (a presença de cisto em posição subdiafragmática esquerda, descrita como "acima do baço", foi aqui incluída) e o baço constituíram-se nas estruturas mais atingidas pelos cistos, com cinco casos (19%) em cada uma dessas estruturas.
A tabela 2 mostra os percentuais em que se apresentavam calcificados nas diferentes estruturas. Observa-se que em 21 de25 casos considerados (caso 4 excluído) foi verificada a calcificação de cistos (84,6%), sendo 14 delas localizadas no fígado (56%), três no mesentério (60%), dois nos pulmões, dois no baço e um na pleura.
A esplenomegalia foi verificada em seis pacientes (casos 2, 6, 10, 12, 15 e 22), provavelmente do tipo congestivo, como parte do quadro de hipertensão portal que apresentavam. Nos casos 1, 11, 14 e 15 havia cistos no interior do órgão, mas não havia esplenomegalia nos três primeiros. No caso 15, entretanto, o baço, grandemente aumentado, foi palpado a 10 cm da borda costal esquerda e apresentava intenso parasitismo.
MANIFESTAÇÕES CLÍNICAS — GENERALIDADES
Quatro dos 26 pacientes, incluídos neste estudo, podem ser considerados curados quando da internação: o caso 4 pela remoção cirúrgica de cistos mesentéricos em laparotomia exploratória, efetuada no AC havia dois anos, tornando-o assintomático e sem cistos ou calcificações demonstráveis nos exames realizados no HCFMRP-USP; o caso 5 que se apresentou com cistos calcificados no fígado e com nódulos residuais em ambos os pulmões, além de remissão completa dos sintomas após tratamento com albendazol, realizado antes de sua admissão no HCFMRP-USP; e os casos 8 e 9 que foram internados para avaliação clínica de hepatomegalia e que apresentavam somente cistos calcificados, presumivelmente, inativos ou naturalmente extintos, com leves sintomas julgados como decorrentes de outras condições patológicas presentes, atribuídas no caso 8 à ulcera duodenal e, no caso 9, à insuficiência cardíaca. Ambos eram idosos, o caso 8 com história compatível com a fase inicial de uma DHP, ocorrida 22 anos antes, e o caso 9 que não se recordava se houvera algum episódio que lembrasse, ao médico que o atendeu, a instalação do parasito em seu organismo; dados clínicos dos pacientes 4, 5 e 8, entretanto, foram levados em conta na análise das manifestações clínicas do conjunto de pacientes estudados, uma vez que delas se recordavam.
Naqueles considerados não curados, a doença teve curso clínico de longa e variável duração (dois a 120 meses; média de 32,9 meses) desde o início dos sintomas até o atendimento feito no HCFMRP-USP. Ressalta-se, entretanto, que vários pacientes já tinham o diagnóstico correto feito no seu local de origem e até já haviam sido submetidos a tratamento medicamentoso (albendazol) de curta duração e/ou a procedimentos cirúrgicos de cura, antes de serem observados no HCFMRP-USP, o que reduz o tempo de doença até o diagnóstico, mas foi impossível precisá-lo.
Procurou-se distinguir as manifestações clínicas e suas respectivas características nas três diferentes fases da história natural da doença, que foram definidas na seção Materiais e Métodos (manifestações clínicas). Além disso, procurou-se descrever a ocorrência de infecção nos cistos, ou deles consequentes, que pode acontecer em qualquer das fases.
Manifestações clínicas da fase inicial
a) Dor abdominal e outros sintomas - verificou-se que a dor abdominal foi o sintoma que mais frequentemente precedeu o agravamento da doença. A característica melhor definida da dor abdominal, nos prontuários consultados, foi sua localização: na maioria dos casos referida como ocorrendo no hipocôndrio direito e/ou no epigástrio. Um dos pacientes (caso 9) não conseguiu lembrar-se de sintomas que pudessem sugerir a fase inicial do processo patológico que produziu as calcificações em seu fígado, nem mesmo da dor. A dor abdominal apresentou-se na fase inicial da DHP em 20 casos (80%, caso 9 excluído) e esteve ausente em cinco (20%) de 25 pacientes (caso 9 excluído). Em 13 deles a dor associou-se a um ou mais dos seguintes sintomas: emagrecimento maior de 5 kg (seis casos, 40%), febre com ou sem calafrios (quatro casos, 26,7%), sinais de retenção do pigmento biliar (três casos, 20%), vômitos (três casos, 20%), distensão global ou do hipocôndrio direito (três casos, 20%), diarreia (dois casos, 13,3%), náuseas (um caso, 7,3%) e sensação de plenitude epigástrica (um caso, 7,3%).
Além de dor abdominal, numa paciente (caso 5), que apresentava envolvimento pulmonar e hepático, a dor foi assinalada, também, no tórax.
Em geral, as dores foram referidas como não intensas, não diárias, ora como pontadas, ora como queimação, ou então como latejantes ou em peso, mas chegaram até cólicas intensas. Essas características das dores, entretanto, não aparecem bem detalhas nos prontuários.
Frequentemente, o quadro clínico foi confundido com o de outras doenças de natureza funcional ou orgânica, precedentes ou concomitantes. A esse respeito é ilustrativo o que foi apresentado por uma paciente (caso 11) que se queixava de dor no hipocôndrio direito e epigástrio, que melhorava com a eliminação de gases intestinais e piorava com a alimentação e, também, de surtos de diarreia havia 15 anos antes de sua internação no HCFMRP-USP A dor agravou-se nos 45 dias anteriores à internação, surgiu inchaço no abdômen, e a sorologia para hidatidose foi positiva. Não é descabido considerar que outra doença, nesse caso, provavelmente, a síndrome do intestino irritável, uma doença funcional frequente, poderia ser a responsável pela dor crônica e pelos surtos de diarréia apresentados pela paciente. Entretanto, a informação de que, nos últimos dez anos, havia perdido cerca de 10 kg de peso e de que apareceu uma massa palpável no hipocôndrio direito indica a coexistência de uma doença orgânica com uma funcional, ambas causadoras de dor abdominal. Como evidência do estado tardio da doença, a radiografia simples mostrou imagens cálcicas amorfas abdominais, além de imagem arredondada com paredes calcificadas de 4 cm de diâmetro no hipocôndrio direito. A TC mostrou cistos nos lobos direito e esquerdo do fígado e junto à vesícula biliar.
A duração do período em que perduraram a dor abdominal e os sintomas associados, referidos acima, não está bem definida nos prontuários, mas houve casos em que a dor teve caráter agudo, lembrando uma dor biliar, levando à busca imediata de auxílio médico, ou, então, apresentou-se com feições crônicas, ocorrendo diariamente ou intermitentemente, por tempo não bem definido, mas pode-se dizer que os sintomas, em geral, permaneceram ou se agravaram por semanas, meses ou até anos, antes de surgirem complicações agravantes e que perduraram nas fases mais avançadas do longo curso da doença.
Naqueles que não apresentaram dor na fase inicial da doença, os primeiros sintomas foram: caso 2 - febre e náuseas; caso 3 - massa epigástrica indolor; caso 12 - fraqueza geral e colúria; caso 16 - febre e calafrios; e caso 24 - hemoptise.
b) Emagrecimento - ocorrendo em seis pacientes, foi a manifestação que mais frequentemente se associou à dor abdominal na fase inicial da doença. Em dois deles (casos 4 e 14), a perda foi de 5 kg; foi de 8 kg no caso 13; e de 20 kg no caso 18. O mais marcante comprometimento do estado geral, na fase inicial dos pacientes com DHP, foi dado pelo caso 1. Com apenas cinco meses de doença, sem manifestações funcionais em relação ao fígado, ou a outros órgãos abdominais, ou estruturas torácicas, o paciente apresentou grande disseminação dos cistos que se espalhavam pelo fígado, pâncreas, baço e por toda a cavidade abdominal, até a pelve, com grande distensão do abdômen. Afirmou que havia perdido 29 kg de peso corporal, desde o início de sua doença. Compondo o quadro consuntivo, havia ainda anemia (3,9 milhões de glóbulos vermelhos/mm3, hemoglobina de 9 g/100 mL de sangue) e hipoalbuminemia (2,9 g/100 mL de plasma).
c) Manifestações iniciais indicativas de gravidade - como eventos inaugurais da DHP, mas já indicando a gravidade da doença, em oito pacientes foram observados, associados ou não à dor abdominal, sinais de retenção de pigmento biliar (casos 6, 7, 12 e 24), indicativos de importante comprometimento do fígado; outros se apresentaram com massas císticas volumosas, responsáveis por distensão localizada ou generalizada no abdômen (casos 1, 8 e 18) e massa epigástrica indolor (caso 3).
Manifestações clínicas da fase de agravamento
O agravamento da doença pôde ser reconhecido no exame físico do paciente ou por procedimentos de imagem, pelo aparecimento de massas císticas palpáveis ou aumento do tamanho dos órgãos tomados pelos cistos e, também, pelas repercussões que, com o crescer, as massas císticas provocaram nas estruturas adjacentes, levando a graves consequências, até mesmo à morte. Além disso, registraram-se processos infecciosos secundários, instalando-se a montante das obstruções causadas pelos cistos, particularmente no fígado (colangites), ou nos próprios cistos, dando origem a abscessos.
Salvo aqueles em que a DHP pôde ser considerada curada (caso 4, que não apresentava lesões císticas após remoção cirúrgica de cistos mesentéricos, antes da internação, caso 5 após tratamento com albendazol, e os casos 8 e 9, que apresentavam somente cistos calcificados, provavelmente por cura espontânea), nos demais, a doença aparentava que ainda estava em evolução.
a - Crescimento das massas císticas
Os achados mais expressivos do exame do abdômen, na fase de agravamento da doença, foram resultado do crescimento das massas císticas que se tornaram palpáveis no abdômen, ou provocaram abaulamentos localizados, ou aumento global do volume abdominal, ou, ainda, do crescimento dos órgãos em que se situavam. Nos pulmões, o crescimento dos cistos foi identificado por exames radiológicos. Os achados clínicos anormais, decorrentes do aumento do volume das estruturas envolvidas em 24 casos (excluídos os casos 4, considerado curado após remoção cirúrgica de cistos mesentéricos antes da internação no HCFMRP-USP e o 19, que não apresentava qualquer anormalidade no exame físico e cuja doença manifestara-se apenas por picos febris ocasionais, e permanecendo com o diagnóstico de infecção crônica de cistos, aparentemente curados do ponto de vista parasitológico), foram os seguintes: massas palpáveis (casos 1, 2, 3, 7, 11, 13, 15, 17, 18, 20 e 26 — 45,8%), abaulamentos localizados (casos 10, 11, 15 e 18 — 16,7%), aumento global do volume do abdômen (casos 1, 10, 12, 13 e 22 — 21%), hepatomegalia (casos 2, 6, 8, 9, 10, 11, 12, 14, 15, 16, 18, 21 e 23 — 58,3%), esplenomegalia por cistos (caso 15 — 4,2%), por hipertensão portal (casos 2, 6, 10, 12, 18 e 22 — 24%) e sinais pulmonares aos RX (casos 5, 6, 8 e 24 — 16,7%).
b - Icterícia e hipertensão portal
Pacientes com manifestações consequentes à interferência dos cistos no escoamento de bile, produzindo icterícia, foi o mais frequente e a mais grave das complicações da doença. A icterícia manifestou-se durante algum tempo na evolução da doença em 12/25 pacientes (48%, excluído o caso 9) sob três distintas formas de apresentação, podendo o paciente ter apresentado mais do que uma delas, concomitantemente ou em diferentes ocasiões:
b.1 - Como evento episódico, por poucos dias, acompanhado de dor do tipo biliar, similarmente ao que sucede quando um cálculo migra pelas vias biliares; essa complicação, conhecida como colangio-hidatidose16, aconteceu em cinco pacientes (casos 7, 14, 17, 19 e 26), representando 20% dos 25 casos nos quais se pôde apurar os sintomas.
Em uma paciente (caso 7) que foi levada à cirurgia por suspeita de cálculos biliares, encontrou-se vesícula biliar normal e vários cistos hepáticos; na internação, apresentava dor contínua no hipocôndrio direito e icterícia intermitente.
Outra paciente (caso 14) apresentou episódios de dor no hipocôndrio direito e vômitos que duravam apenas um dia, durante cerca de 20 meses, quando, na vigência de um deles, apresentou febre alta, icterícia e colúria que motivaram internação, e, então, foi feito o diagnóstico de doença hidática, por meio de biópsia de fígado; crises semelhantes repetiram-se e, a partir de uma delas, três meses antes da internação no HCFMRP-USP, a icterícia e a colúria tornaram-se permanentes, e US evidenciou cisto no lobo esquerdo e sinal de obstrução de vias biliares extra-hepáticas.
Uma paciente (caso 17) apresentou episódios de dores e icterícia intermitentes ao longo de alguns anos; quando febre se associou ao quadro, procurou o Hospital de Base de Brasília onde foi submetida a uma operação para a retirada de cálculos e de dois ou três cistos hepáticos, diagnosticados como hidáticos, que motivou tratamento com medicação por via oral. Passou bem por quatro ou cinco anos, quando retornou a dor no hipocôndrio direito e a febre. A lesão cística, ressecada cirurgicamente, mostrou conteúdo pastoso amarelo e o exame anatomopatológico mostrou tratar-se de cisto residual infectado.
A paciente, identificada como caso 19, teve suspeita de doença calculosa de vesícula biliar, pois, desde quatro anos antes de sua internação, queixava-se de dores no hipocôndrio direito que piorava com a ingestão de alimentos gordurosos e já atingira grande intensidade; relatou também picos febris ocasionais. Em exame de imagem, foi detectada a presença de cistos hepáticos. Pela RM identificou-se vesícula biliar contendo múltiplas imagens sugestivas de cálculos biliares. A melhora clínica, verificada um ano e meio depois de iniciado tratamento com albendazol, sugere que suas queixas deviam-se à doença hidática e não a cálculos biliares e permaneceu a hipótese de infecção crônica dos cistos.
Noutro paciente (caso 26), icterícia e colúria surgiram depois de dois meses de dores epigástricas e concomitantemente com a percepção de massa na mesma região. Após TC realizada em Palmas (TO), foi encaminhado ao Centro de Medicina Tropical do Tocantins em Araguaína, onde foi feito o diagnóstico de DHP e iniciado tratamento com albendazol. Com o tratamento, obteve rápida melhora do estado geral, recuperação de peso perdido, redução da massa epigástrica e desaparecimento da icterícia. Como não melhorou da dor epigástrica, e a massa não desapareceu por completo, surgindo dor costal à direita, procurou o HCFMRP-USP onde se confirmou a massa palpável e a ausência de icterícia. TC revelou massas hipodensas ovaladas no lobo esquerdo do fígado e outras anteriormente ao estômago, formando conglomerado de difícil individualização e, também, derrame pleural à direita.
b.2 - Como colestase de longa duração em decorrência da compressão de vias biliares pelos cistos, como sucedeu com os casos 6, 10, 12, 18, 22 e 23 (25% dos casos, excluídos o 4 e o 9). A exceção do caso 23, os demais também apresentavam evidências de hipertensão portal, dada, provavelmente, por compressão também da veia porta no hilo hepático pela mesma massa cística. O caso 15, que apresentava expressiva esplenomegalia, tinha intenso parasitismo no baço, mas não exibia evidências de hipertensão portal; por outro lado, os casos 1, 11, 14 e 25, que tinham poucos cistos no baço, não apresentavam esplenomegalia. Nos casos 6, 10, 12, 18 e 22, a esplenomegalia, provavelmente, era dada pela hipertensão portal que apresentavam. Os casos 12 e 23 tiveram, como complicação adicional, o trânsito hepatotorácico do parasito e a subsequente instalação de fístula biliobrônquica, revelada sintomaticamente por bilioptise, sumarizados adiante (item c).
No caso 6, foi observada extensa lesão hipodensa com calcificações, destruindo todo lobo esquerdo do fígado. Colúria, acolia fecal e prurido cutâneo antecederam, por cerca de um mês, a dor abdominal; havia hepatomegalia, mas não esplenomegalia. US mostrou imagens hipo e hiperecoicas, exteriorizando-se do lobo esquerdo e se estendendo até o hilo hepático. Depois de dois anos de sua internação, biópsia do lobo direito do fígado mostrou nódulos de regeneração, portanto transformação cirrótica, provavelmente em decorrência da obstrução prolongada do hepático direito; mantinha-se permanentemente ictérico e apresentava, então, esplenomegalia e varizes esofágicas, indicando agravamento do quadro pela instalação de hipertensão portal. A tentativa cirúrgica de liberar o fluxo biliar e portal foi feita, mas, frustrada, pois se considerou prudente não interferir na massa cística que envolvia o hilo hepático. Tempos depois, teve-se notícia, por leigos, que o paciente falecera no AC em consequência de uma hemorragia digestiva alta, presumivelmente, por rotura de varizes esofágicas.
No caso 10, após um período de cerca de três anos em que apresentava dores abdominais, deu-se o aparecimento de icterícia e colúria e de intensa anorexia. Três meses depois, percebeu-se massa que ocupava todo o andar superior do abdômen e que se revelou como doença policística à US efetuada no AC. Medicada com albendazol, notou-se melhora da dor abdominal, da icterícia, do apetite e recuperação em parte do peso que perdera. No HCFMRP-USP foi detectada hepato e esplenomegalia, além de varizes esofágicas de fino calibre e gastropatia hipertensiva portal. O testemunho de que a massa comprimia estruturas na altura do hilo hepático foi dado pela dilatação de vias biliares intra-hepáticas.
Um paciente (caso 18) que vinha tendo dores epigástricas, desde há um ano, apresentara colúria, por cinco dias, havia cinco meses. O exame físico evidenciou discreta icterícia, massa palpável do epigástrio ao flanco direito, grande hepatomegalia e expressivas elevações dos níveis plasmáticos de fosfatase alcalina e de Gama-GT. TC mostrou múltiplas imagens císticas nos lobos direito (com calcificações) e esquerdo do fígado. Endoscopia digestiva mostrou evidências de hipertensão portal. Havia também imagens nodulares, algumas com calcificações, em ambos os pulmões.
O caso 22 já apresentava quadro de colestase por cinco meses, quando foi acometido por hemorragia digestiva alta. Controlada a hemorragia, foi enviado ao HCFMRP-USP, onde, além dos cistos hepáticos (Figura 1), foi evidenciada, também, esplenomegalia e varizes esofágicas.
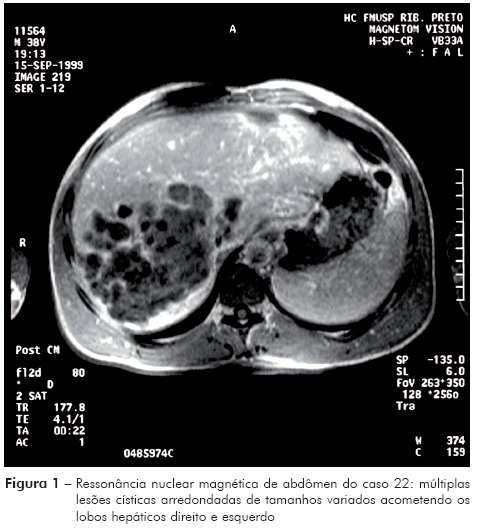
b.3 - Como icterícia de longa duração, do tipo parenquimatoso, resultante da compressão de amplas porções do tecido hepático, exercida por extenso comprometimento do órgão por grande número de cistos. No caso 2, o fígado apresentava-se aumentado e com superfície irregular à palpação. Cistos coalescentes estendiam-se difusamente por todo o órgão. O extenso comprometimento hepático, o maior observado nesta série de casos, abrangendo completamente o órgão, é mostrado na figura 2, em publicação anterior7. Tendo esplenomegalia e varizes esofágicas, indicando cistos no hilo hepático, supõe-se que a icterícia teria também a participação da compressão de canal biliar, elevando para sete (27%) o número de pacientes com evidências de hipertensão portal.
c - Trânsito hepatotorácico e fístula biliobrônquica
O trânsito hepatotorácico do parasito representa a invasão transdiafragmática do tórax a partir de cistos localizados no fígado, principalmente no lobo direito, e que ocasiona o comprometimento simultâneo de fígado, diafragma, pleura e pulmão; muitas vezes, há infecção secundária por bactérias. A sintomatologia inclui tosse, dispneia e dor torácica; quando a lesão se abre em brônquio (fístula biliobrônquica), instala-se expectoração esverdeada pela bile (bilioptise)17,18. Observou-se a ocorrência do trânsito hepático-torácico do parasito em três casos (12, 23 e 26), nos dois primeiros com a formação de fístula biliobrônquica.
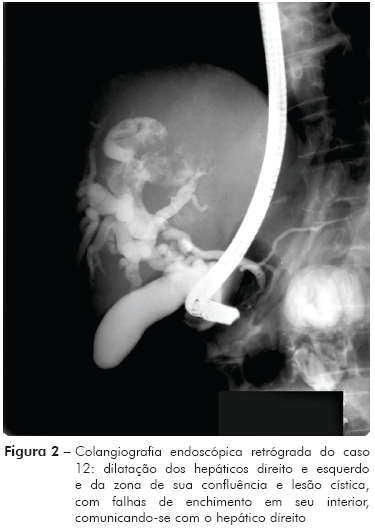
No caso 12, a colúria (como que prenunciando gravidade) esteve entre as primeiras manifestações da doença. Na ocasião, foi revelada, por US feita no AC, uma doença hepática, e instituída medicação da qual não se lembra do nome, mas seus sintomas melhoraram. Dores no hipocôndrio direito e no epigástrio surgiram, posteriormente, junto com icterícia e acolia fecal; a colúria persistia. No HCFMRP-USP, constatou-se hepatomegalia e uma massa que se estendia até 20 cm abaixo da borda costal direita, fazendo corpo com o fígado. Colangiografia endoscópica retrógrada revelou colédoco distal normal, mas havia um estreitamento em sua parte superior, bem como, dilatação dos dutos a montante. Observou-se imagem arredondada em comunicação com um dos ductos e com falhas de enchimento em seu interior (Figura 2). TC também mostrou esplenomegalia. Tratamento com albendazol mostrou apenas sucesso parcial, não afetando a colestase.
Complicações infecciosas não foram controladas e estabeleceu-se coleção líquida entre o fígado e o diafragma direito e, depois, bilioptise em consequência de fístula biliobrônquica. Foi feita tentativa cirúrgica de tratar a fístula, porém a paciente faleceu no pós-operatório em consequência de evidente quadro tóxico-infeccioso. A necropsia confirmou doença hidática pelo E. vogeli, envolvendo o hilo hepático com obstrução das vias biliares, fístula biliobrônquica com correção cirúrgica, hipertensão portal e esplenomegalia.
No caso 23, houve uma icterícia inicial com menos de 20 dias de duração. Com a suspeita de uma neoplasia hepática, foi submetido a uma laparotomia exploratória em hospital de Goiânia, onde foi diagnosticada a hidatidose. Logo depois, na cicatriz cirúrgica instalou-se fístula hepatocutânea e, três meses depois, passou a apresentar dores na base do hemitórax direito e bilioptise. Tentativa de tratamento cirúrgico para o fechamento da fístula biliobrônquica, feita no AC, não teve sucesso. Havia grande comprometimento do estado geral e o paciente havia perdido mais de 20 kg de peso corporal. Em 2002, colangiografia endoscópica feita no HCFMRP-USP identificou trajeto fistuloso, onde foi colocada prótese biliar, porém a bilioptise continuou. Posteriormente, a prótese foi retirada e substituída por outra de maior calibre, junto a uma zona onde havia intenso fluxo biliar em direção ao tórax. O procedimento teve sucesso, pois, a bilioptise logo desapareceu. Revisto 18 meses após sua alta, o paciente havia recuperado seu peso e estava sem queixas. Uma colangiografia endoscópica mostrou que a fístula havia desaparecido, e foi retirada a prótese. Após o desaparecimento da bilioptise, foi medicado com albendazol por cerca de dois anos. Recentemente (fevereiro de 2013), informou por telefone, que estava bem de saúde.
No caso 26, o trânsito para o tórax não chegou a produzir a fístula biliobrônquica.
d - Obstrução das vias urinárias e hidronefrose
No caso 11, compressão da uretra por cistos que se localizavam na pelve foram responsáveis por uma hidronefrose bilateral aguda, acompanhada de grande elevação da creatinina plasmática (7,2 mg/100 mL) que foram aliviadas por meio de intervenção cirúrgica.
e - Emagrecimento
Enquanto na fase inicial, o emagrecimento ocorreu em seis pacientes. Durante a fase de agravamento da doença, a perda estimada de peso, maior do que 5 kg, aconteceu em outros dez pacientes. Portanto, essa alteração clínica esteve presente em 73% dos casos, excluídos os que podem ser considerados curados ao serem admitidos no HCFMRP-USP.
f - Dor abdominal
A dor abdominal surgiu na fase tardia da doença em apenas dois casos (6 e 12) que, somados aos que a apresentaram na fase inicial, totalizou 22 pacientes (88%) com esse sintoma durante o curso da doença.
Manifestações clínicas na fase de resolução espontânea
Dois dos pacientes incluídos nesta revisão (casos 8e9) podem ser considerados dentro da fase de resolução espontânea da doença, uma vez que nunca haviam recebido tratamento adequado para suas doenças e que foram investigados com a finalidade de avaliação de suas condições clínicas. O caso 8 tinha história de dor e distensão no hipocôndrio direito havia 22 anos e que durara cerca de seis meses; apresentava hepatomegalia extremamente endurecida (anotado "fígado de consistência pétrea"), levemente dolorosa e com incontáveis cistos calcificados com maior densidade em suas periferias. Havia também pequenos nódulos calcificados no parênquima pulmonar11. No caso 9, portador de cardiopatia chagásica e com hepatomegalia não dolorosa, RX de tórax mostrou alguns nódulos calcificados em região subdiafragmática do fígado com características de serem hidáticos. O paciente não se lembrava de sintomas sugestivos da fase inicial da hidatidose e não apresentou complicações. Em ambos, a resolução se deu, aparentemente, por processo natural de extinção do parasito.
CURA DA DOENÇA
Tratamento medicamentoso instituído durante a internação foi bem sucedido nos casos 1 e 16. No caso 1, com dor abdominal, febre, emagrecimento, diarreia e massas palpáveis no abdômen, mas sem calcificações havia cinco meses, a adoção de tratamento com albendazol, durante seis meses, induziu à completa remissão da doença, a julgar pelo desaparecimento dos sintomas, grande redução no número e no tamanho dos cistos e volta ao seu trabalho normal. No caso 16, havia apenas três meses que se queixava de adinamia e fraqueza geral, febre e colúria. Com exame de fezes mostrando E. histolytica e área hipoecoica no fígado, suspeitou-se de abscesso amebiano hepático, pois fora encontrada lesão expansiva no fígado compatível com abscesso ou neoplasia; surgiu, então, icterícia. Dado seus antecedentes de frequentar área endêmica do E. vogeli, foi solicitado exame sorológico para hidatidose que se revelou positivo. TC mostrou lesões hipodensas no lobo hepático esquerdo e uma no lobo direito, e outra formação de maiores dimensões, amorfa e multiloculada ocupando os dois terços inferiores do abdômen, sugerindo doença hidática e ascite loculada. Não havia calcificações. Tratado com albendazol, houve boa resposta terapêutica com negativação do exame sorológico e desaparecimento dos cistos após nove meses de tratamento.
No caso 4 admitiu-se que a DHP fora curada pela retirada cirúrgica de cistos hidáticos mesentéricos, feita dois anos antes da internação no HCFMRP-USP. Na internação, estava assintomático, com exame físico normal, e os exames de imagem não identificaram cistos. O caso 5, com total remissão dos sintomas após três meses de tratamento com albendazol antes de sua admissão no HCFMRP-USP, foi internado para avaliação das condições do fígado e do pulmão. Apresentava cistos calcificados no fígado e nos pulmões e a cura foi atribuída ao tratamento medicamentoso antes efetuado. No caso 17, internado com cisto infectado, havia, anteriormente, feito a retirada cirúrgica de alguns cistos hepáticos e, depois, tratado com albendazol, como é detalhado a seguir. E provável que, com esses procedimentos terapêuticos, tenha obtido a cura parasitológica da doença; porém, tenha sido mantido o espaço antes ocupado por cisto no fígado, e que ele havia sido infectado, uma vez que o exame de material removido cirurgicamente revelou cisto hidático remanescente inativo.
CISTOS INFECTADOS E INFECÇÕES DELES DECORRENTES
A paciente, referida como caso 17, havia apresentado dores no hipocôndrio direito que se prolongaram por cerca de dez anos, quando se instalou icterícia, colúria e febre. Em Brasília, após exames de imagem, foi submetida à colecistectomia, retirada de cálculos biliares e de dois ou três cistos hepáticos encontrados. Nos quatro ou cinco anos subsequentes, permaneceu assintomática, quando, então, voltou a sentir dores no hipocôndrio direito, além de febre. US mostrou que um cisto hepático remanescente havia aumentado de volume. Terapêutica com albendazol foi feita durante seis meses. No HCFMRP-USP apresentou-se sem icterícia, mas com massa palpável no hipocôndrio direito; foi feita enucleação de lesão cística de 9 cm de diâmetro e hepatectomia segmentar. Durante a operação, ocorreu abertura acidental do cisto com derrame de grande quantidade de material pastoso amarelado para a cavidade abdominal; o pós-operatório foi complicado pela presença de fístula biliar, pneumonia e abscesso retro-hepático. O exame anatomopatológico revelou cisto hidático inativo residual; teve alta após intensivo tratamento por 114 dias após a operação. O diagnóstico final foi de cisto hidático residual infectado.
No caso 19, verificou-se a presença de dores no hipocôndrio direito por quatro anos seguidos e picos febris ocasionais. TC mostrou imagem cística com 5 cm de diâmetro, com paredes espessas e calcificadas e contendo ar em seu interior; radiografia simples do abdômen também mostrou níveis aéreos no hipocôndrio direito. A RM mostrou fígado com múltiplas imagens arredondadas, a maior com 4 cm de diâmetro, e vesícula biliar contendo várias imagens sugestivas de cálculos em seu interior, levantando a hipótese de a eles serem devidas as dores que apresentava. Hemograma mostrou 19 mil glóbulos brancos com 79% de segmentados. No prontuário médico consta que o quadro era compatível com cisto infectado no fígado.
Exemplo de infecção consequente à obstrução de vias biliares por material cístico, à semelhança de um cálculo, foi dado pelo caso 14 que apresentou episódios repetidos de dor no hipocôndrio direito e vômitos que duravam apenas um dia durante cerca de 20 meses. Na vigência de um deles, apresentou febre alta, icterícia e colúria que motivaram internação quando foi feito o diagnóstico de doença hidática, complicada por colangite; crises semelhantes se repetiram, e, a partir de uma delas, três meses antes da internação no HCFMRP-USR a icterícia e a colúria tornaram-se permanentes, e a US evidenciou cisto no lobo esquerdo e dilatação da árvore biliar intra-hepática. Episódios sugestivos de colangite repetiram-se até que foi feita a exérese de cistos e hepatojejunostomia na junção dos dois dutos hepáticos e anastomose jejuno-jejunal em Y de Roux.
EXAMES PARASITOLÓGICOS E SOROLÓGICOS
Em todos os 14 pacientes em quem a histopatologia do material cístico foi feita, diagnosticou-se doença hidática. Em oito deles (casos 14, 17, 20, 22, 23, 24, 25 e 26), não foi possível a identificação da espécie envolvida, apenas o gênero, mas em seis (casos 1, 2, 3, 10, 12 e 15), conseguiu-se identificar o E. vogeli. A sorologia foi positiva em 16 casos, incluindo dez daqueles em quem se identificaram estruturas de equinococos no exame histopatológico; entretanto, em quatro pacientes, com histopatologia positiva para Echinococcus, o exame sorológico foi negativo. Por outro lado, em sete dos 12 pacientes nos quais não foi realizado o estudo histopatológico para a identificação da doença (58%), a sorologia foi positiva.
DISCUSSÃO
Em revisão sobre a DHP feita em 20081, 42 casos de hidatidose nos quais se comprovou a etiologia pelo E. vogeli foram agrupados em cinco tipos de apresentação clínica que mostram o amplo espectro com que os pacientes com essa doença se apresentam ao médico: I - cistos no fígado e na cavidade abdominal; II - cistos no fígado e na cavidade abdominal, com insuficiência hepática; III - cistos no fígado e no pulmão/tórax; IV - cistos somente no mesentério do intestino ou do estômago; V - cistos calcificados no fígado e pulmão. Pode-se verificar pela tabela 1 que os casos incluídos no presente trabalho abrangem todos esses cinco tipos de apresentação da doença, sugerindo que o conjunto dos dados observados no presente trabalho seja bem representativo do espectro clínico da DHP.
Os critérios de diagnóstico da DHP para a inclusão dos casos adotados no presente estudo foram a identificação de cistos com as características de serem hidáticos, calcificados ou não, em rotineiros procedimentos de imagem em paciente que foi exposto à contaminação pelo parasito por viver, ter vivido ou frequentado áreas florestais ou rurais, com exuberante vida selvagem, onde os hospedeiros intermediários do ciclo biológico de E. vogeli eram caçados e utilizados, usualmente, na alimentação humana, sendo as vísceras dadas aos cães da casa, domiciliando o parasito, aproximadamente como já feito por outros autores13.
A comprovação da presença de parasitos do gênero Echinococcus em todos os 14 pacientes em que foi pesquisada (em seis, confirmada a espécie E. vogeli), representando, praticamente, dois terços (64%) daqueles considerados com a doença, bem como, a resposta positiva à terapêutica com albendazol, em alguns casos, dão substancial respaldo positivo à hipótese de que os demais tinham a mesma etiologia. Lembrando que, dos 40 casos rotulados de equinococose policística, publicados em 2004, em apenas dez foi identificado o E.vogeli, em 14 a espécie de Echinococcus não foi definida, apenas o gênero, e em 16 o exame não foi feito9. Não se levou em conta a reação sorológica para o gênero Echinococcus, pois é sabido que costuma dar, com elevada frequência, tanto falsos positivos como falsos negativos1; ilustrando esse último fato, em quatro dos pacientes do presente trabalho, nos quais foram identificadas estruturas de equinococos pelo exame histopatológico, a reação sorológica foi negativa. Não se adotou o critério de incluir pacientes somente se tivessem calcificação dos cistos, pois isso poderia excluir pacientes, particularmente aqueles na fase inicial da doença, exatamente os que se pretendia identificar, para logo iniciar o tratamento, como se propôs neste trabalho. Lembra-se que o desenvolvimento do cisto se acompanha de uma reação inflamatória e fibroblástica do hospedeiro que vai constituir uma espessa membrana fibrosa de isolamento entre o parasito e o organismo, que, só posterior e lentamente, irá calcificar-se19. E incerto o tempo que decorre até o cisto calcificar-se, e é, igualmente, incerto definir a viabilidade do cisto que está se calcificando. Essa modificação indica que o cisto parasitário envelhece (a calcificação pode ser entendida como marca de fase tardia da doença) e morre naturalmente, evocando a possibilidade da cura espontânea da infecção pelo E. vogeli, da mesma maneira que há morte espontânea do E. multilocularis20.
Observou-se a alta proporção de 86,4% de pacientes que apresentavam cistos calcificados, denotando que, na maioria, a doença não era de instalação recente. Envolvendo os órgãos como lesões focais, preservando-lhes, parcialmente, suas funções, os cistos podem crescer, de maneiras a ou oligossintomática, até a calcificação, sem maiores complicações (caso 9); mas, na dependência do tamanho e da localização das massas císticas, podem provocar obstrução de vias biliares, da veia porta ou de vias urinárias, gerando quadros graves de colestase permanente, hipertensão portal e insuficiência renal, respectivamente. Essas complicações contribuíram para a morte de dois pacientes, um dos quais (caso 12) com colestase que evoluiu para invasão do tórax e formação de fístula biliobrônquica e outro que faleceu em decorrência de hemorragia digestiva, presumivelmente, como consequência de hipertensão portal (caso 6), além de outro que teve de ser submetido à cirurgia de urgência por causa de hidronefrose consequente à obstrução de vias urinárias baixas (caso 11) com repercussões na função renal, reversíveis com o tratamento cirúrgico. No caso 2, o extenso comprometimento do parênquima hepático deve ter contribuído para determinar a icterícia, embora, a compressão de vias biliares extra-hepáticas possa ter tido participação, uma vez que a paciente apresentava sinais de hipertensão portal, possivelmente, por compressão da veia porta na mesma localização em que as vias biliares também estavam comprimidas.
Sabendo que o sucesso da terapia medicamentosa do cisto hidático é baseado na habilidade da droga em atingir a camada germinativa e os protoescólices no interior dos cistos, em concentrações adequadas e por tempo suficiente21, considera-se de muito interesse a identificação de elementos clínicos que possam caracterizar a fase na qual os cistos ainda são jovens, e o processo que o organismo utiliza como isolamento protetor (o mais característico é a calcificação), ainda é incipiente, fazendo pressupor que a parede do cisto tenha boa vulnerabilidade, a ponto de permitir eficiente acesso dos medicamentos ativos ao seu interior. E, portanto, desejável uma terapêutica medicamentosa mais efetiva, que seria feita antes que acontecessem agravamentos e calcificações. Em apoio a essa ideia, em trabalho em que foi estudada in vitro e in vivo a penetração do albendazol sulfóxido (o provável metabolito ativo do albendazol) no cisto hidático, é referido que a droga difunde-se livremente através das membranas do parasito, mas ele não foi encontrado no interior de cisto intensamente calcificado22.
A dor localizada no epigástrio e/ou no hipocôndrio direito ou, ainda, generalizada pelo abdômen, esteve presente na fase inicial da doença em 20 dos 25 pacientes estudados (80%, caso 9 excluído), sendo que em seis (casos 10, 17, 19, 21, 25 e 26) apareceu como único sintoma (24%) e, nos demais 14 (56%), em associação com um ou mais dos seguintes sintomas: emagrecimento (perda > 5 kg), febre com ou sem calafrios, vômitos, fraqueza geral, diarreia, náuseas, sensação de distensão do hipocôndrio direito e de plenitude epigástrica. Na fase de agravamento, a dor surgiu apenas em outros dois pacientes (8%), totalizando 88% a sua presença ao longo do transcurso da doença. Esse percentual é muito próximo dos 92,5% apresentados por 44 casos de DHP nos quais foi identificado o E. vogeli como o agente causal23. Também foi referido, em tese de doutorado que investigou o diagnóstico da DHP em 60 casos do AC, que a dor no andar superior do abdômen foi o mais frequente entre sinais e sintomas da doença, com o percentual de 65%10. Observa-se que nesses trabalhos não é destacada a ocasião em que o sintoma se instala na evolução do quadro clínico. A análise da presente série de casos acrescenta que, na grande maioria dos pacientes (80%), a dor abdominal já ocorria na fase inicial da doença.
Sinais de retenção de pigmento biliar, considerados como indicadores de agravamento da doença, também foram referidos como primeiras manifestações, bem como a presença de massa epigástrica indolor, respectivamente, em 20% e 3,9% dos casos. Considerando que a apresentação clínica da doença varia conforme a localização e a velocidade de crescimento dos cistos23, é plausível que, nesses casos, o rápido crescimento de massa cística, localizada junto às vias biliares no hilo hepático, em curto prazo, tenha comprometido o escoamento da bile. Em um paciente, a primeira manifestação foi a hemoptise, sinal da presença de múltiplos cisto nos pulmões.
Uma complicação que pode advir da presença de cisto hidático no fígado é a sua rotura na via biliar. Isso foi observado em cinco pacientes (20% dos casos, excluído o 9). E devida à migração de elementos do parasito para a luz dos canais biliares, provocando sua obstrução e o quadro que foi denominado de colangio-hidatidose16 que pode ser acompanhado ou sucedido por colangite. Há muito esse evento é conhecido na doença hidática cística, pois, em 1910, foi mencionado que a dor do cisto hidático do fígado pode assumir características muito variáveis, inclusive simulando a dor da litíase biliar24. Em 1919 foi referido por Dévé citado por Granã19, quando se descarta a coincidência de cistos hidáticos e litíase biliar, em 95% dos casos, a dor se deve à penetração de material hidático nas vias biliares que atuaria como um verdadeiro tampão obstrutivo. Confirmando a possibilidade desse acontecimento na evolução da doença hidática do fígado, mais recentemente, registraram-se dois casos de rotura de cistos hidáticos nos ductos biliares que apresentaram, então, quadro semelhante ao de cálculos biliares comuns25. No presente estudo verificou-se que a paciente, rotulada como caso 7, foi operada com a suspeição clínica de cálculos biliares; encontrou-se vesícula biliar normal e a presença de cistos hepáticos; provavelmente, tratava-se de uma colangio-hidatidose.
As complicações mais graves resultaram da compressão das vias biliares e veia porta pelos cistos crescidos no hilo hepático. Icterícia do tipo obstrutivo de longa duração aconteceu em seis pacientes (casos 2, 6,10,12,16 e 23 - 24% dos casos, excluído o caso 4). Todos eles apresentavam evidências de compressão de vias biliares na altura do hilo hepático; o caso 2, além disso, apresentava amplo comprometimento de ambos os lobos hepáticos pelos cistos. Dois dos casos (12 e 23), com icterícia obstrutiva de longa duração, tiveram, como complicação adicional, o trânsito hepatotorácico do parasito e a formação de fístula biliobrônquica, quadro de difícil tratamento que levou à morte um dos casos no pós-operatório de tentativa terapêutica, porém, o outro foi salvo graças à feliz e hábil colocação de uma prótese biliar em procedimento endoscópico e complementação terapêutica com albendazol conseguindo-se o desvio do fluxo da bile para vias normais de seu escoamento e o restabelecimento do paciente. Como os casos 7, 14, 17, 19 e 26 apresentaram episódios de icterícia intermitente e de curta duração, provavelmente por colangio-hidatidose, verifica-se que a icterícia, de uma ou outra forma, foi encontrada em 11 dos 26 pacientes (42,2%). A única solução possível para a obstrução crônica dos canais biliares por cistos parece ser o transplante de fígado. A presença de múltiplos cistos nos lobos direito e esquerdo e no hilo hepático, causando obstrução biliar e colangites recorrentes, foram as principais indicações para o transplante de fígado em um paciente com DHP infelizmente falecido no 31o dia pós-operatório por embolia pulmonar26.
O caso 15, que apresentava expressiva esplenomegalia, tinha intenso parasitismo no baço, mas não exibia evidências de hipertensão portal. Por outro lado, os casos 1, 11, 14 e 25, com poucos cistos no baço, não apresentavam esplenomegalia. Nos casos 2, 6, 10, 12, 18 e 22, com ausência de cistos no baço, a esplenomegalia, provavelmente, era dada por hipertensão portal. Portanto, na DHP a esplenomegalia pode ser devida à ocupação de espaços no baço pelo parasito ou ser do tipo congestiva, consequente à hipertensão por compressão da veia porta no hilo hepático.
Muitas vezes, a DHP não é diagnosticada por se desconhecer sua existência, sendo suas manifestações, frequentemente, tomadas como de outras doenças, como foi referido acima acerca da colangio-hidatidose que simula cálculos, transitando ou encalhando nas vias biliares. Outros sintomas e sinais da doença podem encaminhar o raciocínio médico para outras doenças com as quais a DHP mimetiza-se, como é relatado a seguir a respeito dos casos deste trabalho.
No caso 5, depois de cinco meses com tosse seca, dispneia de esforço e episódios diários de hemoptise, foi feito o diagnóstico de câncer de pulmão e a paciente chegou a ser encaminhada a Brasília para o tratamento da suposta neoplasia. Só então, biópsias cirúrgicas do fígado e pulmões revelaram a doença parasitária. No caso 10, após um período de cerca de três anos em que apresentava dores abdominais, a paciente notou o aparecimento de icterícia, colúria e intensa anorexia. No AC, foi tratada como se tivesse hepatite; três meses depois, percebeu massa que ocupava todo o andar superior do abdômen e, então, US revelou doença policística. Ao paciente que é referido como caso 15, com dores e abaulamento no hipocôndrio direito, não foi dado um diagnóstico, só lhe foi prescrito um anti-inflamatório como tratamento. A DHP simulando neoplasia, é, também, exemplificada pelo caso 20 no qual foi feito o diagnóstico de massa neoplásica no epigástrio e metástases hepáticas, depois de dois anos com os sintomas iniciais de plenitude, desconforto e queimação epigástrica e, mais recentemente, massa palpável no epigástrio.
O caso 16 apresentava adinamia, fraqueza geral, febre e colúria havia três meses. Com exame de fezes, mostrando E. histolytica e área hipoecóica no fígado, suspeitou-se de abscesso amebiano hepático. Com essas queixas, procurou um hospital em Ribeirão Preto (SP), onde foi encontrada lesão expansiva no fígado compatível com abscesso ou neoplasia; surgiu, então, icterícia. Dados seus antecedentes epidemiológicos de frequentar área endêmica do E. vogeli, foi solicitado exame sorológico para hidatidose que se revelou positivo. TC mostrou lesões hipodensas no lobo hepático esquerdo e uma no lobo direito, e outra formação de maiores dimensões, amorfa e multiloculada, ocupando dois terços inferiores do abdômen, sugerindo doença hidática e ascite loculada. O bem sucedido tratamento com albendazol, com negativação do exame sorológico e desaparecimento dos cistos após nove meses de tratamento, remete ao diagnóstico de doença hidática.
A suspeita diagnóstica inicial, no caso 23, foi leptospirose; o quadro clínico era de icterícia, coluria e acolia fecal, depois de cerca de dois anos de queixas episódicas de dores no mesogástrio. Com constatação de hepatomegalia e de imagem compatível com cisto hidático no fígado, lembrou-se da DHP, mas o paciente, insatisfeito com o diagnóstico, dirigiu-se a Goiânia onde foi feita a hipótese de neoplasia hepática; estudo anatomopatológico de material retirado durante laparotomia exploratória revelou a DHP. Posteriormente, esse paciente apresentou a invasão transdiafragmática do tórax que evoluiu com fístula biliobrônquica, que foi curada, como já se relatou. Em outro paciente (caso 24), por causa de repetidos episódios de hemoptise, foi instituída terapêutica antitubercolosa mesmo com baciloscopia negativa, durante oito meses. Depois, por causa de atelectasia parcial do lobo superior direito do pulmão e imagens cavitárias com nodulações hiperdensas, verificadas em radiografias simples, foi feito o diagnóstico de "micetoma" (sic), sugerindo, talvez, uma doença por fungo. Dois anos depois, em Cruzeiro do Sul (AC), foi submetido à ressecção cirúrgica do lobo superior do pulmão direito, ocasião em que o estudo anatomopatológico revelou "bronquiectasia cística" (sic). No ano seguinte, constatou-se abscesso hepático no lobo direito, e, em novembro de 2004, foi encaminhado ao HCFMRP-USP para tratamento cirúrgico radical da formação cística de 8 cm de diâmetro no lobo hepático direito. O exame do material retirado propiciou outra impropriedade diagnóstica, pois, no respectivo laudo constava "doença hidática pelo E. multilocularis", o agente da doença cística alveolar, própria de zonas frias da Europa e do Alaska; alertados, os anatomopatologistas reviram o diagnóstico, reconheceram o erro e indicaram o parasito como Echinococcus esp.
A literatura também registra casos em que a DHP foi confundida com outras doenças, como o de um paciente natural do MA que se apresentou com tosse seca, dor torácica, e exame radiológico com lesões nodulares em ambos os pulmões e dois pequenos cistos no pulmão esquerdo; foram demonstradas, também, lesões hipodensas e calcificações no fígado. O estudo citológico do escarro e do lavado brônquico foi consistentemente negativo para células tumorais. Apesar das evidências apontarem para uma doença hidática, as lesões pulmonares foram tidas como de natureza neoplásica; biopsia pulmonar, entretanto, revelou DHP27. Outro paciente, procedente de Brasileia (AC), procurou o Hospital Universitário de Brasília com o diagnóstico de lombociatalgia por hérnia de disco intervertebral, havia três anos. Na investigação radiológica foi detectada lesão expansiva abdominal, arredondada, medindo 4,5 cm de diâmetro, com áreas de calcificação, no flanco direito, em posição anterior e à direita de L3-L4. Não havia lesões hepáticas. Procedeu-se à retirada cirúrgica da, até então, considerada neoplasia abdominal, mas o exame anatomopatológico revelou tratar-se de cisto hidático por E. vogeli28.
Todos os exemplos, acima citados, mostram que, ainda, a DHP nem sempre é lembrada dentro do raciocínio diagnóstico das afecções abdominais e torácicas. Não tratada, pode evoluir para a fase de complicações. O tratamento, medicamentoso ou cirúrgico, provavelmente, terá mais chances de sucesso quanto mais prontamente for instituído. Objetivando o diagnóstico da doença parasitária em fases que precedem o aparecimento de complicações que, como foi relatado, podem ser muito graves, é que se procurou destacar as manifestações de sua fase inicial, quando o parasito, presumivelmente, está mais exposto à ação do albendazol e os tratamentos cirúrgicos, obviamente, facilitados.
É ilustrativo da precedência de sintomas abdominais em relação a manifestações consideradas tardias na evolução da DHP, bem como de diagnóstico equivocado com outra doença, o caso de uma paciente (caso 20), seringueira aposentada, que se queixou de plenitude e desconforto epigástrico por alguns meses antes de perceber massa epigástrica dolorosa. Exame por US, realizado no AC, considerou que a massa tinha natureza neoplásica e que lesões encontradas no fígado seriam metástases. Levada a uma intervenção cirúrgica, foi revelada doença hidática. No HCFMRP-USP TC mostrou que a doença afetava, principalmente, o lobo esquerdo do fígado; no lobo direito foi identificada apenas imagem cálcica grosseira de 0,5 cm de diâmetro. A paciente recebeu tratamento com albendazol e foi submetida a uma ressecção do lobo esquerdo do fígado, inteiramente comprometido por múltiplos cistos, e à exérese de cisto de 11,5 cm de diâmetro localizado no grande epíploo. A paciente foi revista nove anos depois do tratamento, quando se apresentou assintomática e com exame físico inteiramente normal; foi considerada curada de sua doença. Exemplos de sucesso no tratamento medicamentoso em fase inicial da doença foi dado pelo caso 1 (ver "Cura da doença", em "Resultados") que apresentava grande perda de peso corporal associada à extensa disseminação de cistos em órgãos abdominais e mesentério, nenhum calcificado, e que iniciou o tratamento com albendazol com apenas cinco meses de doença; ao fim de seis meses, com exames radiológicos completamente normais, voltou às suas atividades habituais de seringueiro6. E, também, pelo caso 16 cujos sintomas haviam se instalado apenas três meses antes de sua internação. Em ambos, o tratamento, iniciado apenas alguns meses do início dos sintomas, pode ter sido fator decisivo do sucesso.
Essas observações evidenciam que, embora o quadro inicial possa ser confundido com o de outras doenças, a presença da dor abdominal, associada ou não a um ou mais dos sintomas abdominais já mencionados, em paciente que tenha vivido em ambiente em que vísceras de pacas são dadas a cães, hábito frequente em certas áreas da Amazônia8, a inclusão da DHP no raciocínio diagnóstico torna-se obrigatória, a fim de logo iniciar-se o devido tratamento.
Se, teoricamente, há vantagens de fazer-se o tratamento nas fases iniciais da doença, melhor ainda será sua prevenção. Embora não seja objetivo deste trabalho, é oportuno e útil informar aos leitores as linhas gerais da profilaxia da doença. Dada a intermediação do cão na contaminação do homem pelo E. vogeli, a prevenção da DHP inicia-se com a abolição do hábito de dar aos cães domésticos ou de caça as vísceras das pacas que vierem a ser abatidas; em vez disso, é aconselhado que as enterre profundamente. Melhor ainda é deixar as pacas em paz e procurar outras fontes para suprir as necessidades de proteínas na alimentação das pessoas que vivem isoladas no seio das florestas tropicais, como os seringueiros e suas famílias. Para aqueles que transitam pela região endêmica, recomenda-se que evitem o contato com cães, mas, se isso acontecer, sempre lavar bem as mãos e evitar levá-las à boca. Aconselha-se, também, aos habitantes das áreas em que grassa a doença, a remoção imediata das fezes emitidas pelo cão no ambiente doméstico e a erradicação do parasito que ele pode albergar em seus intestinos com o uso de anti-helmíntico que contenha praziquantel, pirantel e febantel, sempre orientado por médico veterinário.
CONCLUSÃO
Considerando que a DHP é doença que, em sua crônica evolução, pode provocar sérias complicações e para a qual existem recursos terapêuticos medicamentosos e cirúrgicos, o seu diagnóstico, feito em etapas iniciais dessa evolução, provavelmente, permitirá ações terapêuticas mais eficazes e levará o paciente à cura, antes dos agravamentos. Ao estudar as manifestações clínicas de 26 pacientes com essa doença, mediante informações contidas em seus prontuários médicos existentes nos arquivos do HCFMRP-USP, observou-se que, na maioria dos pacientes, um ou mais dos seguintes sintomas: dores abdominais (em 80% dos casos), emagrecimento, febre, náuseas, vômitos, diarreia, sensação de distensão abdominal e de plenitude epigástrica precederam (fase inicial da doença), por tempo relativamente prolongado, o aparecimento das complicações. E desejável que se identifique esses sintomas o mais prontamente possível, confirme-se o diagnóstico de DHP ainda em sua fase inicial e que se adote o imediato tratamento.
REFERÊNCIAS
1 D'Alessandro A, Rausch RL. New aspects of neotropical polycistic (Ecchinococcus vogeli) and unicystic (Echinococcus oligarthrus) Echinococcosis. Clin Microbiol Rev. 2008 Apr;21(2):380-401.
2 Tappe D, Stick A, Frosch M. Emergence of polycystic neotropical echinococcosis. Emerg Infec Dis. 2008 Feb;14(2):292-7.
3 Andrade MAC, Veloso SG. Cistos e abscessos hepáticos. In: Castro LP Vaz CLG, editores. Gastroenterologia. Rio de Janeiro: Medsi; 2004. p. 1975-86. v. 2.
4 Rausch RL, Bernstein JJ. Echinococcus vogeli sp. n. (Cestoda: Taenidae) from the bush dog, Speothos venaticus (Lund). Z Tropenmed Parasitol. 1972;23(1):25-34.
5 D'Alessandro A, Rausch RL, Cuello C, Aristazabal N. Echinococcus vogeli in man, with a review of polycystic hydatid disease in Colombia and neighboring countries. Am J Trop Med Hyg. 1979 Mar;28(2):303-17.
6 Meneghelli UG, Barbó MLP, Magro JE, Bellucci AD, Velludo MASL. Polycystic hydatid disease (Echinococcus vogeli): clinical and radiological manifestations and treatment with albendazole of a patient from the Brazilian Amazon region. Arq Gastroenterol. 1986 Jul-Sep;23(3):177-83.
7 Meneghelli UG, Martinelli ALC, Veludo MASL, Bellucci AD, Magro JE, Barbó MLP. Polycistic hydatid disease (Echinococcus vogeli): clinical, laboratory and morphological findings in nine Brazilian patients. J Hepatol. 1992 Mar;14(2-3):203-10.
8 Pastore R, Vitali LH, Macedo VO, Prata A. Inquérito sorológico da infecção pelo Echinococcus sp no município de Sena Madureira, AC. Rev Soc Bras Med Trop. 2003 jul-ago;36(4):473-7.
9 Soares MCP, Moreira-Silva CA, Alves MM, Nunes HM, Amaral IA, Móia LJMP, et al. Equinococose policística na Amazônia oriental brasileira: atualização da casuística. Rev Soc Bras Med Trop. 2004;37(supl. 2):75-83.
10 Siqueira NG. Hidatidose policística no estado do Acre: contribuição para o diagnóstico clínico, tratamento e prognóstico dos pacientes [tese]. Belém (PA): Universidade Federal do Pará, Instituto de Ciências Biológicas; 2010.
11 Meneghelli UG. Calcificações hepáticas múltiplas decorrentes da doença hidática policística. Rev Goiana Med. 1985 jan-jun;31(1-2):53-60.
12 Meneghelli UG. A gastroenterologia no Brasil: subsídios para sua história até o ano 2001. São Paulo: Federação Brasileira de Gastroenterologia; 2002. Hidatidose policística: a comprovação de sua ocorrência e a possível dimensão epidemiológica da doença no Brasil. p. 219-32.
13 D'Alessandro A, Moraes MAP, Raick AN. Polycystic hydatid disease in Brazil. Report of five new human cases and a short review of other published observations. Rev Soc Bras Med Trop. 1996 May-Jun;29(3):219-28.
14 Schlanger PM, Schlanger H. Hydatid disease and its roentgen picture. Am J Roentgenol Ratium Ther. 1948 Sep;60(3):331-47.
15 Rausch RL, D'Alessandro A, Rausch VR. Characteristics of the larval of Echinococcus vogeli Rausch and Bernstein, 1972 in the natural intermediate host, the paca, Cuniculus paca L. (Rodentia: Dasyproctidae). Am J Trop Med Hyg. 1981 Sep;30(5):1043-52.
16 Manterola C, Losada H, Carrasco R, Muños S, Bustos L, Vial M, et al. Colangiohidatidosis: una complicación evolutiva de la hidatidosis hepática. Bol Chil Parasitol. 2001 ene;56(1-2):10-5.
17 Lozada MH, Vial MG, Manterola CD, Pineda VN. Fístula biliobronquial secundaria a quiste hepático hidatídico en tránsito al tórax: reporte de caso. Rev Chil Cir. 2006 jun;58(3):224-7.
18 Carlos Manterola D, Nicole Avila A, Javiera Seco V, Pedro Ulloa M, Javier Moraga C, Grupo Mincir. Tránsito hepatotorácico, complicación evolutiva de la hidatidosis hepática. Características clínicas y morbilidad de una serie prospectiva de pacientes intervenidos quirúrgicamente. Rev Chil Cir. 2009 ago;61(4):345-9.
19 Graña A. Manifestaciones clinicas y humorales de algunos quistes hidáticos calcificados de hígado. Resultados obtenidos com la terapéutica biológica. La forma dolorosa del quiste hidático del hígado. In: Fuentes BV, Capurro FG, editores. Patología digestiva; actualidades clínico-radiológicas y terapéuticas. 2. ed. Buenos Aires: Espasa-Calpe Argentina; 1943. p. 603-16.
20 Rausch RL, Wilson JF, Schantz PM, McMahon BJ. Spontaneous death of Echinococcus multilocularis: cases diagnosed serologically (by Em2 Elisa) and clinical significance. Am J Trop Med Hyg. 1987 May;36(3):576-85.
21 Capan M, Keltner S, Thalhammer F, Weinkler S, Jäger W, Zeitlinger M, et al. Intra-cystic drug concentration of albendazole sulphoxide in patients with Echinococcus granulosus cysts. Am J Trop Med Hyg. 2009 Oct;81(4):712-3.
22 Morris DL, Chinnery JB, Georgiou G, Stamatakis G, Golematis B. Penentration of albendazole sulphoxide into hydatid cysts. Gut. 1987 Jan;28(1):75-80.
23 Siqueira NG, Santos- Jesus R, Tanajura D, Tavares-Neto J. Doença hidática policística: análise secundária de dados. Rev Col Bras Cir. 2003 mai-jun;30(3):205-15.
24 Quénu E. Le douleur dans les kystes hydatiques du foie. Rev Chir. 1910 nov;42(11):945-64.
25 Atlas DH, Kamenear H. Rupture of echinococcus cysts into the bile ducts simulating stones in the common duct. Am J Med. 1952 Sep;13(3):384-6.
26 Genzini T, Siqueira NG, Noujaim HM, Santos RG, Yamashita ET, Trevisol AF, et al. Liver transplantation for neotropical polycystic echinococosis caused by Echinococcus vogeli: a case report. Rev Soc Bras Med Trop. 2013 Jan-Feb;46(1):119-20.
27 Almeida SCX, Martins RLM, Moraes MAP, Viegas CA, Grilo M. Hidatidose pulmonar policística mimetizando lesões metastáticas: relato de caso. J Pneumol. 1997 set-out;23(5):261-3.
28 Moraes MAP, Sobreira MNN, Medeiros Filho P, Tavares AC, Gomes MI. Hidatidose policística: cisto hidático calcificado, simulando neoplasia mesentérica, descoberto acidentalmente. Rev Soc Bras Med Trop. 2003 jul-ago;36(4):519-21.
 Correspondência / Correspondence / Correspondencia:
Correspondência / Correspondence / Correspondencia:
Ulysses Garzella Meneghelli
Faculdade de Medicina de Ribeirão Preto,
Universidade de São Paulo Hospital das Clínicas,
Departamento de Clínica Médica, 6o andar
Av. Bandeirantes, 3900.
Bairro: Vila Monte Alegre
CEP: 14048-900 Ribeirão Preto-São Paulo-Brasil
E-mail: ugmenegh@fmrp.usp.br
Recebido em / Received / Recibido en: 28/12/2012
Aceito em / Accepted / Aceito en: 6/6/2013