Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Pan-Amazônica de Saúde
versão impressa ISSN 2176-6215versão On-line ISSN 2176-6223
Rev Pan-Amaz Saude vol.9 no.4 Ananindeua dez. 2018
http://dx.doi.org/10.5123/s2176-62232018000400008
RELATO DE CASO
Acidente por aranha armadeira com sequela do fenômeno Raynaud
1Universidade Federal do Tocantins, Coordenação de Biologia, Campus de Araguaína, Tocantins, Brasil
2Universidade Estadual de Roraima, Programa de Pós-Graduação em Educação, Boa Vista, Roraima, Brasil
3Instituto Nacional de Pesquisas da Amazônia, Coordenação de Biodiversidade, Manaus, Amazonas, Brasil
Introdução: Os sintomas leves de envenenamento por aranhas Phoneutria são dor local, eritema e edema. Manifestações sistêmicas são incomuns e sequelas raramente são relatadas na literatura.
OBJETIVO:
Descrever o caso de uma jovem mordida por uma aranha Phoneutria no dedo do meio do pé esquerdo.
RELATO DO CASO:
Trata-se de um caso de complicação moderada com sequelas do fenômeno Raynaud. O local da mordida tornou-se mais escuro e a dor, o inchaço e a sensação de frio persistiram por vários dias, juntamente com dormência e descamação. O exame clínico da paciente também indicou má circulação no dedo médio. Após quatro meses do acidente, a ferida cicatrizou, mas a paciente teve dor constante, que irradiava para a área plantar, e fluxo sanguíneo anormal persistente (fenômeno de Raynaud) como sequelas. Conclusão: Este estudo elucida as sequelas de foneutrismo raramente relatadas na literatura.
Palavras-chave: Venenos de Aranha; Parestesia; Envenenamento; Doença de Raynaud
INTRODUCTION
O Foneutrismo causado por aranhas Phoneutria (vulgarmente conhecida como aranha armadeira ou aranha-de-bananeira) é uma das síndromes clínicas mais importantes resultantes de picadas dessas aranhas no Brasil1,2,3,4,5. São habitualmente noturnas e encontradas em bananeiras, palmeiras e bromélias6. Phoneutria spp. também são geralmente encontradas em sapatos, troncos, entre materiais descartados e materiais de construção, bem como em cachos de banana, o que explica a maior frequência de picadas nos pés e nas mãos7. De acordo com o Sistema de Informação de Agravos de Notificação - Sinan, de 2013 a 2016, foram registrados 11.860 acidentes causados por espécies de Phoneutria8.
O veneno da Phoneutria é composto por uma alta diversidade de proteínas e peptídeos, incluindo neurotoxinas que atuam nos canais iônicos da membrana plasmática e nos receptores químicos dos sistemas de controle neuromuscular da vítima9. O veneno pode causar despolarização das miofibras e terminações nervosas na junção mioneural, ativação do sistema nervoso eferente visceral, causando a circulação de neurotransmissores adrenérgicos e acetilcolina8,10,11.
No Brasil, o veneno mais estudado das espécies de aranha armadeira pertence a Phoneutria nigriventer12.
O veneno de P. nigriventer ativa e atrasa a inativação dos canais neuronais de Na+13,14. A composição de peptídeos no veneno de P. nigriventer pode gerar contraturas no músculo liso vascular e também aumentar a permeabilidade capilar, acionando o sistema de calicreína tecidual e estimulando a descarga de óxido nítrico15,16,17,18,19. Também foi demonstrado que o veneno é deficiente em esvaziamento gástrico em ratos, em parte pela descarga de catecolamina induzida por veneno20.
Acidentes por espécies de Phoneutria causam dor local que pode irradiar, edema, eritema, parestesia (queimação, dormência, coceira), sudorese próximo ao local da picada, hipotermia, taquipneia, bradipneia, visão turva, palidez, cianose, próstata, fasciculação muscular generalizada (contração muscular involuntária), vômitos, arritmia cardíaca, taquicardia, má perfusão periférica, pressão arterial elevada e, dependendo da gravidade, podem progredir até a morte7,8,21,22,23,24. Em muitos casos, a vítima pode não perceber a mordida ou optar por não procurar tratamento por negligência ou dificuldade de acesso aos serviços de saúde.
Um estudo epidemiológico clínico, incluindo 422 casos de pacientes, de 1984 a 1996 (idade entre 9 meses e 99 anos), mordidos por Phoneutria, mostrou que a maioria dos pacientes apresentava apenas queixas locais, principalmente dor e edema7. A maioria dos pacientes (89,8%) apresentou sintomas leves, 8,5% apresentaram envenenamento moderado e apenas 0,5% apresentaram envenenamento grave, o qual foi confirmado apenas em crianças. Em poucos pacientes (1,2%), os sintomas de intoxicação não foram relatados. Algumas das manifestações sistêmicas agudas ou incomuns, relatadas até o momento na literatura, foram priapismo induzido por toxinas e edema agudo de pulmão seguido de morte7,25.
Apesar da importância médica da Phoneutria, há poucos diagnósticos clínico-epidemiológicos detalhados e descrições do ambiente sistêmico21 e, devido às falhas no relato, há uma lacuna nos dados epidemiológicos. Informações sobre manifestações clínicas em casos graves são incomuns; portanto, manifestações atípicas precisam ser relatadas com precisão. No presente caso, é relatado um acidente causado pela Phoneutria reidyi com sequela do fenômeno Raynaud. Todas as fotografias e informações do caso são incluídas com o consentimento por escrito do paciente.
RELATO DE CASO
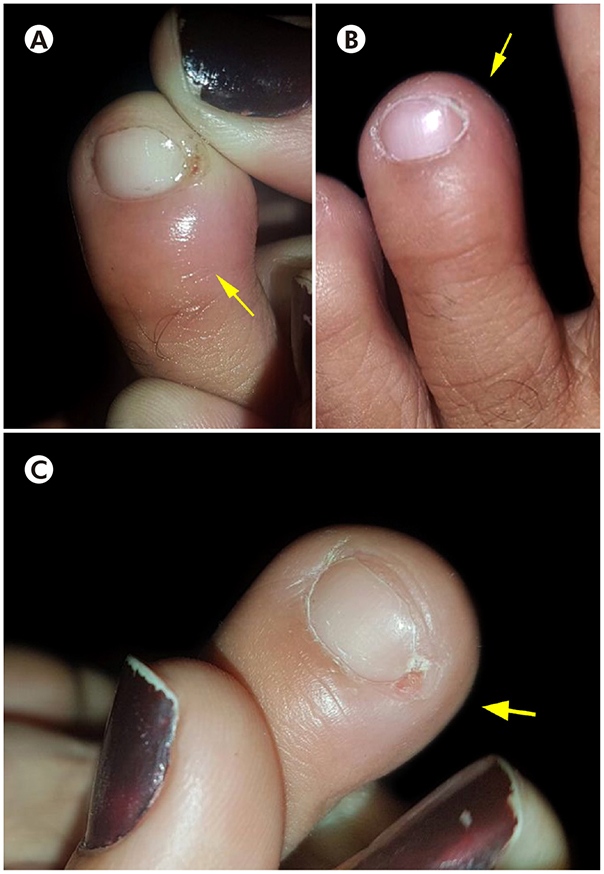
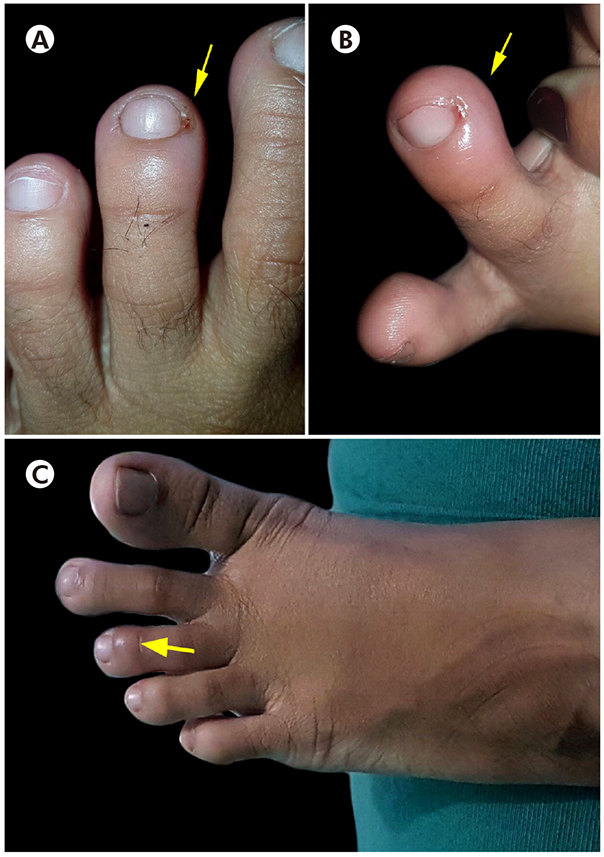
Mulher saudável de 23 anos foi picada no dedo médio do pé esquerdo (Figuras 1A, 1C; Figura 2A). A vítima estava em uma pequena fazenda próximo à Manaus, Amazonas, Brasil. A aranha foi identificada como uma fêmea Phoneutria reidyi (F. O. Pickard-Cambridge, 1897).
Inicialmente, a picada da aranha causou uma vermelhidão local no dedo médio, porém nenhuma lesão significativa, eritema ou outros sinais visíveis se desenvolveram. Posteriormente, o dedo médio ficou inchado, doloroso e com descoloração local da pele (Figura 1B). Durante os dias seguintes, a paciente apresentou dor leve e parestesia no dedo médio, mas não procurou orientação médica. Posteriormente, o dedo do pé ficou mais escuro (cianose). A sensação de dor, inchaço e frio na região dos dedos persistiu por vários dias, juntamente com dormência e descamação ao redor do local da picada (Figura 2B). Logo após um mês do acidente, a vítima foi ao hospital reclamando da dor persistente, descoloração e sensação de frio no dedo do pé. A paciente informou ao médico assistente sobre a picada de aranha.
Fotos: Lidianne Salvatierra.
A: Presas no dedo médio do pé esquerdo; B: edema; C: Dois meses após a picada.
Figura 1 - Picada de Phoneutria reidyi no dedo médio do pé esquerdo de uma vítima de Manaus, Amazonas, Brasil
Foi solicitado um exame de sangue para verificar o nível de açúcar no sangue e outras infecções. Os achados laboratoriais foram: contagem de glóbulos brancos de 808×10/mm3 (linfócitos 35,9%, monócitos 8,3%, granulócitos 0,2%), contagem de glóbulos vermelhos de 4,79×106/mm3, hemoglobina 13,1 g/dL, plaquetas 375×103/mm3, valor de hematócrito de 39,6%, nível de glicose de 87,4 mg/dL, valor de creatinina de 0,63 mg/dL, volume corpuscular médio (VCM) de 82,7 fL, hemoglobina corpuscular média (HCM) de 27,3 pg, concentração média de hemoglobina corpuscular (CHCM) de 33,1%, amplitude de distribuição dos glóbulos vermelhos (RDW- SD) de 42 fL e amplitude de distribuição de eritrócitos (RDW- CV) de 14,1%. O esfregaço de sangue estava essencialmente dentro dos limites normais.
O exame clínico indicou má circulação no dedo médio. O fluxo sanguíneo reduzido foi a causa da dor, sensação de frio e coloração azul pálida no dedo do pé. Para detectar um possível coágulo ou refluxo, foram realizadas aortografia, arteriografia de extremidade, ecografia venosa e arterial dúplex arterial das extremidades inferiores e todos os resultados foram normais. Por fim, foi realizado exame radiológico da perna esquerda para detectar a causa da dor e do inchaço e o resultado também foi normal. Os exames foram realizados para descartar a possibilidade de trombose venosa e arterial devido ao uso de contraceptivos orais pela paciente.
Durante todo esse período, a paciente não recebeu terapia antiveneno de aranha nem outro tratamento de suporte ou sintomático. A paciente aplicou óleo de pequi (Caryocar brasiliense) no local da picada, seguindo orientação médica, e utilizou acetaminofeno para aliviar a dor. A paciente apresentou dor persistente por oito meses, que também irradiou para a região plantar, e fluxo sanguíneo anormal persistente (fenômeno de Raynaud) como sequelas. Após dez meses do acidente, o acompanhamento da paciente mostrou que a ferida cicatrizou (Figura 2C) e os sintomas incomuns cessaram sem dano tecidual.
DISCUSSÃO
As manifestações sistêmicas do foneutrismo são incomuns, embora em casos graves possam incluir hipertensão arterial, priapismo e edema pulmonar7,21. Nesse caso relatado, os sinais e sintomas que foram desenvolvidos incluíram dor, edema, má perfusão periférica e parestesia. A dor irradiada e o edema observados no presente caso são os dois sintomas mais frequentes e emergem da isquemia secundária ao vasoespasmo ou quebra de mielina nas fibras musculares. Esses achados são semelhantes aos casos relatados anteriormente de foneutrismo1,2,11,21,22. No entanto, o fenômeno de Raynaud, caracterizado aqui como baixa circulação persistente e neuropatia periférica, nunca foi relatado na literatura como uma sequela de longo prazo por foneutrismo.
O fenômeno de Raynaud resulta de vasoespasmos recorrente nos pequenoss vaso sanguíneos (artérias ou arteríolas) das extremidades, que ocasiona alterações na cor da pele da região, como palidez, cianose ou ambas26. O desenvolvimento do fenômeno de Raynaud ocorre por interações entre terminações de fibras nervosas, fibras musculares lisas e endotélio, induzidas por mediadores solúveis e influenciadas pelo ambiente circundante do paciente27, como picadas de animais peçonhentos. O fenômeno de Raynaud pode estar associado ou ser o sintoma inicial de uma série de condições ou distúrbios, tanto locais quanto sistêmicos28.
Os sintomas geralmente são totalmente reversíveis, indolores e não evoluem para lesão tecidual. Tem sido documentado que algumas espécies venenosas de cobras29,30 e peixes31 podem causar o fenômeno de Raynaud. Sathyanathan e Mathew29 relataram o fenômeno de Raynaud e gangrena no membro oposto devido à intoxicação por picada de cobra; e Kularatne e Ratnatunga30 descreveram a síndrome de Raynaud grave, levando à gangrena crescente das extremidades distais e à síndrome do desconforto respiratório agudo, juntamente com os agravos notáveis da necrose cortical renal aguda e comprometimento hemostático.
Vários mecanismos foram sugeridos para o fenômeno de Raynaud após picadas de animais peçonhentos, cujos mais comuns incluem resposta tóxica simples no tecido muscular do coração e distúrbios da coagulação ou espasmo arterial que leva à vasoconstrição induzida por algumas hemorraginas presentes no veneno de cobra ou endotelinas, por exemplo32.
É sabido que acidentes com aranha Phoneutria tem o fenômeno de Raynaud como sequela. O vasoespasmo observado neste caso evoluiu para um fenômeno de Raynaud reversível benigno, mas não levou a danos nos tecidos. O presente caso clínico e os relatos semelhantes mostram que lesões em animais peçonhentos podem causar sintomas clínicos que variam de paciente para paciente, dependendo da resposta fisiológica ao veneno, uma vez que indivíduos mais sensíveis podem desenvolver reações mais profundas. Alguns fatores, como o local da picada e os problemas de saúde subjacentes, podem ser responsáveis por essa variabilidade na gravidade dos sinais clínicos. Além disso, é provável que o atendimento médico imediato e adequado diminua a gravidade da manifestação e promova resultados positivos.
Em caso de acidentes, vários sintomas de envenenamento foram observados e, se eles não forem tratados rapidamente, podem deixar sequelas ou até evoluir para a morte. Portanto, a identificação rigorosa das amostras peçonhentas e os cuidados clínicos prestados ao paciente podem reduzir significativamente a morbimortalidade, além de evitar sequelas.
CONCLUSÃO
Acidentes com animais peçonhentos são considerados um problema de saúde pública negligenciado, e as picadas de aranha são frequentes. Os resultados das picadas de aranha são geralmente benignos, mas podem ocorrer complicações. Pacientes com suspeita de sintomas iminentes e incomuns devem ser monitorados de perto, pois podem precisar de mais atenção médica. A avaliação e a inspeção eficientes e tratamento específico precoce são as principais orientações para o manejo de casos graves de intoxicação por animais peçonhentos. O presente estudo aborda as sequelas de foneutrismo raramente relatadas na literatura. Uma documentação mais aprofundada e cuidadosa dos casos verificados, como o relatado aqui, reforçará o significado médico das picadas de aranha armadeira no Brasil.
REFERÊNCIAS
1 Antunes E, Málaque CMS. Mecanismo de ação do veneno de Phoneutria e aspectos clínicos do foneutrismo. In: Cardoso JLC, França FOS, Wen FH, Málaque CMS, Haddad Junior V, editores. Animais peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2. ed. São Paulo: Sarvier; 2009. p. 166-75. [ Links ]
2 Ministério da Saúde (BR). Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Vigilância em saúde: zoonoses. Brasília: Ministério da Saúde; 2009. 224 p. (Série B. Textos Básicos de Saúde. Cadernos de Atenção Básica; n. 22). [ Links ]
3 Cristiano MP, Cardoso DC, Raymundo MS. Contextual analysis and epidemiology of spider bite in southern Santa Catarina State, Brazil. Trans R Soc Trop Med Hyg. 2009 Sep;103(9): 943-8. Doi: 10.1016/j.trstmh.2009.03.015 [Link] [ Links ]
4 Lucas S. Spiders in Brazil. Toxicon. 1988;26(9):759-72. Doi: 10.1016/0041-0101(88)90317-0 [Link] [ Links ]
5 Lucas SM. Aranhas de interesse médico no Brasil. In: Cardoso JLC, França FOS, Wen FH, Málaque CMS, Haddad Junior V, editores. Animais peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2. ed. São Paulo: Sarvier ; 2009. p. 157-65. [ Links ]
6 Cordeiro FA, Amorim FG, Anjolette FAP, Arantes EC. Arachnids of medical importance in Brazil: main active compounds present in scorpion and spider venoms and tick saliva. J Venom Anim Toxins Incl Trop Dis. 2015 Aug; 21:24. Doi: 10.1186/s40409-015-0028-5 [Link] [ Links ]
7 Bucaretchi F, Deus Reinaldo CR, Hyslop S, Madureira PR, De Capitani EM, Vieira RJ. A clinico-epidemiological study of bites by spiders of the genus Phoneutria. Rev Inst Med Trop S Paulo. 2000 Feb;42(1):17-21. Doi: 10.1590/S0036-46652000000100003 [Link] [ Links ]
8 Silva AM, Bernarde PS, Abreu LC. Accidents with poisonous animals in Brazil by age and sex. J Hum Growth Dev. 2015;25(1):54-62. Doi: 10.7322/JHGD.96768 [Link] [ Links ]
9 Lima ME, Figueiredo SG, Matavel A, Nunes KP, Silva CN, Almeida FM, et al. Phoneutria nigriventer venom and toxins: a review. In: Gopalakrishnakone P, Corzo G, Diego-García E, Lima M, editors. Spider Venoms. Dordrecht: Springer; 2015. (Toxinology). Doi: 10.1007/978-94-007-6646-4_6-1 [Link] [ Links ]
10 Costa SKP, Moreno Jr. H , Brain SD, De Nucci G, Antunes E. The effect of Phoneutria nigriventer (armed spider) venom on arterial blood pressure of anaesthetised rats. Eur J Pharmacol. 1996 Mar;298(2):113-20. Doi: 10.1016/0014-2999(95)00739-3 [Link] [ Links ]
11 Vital Brazil O, Leite GB, Fontana MD. Modo de ação da peçonha da aranha armadeira, Phoneutria nigriventer (Keyserling, 1891) nas aurículas isoladas de cobaia. Cienc Cult. 1988 fev;40(2): 181-5. [ Links ]
12 Medeiros SB, Pereira CDFD, Ribeiro JLS, Fernandes LGG, Medeiros PD, Tourinho SFV. Accidents caused by Phoneutria nigriventer: diagnosis and nursing interventions. J Res Fundam Care. 2013 Oct-Dec;5(4):467-74. Doi: 10.9789/2175-5361.2013v5n4p467 [Link] [ Links ]
13 Cruz-Höfling MA, Love S, Brook G, Duchen LW. Effects of Phoneutria nigriventer spider venom on mouse peripheral nerve. Q J Exp Physiol. 1985 Oct;70(4):623-40. Doi: 10.1113/expphysiol.1985.sp002949 [Link] [ Links ]
14 Fontana MD, Vital-Brazil O. Mode of action ofPhoneutria nigriventer spider venom at the isolated phrenic nerve-diaphragm of the rat. Braz J Med Biol Res. 1985;18(4):557-65. [ Links ]
15 Antunes E, Marangoni RA, Brain SD, De Nucci G. Phoneutria nigriventer (armed spider) venom induces increased vascular permeability in rat and rabbit skin in vivo. Toxicon. 1992 Sep;30(9):1011-6. [ Links ]
16 Antunes E, Marangoni RA, Borges NCCT, Hyslop S, Fontana MD, De-Nucci G. Effects of Phoneutria nigriventer venom on rabbit vascular smooth muscle. Braz J Med Biol Res. 1993;26(1): 81-91. [ Links ]
17 Lopes-Martins RAB, Antunes E, Oliva MLV,Sampaio CAM, Burton J, Nucci G. Pharmacological characterization of rabbit corpus cavernosum relaxation mediated by the tissue kallikrein-kinin system. Br J Pharmacol. 1994 Sep;113(1): 81-6. Doi: 10.1111/j.1476-5381.1994.tb16177.x [Link] [ Links ]
18 Marangoni RA, Antunes E, Brain SD, Nucci G. Activation by Phoneutria nigriventer (armed spider) venom of the tissue kallikrein-kininogen-kinin system in rabbit skin in vivo. Br J Pharmacol. 1993 Jun;109(2):539-43. Doi: 10.1111/j.1476-5381.1993.tb13604.x [Link] [ Links ]
19 Rego E, Bento AC, Lopes-Martins RAB, Antunes E, Novello JC, Marangoni S, et al. Isolation and partial characterization of a polypeptide from Phoneutria nigriventer spider venom that relaxes rabbit corpus cavernosum in vitro. Toxicon. 1996 Oct;34(10):1141-7. Doi: 10.1016/0041-0101(96)00060-8 [Link] [ Links ]
20 Bucaretchi F, Collares EF. Effect of Phoneutria nigriventer spider venom on gastric emptying in rats. Braz J Med Biol Res. 1996 Feb;29(2):205-11. [ Links ]
21 Bucaretchi F, Mello SM, Vieira RJ, Mamoni RL, Blotta MHSL, Antunes E, et al. Systemic envenomation caused by the wandering spider Phoneutria nigriventer, with quantification of circulating venom. Clin Toxicol (Phila). 2008 Nov;46(9):885-9. Doi: 10.1080/15563650802258524 [Link] [ Links ]
22 Cupo P, Azevedo-Marques MM, Hering SE. Acidentes por animais peçonhentos: escorpiões e aranhas. Medicina (Ribeirão Preto). 2003 abr-dez;36(2/4):490-7. Doi: 10.11606/issn.2176-7262.v36i2/4p490-497 [Link] [ Links ]
23 Lima ME, Borges MH, Verano-Braga T, Torres FS, Montandon GG, Cardoso FL, et al. Some arachnidan peptides with potential medical application. J Venom Anim Toxins Incl Trop Dis. 2010;16(1):8-33. Doi: 10.1590/S1678-91992010000100004 [Link] [ Links ]
24 Teixeira CE, Corrado AP, De Nucci G, Antunes E. Role of Ca2+ in vascular smooth muscle contractions induced by Phoneutria nigriventer spider venom. Toxicon. 2004 Jan;43(1):61-8. Doi: 10.1016/j.toxicon.2003.10.022 [Link] [ Links ]
25 Troncone LR,Lebrun I,Magnoli F,Yamane T. Biochemical and pharmacological studies on a lethal neurotoxic polypeptide from Phoneutria nigriventer spider venom. Neurochem Res. 1995 Jul;20(7):879-83. Doi: 10.1007/BF00969702 [Link] [ Links ]
26 Allen EV, Barker NW, Hines Jr. EA. Peripheral vascular diseases. 2nd ed. Philadelphia: W. B. Saunders Company; 1955. [ Links ]
27 McMahan ZH, Wigley FM. Raynaud’s phenomenon and digital ischemia: a practical approach to risk stratification, diagnosis and management. Int J Clin Rheumatol. 2010;5(3):355-70. [Link] [ Links ]
28 Wigley FM, Flavahan NA. Raynaud’s phenomenon. N Engl J Med. 2016 Aug;375(6):556-65. Doi: 10.1056/NEJMra1507638 [Link] [ Links ]
29 Sathyanathan VP, Mathew MT. Raynaud’s phenomenon and gangrene following snake envenomation. J Assoc Physicians India. 1993 Feb;41(2):122-3. [ Links ]
30 Kularatne SA, Ratnatunga N. Severe systemic effects of Merrem’s hump-nosed viper bite. Ceylon Med J. 1999 Dec;44(4):169-70. [ Links ]
31 Carducci M, Mussi A, Leone G, Catricalà C. Raynaud’s phenomenon secondary to weever fish stings. Arch Dermatol. 1996 Jul;132(7):838-9. Doi: 10.1001/archderm.1996.03890310130027 [Link] [ Links ]
32 Saadeh AM. Case report: acute myocardial infarction complicating a viper bite. Am J Trop Med Hyg. 2001 May;64(5):280-2. Doi: 10.4269/ajtmh.2001.64.280 [Link] [ Links ]
Recebido: 10 de Outubro de 2017; Aceito: 24 de Julho de 2018











 texto em
texto em