
Asma e DPOC: vida e morte
Hisbello S Campos
Centro de Referência Professor Hélio Fraga (CRPHF). Rio de Janeiro-RJ. E-mail: hisbello@globo.com
RESUMO
]]> A asma e a doença pulmonar obstrutiva crônica (DPOC) são doenças freqüentes, que interferem no cotidiano e matam. Enquanto a primeira prevalece entre as crianças, a outra incide sobre o adulto, principalmente a partir da quinta década de vida. O caráter crônico de ambas faz com que seu manejo medicamentoso seja prolongado, iniciando-se a partir do diagnóstico e podendo durar até o fim da vida. A interatividade entre seus mecanismos etiopatogênicos e o meio ambiente faz com que mudanças comportamentais incluam-se na terapêutica. As duas doenças são causa importante de sofrimento humano e de prejuízos financeiros tanto para os doentes, como para seus familiares, comunidades e governos, o que as caracteriza como sérios problemas de Saúde Pública. Há indícios de que, mesmo em países desenvolvidos, haja falhas médicas em seu manejo e no processo de esclarecimento a seus portadores acerca dos mecanismos envolvidos nos sintomas, bem como das diretrizes do tratamento. No Brasil, assim como na maior parte do mundo, a mortalidade por ambas vem aumentando, sendo que na DPOC o incremento é mais acentuado.Palavras-chave: qualidade vida na asma e na DPOC; mortalidade por asma; mortalidade por DPOC.
SUMMARY
Asthma and chronic obstructive pulmonary disease (COPD) are common conditions associated with high morbidity and mortality. While asthma is more prevalent among children, COPD is more frequent among adults, mainly after the fifth decade of life. Their chronic aspect makes their treatment sometimes lifelong. Interactions between the basic airway problems and the environment and the patients reactions to the illness necessitate a holistic approach to management of the condition. Both diseases are important causes of suffering and cost for patients, as for their families, society and government, and therefore represent also a significant public health burden. There are indications that, even in developed countries, there are serious mistakes in their medical management and in patient education. In Brazil, as in the major part of the world, mortality rates from both diseases are increasing, being more acentuated in COPD.
Key word: quality of life in asthma and in COPD; asthma mortality; COPD mortality.
INTRODUÇÃO
As doenças respiratórias crônicas estão entre as principais causas de doença e de morte em todo o mundo.1 A asma e a doença pulmonar obstrutiva crônica (DPOC), comprometendo a vida de elevada proporção da população, causando sofrimento e altos custos financeiros e sociais, representam dois sérios problemas de Saúde Pública na maior parte do mundo.
Apesar de haver recursos para o controle adequado da asma, a prática mostra que essa doença ainda impõe limitações ao cotidiano do doente. Ela interfere no lazer, no trabalho, motiva atendimentos repetidos em Pronto-Socorros e em ambulatórios; provoca hospitalizações e pode matar. A DPOC, por sua vez, é causa de desânimo entre parcela significativa dos profissionais de saúde. Doença contra a qual pouco de efetivo pode ser oferecido, tem como único obstáculo a sua prevenção. A DPOC é uma das principais causas de morbidade crônica e de mortalidade no mundo2 (quarta causa de morte)3 e essa situação tende a piorar. É a única, dentre as principais doenças do mundo, que vem crescendo em prevalência e em mortalidade. O impacto econômico do binômio asma - DPOC sobre o indivíduo, sobre sua família e sobre a sociedade é enorme e vem aumentando em relação direta com o envelhecimento da população. Ao custo financeiro vinculado ao diagnóstico, ao tratamento e aos cuidados de seguimento dos portadores dessas doenças, somam-se as perdas decorrentes da invalidez, da falta à aula e ao trabalho, da mortalidade prematura e do pagamento de benefícios. Tanto a asma como a DPOC motivam inúmeras atividades científicas e elaboração de propostas diagnósticas e terapêuticas consensuais que deveriam permitir seu controle. Entretanto, essas ações não parecem estar alterando o impacto que essas doenças causam sobre seus portadores e familiares.
]]> Estudos recentes demonstram vários problemas associados ao manejo da asma e da DPOC: a) o descompasso entre as expectativas dos doentes e as ações médicas realizadas; b) o manejo inadequado promovido pelos profissionais de saúde; c) o impacto da doença no cotidiano e nos orçamentos pessoais, institucionais e governamentais. 4 Indubitavelmente, ambas acometem parcela significativa da população; representam um fardo na vida de seus portadores e/ou de seus familiares; acompanham e prejudicam o cotidiano; comprometem a qualidade de vida e são causas importantes de morte. Nesse artigo, esses aspectos são comentados.
O PANORAMA E AS PERSPECTIVAS FUTURAS
As perspectivas de saúde serão melhores no século XXI; nesse novo milênio, a população mundial será mais saudável. Apesar dessa visão otimista contemplar o reconhecimento de algumas duras realidades, os avanços sem precedentes obtidos no século XX representam as fundações para um progresso importante no futuro próximo. As estimativas da Organização Mundial da Saúde5 são de que, em 2025, a expectativa de vida atinja 73 anos e que as taxas de fertilidade caiam. Com isso, a população mundial envelhecerá e o grupo etário de maiores que 65 anos passará a representar 10% da população, em contraste com os 6,6% atuais. Motivos de preocupação ainda existem, já que, apesar do aumento global da expectativa de vida, dois quintos das mortes anuais dos últimos anos do milênio passado podem ser consideradas prematuras (20 milhões de pessoas morriam por ano antes dos 50 anos de idade, quando a expectativa de vida era de 68 anos. Destas, 10 milhões eram crianças com menos de 5 anos e 7,4 milhões adultos jovens, com idade entre 20 e 49 anos). Atualmente, mais de 15 milhões de adultos (20-64 anos) morrem por ano, sendo a maior parte dessas mortes preveníveis. Como exemplo, 585.000 mulheres jovens morrem de complicações do parto/puerpério; 2 a 3 milhões morrem de tuberculose, apesar de existirem recursos/estratégias para curar todos os doentes; 1,8 milhão morreu de aids em 1997. O risco de câncer continuará crescendo nos próximos anos nos países em desenvolvimento e talvez diminua nos países industrializados. O número de mortes por câncer do pulmão e coloretal aumentará, devido, principalmente, ao fumo e a erros dietéticos.
O aumento da expectativa de vida das últimas décadas, junto com mudanças no estilo de vida, paradoxalmente favoreceram as doenças não-infecciosas, especialmente as circulatórias, as neoplasias e algumas formas de doença mental. Doença coronariana e acidentes vasculares são responsáveis por 12 milhões de mortes por ano; o câncer mata 6 milhões e a DPOC, 3 milhões. Essas e outras doenças não-infecciosas atualmente causam 40% de todas as mortes em países em desenvolvimento, nos quais afetam proporção maior de jovens do que nos países industrializados. Em 1990, a DPOC ocupava o 12o lugar no ranking das causas de anos de incapacitação ajustados pela idade (disability-adjusted life years - DALYs).I Estima-se que, em 2020, esteja ocupando o 5o lugar entre as DALYs e o terceiro como causa de morte.
A opinião pública vem sendo gradativamente mais informada sobre os principais problemas de saúde nas últimas décadas. Conjuntamente, organizações médicas e não-médicas vêm combinando esforços para desenvolver estratégias de prevenção e/ou tratamento precoce de doenças que, freqüentemente, são incapacitantes ou mesmo fatais. O medo que circunda situações como ataque cardíaco ou acidente vascular cerebral tem modificado o comportamento da população geral. A redução que vem sendo observada na morbidade prematura e na mortalidade desses dois agravos pode ser atribuída à conscientização do público e dos médicos acerca do risco que a hipertensão arterial subtratada e os níveis elevados do colesterol representam para doenças cardiovasculares invalidantes e letais. Grande parte das pessoas comenta sobre seus níveis tensionais arteriais e sobre seus valores de colesterol; reconhecem a importância da prevenção do sedentarismo; sabem dos malefícios do fumo e do excesso de álcool. Rotineiramente, durante uma consulta médica, a pressão arterial é medida. De tempos em tempos, os níveis de gordura no sangue são medidos; em parte das vezes, a pedido do próprio cliente. Entretanto, esse tipo de atitude não vem sendo observada na DPOC. O aconselhamento antitabágico não é parte obrigatória da consulta médica; a espirometria é subempregada. Pode ser que a falta de sintomas durante os anos iniciais da doença, nos quais há perda progressiva e inexorável da função respiratória, seja responsável por essa "alienação". Enquanto todos os consultórios, clínicas e até mesmo farmácias dispõem de um esfingnomanômetro, o uso de medidas espirométricas simples é muito limitado. Está demonstrado que a identificação de anormalidades leves mas clinicamente significantes no fluxo aéreo de indivíduos jovens e de meia-idade é possível pela espirometria. Essa alteração eleva o risco de morte por câncer de pulmão (CP), por doença coronariana (DC) e por acidente vascular cerebral (AVC). A prevenção e o manejo da DPOC, bem como dessas outras condições mórbidas começam pela prevenção do fumo, já que a queda excessiva do VEF1 pode ser virtualmente revertida ao se parar de fumar. Ao mesmo tempo, tal atitude pode reduzir o risco de DC e de AVC dentro do primeiro ano de abstinência do tabaco. É possível identificar os indivíduos que terão DPOC. São aqueles 20% aproximadamente dos fumantes que apresentam queda rápida da função pulmonar ao longo do tempo. Eles podem ser identificados em estágios iniciais da doença através de uma espirometria simples, antes que os sintomas surjam. Isso leva a pensar o valor do screening em massa para detecção da DPOC. Há suficientes modelos de screening para diversas doenças crônicas - mamografia em mulheres com mais de 40 anos para detecção do câncer de mama; toque retal e pesquisa do antígeno específico de próstata entre homens com 50 ou mais anos para busca do câncer de próstata; colonoscopia entre aqueles com fatores de risco para câncer de colo; medidas da pressão arterial e da glicemia, dentre outros - que já revelaram seu valor reduzindo a mortalidade por aquelas doenças. Não há, entretanto, dados sobre o papel do screening espirométrico buscando doenças pulmonares. Urge definir seu valor para que estratégias preventivas possam ser aplicadas. Há dados suficientes demonstrando que a DPOC é igualmente freqüente entre homens e mulheres; que ela é muito mais freqüente que o imaginado entre os jovens; que há um subgrupo de fumantes especialmente sensíveis que perdem a capacidade pulmonar numa velocidade maior que outras pessoas menos sensíveis. Daí, a espirometria poderia ser um passo inicial na investigação desse grupo visando a uma ação mais efetiva sobre ele. Do mesmo modo, seria eficiente entre trabalhadores expostos a poluentes ambientais.
ASMA E DPOC: UMA TRAMA COMPLEXA E CARA
Embora ainda não esteja(m) estabelecido(s) o(s) gen(es) responsáveis pela asma, há diversas evidências de que ela é uma doença na qual determinantes genéticos e ambientais interagem. Nessa área, as evidências são de que a hereditariedade da asma não se enquadra no padrão Mendeliano simples, possivelmente sendo poligênico e heterogêneo. O processo inflamatório único observado na asma é conseqüência de uma complexa interação entre todas as células presentes no pulmão e os diversos mediadores e citocinas por elas produzidos, o que resulta na amplificação das respostas imunes aos antígenos inalados (hiperresponsividade brônquica (HRB)). Na asma, a arquitetura brônquica é modificada (remodelamento), o que pode levar à cronicidade dos sintomas e disfunções.
Aparentemente, sua prevalência está aumentando tanto nos países desenvolvidos como naqueles em desenvolvimento, afetando pessoas de todas as idades e etnias. Dados da Organização Mundial da Saúde (OMS) permitem estimar que de 100 a 150 milhões de pessoas em todo o mundo - 4 a 12% da população - sofrem de asma, com as taxas aumentando em todos os grupos etários, embora essas tendências sejam mais marcantes entre as crianças. Sua distribuição é variada: prevalência próxima a zero em algumas regiões e a 30% em outras.6,7 Os principais fatores responsáveis por essa variação certamente incluem diferenças genéticas entre as diversas etnias, características ambientais locais e meios diagnósticos empregados. Estudos demográficos indicam que a asma não afeta todos igualmente. Caracteristicamente, ela é mais grave entre os de piores condições socioeconômicas.8,9 Diversos estudos revelam que determinadas exposições ambientais (aeroalérgenos e poeira de soja, por exemplo) podem ser responsabilizadas por mortes por asma,10,11 e que condições socioeconômicas desfavoráveis podem aumentar o risco de exposição e levar a uma forma mais agressiva da doença. Entretanto, apenas as condições socioeconômicas não explicam todas as diferenças observadas nas taxas de incidência e de mortalidade por asma. Fatores étnicos, ambientais e educacionais também podem estar envolvidos.12,13
]]> O custo que a asma proporciona é substancial, representando cerca de 1% de todos os custos de saúde em alguns países desenvolvidos. Proporção significativa dos gastos (mais de 30% do custo direto e possivelmente três quartos do custo total) é conseqüência do controle inadequado da doença, o que inclui as despesas com tratamento de emergência e com hospitalizações. Em termos de custo individual, o peso econômico em diferentes países desenvolvidos varia entre US$ 300 e US$ 1.300 por asmático, por ano14. O impacto financeiro da asma se dá de modo desproporcionalmente maior naqueles com formas mais graves da doença. Tanto em países desenvolvidos como naqueles em desenvolvimento, os asmáticos graves, embora representando apenas 10% da população asmática, são responsáveis pela maior parte dos custos diretos e indiretos relacionados à doença.15A prevalência da DPOC pode ser estimada de diferentes modos. O grau de utilização de serviços de saúde, de ambulatórios especializados e de hospitalizações costuma ser usado com esse fim, mas apresenta um viés que certamente leva a subestimativas. Esse viés resulta do fato de que somente serão identificados os doentes que buscam cuidados médicos, ou seja, aqueles que têm exacerbações ou que se encontram em estágios avançados da doença. Na Europa, ela é um sério problema, apesar de subdiagnosticada. A OMS e o Banco Mundial (BM) estimaram, em 1990, que a prevalência da DPOC fosse da ordem de 9,33 por 1.000 homens e de 7,33 por 1.000 mulheres.16 A prevalência seria maior nos países industrializados, embora já estivesse alta na África sub-Saariana (4,41/ 1.000 homens e 2,49/1.000 mulheres). A menor taxa de prevalência estaria no Oriente Médio (2,69/1.000 entre os homens e 2,83/1.000 entre as mulheres). Informações sobre a epidemiologia da DPOC em países asiáticos ainda são escassas, mas estima-se que cerca de 6% da população com idade acima de 30 anos da Austrália, China, Hong-Kong, Indonésia, Malásia, Singapura e Tailândia tenham formas clinicamente significantes da doença.17
Embora a DPOC esteja associada à pobreza, ela é menos freqüente nos países em desenvolvimento, porque neles a população é mais jovem e o consumo de tabaco menor, quando comparados aos países industrializados. Entretanto, as projeções são de que suas taxas aumentarão também nessas regiões, pois o consumo de tabaco está crescendo (entre 1985 e 1990, aumentou em 3,4%; entre 1995 e 2.000, estima-se que tenha aumentado 2,7%).18 Parte do aumento esperado na prevalência da DPOC pode ser explicado por mudanças na expectativa de vida prevista, que varia grandemente entre os países.
A DPOC é um exemplo forte de doença tabaco-associada; o fumo é o principal e o mais freqüente fator de risco para a DPOC. É difícil dissociar a epidemiologia da DPOC da do fumo. Entretanto, apenas 10 a 20% dos fumantes (de um ou mais maços/dia) desenvolvem DPOC sintomática. A intensidade do fumo (maços/ano e tempo de fumo) responde apenas por cerca de 15% da variação na função pulmonar,19 indicando que deve haver diferentes graus de susceptibilidade para a DPOC, o que é corroborado por diversos estudos epidemiológicos que evidenciaram que fatores genéticos estão envolvidos na gênese da doença. Outros fatores, como a predisposição genética,20,21 as exposições ocupacionais a poeiras e a fumaças, a poluição atmosférica,22-24 as infecções respiratórias na infância e a hiper-responsividade brônquica inespecífica também contribuem para o desenvolvimento da DPOC.25
A DPOC é, ainda, responsável por um enorme custo financeiro. Globalmente, combinando a prevalência da doença com seu impacto, a DPOC promove gasto da ordem de US$ 1.522 por doente, por ano, representando quase três vezes o custo per capita da asma. Para os planos de saúde, o gasto per capita é 2,5 vezes maior do que com os doentes sem DPOC (US$ 8.482 vs US$ 3.511). Consultas médicas e atendimentos em Pronto-Socorro respondem por 17,3% dos custos diretos com a doença.26 Ela representa também um grande impacto sobre a sociedade e sobre os familiares, podendo provocar ausência ao trabalho de, pelo menos, duas pessoas: o doente e um de seus familiares, que deve ficar em casa para cuidar dele. Ou seja, a produtividade perdida é dobrada. Como a DPOC é responsável por tão grande impacto financeiro, sendo particularmente alto seu custo indireto, é útil dimensionar criteriosamente o custo das medidas para preveni-la. Está comprovado que investir recursos em programas contra o tabagismo é custo-efetivo em termos de gastos médicos por ano de vida ganho.27,28
O IMPACTO, A PERCEPÇÃO E O MANEJO DA ASMA
Na maior parte das vezes, a asma acompanha e interfere com o cotidiano do doente. A associação dos mecanismos endógenos à estimulação ambiental modula os sintomas da asma, fazendo com que eles não escolham hora ou lugar para surgir. A seguir, serão apresentados alguns resultados de estudos sobre a perspectiva através da qual a asma e seu manejo são vistos por seus portadores e por médicos. Os dois primeiros refletem a situação da asma nos Estados Unidos da América (EEUU) e na Europa. O terceiro e o quarto abordam o manejo da asma em nosso meio sob a óptica do doente e sob a perspectiva médica, em nosso meio.
Asthma in America (AIA)
AIA foi um inquérito realizado nos EEUU, de maio a julho de 1998, com o objetivo de estimar como a asma era vista e tratada naquele país. Nele, foram entrevistados 2.509 asmáticos adultos e pais de crianças asmáticas, 1.000 adultos não asmáticos (controle) e 512 médicos responsáveis pelo tratamento ambulatorial de asmáticos. Segundo a amostra estudada, representativa da população de asmáticos daquele país, a asma é um problema freqüente nos EEUU. Dentre os entrevistados:
]]> - 6,7% tinham asma em atividade;- 5,8% tinham tido asma no passado;
- 35,1% tinham asmáticos na família;
- 29,4% tinham amigos/colegas de trabalho asmáticos.
O tratamento adequado da asma deve prever mais do que um esquema medicamentoso efetivo; deve incluir mudanças comportamentais e no estilo de vida. Segundo o National Institute of Health (NIH), os objetivos a serem alcançados com o tratamento da asma são:
1. não faltar ao trabalho ou à escola por causa da asma;
2. não ter distúrbios do sono;
3. manter níveis normais de atividade;
4. não ter necessidade (ou mínima) de idas ao Pronto- Socorro/hospitalização;
5. ter função respiratória normal ou quase normal.
]]> Na Tabela 1 podem ser vistas as distâncias entre as metas e o alcançado nos EEUU, segundo esse estudo.

A medida do impacto da asma limitando o cotidiano do doente pode ser observada na Figura 1.
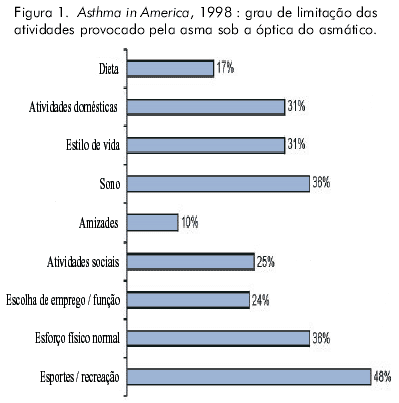
]]> Freqüentemente, asmáticos e seus médicos discordam sobre a gravidade da doença (Tabela 2). Os critérios de gravidade usados pela maior parte dos Consensos levam em consideração a freqüência e a intensidade dos sintomas, a presença de sintomas noturnos e a função pulmonar. Pode-se observar que os critérios de gravidade do NIH classificam como persistentes cerca da metade dos asmáticos e como graves cerca de 10% dos que se consideravam assintomáticos. É possível que isso reflita a aceitação dos sintomas como normais, dado que se é asmático, ou mesmo problemas na percepção dos sintomas.
Asthma insights & reality in Europe (AIRE)
Com o objetivo de avaliar o grau do conhecimento dos asmáticos sobre sua doença, bem como suas atitudes e comportamentos com relação à asma, foi realizado um inquérito telefônico envolvendo 73.880 domicílios selecionados randomizadamente em sete países europeus (Reino Unido, França, Alemanha, Holanda, Itália, Suécia, Espanha) durante os meses de fevereiro e abril de 1999. O desenho do estudo previu uma amostra probabilística em cada um dos países e no conjunto, fazendo com que os dados obtidos refletissem cada país individualmente e a Europa (se considerada como o conjunto dos sete países). Através do questionário padronizado utilizado nas entrevistas, foram identificados 3.488 adultos com asma ou pais de crianças asmáticas. Segundo esse inquérito, a prevalência global de asma diagnosticada por médico nos países avaliados foi de 8,6%. A prevalência de asma em atividade foi 6,3% e variou significativamente entre os países estudados, indo de 2,5% na Alemanha a 15,2% no Reino Unido.
Se considerados os objetivos do tratamento listados na maior parte dos Consensos, pode-se notar que ainda há um longo caminho a percorrer naqueles países (Tabela 3).
]]>
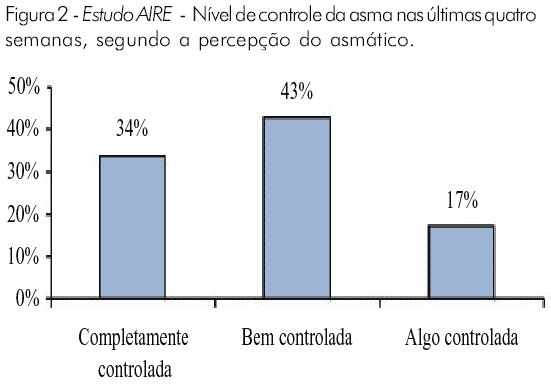
A perspectiva através da qual o asmático e o médico avaliam o controle da doença são diferentes. Nesse estudo, pode-se avaliar a percepção do asmático acerca do grau de controle sobre sua doença. Aparentemente, enquanto alguns asmáticos superestimam seu controle sobre a doença, outros o subestimam. Pouco mais de três quartos (77%) dos entrevistados referiram que sua asma estava "bem" ou "completamente controlada". Entretanto, quase a metade (49%) daqueles cujos sintomas os classificariam como tendo asma grave persistente nas últimas quatro semanas, disse que sua asma estava "completamente"(14%) ou "bem" (35%) controlada no mesmo período.Mais de dois terços (70%) daqueles cujos sintomas indicavam asma persistente moderada, mais disseram que sua asma estava "completamente" ou "bem" controlada. Ao mesmo tempo, apenas 5% e 2% daqueles cuja asma seria classificada como persistente leve ou intermitente leve, respectivamente, referiram que seus sintomas não estavam controlados no mesmo período.(Figura 2).
Dados nacionais30
Num inquérito realizado em 1998 sobre a abordagem educacional praticada na rotina do atendimento médico ambulatorial ao asmático, foram entrevistados por via postal, 91 asmáticos (9% tinham menos que 10 anos de idade; 14% entre 10 e 20 anos; 64% entre 21 e 50 anos e 13% mais de 50 anos) residentes no Rio de Janeiro e filiados à Sociedade Brasileira dos Asmáticos. As informaçies obtidas sugeriram a possibilidade de que as ações educativas, que são um componente fundamental do tratamento da asma, não vinham sendo executadas com a regularidade e/ ou com o enfoque necessários.
Quando perguntados sobre se o médico assistente lhes explicava a asma e as causas dos sintomas, mais que a metade (58%) respondeu afirmativamente; 34% respondeu negativamente. Proporção pequena (8%) deu uma informação que merece atenção: não compreendiam as explicações dadas pelos médicos. Referiram também que, em apenas um terço das vezes, as informações orais eram complementadas com material impresso. Entretanto, se compararmos as respostas fornecidas pelos Pneumologistas que responderam a um inquérito sobre tratamento da asma realizado no mesmo ano, veremos que há discrepâncias. Todos os entrevistados informaram orientar seus pacientes asmáticos, sendo que a maior parte (73%) relatou complementar, ocasionalmente, orientações orais com material impresso.
]]> Numa doença como a asma, é fundamental que o paciente seja orientado sobre o comportamento adequado em caso de agudizações dos sintomas. Por vezes, essa pode ser a diferença entre viver e morrer. Dessa forma, naquele estudo, procurou-se avaliar se essa orientação era dada pelos médicos e se era compreendida pelos pacientes. Na Tabela 4, pode-se ver que esse ponto merece correção. Entretanto, ao procurar-se avaliar se o asmático compreendia o que lhe era informado sobre a natureza inflamatória de sua doença, observou-se que esse conceito estava presente em apenas 20% dos respondentes.

O conceito de inflamação crônica das vias aéreas é fundamental na argumentação para induzir o asmático a usar a medicação preventiva diariamente, independentemente da presença de sintomas. Corroborando a constatação de que esse conceito não estava presente na maior parte dos asmáticos entrevistados, observou-se mais da metade (53%) dos que responderam ao questionário reportarem não usar medicação diária, fazendo-o apenas na vigência de sintomas agudos da asma. Explicar sobre o papel dos diferentes remédios usados é um ponto muito importante que deve ser abordado pelo profissional de saúde frente a qualquer paciente asmático. Deve estar claro para o asmático o papel preventivo dos antiinflamatórios e o de alívio dos broncodilatadores. No entanto, cerca de um terço dos asmáticos entrevistados desconheciam essa orientação
Dentre os Pneumologistas que responderam ao inquérito (492), apenas um terço dos entrevistados acreditavam que suas prescrições fossem seguidas corretamente. Segundo 99% deles, a razão financeira era a principal causa do não seguimento regular das prescrições médicas. Analisar a prescrição médica de remédios para a asma é uma maneira de estudar a atenção médica frente ao asmático. O inquérito entre Pneumologistas em nosso país revelou que cerca de um quarto do receituário é composto por remédios usados no tratamento da asma e da DPOC. É interessante notar que, dentre os medicamentos antiasmáticos prescritos pelos Pneumologistas, os xantínicos vêm logo após os beta 2 agonistas. Quando esses últimos são separados em inalatórios e orais, os derivados xantínicos passam a ocupar a primeira posição. Tal achado vai de encontro às recomendações dos consensos e às respostas obtidas nos inquéritos realizados entre Pneumologistas sobre o tratamento rotineiro da asma.4,31 Como os derivados xantínicos são mais baratos, é possível que o fator custo esteja interferindo na opção terapêutica. Outro ponto que merece comentários é o fato de a proporção de beta 2 agonistas inaláveis/sistêmicos prescrita ser quase o dobro da de corticosteróides. Possivelmente, isso reflete subutilização do tratamento antiinflamatório.
Se comparadas as informações prestadas pelos médicos aos dados de venda de remédios no varejo em nosso país, serão observadas diferenças. O mercado de remédios para asma e para DPOC movimenta cifras anuais que oscilam entre 146 e 208 bilhões de dólares, representando entre 31 e 45 bilhões de unidades (nebulímetros, caixas ou frascos, dependendo da apresentação) vendidas a cada ano. Se considerado o período 1996-março 2001, foram vendidas, em média, a cada ano,
- 804,2 milhões de unidades de corticosteróides inaláveis (1996 -março 2001);
- 4,8 milhões de unidades de beta 2 agonistas inalatórios de ação rápida (1996-2000);
]]> - 120 mil de unidades de beta 2 inalatórios de ação prolongada (1996-2000);- 10, 1 bilhões de unidades de beta 2 agonistas orais (1996- 1999);
- 8,6 bilhões de unidades de xantinas (aminofilina + teofilina) (1996-março 2001);
- 127,7 milhões de unidades de antiinflamatórios inalatórios não-esteroidais (1996-março 2001);
- 1,7 bilhões de unidades de cetotifeno (1996-março 2001);
- 2,2 bilhões de unidades de brometo de ipratrópio isolado ou associado a um beta 2 agonista de ação rápida (1996- março 2001).
O IMPACTO, A PERCEPÇÃO E O MANEJO DA DPOC
Como exemplo da situação atual, pode-se citar os resultados de um estudo realizado nos Estados Unidos da América (EEUU) - Confronting COPD in America - onde, segundo as estimativas oficiais, baseadas num inquérito realizado em 1998, existem 3 milhões de enfisematosos e 9 milhões de bronquíticos crônicos32 e a DPOC é a quarta causa de morte, tendo sido responsabilizada por mais de 112.000 mortes em 199833. Esse inquérito, realizado numa amostra randomizada e casual composta por 26.880 domicílios norte-americanos, de agosto a novembro de 2.000, revelou que, embora a DPOC seja considerada uma doença do idoso, cerca de 50% dos doentes entrevistados tinham menos que 65 anos e quase um quarto (22%), menos que 55 anos. Ao mesmo tempo, embora a totalidade dos estudos epidemiológicos sobre a DPOC apontem para maior prevalência entre os homens, nesse inquérito a doença foi mais encontrada entre mulheres (60% vs 40%). Cerca de 90% dos identificados como portadores de DPOC (89%) ou de enfisema (92%) eram fumantes ou ex-fumantes. Entre aqueles com diagnóstico anterior de bronquite crônica, 63% tinham história tabágica positiva. Essa proporção foi de 68% entre os bronquíticos crônicos identificados pelo questionário de sintomas. Por outro lado, 18% dos doentes identificados disseram nunca haver fumado. Proporções equivalentes de doentes informaram ter DPOC (28%), enfisema, mas não DPOC (32%) e bronquite crônica, mas não enfisema ou DPOC (28%). Além disso, 11% preenchiam os critérios para a doença, mas nunca haviam sido diagnosticados. Ou seja, há uma proporção significativa de pessoas sintomáticas porém não diagnosticadas na população, o que nos remete a rever a adequação das ações do sistema de saúde em voga. Mais ainda, o estudo indicou que:
1. os principais sintomas da doença (acordar por causa da tosse e/ou sibilos e/ou dispnéia; dispnéia; tosse produtiva ) estavam presentes quase que diariamente no cotidiano dos doentes;
]]> 2. a presença de sintomas quase que diários não era acompanhada pelo diagnóstico da doença;3. a DPOC piora na medida em que o indivíduo envelhece. Quando utilizada a oxigenoterapia domiciliar como indicador de gravidade da DPOC, ela aumentou de 8% entre os com 45-54 anos de idade para 33% entre os com 75 anos ou mais;
4. há a tendência, pelos doentes, de subestimarem o grau de controle dos sintomas. Os dados de "autopercepção" não acompanharam medidas objetivas da gravidade da doença. Cerca de 25% dos doentes com o mais alto grau de dispnéia diziam que sua doença estava "completamente controlada" ou "bem controlada" no ano anterior, de modo semelhante a 27% dos doentes no penúltimo grau da escala. Mais ainda, dentre os doentes que relataram que sua doença estava "completamente" ou "bem" controlada durante o ano anterior: a) 42% disseram que, no trimestre em que estiveram pior, tiveram dispnéia todos os dias; b) 24% relataram que sua doença limitava muito o esforço físico normal; c) 28% tinham dispnéia ao se banhar ou ao se vestir; e) 29% tinham dispnéia fazendo serviço doméstico leve. É possível que a disparidade entre a percepção do doente sobre a gravidade de seu problema e o grau de comprometimento adequadamente medido decorra da aceitação da limitação como parte indissociável de seu problema e conseqüente à evolução arrastada e progressiva da sintomatologia;
5. a maior parte dos doentes considerou-se limitada pela DPOC. Pouco mais que a metade disseram que a doença limitava seu trabalho;
6. a DPOC é causa freqüente de consulta médica. Cerca de um quarto dos entrevistados procurava seu médico pelo menos uma vez por mês e proporção equivalente precisou de atendimento não agendado. Quase um em cada cinco dos entrevistados teve que ir ao Pronto-Socorro e havia sido hospitalizado por causa da DPOC no ano anterior;
7. cerca de um quarto de seus portadores consideram-se inválidos por causa de seus problemas respiratórios. Proporções elevadas de doentes têm medo de ter uma exacerbação de seus sintomas fora de casa, têm dificuldade de fazer planos, entram em pânico quando não conseguem respirar adequadamente, ficam embaraçados em público por causa de sua tosse. Para a maior parte deles, o futuro será ainda pior. Aparentemente, o impacto psicossocial da DPOC varia com a idade, estando os pacientes mais jovens mais inconformados com sua condição;
8. os doentes apontaram problemas importantes na relação médico-paciente. Próximo a um terço deles a) achavam que seus médicos não compreendiam seu sofrimento; b) informaram que seus médicos pensavam que eles eram culpados por estarem doentes; c) disseram que seus médicos não acreditavam que eles (os doentes) podiam fazer algo para aliviar seus sintomas e d) reclamaram que seus médicos não tinham tempo para responderem às suas perguntas;
9. mesmo num cenário tão adverso, doentes e médicos estão otimistas. Embora dois terços dos doentes reconheçam que a DPOC tende a piorar com a idade, independentemente do tratamento, a maior parte deles acreditavam que a) a progressão da dispnéia poderia ser retardada; b) a doença é mais bem controlada agora do que há 5 anos e c) o tratamento adequado pode levar a uma vida ativa e completa. Os médicos partilhavam desse otimismo, já que pouco mais que três quartos deles achavam que o tratamento a longo prazo é melhor hoje do que há 10 anos e atribuíam essa evolução a melhores medicamentos.
O impacto da doença sobre o indivíduo pode ser medido de diferentes modos. Nesse estudo, foi demonstrado que os sintomas da DPOC estavam presentes quase que diariamente no cotidiano dos doentes. A maioria (90%) referiu ter um ou mais sintomas todos os dias ou na maior parte dos dias durante o pior trimestre do ano anterior. Surpreendentemente, proporção equivalente daqueles indivíduos que não haviam sido diagnosticados antes do inquérito também relatou um ou mais dos sintomas investigados todos os dias ou na maior parte dos dias.
Indiscutivelmente, a DPOC piora na medida em que o indivíduo envelhece. Se utilizada a oxigenoterapia domiciliar como indicador de gravidade da DPOC, verificou-se que ela aumentou de 8% entre os com 45-54 anos de idade para 33% entre os com 75 anos ou mais. Por outro lado, os doentes mais jovens referiram sintomas mais graves e mais freqüentes que os mais velhos. Pode ser que essa contradição resulte do fato de que os mais jovens estão mais atentos e valorizam mais os seus sintomas, enquanto os mais velhos tiveram mais tempo para ir se acostumando e aceitando a sintomatologia, o que pode levá-los a subvalorizá-la.
]]> Impacto da dispnéia nas atividadesA Figura 3 demonstra o peso da dispnéia como fator limitante no cotidiano dos doentes. A Figura 4 mostra o que aconteceu quando foi solicitado aos doentes que categorizassem sua dispnéia segundo a escala de 5 pontos do Conselho Médico de Pesquisa (CMP).34
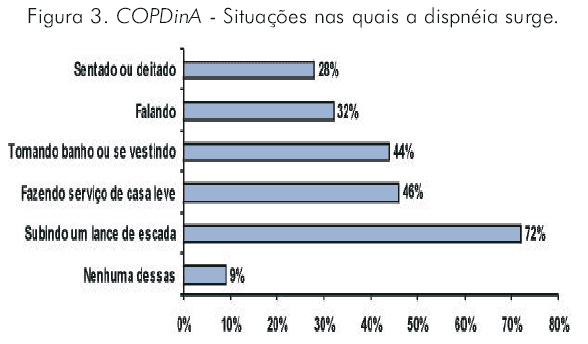
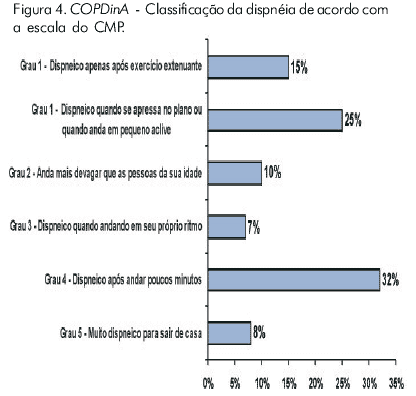
]]> É interessante notar que, apesar do nível elevado de comprometimento funcional, menos que um quarto (23%) dos doentes descreveram sua condição como "grave", 38% como "moderada" e 34% como "leve". O contraste entre a classificação médica da gravidade da doença e a percepção desse grau pelo doente deve ser ressaltado. Surpreendentemente, 36% dos portadores do mais alto grau de dispnéia descreveram sua condição como "leve" ou "moderada". É possível que a disparidade entre a percepção do doente sobre a gravidade de seu problema e o grau de comprometimento medido pela escala do CMP decorra da aceitação da limitação como parte indissociável de seu problema e conseqüente à evolução arrastada e progressiva da sintomatologia.
As informações obtidas deixam claro que um problema central no manejo da DPOC é a tendência, pelos doentes, de subestimarem o grau de controle dos sintomas. A maior parte dos doentes considerou-se limitada pela DPOC: (51%) disseram que a doença limitava seu trabalho (34% muito e 17% pouco limitados). Os dados de "autopercepção" não acompanharam medidas objetivas da gravidade da doença. Cerca de 25% dos doentes com o mais alto grau de dispnéia diziam que sua doença estava "completamente controlada" ou "bem controlada" no ano anterior, de modo semelhante a 27% dos doentes no penúltimo grau da escala. Mais ainda, dentre os doentes que relataram que sua doença estava "completamente" ou "bem" controlada durante o ano anterior
- 42% disseram que, no trimestre em que estiveram pior, tiveram dispnéia todos os dias;
- 24% relataram que sua doença limitava muito o esforço físico normal;
- 28% tinham dispnéia ao se banhar ou ao se vestir;
- 29% tinham dispnéia fazendo serviço doméstico leve.
Necessidade de serviços médico-hospitalares
A DPOC é causa freqüente de consulta médica. Cerca de um quarto (24%) dos entrevistados procurava seu médico pelo menos uma vez por mês e proporção equivalente (26%) precisou de atendimento não agendado. Quase um em cada cinco dos entrevistados (19%) teve que ir ao Pronto-Socorro e 14% haviam sido hospitalizados por causa da DPOC no ano anterior. É interessante notar que, do mesmo modo que os mais jovens referiram sintomas mais graves e mais freqüentes que os mais velhos, eles também utilizavam mais os Serviços de Saúde (dentre os da faixa etária compreendida entre 45-54 anos, 27% tinham ido ao Pronto-Socorro e 32% tiveram consultas não agendadas).
Impacto psicossocial
O impacto da DPOC sobre o indivíduo é impressionante. Cerca de um quarto (23%) de seus portadores consideram-se inválidos em função de seus problemas respiratórios e proporções elevadas de doentes têm medo de sair de casa. Para a maior parte deles, o futuro será ainda pior.
]]> Num cenário como esse, no qual uma doença provoca tão grande impacto na vida cotidiana de um indivíduo, vale a pena avaliar como o doente vê o cuidado médico que recebe. Nesse ponto, alguns contrastes são curiosos. Por exemplo, apesar do alto grau de sofrimento e de limitação espelhado nas proporções anteriores, os doentes deram grandes créditos a seus médicos. Globalmente, a maior parte dos doentes está satisfeita com os cuidados médicos recebidos. Mais da metade (58%) relatou estar "muito satisfeita" e 28% informaram estar "satisfeitos" com o manejo de sua doença pelo seu médico.A aparente contradição entre a carga imposta pela doença, a perspectiva pela qual o manejo médico é visto e a óptica otimista sobre o futuro fica ainda mais complexa quando se avaliam as atitudes e as práticas terapêuticas. Foram detectadas contradições entre os relatos de prescrição médica pelos doentes e pelos médicos. Globalmente, apenas 61% dos doentes informaram estar usando medicamentos; 17% disseram ter usado no ano anterior, mas não atualmente. No entanto, proporções significativas dos médicos entrevistados disseram que prescreviam os seguintes medicamentos para "todos" ou para "quase todos" os doentes novos:
- beta 2 agonista de ação rápida - 67%;
- corticosteróide inalável - 62%;
- anticolinérgico - 48%;
- beta 2 adrenérgico de ação prolongada - 47%.
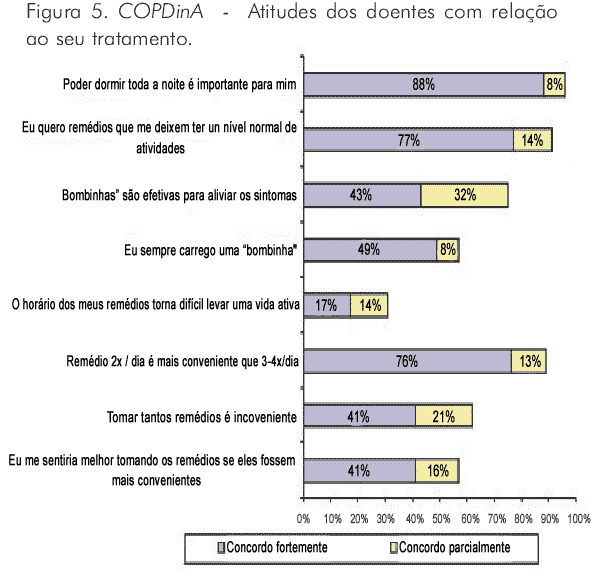
Esse estudo deixou claro que a proporção de doentes que relataram estar tomando medicação específica para a DPOC foi substancialmente menor que aquela referida pelos médicos como prescrita. Enquanto proporções equivalentes de médicos informaram prescrever beta 2 agonistas de ação prolongada (B2AP) (47%) e de anticolinérgicos (AC) (48%), proporção muito menor de doentes relataram terem usado os B2AP (7%) quando comparados aos que informaram terem sido medicados com AC (19%) no ano anterior ou no ano corrente. As atitudes dos doentes com relação ao seu tratamento, a partir da medicação em uso, sugerem que os doentes percebem o "peso" do tratamento, adicionado ao "peso da doença" (Figura 5).
MORTE POR ASMA
A morte por asma é incomum. O fato de, em sua maior parte, ser evitável, é que confere importância a essa doença.35-37 Paradoxalmente, os avanços no seu tratamento não são refletidos por queda das taxas de mortalidade na maior parte do mundo.38 Em algumas situações, a morte reflete tratamento inadequado. O tratamento da asma envolve mais do que prescrever remédios, devendo incluir: orientações sobre a importância de evitar exposição alergênica; instruções sobre como utilizar o sistema de inalação e sobre como proceder nas agudizações dos sintomas. Paralelamente ao aumento da mortalidade observado em diversas regiões, nota-se também aumento do número de atendimento em Pronto-Socorros39,40 e de hospitalizações,41 o que sugere mudança do perfil da doença, que pode estar-se tornando mais grave, ou maior preocupação com a doença. A mortalidade por asma é habitualmente baixa. Diferentes padrões de mortalidade por esse motivo foram observados durante o século XX.42,43 Após terem permanecido estáveis na primeira metade do século, observou-se aumento gradual das taxas no grupo etário de 5-34 anos, em muitos países, na segunda metade do século. Em dois momentos, nas últimas três décadas, aumentos substanciais foram detectados. Entre 1964 e 1966, a mortalidade por asma na Inglaterra, no País de Gales, na Austrália e na Nova Zelândia aumentou abruptamente, especialmente entre jovens.44,45 Diversas razões, incluindo aumento da prevalência da doença foram propostas; as principais foram: efeito tóxico direto de altas doses de broncodilatadores beta 2 agonistas;46 retardo na busca de auxílio efetivo por superconfiança no alívio sintomático dado pelos broncodilatadores;47 exposição aumentada a aeroalérgenos,48 e transferência diagnóstica.48 No entanto, a contribuição de cada uma nos diferentes países permanece incerta. O segundo momento ocorreu na Nova Zelândia, de 1977 a 1979, quando a taxa de mortalidade por asma no grupo etário 5-34 anos superou 4/100.000 habitantes dessa faixa etária.49 Na década de 80, foram detectados novos aumentos que, apesar de graduais e de difÌcil mensuração,50- 52 parecem ter sido reais.
O perfil típico do asmático com risco de morrer de sua doença ainda não foi definido, mas alguns aspectos devem chamar a atenção, principalmente:
1. asma há mais de 5 anos;
2. persistência de sintomas crônicos;
3. hospitalização prévia;
4. uso freqüente de corticosteróides orais no tratamento das agudizações;
5. idas freqüentes ao Pronto-Socorro;
6. subestimativa da gravidade da doença;
]]> 7. relatos de crises que evoluem rapidamente;8. forma grave da doença;
9. necessidade de 3 ou mais remédios no tratamento;
10. variação circadiana marcada;
11. presença de distúrbios emocionais;
12. dificuldade na percepção da doença ou incapacidade de cooperar;
13. subemprego de corticosteróides ou de broncodilatadores;
14. dificuldade em seguir o esquema terapêutico.
Os fatores de risco para a asma fatal podem estar relacionados ao atendimento médico, ao asmático ou ao meio ambiente (Tabela 5).
]]>
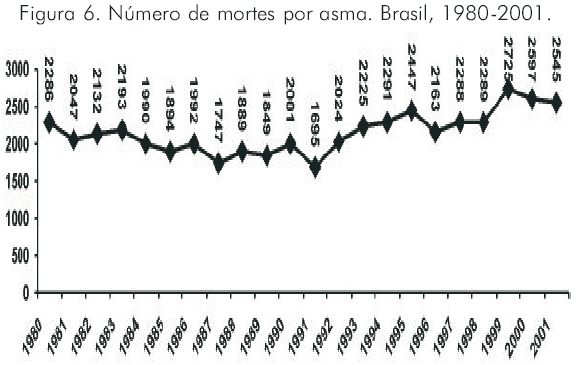
Os dados de mortalidade por asma e por DPOC referentes ao período 1980-2001 foram obtidos junto ao Sistema de Informação de Mortalidade (SIM) do DATASUS, Centro Nacional de Epidemiologia (CENEPI) da Fundação Nacional de Saúde (FNS), Ministério da Saúde (MS). Em média, durante os anos analisados, a asma foi notificada como a causa da morte em 2.150 óbitos anuais (Figura 6) (6 mortes por dia) em nosso país. Durante o período estudado, situou-se próxima à 65a causa de morte, segundo os CID-9 e 10. As maiores proporções de asma fatal ocorreram nos extremos etários. As maiores taxas de mortalidade encontradas estavam entre aqueles com 65 anos ou mais (em média, 12,75 por 100.000 habitantes maiores que 64 anos). Em segundo lugar, estavam as crianças com menos de 1 ano de idade (em média, 4,79 por 100.000 crianças menores que 1 ano). Não houve diferença significativa na proporção de mortes por asma entre os dois sexos. Cerca de 70% das mortes reportadas no período ocorreram em hospitais. Os coeficientes foram consistentemente maiores nas regiões Sul e Sudeste e nas capitais.
MORTE POR DPOC
]]> A sobrevivência depois de 10 anos do diagnóstico clínico de DPC gira em torno de 50% entre aqueles que persistem fumando e é próxima de 80% entre os que param de fumar. Ao mesmo tempo, apesar de a lógica nos permitir imaginar que o diagnóstico precoce seja essencial para possibilitar a prevenção dos estágios avançados, não há evidências de que o uso de medicamentos, mesmo se iniciado numa fase inicial da doença, altere sua progressão, se medida pela perda da função pulmonar. Aparentemente, a idade e o valor do VEF1 são os principais preditores de morte,53,54 embora outros parâmetros pulmonares (PaO2, PaCO2, tromboembolismo pulmonar, por exemplo), cardiovasculares (cor pulmonale, fração de ejeção ventricular, anormalidades no ECG, p. ex.) e nutricionais55 também estejam associados à sobrevivência na DPOC. Pouco se sabe sobre as causas específicas de morte na DPOC, mas, devido à complexidade do envolvimento e à presença freqüente de comorbidades, certamente elas são multifatoriais. Dentre as causas respiratórias, a falência respiratória, o cor pulmonale com edema, a infecção pulmonar e o tromboembolismo pulmonar são as mais freqüentes. No caso particular das infecções respiratórias, os achados de diversos estudos foram inconsistentes, pois enquanto alguns mostraram forte associação,56,57 outros revelaram pouca ou nenhuma associação entre morte e infecção respiratória entre portadores de DPOC.58,59Estudo realizado sobre morte na DPOC,60 que incluiu mais de mil portadores de formas graves da doença(idade média = 70 anos), indicou que o número de comorbidades era inversamente proporcional à sobrevida. Pouco mais da metade (59%) sobreviveu por mais que um ano após uma exacerbação grave. Um outro estudo, que comparou a mortalidade entre doentes portadores de DPOC com a de asmáticos atendidos em Serviços de Emergência mostrou que os primeiros tinham pior prognóstico.61 A DPOC não só piora o prognóstico entre os portadores de câncer do pulmão,62 como interfere também com o risco de morte, aumentando-o em quatro a seis vezes.63
Numa análise internacional da mortalidade por causas respiratórias, que incluiu os CID9 3D 490-96 (o que também inclui a asma -CID9 3D 493), as taxas mais altas foram encontradas no Reino Unido, Leste Europeu e Austrália, e as mais baixas no sul da Europa, Escandinávia, Israel e Japão.64 Estima-se que, no próximo meio século, na China, ocorrerão 1,5 milhão de mortes causadas por DPOC.65 Ao contrário do observado para as doenças cardiovasculares, a mortalidade por DPOC vem crescendo nos EUA. A taxa de mortalidade ajustada pela idade é 60% maior entre os homens.40 Até os 60 anos de idade, é maior entre os negros; a partir dessa idade, é muito maior entre os brancos.66 Há relação nítida entre a situação sócio-econômica e a mortalidade pela doença; quanto menor a renda familiar, maior a mortalidade. Corroborando o aumento da mortalidade por DPOC, pode-se citar a Argentina, onde a mortalidade por asma decresceu e os coeficientes de mortalidade por DPOC aumentaram de 12,76/100.000 para 27,16/100.000 no período 1980-98.67 No Brasil, o número de mortes notificadas por DPOC aumentou significativamente (9.358 mortes em 1980 e 30.801 em 1998; 229% de incremento) no período 1980-98 (Figura 7). Em 1998, foram, em média, notificadas 84 mortes por dia por DPOC. O coeficiente de mortalidade por 100.000 habitantes aumentou de 7,88, em 1980, para 19,04/100.000 em 1998, o que representou um incremento de 142% no período.
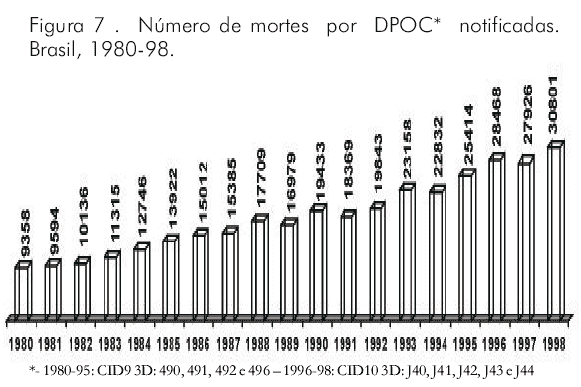
Em nosso país, a maior parte (75%) das mortes por DPOC foram notificadas entre aqueles com idade superior a 64 anos (1% entre os menores que 25 anos e 24% no grupo etário 25-64 anos). As maiores taxas de mortalidade (por 100.000 habitantes) encontram-se no grupo etário de maiores que 65 anos. Elas são, em média, 4 vezes maiores que entre aqueles com 55-64 anos e 22 vezes maiores que entre os do grupo de 45 a 54 anos. A mortalidade por DPOC foi maior entre os homens e vem aumentando em proporções equivalentes nos dois sexos. Ao longo do período analisado, entre 30 e 35% das mortes notificadas ocorreram nas capitais, onde a população representa, em média, 25% da população do estado. Os coeficientes por 100.000 habitantes foram, em média, 80% maiores nas capitais. Cerca de 80% das mortes por DPOC notificadas nas capitais no período estudado ocorreram em hospitais. A distribuição das mortes por DPOC segundo a região geográfica revelou que, regularmente, as regiões Sul e Sudeste (aproximadamente 30% e 60% das mortes notificadas, respectivamente) apresentaram coeficientes superiores á média nacional enquanto as demais ficaram abaixo da média.
DISCUSSÃO
]]> Os dados aqui apresentados indicam que o problema da asma e da DPOC é grande e que há pontos a serem revistos na atenção médica dispensada aos seus portadores. No caso da asma, o estudo AIRE (realizado em países europeus desenvolvidos) demonstrou que os objetivos definidos no GINA foram atingidos em apenas 5,3% dos asmáticos. No estudo AIA, 9% dos asmáticos haviam sido hospitalizados e 23% tiveram que ir ao Pronto-Socorro por causa da asma no último ano; 30% tinham sintomas noturnos no mínimo semanais e 48% disseram que a asma restringia suas atividades esportivas e recreativas. Num outro estudo europeu (European Community Health Survey),68 iniciado na década de 90 e realizado em 22 países europeus, Índia, Nova Zelândia, Austrália e EEUU, no qual foram entrevistados aproximadamente 140.000 pessoas, a asma interferia com o sono de 52% dos entrevistados. Aparentemente, a falha é multifatorial. Uma observação marcante e comum aos estudos estrangeiros aqui apresentados foi a de que a maioria dos doentes, mesmo sintomáticos, considera que sua asma/DPOC esteja bem controlada. A concomitância entre o "acreditar que sua doença está controlada" e a "presença rotineira de sintomas" indica maioria deles aceita as limitações impostas pelas duas doenças inadequadamente controladas como "natural" dado que se é asmático/portador de DPOC. Tal fato sugere falhas no processo de comunicação e de esclarecimento desses doentes sobre suas doenças, ou que a maior parte dos asmáticos tenha problemas para perceber ou interpretar os sintomas e, por isso, subvalorizam/subnotificam seus sintomas. No entanto, essa última hipótese vai de encontro aos resultados dos estudos sobre o tema, que indicam que esse tipo de doente é minoria.69 Outro ponto que merece reflexão é a prática do seguimento regular do doente obstrutivo. Pode ser que, em parte das vezes, a conduta terapêutica esteja sendo balisada por indicadores subjetivos, como os sintomas respiratórios, e não da maneira adequada posto que, conforme o estudo AIRE revelou, 45% dos adultos e 60% das crianças nunca haviam feito uma prova de função pulmonar.A prescrição médica é um outro possível fator responsável pelos resultados insuficientes do tratamento desses doentes. No estudo AIRE, menos de um quarto (23%) dos asmáticos usavam o corticosteróide inalável (CSi) regularmente. A maior parte (66%) informou usar apenas a medicação prescrita que lhes dava alívio imediato dos sintomas asmáticos. No estudo AIA, quando os médicos eram inquiridos, a maior parte informava prescrever CSi para os asmáticos com formas persistentes (75% para os leves e 86% para os moderados). Entretanto, quando se perguntou aos asmáticos sobre o que lhes era prescrito, as proporções foram bem menores. Conclusões semelhantes foram obtidas no estudo europeu (European Community Health Survey).9 Entre os asmáticos identificados, o uso de medicações para a asma variou entre 30% (Estônia) e pouco mais de 80% (Holanda, Suécia, Nova Zelândia e Reino Unido). O uso de medicação antiinflamatória inalatória variou de 17% na Itália a 49% no Reino Unido. É claro que diferentes fatores podem estar modulando a subutilização de remédios, particularmente os corticosteróides. Pelo lado médico, conforme apontado pelos estudos AIA, AIRE e COPDinA, e também pela análise de pouco mais de 13 milhões de prescrições em nosso meio, o conhecimento atual sobre o manejo da asma não é refletido na prescrição médica. É interessante notar as divergências quando se comparam as vendas no varejo, que refletem o receituário médico, com as informações prestadas pelo médicos em inquéritos sobre tratamento da asma. Regularmente, a prescrição de corticosteróides inalatórios é menor que a de broncodilatadores. Em nosso meio, como os dados apresentados revelam, para cada nebulímetro de corticosteróide inalável vendido, são vendidas 14 unidades de beta 2 agonistas, 12 de xantinas e 3 de brometo de ipratrópio. Mesmo um fármaco de efetividade inferior à dos corticosteróides, como o cetotifeno, vende 2,5 vezes mais. Há uma distância clara entre o proposto e o realizado no que se refere ao tratamento do asmático, principalmente. É claro que não apenas o conhecimento científico modula a elaboração de uma prescrição. Fatores ligados ao usuário da medicação, tais como o custo da medicação, a desconfiança com o uso regular e prolongado dos corticosteróides, o medo dos efeitos indesejáveis, as falhas na compreensão da importância do tratamento "preventivo" interferem na obediência ao receituário. É possível que parte das razões pelo uso abaixo do previsto dos corticosteróides reflita uma "corticosteroidofobia" por parte da população, com o doente preferindo suportar os sintomas a "correr os riscos" da corticoterapia. A favor dessa hipótese pode-se citar os dados obtidos nos estudos norte-americanos e europeu, nos quais o fator "custo da medicação" não deve fazer parte da discussão dos já que devem ser considerados os níveis sócio- econômicos e os sistema de saúde/seguridade social das regiões avaliadas. Se isso for verdade, torna-se necessário reiterar as informações dadas aos asmáticos sobre a corticoterapia, ressaltando a enorme massa de evidências a favor dos corticosteróides inaláveis, mesmo em baixas doses: 1) melhoram os sintomas e a função pulmonar; 2) reduzem a mortalidade e 3) aumentam a qualidade de vida.
A análise das respostas obtidas no inquérito entre asmáticos no Rio de Janeiro aponta para alguns tópicos que merecem reflexão: 1) o custo da medicação é levado em consideração no momento da prescrição e, na opinião do médico, é o fator responsável pelo não seguimento da receita médica; 2) há espaço para melhora na ação educadora do profissional frente ao paciente asmático e seria oportuno produzir material educativo padronizado para emprego pelos médicos. Nesse último ponto, vale a pena ressaltar que o processo de esclarecimento ao doente sobre os mecanismos envolvidos em sua doença e em seu tratamento modula a adesão ao tratamento. Entretanto, claramente há falhas nesse processo. Cerca de um quarto dos Pneumologistas entrevistados em nosso meio informaram esclarecer apenas verbalmente seus pacientes asmáticos, enquanto os demais relataram complementar as orientações, ocasionalmente, com material impresso. Como o estudo COPDinA deixou claro, embora os doentes sintam-se relativamente informados sobre sua condição, e os médicos reconheçam a necessidade de melhor esclarecimento ao doente, eles discordam entre si sobre quão bem os doentes compreendem as melhores maneiras de manejar sua situação. Indubitavelmente, há falhas no processo educativo frente ao asmático e ao portador de DPOC. Apenas um processo educativo eficiente e continuado pode reverter essa situação. Certamente, o rendimento das informações exclusivamente orais deve ser baixo. Indiscutivelmente, seria ideal se a conduta educativa empregada pelos médicos fosse padronizada e adaptada à situação local. Dessa forma, as mensagens e os conceitos definidos como importantes seriam passados da mesma maneira para todos, aumentando a credibilidade da informação. Um material educativo padronizado, elaborado segundo as regras da didática e da pedagogia, de aparência agradável e simples, seria um precioso auxiliar. Ao processo educativo ideal devem-se aliar escolas e sociedades médicas, governos, indústria farmacêutica e organizações comunitárias. A mudança do cenário atual, a correção das falhas aqui identificadas, só será possível com a participação e o empenho de todos.
CONCLUSÃO
Todos os dados aqui apresentados revelam a importância da asma e da DPOC como problema de Saúde Pública em todo o mundo, causando sofrimento humano e enormes prejuízos financeiros, impactando a qualidade de vida e provocando número elevado de mortes. Mais ainda, as perspectivas são de que a DPOC, pelo menos, tornar-se-á um problema ainda maior no futuro, confirmando indicativos de que a abordagem médica merece reparos.
Agradecimento: agradeço à Maria Beatriz Campos pela revisão gramatical deste texto.
REFERÊNCIAS
1. Murray CJL, Lopez AD. The global burden of disease: a comprehensive assessment of mortality and disability from diseases, injuries and risk factors in 1990 and projected to 2020. Cambridge, MA: Harvard University Press. 1996.
2. Pauwels RA, Buist AS, Calverly PM, et al. Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO Global Initiative for Chronic Obstructive Lung Disease (GOLD). workshop summary. Am J Respir Crit Care Med 2001;163:1256-76.
3. World Health Organization. World Health Report 2000. Geneva, World Health Organization, 2000.
4. Halpern MT, Stanford RH, Borker R. The burden of COPD in the USA: results from the Confronting COPD survey. Respir Med 2003; 97(Suppl C):S81-9.
5. World Health Organization. The World Health Report 1998. Life in the 21st century. A vision for all.
6. Weiss KB, Gergen PJ, Wagener DK. Breathing better or wheezing worse? The changing epidemiology of asthma morbidity and mortality. Annu Ver Public Health 1993;14:491-513.
7. Sears MR, Greene JM, Willan AR, et al. A longitudinal, population-based, cohort study of childhood asthma followed to adulthood. N Engl J Med 2003;349:1414-22.
8. Lang DM, Polanski M. Patterns of asthma mortality in Philadelphia from 1969 to 1991. N Engl J Med 1994; 331:1542-6.
9. Carr W, Zeitel L, Weiss K. Variations in asthma hospitalizations and deaths in New York City. Am J Pub Health 1992; 82: 59-65.
10. O'Hollaren MT, Yunginger JW, Offord KP etal. Exposure to an aeroallergen as a possible precipitating factor in respiratory arrest in young patients with asthma. N Engl J Med 1991; 324: 285-8.
11. Anto JM, Sunyer J, Rodriguez-Roisin R, Suarez-Cervera M, Vazquez L. Community outbreaks of asthma associated with inhalation of soybean dust. Toxicoepidemiological Committee. N Engl J Med 1989;320(17):1097-102.
12. Lozano P, Connel FA, Koepsell TD. Use of health services by African-American children with asthma on Medicaid. JAMA 1995;274:469-73.
13. Zoratti EM, Havstad S, Rodriguez J, Robens-Paradise Y, Lafata JE, McCarthy B. Health service use by African Americans and Caucasians with asthma in a managed care setting. Am J Respir Crit Care Med 1998;158:371-7.
14. Sullivan S, Elixhauser A, Buist AS, Luce BR, Eisenberg J, Weiss KB. National Asthma Education and Prevention Program working group report on the cost Effectiveness of asthma care. Am J Respir Crit Care Med 1996;154(3 Pt 2):S84-95.
15. National Asthma Campaign. Report on the cost of asthma in Australia 1992. Adelaide, Australia: National Asthma Campaign; 1992.
16. Murray CJL, Lopez AD. The global burden of disease: a comprehensive assesment of mortality and disability from diseases, injuries and risk factors in 1990 and projected to 2020. Cambridge, MA, Harvard University Press, 1996.
17. Chan-Yeung M, Ait-Khaled N, White N, Ip MS, Tan WC. The burden and impact of COPD in Asia and Africa. Int J Tuberc Lung Dis 2004;8:2-14.
18. The World Health Report. Making a difference. Geneve, World Health Organization, 1999.
19. Bascom R. Differential susceptibility to tobacco smoke: possible mechanisms. Pharmacogenetics 1991;1:102-6.
20. Laurell CB, Eriksson S. The electrophoretic alpha 1-globulin pattern of serum in alpha 1-antitrypsin deficiency. Scand J Clin Lab Invest 1963;15:132-40.
21. Tager IB, Rosner B, Tishler PV, et al. Household aggregation of pulmonary function and chronic bronchitis. Am Rev Respir Dis 1976;114:485-92.
22. Logan WPD. Mortality in the London fog incident. Lancet 1953; 1:336-8.
23. Lawther PF, Walter RE et al. Air pollution and exacerbation of bronchitis. Thorax 1970; 25:525-39.
24. Carnow BW, Lepper MH, Shekelle RB, Stamler J. Chicago air polution study: SO2 levels and acute illness in patients with chronic bronchopulmonary disease. Arch Environ Health 1969; 18:768-76.
25. Buist AS, Vollmer WM. Smoking and other risk factors. In: Murray JF, Nadel JA, eds. Textbook of Respiratory Medicine. 2nd ed. Philadelphia: WB Saunders, 1994;1259-87.
26. Fiedman M, Hilleman DE. Economic burden of chronic obstructive pulmonary disease. Impact of new treatment options. Pharmacoeconomics 2001;19(3):245-54.
27. Tengs TO, Adams ME, Pliskin JS, et al. Five hundred life saving interventions and their cost-effectiveness. Risk Anal 1995; 15: 369-90.
28. Parrott S, Godfrey C, Raw M, West R, McNeill A. Guidance for commissioners on the cost effectiveness of smoking cessation interventions. Thorax 1998; 53 (Suppl 5): S1-S38.
29. Rabe KF, Vermeire PA, Soriano JB, Maier WC. Clinical management of asthma in 1999: the asthma insights and reality in Europe (AIRE) study. Eur Respir J 2000;16:802-7.
30. Campos HS. Tratamento do asmático: a visão da vítima. Pulmão 2000; 9:12-7.
31. Campos HS. Como os Pneumologistas tratam a asma no Brasil. Resultados de dois inquéritos realizados em 1996. Pulmão 1998; 7:358-79.
32. Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA. Usefulness of the Medical Research Council Dyspnea Scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999;54:581-6.
33. Barger LW, Vollmer WM, Felt RW, Buist AS. Further investigation into the recent increase in asthma death rates: a review of 41 asthma deaths in Oregon in 1982. Ann Allergy 1988;60:31-9.
34. Sears MR, Rea HH, Rothwell RPG et al. Asthma mortality: comparison between New Zealand and England. Br Med J 1986; 293: 1342-5.
35. Sears MR. Why are deaths from asthma increasing ? Eur Respir Dis 1986; 69(Suppl 147):175-81.
36. Jackson R, Sears MR, Beaglehole R, Rea HH. International trends in asthma mortality: 1970-1985. Chest 1988;94:914-8.
37. Weiss KB, Gergen PJ, Wagener DK. Breathing better or wheezing worse ? The changing epidemiology of asthma morbidity and mortality. Annu Ver Public Health 1993; 14: 491-513.
38. Vollmer WM, Buist AS, Osborne ML. Twenty year trend in hospital discharges for asthma among members of a health mantainance organization. J Clin Epidemiol 1992; 45: 999-1006.
39. Gergen PJ, Weiss KB. Changing patterns of asthma hospitalization among children. JAMA 1990;264:1689-93.
40. Pearce N, Beasley R, Crane J, Burgess C. Epidemiology of asthma mortality. In: Busse WW, Holgate S. Asthma and rhinitis. 2nd edition. Cambridge: Blackwell Scientific; 2000.
41. Beasley R, Pearce N, Crane J. Worldwide trends in asthma mortality during the twentieth century. In: Sheffer AL, editor. Fatal asthma. New York: Marcel Dekker, Inc; 1998. p. 13-29.
42. Speizer FE, Doll, R, Heaf P. Observations on recent increase in mortality from asthma. Br Med J 1968;1:335-9.
43. Esdaile JM, Feinstein AR, Horwitz RI. A reappraisal of the United Kingdom epidemic of fatal asthma. Arch Intern Med 1987;147:543-9.
44. Stolley PD, Schinnar R. Association between asthma mortality and isoproterenol aerosols: a review. Prev Med 1978; 7: 519-38.
45. Beaupre A. Death in asthma. Eur J Respir Dis 1987;70:259-60.
46. Jenkins PF, Mullins J, Davies BH, Williams DA. The possible role of aero-allergens in the epidemic of asthma deaths. Clin Allergy 1980;11: 611-20.
47. Sears MR, Rea HH, Beaglehole R, et al. Asthma mortality in New Zealand: a two-year national study. NZ Med J 1985; 98:271-5.
48. Jackson R, Sears MR, Beaglehole R, Rea HH. International trends in asthma mortality 1970 to 1985. Chest 1988; 94: 914-8.
49. Buist AS. Is asthma mortality increasing? Chest 1988;93:449-40.
50. Robin ED. Death from bronchial asthma. Chest 1988; 93:614-8.
51. Anthonisen NR, Wright EC, Hodgkin JE. Prognosis in chronic obstructive pulmonary disease. Am Rev Respir Dis 1986; 133:14-20.
52. Vestbo J, Prescott E, Lange P, Schnohr P, Jensen G. Vital prognosis after hospitalization for COPD. A study of a random population sample. Respir Med 1998; 92:772-6.
53. Landbo C. Prognostic value of nutritional status in chronic obstructive pulmonary disease. Am J Resp Crit Care Med 1999; 160:1856-61.
54. Kanner RS, Renzetti Jr AD. Variables associated with changes in spirometry in patients with obstructive lung diseases. Am J Med 1979;67:44-50.
55. Lange P, Nyboe J, Appleyard M, Jensen G, Schnohr P. Relation of ventilatory impairment and of chronic mucus hypersecretion to mortality from obstructive lung disease and from all causes. Thorax 1990;45:579-85.
56. Ebi-Kryston KL. Respiratory symptoms and pulmonary function as predictors of 10-year mortality from respiratpry disease, cardiovascular disease and all causes in the Whiteheall study. J Clin Epidemiol 1988; 41:251-60.
57. Krzyzanowski M, Wysocki M. The relation of thirteen-year mortality to ventilatory impairment and other respiratory symptoms. Int J Epidemiol 1986; 15:56-64.
58. Lynn J, Ely EW, Zhong Z, et al. Living and dying with chronic obstructive pulmonary disease. J Am Geriatr Soc 2000;48:S91-100.
59. Garcia-Aymerich J, Sunyer J, Domingo-Salvany A. Differences in mortality between patients attending the emergency room services for asthma and chronic obstructive pulmonary disease. Respir Med 1999;93:822-6.
60. Kurishima K, Satoh H, Ishikawa H, et al. Lung cancer patients with chronic obstructive pulmonary disease. Oncol Resp 2001; 8:63-5.
61. Skillrud DM, Offord DP, Miller RD. Hihger risk of lung cancer in chronic obstructive pulmonary disease. Ann Intern Med 1985; 105:502-27.
62. Thom TJ. International comparison in COPD mortality. Am Rev Respir Dis 1989;140:S27-S34.
63. Peto R, Chen ZM, Boreham J. Tobacco - the growing epidemic. Nat Med 1999;5:15-7.
64. Morbidity and Mortality Chartbook on Cardiovascular, Lung, and Blood Diseases. Bethesda, Md: National Heart, Lung and Blood Institute. May 1994.
65. Sívori ML, Sáenz CB, Riva Posse C. Mortality rate for asthma and chronic obstructive pulmonary disease in Argentina from 1980-1998. Medicina (B. Aires) 2001;61:513-21.
66. Janson C, Anto J, Burney P, Chinn S, et al. The european community respiratory health survey: what are the main results so far ? ERJ 2001; 18:589-611.
67. van Schayck CP, van Der Heijden FM, van Den Boom G, Tirimanna PR, van Herwaarden CL. Underdiagnosis of asthma: is the doctor or the patient to blame? The DIMCA project. Thorax 2000;55:562-5.
68. Rutten-van Molken MPMH, Van Doorslaer EKA et al. Cost effectiveness of inhaled corticosteroid plus bronchodilator therapy versus bronchodilator monotherapy in children with asthma. Pharmacoeconomics 1993;4:247-70.
69. Suissa S, Ernst P, Benayoun S, Baltzan M, Cai B. Low-dose inhaled corticosteroids and the prevention of death from asthma. N Engl J Med 2000; 343:332-6.
]]> I - DALY é a soma dos anos de vida perdidos por morte prematura ou por incapacitação. Essa medida representa o impacto de uma doença na sociedade.
]]>